Жировая дистрофия печени это рак
Без грамотного и своевременного лечения жировой гепатоз приводит к воспалению в печени и разрушению ее клеток, что чревато тяжелыми осложнениями.
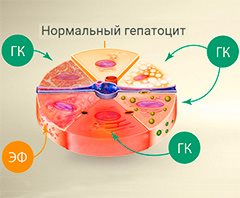
В борьбе с воспалением клеток печени (гепатоцитов) помогают препараты, содержащие глицирризиновую кислоту (ГК) и эссенциальные фосфолипиды (ЭФ).

Чтобы не рисковать при лечении, стоит использовать лекарственные средства, прошедшие клинические исследования.

- оптимальный состав активных компонентов;
- противовоспалительное действие;
- благоприятный профиль безопасности;
- безрецептурный отпуск из аптек.

Безопасность и положительный эффект лечения достигаются при комплексном подходе.

Чтобы избежать лишних расходов при лечении, выбирайте препараты, обладающие фиксированной доступной ценой.
Большинство из нас имеет лишь общие представления о функциях печени и полагает, что главная ее роль – детоксикация, то есть очищение крови. Это, безусловно, важная задача, но только одна из многих. Печень активно участвует в обмене веществ и, в частности, в обмене жиров. Именно в этом органе происходит их расщепление с выделением энергии. К сожалению, клетки печени не только участвуют в метаболизме жира, но и накапливают его, что приводит к развитию серьезного заболевания – неалкогольной жировой болезни печени (НАЖБП), или жирового гепатоза.
Что такое жировой гепатоз?
Неалкогольная жировая болезнь печени (НАЖБП) – заболевание, имеющее множество названий: стеатоз, стеатогепатит, жировая дегенерация печени, жировая дистрофия печени, жировой гепатоз. Однако суть его остается неизменной: за счет накопления в гепатоцитах (клетках печени) жира в количестве, превышающем 5–10% от веса печени, начинается повышенное образование свободных кислородных радикалов, что может привести к разрушению клеточной оболочки. В результате в органе начинается воспаление (неалкогольный стеатогепатит) и, как следствие, могут развиваться цирроз и рак печени.
Выделяют 4 степени жирового гепатоза:
Первой и наиболее очевидной причиной развития жирового гепатоза является избыточная масса тела. Если индекс массы тела (показатель, который рассчитывается как масса тела в килограммах, поделенная на рост в квадратных метрах) превышает 30, то вероятность возникновения жирового гепатоза составляет до 40%. Также к факторам риска относятся:
- сахарный диабет 2 типа (от 15 до 60% пациентов, по разным данным, страдают от жирового гепатоза);
- гиперлипидемия (повышенный уровень липидов в крови);
- гиперхолестеринемия (повышенное содержание холестерина в крови);
На первоначальной стадии жировой гепатоз может протекать бессимптомно, что представляет для пациента дополнительную опасность: диагноз ставится тогда, когда в тканях печени уже начали происходить серьезные изменения. Пациенты, правда, могут отмечать у себя такие симптомы, как тяжесть, боль или дискомфорт в правом подреберье, где находится печень, ощущение горечи во рту, метеоризм, тошноту и т.д. Однако эти проявления сопровождают и другие заболевания печени, а также желудочно-кишечного тракта.
Пациентам с подозрением на жировой гепатоз назначается биохимический анализ крови. При этом заболевании в крови повышается уровень особых белков, участвующих в обмене веществ: аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ). Их наличие в определенном количестве говорит о цитолизе – разрушении клеток и воспалении. При этом соотношение АСТ к АЛТ должно быть меньше единицы. Также в крови может повышаться содержание глюкозы, холестерина и особенно триглицеридов.
В настоящее время в медицинской среде началприменяться неинвазивный метод идентификации фибротических изменений в печени – NAFLD fibrosis score. Это тест, который на основе анализа результатов биохимического исследования крови в автоматическом режиме определяет степень фиброза тканей печени. Отметим, что эта методика не учитывает множества косвенных факторов и симптомов, а потому не может быть принята в качестве эталонной, требуя подтверждения результатами дополнительных исследований.
УЗИ печени позволяет оценить увеличение ее размеров, а также неоднородность тканей, пораженных жировым гепатозом. К сожалению, на КТ- и МРТ-снимках очаги воспаления тканей печени видны плохо, поэтому если у врачей есть сомнения в диагнозе или если необходимо определить степень поражения печени, проводят биопсию. Это наиболее точное и информативное обследование.
К неинвазивным методам изучения структур печени можно отнести эластографию. Методика имеет целью изучение эластичности тканей печени с помощью ультразвука и позволяет оценить объем разрастания соединительной ткани.
Под изменением образа жизни понимается пересмотр режима и состава питания, повышение уровня физической активности. Рекомендуется употреблять в пищу нежирную рыбу, кисломолочные продукты, орехи, овощи, особенно капусту. Следует ограничить употребление жирных продуктов. Необходимы отказ от алкоголя и анализ принимаемых медикаментозных препаратов на предмет их негативного влияния на печень (некоторые из таких препаратов мы перечисляли выше). Помните, что патология печени может быть вызвана работой на вредном производстве.
В литературе нередко описываются различные рецепты народной медицины или упоминаются гомеопатические препараты. Больным предлагается принимать травяные и ягодные отвары (их компонентами могут быть шиповник, рябина, крапива и другие растения). Однако важно помнить, что эффективность такого лечения клинически не доказана, и оно может оказать на организм вредное воздействие или же не дать никакого результата.
Медикаментозное лечение жирового гепатоза состоит в нормализации обмена веществ, защите и восстановлении клеток печени, создании условий для предотвращения образования свободных радикалов и воспаления. О конкретных лекарственных препаратах для лечения НАЖБП мы расскажем чуть ниже.
Для лечения стеатоза (гепатоза) и неалкогольного стеатогепатита врачи назначают гепатопротекторы на основе глицирризиновой кислоты, эссенциальных фосфолипидов, аминокислот (адеметионина), урсодезоксихолевой кислоты, антиоксидантов и витаминов (групп В и Е), а также веществ природного происхождения (экстракта артишока, расторопши пятнистой и т.д.).
Стоит отметить, что препараты, включающие только эссенциальные фосфолипиды, следует отнести скорее к группе профилактических средств (они укрепляют мембраны клеток печени, улучшая биохимические показатели, функции железы, снижают жировую дистрофию и некроз гепатоцитов). Урсодезоксихолевая кислота затормаживает синтез холестерина в печени, оказывает желчегонный эффект. Витамины и аминокислоты снижают вредное действие свободных радикалов и поддерживают функции биомембран клеток. Препараты на основе натуральных экстрактов обладают желчегонными, защитными свойствами, нормализующими белковосинтетическую функцию. Также они стимулируют процесс восстановления клеток.
В отдельную группу можно вынести препараты на основе глицирризиновой кислоты в сочетании с эссенциальными фосфолипидами.
Отметим, что глицирризиновая кислота в сочетании с фосфолипидами входит в указанный Перечень уже более 5 лет, что еще раз подтверждает положительные результаты, полученные в ходе клинических исследований. Другим фактором в пользу этого лекарственного состава является то, что согласно исследованиям компании Synovate Comcon 3 , он занимает первое место по назначениям терапевтами препаратов для лечения заболеваний печени в крупнейших городах России.
Согласно данным клинических испытаний, глицирризиновая кислота оказывает противовоспалительное, антиоксидантное и антифибротическое действие, что крайне важно, исходя из особенностей протекания жирового гепатоза.
Сегодня в наиболее крупной базе медицинской информации PubMed размещено более 1400 публикаций, посвященных изучению свойств глицирризиновой кислотыСогласно проведенным клиническим исследованиям, глицирризиновая кислота в рамках лечения НАЖБП достоверно уменьшает степень воспаления в печени, снижая уровень АЛТ и АСТ в крови. Аналогичные результаты были получены в ходе клинических исследований по изучению влияния данного лекарственного вещества на алкогольное поражение печени. Фосфолипиды, входящие в данный состав, повышают биодоступность основного действующего вещества – глицирризиновой кислоты, тем самым увеличивая терапевтический эффект проводимого лечения.
Таким образом, сочетание фосфолипидов и глицирризиновой кислоты является наиболее действенной комбинацией для комплексного лечения и профилактики развития заболеваний печени.
1 Browning J, Szczepaniak L, Dobbins R, Nuremberg P, Horton J, Cohen J, et al. Prevalence of hepatic steatosis in an urban population in the United States: impact of ethnicity. Hepatology 2004; 40:1387-95.
2 Bellentani S, Saccoccio G , Masutti F, Croce LS, Brandi G, Sasso F, et al.Prevalence of and risk factors for hepatic steatosis in northern Italy. Ann Intern Med2000; 132:112-7.

Жировая дистрофия печени представляет собой серьезную патологию, которая также известна под названием жировой гепатоз, липодистрофия, стеатоз.
Это хроническое заболевание, суть которого можно охарактеризовать патологическим накоплением жировых клеток, что в конечном итоге приводит к утрате печенью своего прямого функционального предназначения.
- Причины развития жировой дистрофии печени
- Признаки и классификация болезни
- Основные методы диагностики жировой дистрофии печени
- Способы лечения патологии
- Народная медицина для здоровья печени
- Правильное питание при жировой дистрофии печени
Чаще всего болезнь диагностируется у мужчин и женщин старше 45-летнего возраста. При этом, у женщин подобный диагноз встречается в 2 раза чаще, чем у мужчин.
Жировая дистрофия требует незамедлительного лечения, так как патология может повлечь за собой самые тяжелые и опасные последствия, к числу которых относится и прекращение печенью своего полноценного функционирования.
Причины развития жировой дистрофии печени
В норме жировые клетки присутствуют в составе тканей печени у каждого человека, но их общее количество составляет не более 5%. О том, что у человека имеется жировая дистрофия печени можно говорить в том случае, если уровень жировых клеток повышается до 10 % и выше.
В самых запущенных случаях объем жировых клеток может превышать 55%.
Патологическое накопление жира может быть связано с продолжительной интоксикацией организма. В результате этого происходит накопление жировой ткани и ее перерождение в так называемые жировые кисты, которые с течением времени могут лопаться и вызывать тяжелые, опасные для человека осложнения.
Причины жировой дистрофии печени могут быть самыми разнообразными:
- Распространенная причина заболевания – продолжительное употребление спиртосодержащих напитков, приводящее к выраженной интоксикации печени.
- Сильное отравление печени в процессе постоянного употребления некоторых лекарственных средств – противовирусных, антибиотиков, медикаментов для химиотерапии.
- Различные патологии обмена веществ – болезни, поражающие щитовидную железу, гиперфункция коры надпочечников, сахарный диабет, а также ожирение различной степени.
- Одна из самых распространенных причин патологии печени жирового характера – неправильное питание. Частое употребление жирной, мучной еды оказывает повышенную нагрузку на орган, слишком редкие или недостаточные приемы пищи, а также регулярные переедания. Фаст-фуд, сладости, полуфабрикаты с добавлением консервантов также не принесут организму пользы. Кроме того, причиной развития заболевания может стать увлечение строгими монодиетами.
- Немаловажная роль отводится наследственному фактору – установлено, что случаи диагностирования заболеваний печени у членов семьи повышают риск патологии примерно на 90%.
Причины патологических процессов в печени часто связаны непосредственно с образом жизни – систематическим употреблением алкогольных напитков, наркотиков, недостатком физической активности, малоподвижностью.
Вероятность развития жировой дистрофии печени повышается у людей, чья профессиональная деятельность связана с промышленными предприятиями и различными химическими веществами.
Печеночный патологический процесс развивается следующим образом: происходит поступление жиров в систему пищеварения, которые в норме должны поддаваться расщеплению, но не сопровождается расщеплением.
В случае болезни печени жировая клетка не расщепляется, постепенно накапливается и приводит к патологиям внутреннего органа.
Признаки и классификация болезни

Опасность данного патологического процесса заключается в том, что чаще всего симптомы жировой дистрофии печени на протяжении достаточного времени совершенно никак не проявляются.
Чаще всего на начальном этапе развития жир накапливается совершенно бессимптомно, поэтому ни один признак не указывает на то, что в организме развивается патологический процесс.
Симптомы заболевания и их выраженность зависят от вида и степени тяжести заболевания:
К основным симптомам жировой дистрофии можно отнести появление чувства слабости, хронической усталости, в некоторых случаях приступов тошноты, вздутия, повышенного газообразования в кишечнике, тяжести и дискомфорта в печени.
Человека с патологией печени могут беспокоить ощущение дискомфорта, тяжести в желудке, болезненные спазмы в районе правого подреберья, появление горечи во рту и неприятной отрыжки с горьким привкусом.
При дистрофии печени жирового характера человека может беспокоить постоянное отвращение к пище, особенно жирной, регулярные расстройства стула, которые могут выражаться в форме диареи или запора.
На запущенных стадиях заболевания, которые являются предвестниками цирроза печени, можно заметить следующие симптомы – интенсивное пожелтение глазных склер и кожных покровов, на коже появляется сыпь, приступы тошноты все чаще сменяются сильной рвотой.
Основные методы диагностики жировой дистрофии печени
Диагностика жировой дистрофии печени базируется на опросе больного и тщательном изучении клинической картины болезни, вкусовых предпочтений и особенностей образа жизни человека, а также врачебное обследование области печени.
Кроме того, для постановки правильного диагноза обязательно проводятся лабораторные исследования:
- Общеклинический анализ крови, кала и мочи.
- Оценка содержания маркеров относительно вирусных печеночных патологий.
- УЗИ-сканирование печени и органов брюшной полости.
- Проведение компьютерной томографии и магнито-резонансной томграфии.
- Гистологическое изучение клеток печени.
- Биопсия, позволяеющая выявить наличие жировых новообразований, их размеров, количества и точного места локализации.
На основе полученных результатов подбирается оптимальный курс лечения. Но это делается исключительно лечащим врачом в индивидуальном порядке.
Способы лечения патологии
Лечение жировой дистрофии печени предполагает прием фармакологических препаратов с одновременным соблюдением основных правил здорового образа жизни и правильного питания.
Медикаментозное лечение патологии проводится посредством антиоксидантов и мембраностабилизаторов.
Все препараты, применяемые для лечения жировой дистрофии, можно условно подразделить на несколько подкатегорий:
- Лекарственные препараты, в состав которых входят фосфолипиды эссенциального типа – Эссливер, Хепабос, Эссенциале.
- Сульфоаминокислоты – Дибикор, Гептрал, Таурин, Метионин.
- Лекарственные препараты растительного происхождения – Карсил, Хофитол, Лив 52.
Эти медикаментозные препараты эффективно восстанавливают печеночные клетки, нормализуют обмен веществ, повышают уровень иммунитета, а также обладают ярко выраженным противовоспалительным эффектом.
Народная медицина для здоровья печени

Народная медицина предлагает множество вариантов лечения жировой дистрофии печени в домашних условиях.
Например, при данном заболевании очень полезно употреблять палочки и порошок корицы, щавель, куркуму и расторопшу.
Далее тыкву ставят в прохладное и темное место на 2 недели, затем мед сливают и употребляют по столовой ложечке утром и вечером.
Также можно приготовить лечебное средство из лекарственных трав – для этого нужно соединить листья малины, череду, шалфей, полынь, ромашку, липу, березу и тысячелистник. Все компоненты нужно предварительно измельчить и залить водой – на ½ стакана травяной смеси потребуется стакан кипятка. Оставить на 2-3 часа для настаивания и пить на протяжении суток в качестве обычного напитка.
Правильное питание при жировой дистрофии печени
Диета жировой дистрофии печени чрезвычайно важна, так как именно правильно подобранный диетический рацион является гарантией здоровья органа. Людям с проблемами печени обычно рекомендуется соблюдать диетический стол №5 – ограничение белковой пищи до 115 г в день, отказ от жирной, жареной пищи.
Пациентам рекомендуется кушать побольше продуктов, полезных для печени – рыбу, морепродукты, творог, злаковые крупы, свежие овощи, фрукты и зелень. Также очень полезно включать в свой диетический рацион кисломолочные продукты с низким процентом жирности – кефир, ряженку, йогурты.
Правильное питание при жировой дистрофии печени подразумевает в себе употребление достаточного количества жидкости. При отсутствии каких-либо противопоказаний человек должен употреблять не менее 2-2,5 л негазированной воды в сутки.
Под строгим запретом должны находиться любые алкогольные напитки, колбасные изделия, консервы, полуфабрикаты, макаронные изделия, сдобная выпечка, жирные сорта мяса, животное сало, майонез и другие магазинные соусы.
Гепатоз – это невоспалительная патология печени. Для нее характерны дистрофические структурные нарушения тканей внутреннего органа, спровоцированные воздействием определенных факторов. Жировой гепатоз – это опасное и серьезное заболевание. Для него характерно “перерождение” клеток печени в липиды. Печень обрастает жиром, и это представляет опасность для здоровья, а нередко и жизни больного. Что такое жировой гепатоз? Чем он может быть опасен?
О чем я узнаю? Содержание статьи.
Что такое гепатоз печени?
Жировой гепатоз печени – распространенная и опасная болезнь. Риску развития больше подвержены люди с диагнозом сахарный диабет, а также те, у кого нарушены обменные процессы.
Развитие опасного для здоровья патологического процесса начинается медленно, за это время ткани органа накапливают в себе липиды и постепенно замещаются липидными клетками.
Сложность болезни в том, что она никак не проявляется на первоначальных этапах развития – человек не замечает неблагоприятных симптомов. Проявляется гепатоз, когда часть тканей печени переродилась в жировую ткань. Заболевание плохо влияет на функции органа.
Чем опасен гепатоз? Патологические изменения провоцируют увеличение внутреннего органа, печень перестает справляться с собственными функциями. Отсутствие терапии может повлечь за собой развитие цирроза, а также печеночной недостаточности.
Причины заболевания
Развитию дистрофических изменений печени способствуют многочисленные факторы. Большой риск развития патологии возникает у людей, страдающих сахарным диабетом или ожирением. Кроме этого, провокаторами болезни становятся:
- эндокринные заболевания;
- авитаминоз (дефицит в организме витамина А);
- нарушение углеводного обмена в результате нехватки белковосодержащих веществ животного происхождения;
- синдром Кушинга;
- нарушение обмена печеночного пигмента (билирубина) и желчных кислот;
- злоупотребление алкоголем.
Распространенная причина болезни – неправильное питание. Дефицит полезных компонентов вызывается вегетарианством или голоданием. Нарушение углеводного обмена вызывается перееданием.
Степени гепатоза
Жировой гепатоз классифицируется на 4 степени:
- Начальная – в клетках гепатоцитах начинают скапливаться липидные капли. В начальной стадии симптомы не проявляются, но опасность для здоровья жировой гепатоз уже представляет.
- Первая – происходит умеренное распространение жира в паренхиме органа – на участках образуются объемные липидные капли. У больного отсутствуют характерные симптомы. Эта степень опасна развитием фиброза.
- Вторая – липидные очаги распространяются по тканям печени. Больного беспокоит боль в правом подреберье, отчетливо проявляется увеличение печени. Опасность ухудшения функций органа усиливается.
- Третья – липидные очаги провоцируют внеклеточное скопление жира, что опасно разрастанием соединительной ткани, а также образованием многочисленных жировых кист. Это опасная для больного стадия.
Симптомы жирового гепатоза
В начале развития определить болезнь трудно. В этом главная опасность. У больного отсутствуют клинические проявления. Он не наблюдает видимых физиологических изменений. Метод определения раннего жирового гепатоза – аппаратное обследование внутреннего органа.
Прогрессирование патологического процесса обусловлено появлением клинических признаков. Для второй степени характерно:
- появление тянущих болей в правом подреберье;
- ощущение тяжести в области печени после приема жирной пищи или алкоголя;
- появляется тошнота, горечь во рту;
- на языке появляется желтый налет;
- метеоризм;
- расстройство стула.
Третья степень обусловлена нарушением функций печени. Это состояние опасно развитием печеночной недостаточности. Симптомы:
- изменения функциональности нервной системы – расстройство сна (бессонница, сонливость), депрессия, нарушения памяти;
- желтушность слизистых глаз, кожи;
- признаки, характерные для 2 степени усиливаются.
Чем опасен жировой гепатоз?
Многие уверены, что жировой гепатоз – рядовая патология. Ведь такой диагноз определяется у каждого 4 пациента старше 45 лет. Но эта патология опасна для человека. Отсутствие клинических проявлений характерно только для начальной стадии развития. В дальнейшем, у больного начинают проявляться яркие симптомы, доставляющие ему физиологический дискомфорт и боль.
Чем может быть опасен жировой гепатоз? Болезнь развивается постепенно. Причиной ускорения развития опасной болезни является неправильный рацион. Отсутствие своевременного лечения и адекватного меню становится причиной необратимых процессов. Опасен жировой гепатоз тем, что существует риск:
- перерождения жировой инфильтрации (скопление липидов в тканях органа) сначала в стеатогепатит (воспаление печени невирусного происхождения);
- после в фиброз (преобразование тканей органа в грубую рубцовую ткань);
- а затем в цирроз (необратимый патологический процесс).
Лечение жирового гепатоза
Специальной схемы терапии жирового гепатоза нет. Больному с таким диагнозом следует изменить свой привычный образ жизни. Ему необходимо начать правильно питаться, заняться физической активностью, исключить из жизни воздействие негативных факторов.
Увеличение физической активности способствует нормализации обменных процессов. Спорт поможет похудеть и тем самым снизить ожирение печени. Доказано, что снижение веса на 500-700 г. за неделю сопровождается улучшением общего состояния больного и снижением клинических проявлений заболевания.Диета
Основа терапии жирового гепатоза – сбалансированный и правильный рацион. Пациент, при составлении лечебного меню, должен учитывать следующие особенности:
- диетическое питание должно быть направлено на коррекцию веса;
- в рационе должно быть строго ограничено потребление жиров животного происхождения, а также сахара и соли;
- алкоголь в любом виде запрещен;
- основой лечебного меню должна стать белковая пища и продукты, обогащенные витаминами и минералами;
- питаться необходимо по 6-7 раз в сутки с перерывом между приемами пищи 2-3 часа;
- разрешены отварные, запеченные, тушеные блюда.
Основной целью диеты при жировом гепатозе становится коррекция веса. Если вес у больного снизится даже на 15% от первоначального, то это благоприятно скажется на активности обменных процессов в печени.
Похудение должно проходит постепенно. Рекомендуемой потерей веса становится соотношение 500-700 г. за неделю. Интенсивное уменьшение веса может стать причиной развития печеночной недостаточности или образования камней в желчном пузыре.
Диетологи пациентам назначают лечебное питание при жировом гепатоза (диетический стол №5 или №8), где основой становится употребление:
- белков – 100-120 г./сут.;
- жиров – 60-80 г./сут.;
- углеводов – 200-300 г./сут;
- вода – не менее 1, 5 л./сут.
- все виды жареных и жирных блюд;
- пряности;
- консервация;
- блюда, содержащие уксусную кислоту;
- жирные молочные, кисломолочные продукты;
- жирные сорта мясных и рыбных продуктов;
- полуфабрикаты, колбасы;
- фаст-фуды;
- чеснок;
- редис;
- грибы;
- бобовые культуры;
- жирные мясные бульоны;
- клюква;
- шоколад;
- сдоба;
- мороженое;
- какао;
- свежевыжатый сок;
- кофе;
- газированные напитки;
- зеленый чай.
- постные сорта мясных и рыбных продуктов;
- морепродукты;
- овощи и свежие фрукты;
- растительное (оливковое) масло;
- обезжиренные или маложирные молочные, а также кисломолочные продукты;
- крупы;
- сладости – пастила, мед, сухофрукты, мармелад;
- напитки – компот, морс, кисель.
Кроме диеты и физической активности пациентам назначается медикаментозная терапия, направленная на стабилизацию функций печени и желчевыводящих путей. Лекарственное средство для лечения жирового гепатоза – гепатопротекторы. Назначает необходимые лекарственные препараты врач.
Народные знахари для лечения болезни рекомендуют использовать отвары целебных трав (девясил, календула, корни одуванчика, цикорий, бессмертник). Средства подходят для комплексного метода лечения. Применять народные рецепты можно после согласования с лечащим врачом. Игнорирование врачебных рекомендаций представляет опасность для здоровья больного.
Ранняя терапия помогает восстановлению функций печени. Больные с диагнозом жировой гепатоз должны четко следовать врачебным рекомендациям, они помогут восстановить функции печени и приостановить опасное заболевание.

Хронический стеатогепатоз (гепатоз): причины, симптомы, лечение и прогноз

Что такое жировой гепатоз 1, 2 и 3 степени

Чем лечить жировой гепатоз печени при сахарном диабете?

Очаги жирового гепатоза печени: что это такое и чем лечить?

Можно ли вылечить жировой гепатоз печени полностью? Как и чем вылечить жировой гепатоз?

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Стеатоз печени – синонимы: жировой гепатоз, жировая дистрофия печени, жировая инфильтрация, липодистрофия – это болезнь печени, которая характеризуется очаговым или рассредоточенным отложением жира в печеночных клетках. Считается распространенной патологией, часто не вызывающей никаких симптомов. В некоторых случаях проявляется воспалительным процессом с дальнейшим развитием цирроза и признаков печеночной недостаточности.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Код по МКБ-10
Причины жировой дистрофии печени
Небольшое количество жировых клеток присутствует в ткани печени у всех здоровых людей. Их доля составляет примерно 5%. О жировой дистрофии говорят в том случае, если такой процент составляет более 10. При запущенной патологии количество жира может составлять 50 и более процентов.
Из-за чего такое происходит? Причин может быть много, и вот некоторые из них.
- Длительная интоксикация печени:
- вследствие излишнего приема спиртных напитков (так называемый алкогольный стеатоз);
- вследствие продолжительного приема лекарств, например, гормональных препаратов, химиопрепаратов, антибиотиков, противотуберкулезных средств.
- Нарушенные процессы обмена:
- гиперфункция коры надпочечников;
- заболевания щитовидки;
- сахарный диабет;
- ожирение.
- Неправильное питание:
- излишнее увлечение жирной и сладкой пищей, что является большой нагрузкой на печень;
- хроническая форма воспалительного процесса в поджелудочной железе или кишечнике;
- нерегулярное питание, длительные строгие диеты, недостаточное поступление с пищей протеинов, витаминных и минеральных веществ;
- редкий и малый прием пищи;
- регулярное переедание.
- Недостаточное поступление кислорода в ткани организма, что может наблюдаться при патологиях дыхательных путей или сердечнососудистых заболеваниях.
Патогенез развития заболевания может протекать по-разному. Так, этиологических причин заболевания может быть две.
Во-первых, жиры могут накапливаться в печени при повышенном их поступлении в организм:
- из-за избытка жиров в пище;
- из-за избытка углеводов в пище (углеводы стимулируют формирование жирных кислот);
- из-за увеличения расхода запасов глюкозы в печени, что заставляет организм изымать жировые запасы из депо и откладывать их в тканях печени;
- вследствие недоокисления жиров, которое может наблюдаться при нарушениях метаболизма, малокровии;
- вследствие повышенной выработки соматотропина, что случается при заболеваниях гипофиза, при черепно-мозговых травмах, либо у больных сахарным диабетом.
Во-вторых, в некоторых случаях жир не покидает печень:
- при дефиците транспортных протеинов, которые способствуют удалению лишнего жира (у хронических алкоголиков, при недостатке в организме белка);
- при наследственной предрасположенности к недостаточному синтезу белков;
- при хроническом поражении токсическими веществами (у алкоголиков, наркоманов, при наличии злокачественных заболеваний).

[14], [15], [16], [17], [18], [19], [20], [21], [22]
Симптомы жировой дистрофии печени
Проблема состоит в том, что заболевание достаточно долго никак себя не проявляет. Например, на начальных этапах, когда жир лишь начинает накапливаться в ткани печени, внешних признаков жировой дистрофии не наблюдается.
- чувство слабости;
- иногда – приступы тошноты;
- ощущение тяжести в области проекции печени;
- повышенное газообразование;
- появление отвращения к жирным продуктам;
- тяжесть в животе;
- болезненность в правом подреберье без видимых причин.
На третьем этапе, который считается предвестником цирроза, начинается процесс разрушения печеночной ткани. Взамен неё разрастается соединительная ткань, что приводит к ухудшению функции печени и нарушению вывода желчи. В этом периоде могут наблюдаться такие симптомы:
- пожелтение глазных склер;
- пожелтение кожных покровов;
- приступы не только тошноты, но и рвоты;
- появление кожной сыпи.
Помимо этого, наблюдается общее снижение иммунитета, что может спровоцировать присоединение инфекционных и простудных заболеваний.
Острая жировая дистрофия печени беременных
Острая жировая дистрофия печени у беременных – это одно из наиболее тяжких осложнений, которые могут возникнуть в процессе вынашивания. К счастью, такая болезнь возникает очень редко.
К развитию заболевания могут привести следующие состояния беременной:
- состояние неукротимой рвоты;
- гепатоз с холестазом;
- гестоз с печеночно-почечным синдромом;
- острая форма жирового гепатоза.
Первые симптомы патологии возникают ещё в период от 30 до 38 недели вынашивания, в редких случаях – раньше. Вначале появляется чувство слабости, вялости, с повторяющимися тошнотой и рвотой, болью в животе. Через некоторое время присоединяется изжога, область пищевода становится болезненной, особенно при глотании – это объясняется формированием язв на поверхности пищеводной трубки.
На следующем этапе появляется желтуха, рвотные массы приобретают коричневый цвет. Часто наблюдается скопление жидкости в брюшной полости, анемия.
Врач в данной ситуации должен вовремя сориентироваться и отличить начало развития острой жировой дистрофии от инфекционных заболеваний пищеварительной системы. Точная диагностика во многом определяет дальнейший исход болезни, ведь на кону стоит не только здоровье, но и жизнь будущей матери и её ребенка.

[23], [24], [25], [26], [27], [28], [29], [30]
Где болит?
Формы
При прогрессировании заболевания в печени происходят различные структурные изменения тканей. Это позволяет условно разделить патологию на несколько форм течения:
- Очаговая диссеминированная дистрофия печени – это патология, при которой точки жира расположены понемногу на разных участках печеночного органа. Обычно такая форма не отличается какими-либо симптомами.
- Выраженная диссеминированная жировая дистрофия печени – это форма болезни, когда вкраплений жира достаточно много и они расположены повсеместно по всему органу. Могут появляться первые признаки заболевания.
- Зональная дистрофия – это форма дистрофии, при которой точки жира можно обнаружить в определенных долях (зонах) печени.
- Диффузная жировая дистрофия печени – патология, когда происходит равномерное заполнение жиром всей печеночной доли. Симптоматика при такой форме уже достаточно выражена.
- Алкогольная жировая дистрофия печени может протекать в редкой особенной форме, именуемой синдромом Циве. Такая форма отличается следующими признаками:
- симптомы появляются резко и выражены ярко;
- анализ крови указывает на повышение билирубина (желтого желчного вещества, образующегося из эритроцитов);
- повышается уровень холестерина в крови;
- повышается количество триглицеридов (жирообразных продуктов, повреждающих мелкие капилляры);
- заметно падает количество гемоглобина (вследствие массового разрушения эритроцитов из-за нарастающего дефицита токоферола, который формируется и скапливается в гепатоцитах).
Также, в зависимости от формы, разливают острую и хроническую дистрофии.

[31], [32], [33], [34], [35], [36], [37]
Диагностика жировой дистрофии печени
- Сбор жалоб, опрос больного относительно симптомов заболевания.
- Опрос пациента о его образе жизни, о наличии вредных привычек, о других сопутствующих заболеваниях.
- Осмотр больного, ощупывание живота и области печени, простукивание зоны расположения печени и селезенки.
Проведение лабораторных исследований:
- общий анализ крови (эритроцитопения, гемоглобинемия, тромбоцитопения, анемия, лейкоцитоз);
- биохимия крови (оценка функциональной способности поджелудочной железы, желчного пузыря);
- анализ последствий алкоголизма (уровень иммуноглобулинов, измерение среднего эритроцитарного объема, уровень трансферрина и пр.);
- оценка содержания маркеров по вирусным печеночным патологиям;
- общее исследование мочи;
- анализ кала.
Проведение инструментальных диагностических процедур:
- УЗИ-сканирование органов брюшной полости, оценка внешних границ и общего состояния печеночного органа;
- метод эзофагогастродуоденоскопии – эндоскопический осмотр состояния пищеварительной системы;
- пункция печени для биопсии и дальнейшего гистологического исследования (изъятие образца печеночной ткани для анализа);
- метод компьютерной томографии – получение послойных рентгеновских снимков печени;
- метод магнитно-резонансной томографии;
- метод эластографии – ультразвуковой анализ для оценки глубины печеночного фиброза;
- метод ретроградной холангиографии – процедура получения рентгеновских снимков после введения контрастного вещества в систему желчевыведения (обычно назначается при холестазе).
Дополнительные консультации специалистов узкого медицинского профиля – это может быть гастроэнтеролог, нарколог, хирург и др.

[38], [39], [40], [41], [42], [43]
Читайте также:

