Жидкость в плевре при лимфоме

Среди легочных заболеваний довольно часто встречается плеврит. По сути, он является воспалительным процессом, при котором в области плевры скапливается избыточная жидкость. Эта болезнь имеет несколько разновидностей, и возникает преимущественно из-за других, более тяжелых заболеваний. Следует особо отметить плеврит легких при онкологии, появляющийся на последних стадиях. Он протекает в экссудативной или выпотной форме, а жидкость по своему составу может отличаться у каждого больного, в зависимости от онкологического заболевания.
- 1 Что такое плеврит
- 2 Причины заболевания при онкологии
- 3 Опухоли – причины плеврита
- 4 Симптомы
- 5 Диагностика
- 6 Опасность плеврита при онкологии
- 7 Лечение
Что такое плеврит
Прежде чем рассматривать плеврит при раке легких во взаимной связи с онкологическими процессами, необходимо выяснить, что вообще представляет собой это заболевание. Данная патология является воспалительным процессом, затрагивающим плевральные листки, расположенные вокруг легких. В каком именно месте будет развиваться болезнь, зависит от пораженного органа с обнаруженными раковыми клетками.
Существует два основных вида заболевания, наиболее часто встречающиеся у пациентов:
- Экссудативный или выпотной плеврит. Чаще всего сопутствует онкологическим заболеваниям легких, протекающим в наиболее острых формах. Как правило, в таких случаях наступает поражение всей области грудной клетки. При возникновении осложнения в виде плеврита, происходит очень быстрое скопление жидкости в районе плевры. В дальнейшем, ее удаление становится возможным только хирургическими методами. Подобная ситуация связана с поражением раковыми клетками лимфатических узлов, которые, в свою очередь, перестают выполнять функцию отвода лимфы.
- Сухой, он же фибринозный плеврит. При онкологии встречается значительно реже. Скапливания жидкости в этом случае не происходит, просто уплотняются листки плевры. Этот процесс сопровождается накапливанием фибрина внутри грудной клетки.
В некоторых случаях больному ставится диагноз метастатического плеврита, в случае неустановленного источника распространения раковых клеток в виде метастаз.
Причины заболевания при онкологии
Большинство патологических процессов, затрагивающих плевральную область, являются вторичными. Они не относятся к отдельным заболеваниям, а выступают в качестве осложнений более серьезных болезней. При наличии онкологии, скопление жидкости в области плевры также происходит в значительных объемах. Экссудат оказывает давление на близлежащие органы и создает препятствия их естественным движениям. В дальнейшем это приводит к развитию дыхательной недостаточности.
Необходимо учесть, что раковый процесс в последней стадии характеризуется заметным отеком тканей. В подобной ситуации возникновение плеврита связано со следующими причинами:
- Осложнения, развивающиеся у больных под действием облучения или после проведения операции по удалению какого-либо дыхательного органа.
- Первичная опухоль распространилась в лимфоузлы. Жидкость перестает нормально отходить и постепенно накапливается в полости.
- Пониженный уровень белка приводит к снижению онкотического давления, что, в свою очередь, дает толчок возникновению плеврита.
- Повышается проницаемость плевральных листков.
- Перекрытый просвет бронхов приводит к снижению давления в полости и способствует ускоренному накапливанию в ней жидкости.
При выявлении плеврита следует учитывать высокую скорость течения и развития онкологического заболевания. Для возникновения отека бывает достаточно всего лишь нескольких часов. От этого зависит оказание пациенту своевременной первой помощи.
Опухоли – причины плеврита
Причинами возникновения плеврита чаще всего становятся следующие разновидности злокачественных опухолей:
- Рак легкого в центральной части или на периферии. Вызывает плеврит в более 70% всех случаев. В основном он протекает в геморрагической форме вследствие быстрого распада опухоли. В результате распада в экссудат попадают частицы крови, что при диагностике отмечается, как отрицательный прогноз.
- Онкология молочной железы приводит к возникновению метастатического плеврита. В этих случаях от основных раковых клеток через кровоток распространяются их конгломераты, образуя очаги в других органах, в том числе и в полости плевры. То же самое происходит при онкологии матки или яичников.
- Мезотелиома плевры. Является злокачественной опухолью, возникающей в легочной оболочке. Она проявляется симптомами, характерными для прорастания опухоли и ее распространения по листкам плевры. В выпоте появляется кровь, то есть патология протекает в форме геморрагического плеврита.
- Метастатические плевриты возникают также в результате онкологии, поражающей желудочно-кишечный тракт, канцероматоза легких и плевры, злокачественной лимфомы.
Симптомы
Проявления плеврита во время онкологии отличаются специфическими особенностями. Основными симптомами являются следующие:
- Очень быстрое развитие отека в области плевры, которое может произойти буквально в течение нескольких часов.
- Хрипы и одышка, сопровождающиеся клокочущими звуками в груди. Изнуряющий кашель с выделением мокроты.
- Большое количество скопившейся жидкости не дает возможности больному оказаться в наиболее удобном положении.
- Нарушения дыхания приводят к кислородному голоданию, в результате которого кожные покровы становятся синеватого оттенка.
Иногда возникновение плеврита происходит не сразу, а растягивается по времени на 2-3 недели. Смазанная симптоматика не дает возможности точно определить начало патологии. Тем не менее, некоторые признаки заболевания все-таки присутствуют. Больной мучается от сухого кашля, испытывает сдавливание и тяжесть в груди, страдает одышкой. При значительном скоплении жидкости, болевые ощущения становятся сильнее.
Диагностика
Диагноз устанавливается после того как основное заболевание подтвердилось. В этом случае определяются органы, затронутые опухолью. Диагностика осуществляется путем рентгенографического исследования, компьютерной и магнитно-резонансной томографии, другими инструментальными методами. Хорошо зарекомендовала себя сцинтиграфия, позволяющая точно установить в пораженных тканях определенные вещества.

Дыхательная недостаточность указывает на сдавливание легочных тканей избыточным экссудатом. Его накопление происходит постепенно и через определенное время у больного наступают проблемы с дыханием. Дыхательные шумы над скоплением выпота при прослушивании будут ощущаться тише, нежели на участках, находящихся за пределами экссудата. После рентгена грудной клетки на снимках хорошо видно затемненные легочные поля.
Более точные исследования выполняются с помощью пункции полости плевры и забора оттуда жидкости для последующих анализов. При наличии патологии в экссудате могут быть обнаружены частицы крови, опухолевые клетки и другие атипичные соединения. При обнаружении раковых клеток, дополнительно проводится биопсия, при которой для исследований берутся частицы опухолевых тканей.
Иногда плеврит при онкологии сопровождается не только опухолями, но и перикардитом. Скапливаясь в сердечной сорочке, экссудат, в результате сдавливания, нарушает сердечную деятельность, ослабляя силу и ритм сокращений сердечной мышцы. В этом случае проведение пункции очень опасно, поскольку можно легко повредить стенку сердца.
Опасность плеврита при онкологии
Клиника рака легкого еще более усугубляется присутствием выпота в полости плевры и сопровождается кашлем, одышкой, слабостью. Нередко он сопровождается образованием спаек, что приводит к сильным болевым ощущениям. При наличии крупных злокачественных опухолей, этот синдром становится более слабым, так как подвижность грудной клетки рефлекторно ограничивается.
Жидкость, накопившаяся в полости, вызывает сдавливание или коллабирование легкого и компрессионный ателектаз, выражающийся в нарушении его вентиляции. Подобные сбои вызывают застой и приводят к иммунным нарушениям, приводят к развитию бактериальной и вирусной среды в легочных тканях.

Симптомам плеврита нередко предшествует общее недомогание и кратковременная лихорадка, блокированные с помощью антибиотиков. Поэтому, даже при регулярных обследованиях онкологических больных, плеврит проявляется лишь на последних стадиях с полностью развернутыми клиническими симптомами, когда общий прогноз довольно пессимистичный.
Онкологическое заболевание усугубляется сердечно-легочной недостаточностью из-за смещения органов средостения в противоположном направлении. Это приводит к повышению внутригрудного давления и нарушениям притока крови к сердцу.
Лечение
Как правило, плеврит легких при онкологии, протекает в хронической форме. Удаление жидкости не решает проблему – через некоторое время она скапливается вновь. Однако, эту процедуру приходится делать регулярно, чтобы облегчить состояние больного. В основном лечение плеврита при раке заключается в пункции полости, при которой делается прокол. В отверстие вставляется полая игла, и по ней откачивается экссудат. Давление уменьшается, легочные ткани расправляются, повышая эффективность газообмена.
Одновременно выполняются противоопухолевые мероприятия. Чаще всего применяются хирургические методы, с помощью которых удаляется не только опухоль, но и пораженные ткани, расположенные рядом, а также лимфоузлы.
Большое значение имеет лучевая терапия, уничтожающая опухолевые клетки путем их облучения. При химиотерапии в организм больного системно вводятся специальные препараты, воздействующие непосредственно на опухоль. Как уже отмечалось, появление плеврита случается на такой стадии, когда прогноз по онкологии очень пессимистичен, а все мероприятия направлены не на лечение, а поддержание жизнеспособности больного.
… выпот в плевральной полости не должен считаться самостоятельной болезнью, так как он является лишь своеобразным проявлением различных общих заболеваний, в том числе и злокачественных новообразований.
ВВЕДЕНИЕ
Плевральные выпоты в настоящее время являются широко распространенной патологией, осложняющей течение весьма широкого спектра заболеваний. Известно, что приблизительно у 25% всех пациентов преклонного и старческого возраста (в среднем, старше 50 лет) с наличием синдрома плеврального выпота последний имеет опухолевую природу. К сожалению, верификация этиологии возникновения синдрома плеврального выпота, обусловленного прогрессированием опухолевого процесса или развитием первичной опухоли в плевральной полости, в большинстве случаев - весьма сложный процесс, который связан с проведением многоэтапного диагностического алгоритма исследований.
ЭТИОЛОГИЯ
Рак легких - это наиболее частая причина возникновения злокачественного плеврального выпота, особенно у курильщиков. Поражение плевры в некоторых случаях обусловлено мезотелиомой. Лимфома может возникнуть в любом возрасте и составляет 10% от всех злокачественных выпотов. Метастазы в плевру наиболее часто встречаются при раках молочной железы (25%), яичников (5%), при других злокачественных опухолях опухолевый плеврит выявляется у 1-6% пациентов (рак желудка, толстой кишки, поджелудочной железы, саркомы, меланомы и др.). В 7% случаев первичная опухоль остается неизвестной.
Наиболее частой причиной экссудативных плевритов является метастазирование в плевру и лимфатические узлы средостения. Плеврит, как правило, свидетельствует о далеко зашедшем опухолевом процессе и является следствием опухолевых высыпаний по плевре. Следует отметить, что по данным некоторых авторов ни пол, ни определенная возрастная группа, ни локализация плеврального выпота не помогают клиницисту в уточнении этиологии плеврита.
КЛИНИЧЕСКАЯ КАРТИНА
Характерные признаки злокачественного плеврального выпота: плевральная жидкость имеет характер экссудата с серозным, кровянистым окрашиванием.
Механизм образования плеврального выпота при злокачественных новообразованиях:
Прямое влияние опухоли : (1) при метастазах в плевру возможно увеличение проницаемости капилляров плевры, а также обструкция лимфатических узлов; (2) поражение лимфатических узлов средостения, вследствие чего возможно снижение лимфатического оттока из плевры; (3) третьей причиной образование плеврального выпота может быть обтурация опухолью грудного протока с возникновением хилоторакса; (4) обтурация бронха и, как следствие, снижение внутриплеврального давления, также может стать причиной плеврального выпота при злокачественных новообразованиях грудной клетки (средостения); причиной плеврального выпота может стать опухолевый перикардит;
Опосредованное влияние опухоли : (1) гипопротеинемия (накоплению выпота у онкологических больных могут способствовать нарушение питания и снижение содержания белка в сыворотке крови); (2) опухолевые пневмонии; (3) эмболия сосудов легких; (4) состояние после лучевой терапии.
Рост раковой опухоли, прорастание через висцеральную и медиастинальную плевры приводит к нарушению механики дыхания. Раздражение вегетативных структур легкого и патологическая импульсация через них, например, через блуждающий нерв, нарушает вентиляцию легких. При этом могут развиться регионарный или тотальный бронхоспазм. Проявлением опухолевого плеврита могут быть: ателектаз, буллезная эмфизема, самопроизвольный пневмоторакс. Клинически это проявляется, прежде всего, дыхательной недостаточностью.
В начале плевральной экссудации возможно появление боль в боку, ограничение дыхательной подвижности пораженной стороны грудной клетки. Иногда возникает сухой мучительный кашель рефлекторной природы, а также кашель с незначительным количеством мокроты. Возможно периодическое повышение температуры тела, похудание, снижение аппетита, развитие асцита или периферических отеков, головокружение.
По мере накопления выпота боль в боку исчезает, появляются ощущения тяжести, нарастающая одышка, умеренный цианоз, некоторое выбухание пораженной стороны, сглаживание межреберных промежутков. Перкуторно над экссудатом выявляется тупой звук; голосовое дрожание и бронхофония ослаблены, дыхание не проводится или значительно ослаблено; выше тупости - тимпанический оттенок перкуторного звука, бронхиальный оттенок дыхания и мелкопузырчатые хрипы. При перкуссии и рентгенологическом исследовании может определяться характерный контур верхней границы выпота.
Большой выпот вызывает смещение средостения в здоровую сторону и значительные нарушения функции внешнего дыхания за счет нарушения механики дыхания: уменьшается глубина дыхания, оно учащается; методами функциональной диагностики выявляется снижение показателей внешнего дыхания (жизненная емкость легких, резервы вентиляции и др.). Возникают нарушения сердечно-сосудистой системы: снижение ударного и минутного объема сердца вследствие уменьшения присасывания крови в центральные вены из-за вентиляционных нарушений, смещения сердца и крупных сосудов при больших плевральных выпотах; развивается компенсаторная тахикардия, АД имеет тенденцию к снижению.
ДИАГНОСТИКА
Плевральный выпот опухолевой природы имеет достаточно характерные особенности: (1) постепенное развитие выпота и остальной клинической симптоматики (слабость, анорексия, похудание, одышка, кашель с отделением мокроты, нередко с примесью крови); (2) обнаружение достаточно большого количества жидкости в полости плевры и быстрое ее накопление после проведенного плевроцентеза; (3) выявление с помощью компьютерной томографии или рентгенографии (после предварительного удаления экссудата из плевральной полости) признаков бронхогенного рака, увеличения медиастинальных лимфоузлов, метастатического поражения легких; (4) геморрагический характер выпота; при злокачественной лимфоме - часто наблюдается хилоторакс; (5) соответствие плеврального выпота всем критериям экссудата и очень часто низкое содержание глюкозы (чем ниже уровень глюкозы в экссудате, тем хуже прогноз для больного); (6) обнаружение в плевральном выпоте злокачественных клеток; целесообразно анализировать несколько проб плевральной жидкости для получения более достоверных результатов; (7) выявление в плевральной жидкости раково-эмбрионального антигена.
Следует отметить тот факт, что клиническая симптоматика и общеклинические исследования в случаях развития опухолевых плевритов неспецифичны и носят вспомогательный характер на протяжении осуществления диагностического алгоритма в отношении синдрома плеврального выпота неясного генеза. С целью дифференциации плеврального выпота проводится торакоцентез (плевральная пункция). Оценивают общее количество извлеченной жидкости, цвет, консистенцию, прозрачность, ее относительную плотность, количество белка, проводят цитологическое исследование.
Важным методом диагностики плевральной жидкости на опухолевые клетки является цитологическое исследование (содержание эритроцитов более 1 млн/мм3). Получение при плевральной пункции геморрагического экссудата с высокой степенью вероятности свидетельствует об опухолевой этиологии выпота. Посредством микроскопии выявляются, как правило, клетки серозы, лимфоциты и скопления клеток злокачественной опухоли. Частота обнаружения опухолевых клеток при этом достигает 80–70%. На основании цитологического исследования плевральной жидкости часто удается определить морфологический тип первичной опухоли.
При отсутствии злокачественных клеток в плевральном экссудате и подозрении на опухолевый процесс следует проводить торакоскопию с биопсией плевры и последующим гистологическим исследованием. Биопсия плевры в настоящее время проводится двумя методами: пункционная биопсия плевры (получение кусочка плевры специальной иглой с режущим краем; затем полученный материал исследуется цитологически и гистологически) и торакоскопия (осмотр плевральной полости оптикой и взятие материала для исследования через прокол грудной стенки).
Хромосомный анализ плевральной жидкости может помочь в диагностике лимфомы, лейкоза или мезотелиомы. Однако это дорогой тест, и он не является широко доступным.
ЛЕЧЕНИЕ
Лечение больных с выпотом в плевральную полость заключается прежде всего в лечении основного опухолевого процесса, а также в эвакуации жидкости, внутриплевральном введении лекарственных препаратов (цитостатики, радиоизотопы, иммуномодуляторы, препараты неспецифического склерозирующего действия: тальк, хинакрин, тетрациклин) с целью прекращения накопления жидкости в плевральной полости и рассасывания экссудата. Это приводит к улучшению состояния больного, уменьшению одышки, болей, легочно-сердечной недостаточности и тем самым к удлинению жизни.
Поражение плевры злокачественной опухолью обычно ассоциируется с далеко зашедшим заболеванием, а, следовательно, и с неблагоприятным прогнозом. Важно понимать, что при первичном бронхогенном раке наличие плеврального выпота не обязательно исключает операбельность. У 5% таких больных выпот развивается вследствие обструкции бронхов и дистальной инфекции, и заболевание остается потенциально излечимым. Поэтому, когда встает вопрос о возможности проведения операции, чрезвычайно важно установить причину плеврального выпота.
Эффективность традиционных методов плевродеза при опухолевых плевритах составляет 60-80%, однако внутриплевральное введение некоторых цитостатиков и (или) склерозирующих агентов у 28-60% больных сопровождается побочными эффектами, из которых наиболее частыми являются боль и лихорадка. Вследствие чего часто требуется применение сильных анальгетиков; рекомендуется при этом избегать нестероидных противовоспалительных препаратов, поскольку они снижают эффективность операции. В 90-х годах появились сведения о применении цитокинов при лечении опухолевых плевритов; главным образом интерлейкина-2 (ИЛ-2), интерферона и фактора некроза опухолей. Наиболее эффективным (до 94,8%) оказалось сочетание ИЛ-2 или других иммуномодуляторов с лимфокинактивированными клетками-киллерами (это клетки-киллеры, генерированные in vitro из лимфоцитов плеврального экссудата в присутствии ИЛ-2 и затем возвращенные в организм).
Лечение мезотелиомы плевры. Хирургическое лечение мезотелиомы проводится редко (у 7-10% больных), а 2-летняя выживаемость после операции составляет лишь 10-35%. Лучевая терапия обычно проводится для уменьшения болевого синдрома и не влияет на выживаемость. Среди цитостатиков, активных в отношении мезотелиомы, следует отметить производные платины, гемцитабин, антрациклины. Применение этих препаратов приводит к объективному эффекту у 20-48% больных. Следует отметить комбинации гемцитабин + цисплатин (карбоплатин), доксорубицин + цисплатин + митомицин С; цисплатин + алимта. Перспективными могут быть также комбинации новых цитостатиков, а также их сочетание с таргетными препаратами. Важными прогностическими факторами являются молодой возраст, эпителиоидный тип опухоли, а также эффект адъювантной химиотерапии после радикальной плевропневмонэктомии.
У онкологического больного появилась жидкость в легких — что это означает? Насколько это опасно? Как лечить это состояние?
- Отек легкого. Легочная ткань состоит из многочисленных мельчайших мешочков с тонкой стенкой — альвеол. Именно через них происходит насыщение крови кислородом и выделение углекислого газа в воздух. Если в них скапливается жидкость, такое состояние называют отеком легкого.
- Экссудативный плеврит. При этом жидкость скапливается между листками плевры — тонкой пленки из соединительной ткани, которая покрывает легкие и выстилает изнутри стенки грудной полости.
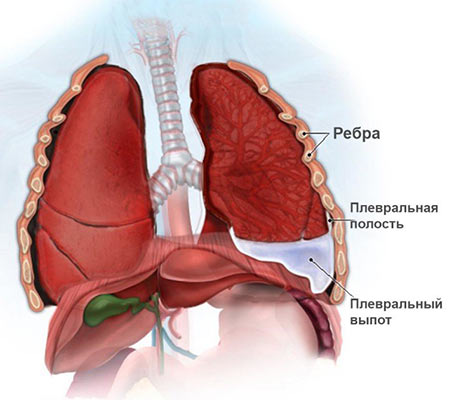
Причины появления жидкости в легком
Отек легкого может возникать не только при онкологических заболеваниях. Все причины этого состояния делят на две большие группы:
- Кардиогенные — связанные с нарушением работы сердца.
- Некардиогенные — связанные с другими патологическими процессами в организме, например, с увеличением проницаемости легочных капилляров.
Подробнее о возможных причинах отёка:
- Онкологические заболевания внутренних органов
- Различные болезни, вызывающие сепсис, пневмонию, застои кровообращения
- Передозировка ряда лекарств, а также наркотических средств
- Воздействие радиации на ткани лёгких
- Болезни сердца в стадии декомпенсации
- Тромбоэмболия сосудов и капилляров лёгких
При онкологических заболеваниях встречаются как кардиогенные, так и некардиогенные причины.
Народные средства
- Вишня
- Лен
- Корень солодки
- Плоды можжевельника
- Корень любистка
- Корень стальника
- Зверобой
- Плоды шиповника
- Листья крапивы
- Листы подорожника
- Лист толокнянки
Эти и некоторые другие растения в различных пропорциях предлагается заварить, запарить или настоять. Такой раствор должен помочь в лечении патологии.
Некоторые вещества, содержащиеся в этих растениях, действительно могут способствовать облегчению симптомов, однако, в качестве основного лечения, малоэффективны.
Жидкость в легких при онкологии
У онкологических больных отек легкого нередко возникает в качестве осложнения химиотерапии.
Некоторые противоопухолевые препараты (антрациклины, циклофосфамид) и высокодозная лучевая терапия вызывают поражение сердечной мышцы — кардиомиопатию. При этом мышцы желудочков сердца слабеют и не могут адекватно справляться со своими функциями, развивается сердечная недостаточность, которая приводит к отеку легкого. Часто симптомы нарастают постепенно.
Острый некардиогенный отек легких может развиваться при лечении интерлейкином-2, митомицином, винбластином. У пациентов, которые получают химиотерапию, снижен иммунитет и повышен риск инфекций, при которых может развиваться острый респираторный дистресс-синдром — состояние, при котором в легких развивается воспаление, и они заполняются жидкостью. При лечении третионином возможен синдром системной капиллярной утечки, редкое состояние, при котором жидкость скапливается в легких и других органах.
Больные, у которых проводилась лучевая терапия в области грудной клетки, имеют повышенный риск поражения венечных артерий и сердечных клапанов. При этом нарушается работа сердца и развивается сердечная недостаточность.
Кардиогенный отек легких может быть вызван и самой опухолью при развитии сердечной недостаточности в результате следующих состояний:
- Поражение метастазами лимфоузлов в грудной клетке и сдавление сердца.
- Метастазы опухолей в сердечной сорочке — перикарде.
- Синдром верхней полой вены, когда нарушается возврат крови к сердцу от верхней части тела в результате перекрытия просвета вены опухолью и тромбами.
Иногда рак ни при чем: просто он сочетается с тяжелым сердечно-сосудистым заболеванием, которое приводит к сердечной недостаточности и скоплению жидкости в легких.
Какими симптомами проявляется отек легких?
Жидкость в легких может накапливаться быстро или постепенно. В зависимости от этого, различают острый и хронический отек легких. Их симптомы различаются:
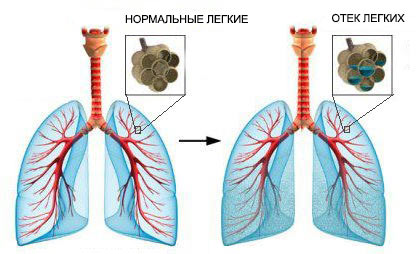
Острый отек легких
Хронический отек легких
Чем опасна жидкость в легких и какие осложнения возможны?
Острый и запущенный хронический отек легких представляет опасность для жизни. Легкие перестают справляться со своей функцией, в тканях нарастает кислородное голодание.
Отсутствие адекватного лечения может грозить рядом осложнений, которые могут угрожать жизненно важным системам организма:
- Развитие молниеносного отёка — опаснейшее состояние, способное вызвать смерть в течение нескольких минут
- Обструкция дыхательных путей в следствие образования большого количества пены
- Затруднённое и угнетённое дыхание
- Тахиаритмия и асистолия — экстремальное увеличение частоты сердечных сокращений
- Дестабилизация артериального давления
Если принять своевременные лечебные меры, многие из этих осложнений поддаются лечению.
Как лечить больного, у которого жидкость в легких?
Первая мера помощи при остром отеке легких — подача кислорода через маску. Это помогает уменьшить симптомы. Иногда показана искусственная вентиляция легких. Для того чтобы вывести из организма лишнюю жидкость, назначают фуросемид (лазикс). Уменьшить одышку и тревогу помогает морфин и другие препараты. Вазодилятаторы (например, натрия нитропруссид) расширяют сосуды и уменьшают нагрузку на сердце.
Если у пациента с отеком легкого повышено артериальное давление, назначают препараты, которые помогают его сбить, если снижено — его стараются повысить.
Проводят лечение состояния, из-за которого в легких скапливается жидкость. Если причиной стали побочные эффекты химиотерапии, врач может отменить препараты, заменить их на другие.
Прогнозы
Последствия плеврита находятся в прямой зависимости от основного диагноза. Как правило, патологическое образование жидкости в плевре свидетельствуют о терминальных стадиях онкологического процесса. Прогноз для пациента, у которого в плевральной полости скапливается жидкость при таком диагнозе неблагоприятный. Само же нахождение жидкости в плевре не представляет собой опасности для жизни. Однако её наличие — это повод для тщательного контроля здоровья пациента.
Профилактика
Профилактика накопления жидкости в плевре при онкологии заключается в мерах, направленных на устранение заболевания, способного его спровоцировать. Жидкость в легких при раке может накапливаться при таких диагнозах как туберкулез легких, другие легочные заболевания нетуберкулезного происхождения (пневмония), ревматизм. Другие меры по его предотвращению связаны с общими рекомендациями для оздоровления организма: сбалансированная диета, регулярные физические упражнения, закаливание, соблюдение режима сна и отказ от вредных привычек, способных снизить иммунитет.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Патологические процессы в плевре и плевральной полости, в том числе плеврит, носят обычно вторичный характер, чаще всего –это осложнения заболеваний легких, травм грудной клетки, заболеваний органов средостения и брюшной полости. При этом нередко симптоматика плеврального выпота является ведущей в клинической картине заболевания.
| Механизм образования плеврального выпота при злокачественных новообразованиях: |
| Прямое влияние опухоли 1. Метастазы в плевру (увеличение проницаемости капилляров плевры) 2. Метастазы в плевру (обструкция лимфатических узлов) 3. Поражение лимфатических узлов средостения (cнижение лимфатического оттока из плевры). 4. Обтурация грудного протока (хилоторакс). 5. Обтурация бронха (снижение внутриплеврального давления). 6. Опухолевый перикардит. Опосредованное влияние опухоли 1. Гипопротеинемия. 2. Опухолевые пневмонии. 3. Эмболия сосудов легких. 4. Состояние после лучевой терапии. |
Плевральный выпот может быть транссудатом и экссудатом. Причиной образования транссудата обычно является застойная сердечная недостаточность, в основном у больных с левожелудочковой недостаточностью и перикардитом. При скоплении транссудата (гидротораксе) листки плевры не вовлечены в первичный патологический процесс.
Гидроторакс наблюдается в тех случаях, когда изменяется системное или легочное капиллярное или онкотическое давление плазмы (левожелудочковая недостаточность, цирроз печени).
Плеврит (скопление экссудата в полости плевры) наиболее часто образуется у больных злокачественными новообразованиями. Наиболее распространенной причиной экссудативного плеврита является метастазирование в плевру и лимфатические узлы средочтения. Плевральный выпот при опухолях имеет сложное происхождение: накопление жидкости обусловлено увеличением проницаемости капилляров вследствие их воспаления или разрыва эндотелия, а также ухудшением лимфатического дренажа из-за обструкции лимфатических путей опухолью и прорастания опухоли в плевру. Накоплению выпота у онкологических больных могут способствовать нарушение питания и снижение содержания белка в сыворотке крови [1–4].
АЛГОРИТМ ЛЕЧЕНИЯ ОПУХОЛЕВЫХ ПЛЕВРИТОВ
Схема
Опухолевый (метастатический) плеврит является частым осложнением при раке легкого, молочной железы, яичников, а также при лимфомах и лейкозах. Так, при раке легкого он встречается у 24– 50% больных, молочной железы – до 48%, при лимфомах – до 26%, а раке яичников – до 10%. При других злокачественных опухолях опухолевый плеврит выявляется у 1 – 6% пациентов (рак желудка, толстой кишки, поджелудочной железы, саркомы, меланомы и др.). Наиболее частой причиной экссудативных плевритов является метастазирование в плевру и лимфатические узлы средостения. Плеврит, как правило, свидетельствует о далеко зашедшем опухолевом процессе и является следствием опухолевых высыпаний по плевре.
Диагностика
Цитологическое исследование плевральной жидкости на опухолевые клетки (содержание эритролитов более 1 млн/мм3) является важным методом диагностики. Получение при плевральной пункции геморрагического экссудата с высокой степенью вероятности свидетельствует об опухолевой этиологии выпота. Частота обнаружения опухолевых клеток при этом достигает 80– 70%. На основании цитологического исследования плевральной жидкости часто удается определить морфологический тип первичной опухоли.
Таблица 1. Частота выпотов различной этиологии (Р. Лайт, 1986) [1]
Частота выпотов, %
Накопление жидкости в плевральной полости приводит к сдавлению легкого, смещению средостения, что в свою очередь вызывает усиление одышки, нарушение дыхательной и сердечной деятельности. Часто плеврит, являясь единственным проявлением опухолевого процесса, может быть причиной смерти больного.
Лечение больных с выпотом в плевральную полость заключается прежде всего в эвакуации жидкости, внутриплевральном введении лекарственных препаратов с целью прекращения накопления жидкости в плевральной полости и рассасывания экссудата. Это приводит к улучшению состояния больного, уменьшению одышки, болей, легочно-сердечной недостаточности и тем самым к удлинению жизни. Алгоритм диагностики и лечения опухолевых плевритов представлен на схеме.
Перед решением вопроса о введении внутриплеврально тех или иных лекарственных препаратов необходимо уточнить локализацию первичного процесса, так как при раке молочной железы, яичников, мелкоклеточном раке легкого, лимфомах проведение системной химиотерапии может привести к ликвидации плеврального выпота у 30– 60% пациентов.
Таблица 2. Препараты, используемые для плевродеза (сводные данные)
В тех случаях, когда системная химиотерапия не показана или она была неэффективной, необходимо внутриплевральное введение лекарственных препаратов. Показанием для плевральных пункций и внутриплеврального введения лекарств является наличие выпота в плевральной полости выше уровня II– III ребра спереди, выраженной одышки с явлениями легочной или легочно-сердечной недостаточности, при ожидаемой продолжительности жизни более 2 нед. При наличии выпота без клинической симптоматики нет смысла производить плевральные пункции и вводить те или иные лекарственные препараты.
Таким образом, можно отметить следующие показания для плевродеза:
1. Наличие субъективных симптомов плеврита (выраженная одышка, боли, кашель).
2. Наличие выпота, рефрактерного к современной химио- и гормонотерапии.
3. Наличие бронхиальной обструкции.
В табл. 2 представлены препараты, используемые в настоящее время для плевродеза.
Методика введения цитостатиков, их разовые и суммарные дозы, а также режим лечения:
| 1. Эмбихин 10–30 мг 1 раз в 7–14 дней, 3–4 введения, всего 40–120 мг. 2. Тиофосфамид 30–40 мг 1 раз в 7–14 дней, 3–4 введения, всего 120–160 мг. 3. Фторурацил 500–1000 мг 1 раз в 7 дней, 3–4 введения, всего 2000–3000 мг. 4. Блеомицин 15–30 мг 1 раз в 7 дней, 4–5 введений, всего 60–150 мг. 5. Адриамицин 30–40 мг 1 раз в 7 дней, 3–4 введения, всего 90–120 мг. 6. Цисплатин 50–60 мг 1 раз в 7 дней, 2–3 введения, всего 100–180 мг. 7. Митоксантрон (новантрон) по 20–25 мг, 2–3 введения. 8. Вепезид 100–150 мг 2 раза в 7 дней, 3–4 введения, всего 600 мг. 9. Тиофосфамид 30 – 40 мг + фторурацил 500 мг 1 раз в 7 дней, 3 введения. |
Эффективность внутриплеврального введения отдельных цитостатиков при раке легкого и молочной железы колеблется от 60 до 80%. В табл. 3 представлены данные РОНЦ им. Н.Н. Блохина РАМН по эффективности химиотерапии опухолевых плевритов [5].
Особого внимания заслуживают методы неспецифической терапии с использованием различных склерозирующих средств для получения химического серозита, склеивания плевральных листков и таким образом ликвидации выпота в плевральной полости. К этим веществам относятся тальк, хинакрин (акрихин), делагил и тетрациклин. Эффективность введения талька, акрихина, делагила достигает 55–60%, а тетрациклина – 80–70% [6–10].
Методика введения тетрациклина. Тетрациклина гидрохлорид наиболее эффективен в больших дозах (20 мг/кг или 1200–1600 мг -12–16 ампул по 100 мг). У больного под местной анестезией производят пункцию плевральной полости с введением тонкой силиконовой трубки, по которой с помощью вакуум-отсоса эвакуируют жидкость. После этого трубку зажимают и под рентгеновским контролем убеждаются, что легкое расправилось. В случае, если легкое не расправилось или имеется смещение средостения в сторону плеврального выпота, не следует вводить тетрациклин из-за возможности образования Тпанцирного легкогоУ. Поскольку введение тетрациклина может сопровождаться болевыми ощущениями, то его предварительно разводят в 50 мл 0,5% раствора новокаина и затем вводят в дренажную трубку. Последнюю прижимают на 2 ч, а больного просят несколько раз менять положение тела. Через 2 ч зажим снимают, а дренажную трубку подключают к вакуум-отсосу с постоянным давлением (от 15 до 20 см вод. ст.). Аспирацию продолжают не менее 24 ч, пока объем выводимой жидкости не будет менее 150–200 мл в сутки. После этого дренажную трубку удаляют.
Таблица 3. Эффективность химиотерапии опухолевых плевритов (данные РОНЦ)
Читайте также:

