Женское здоровье рак молочной железы

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
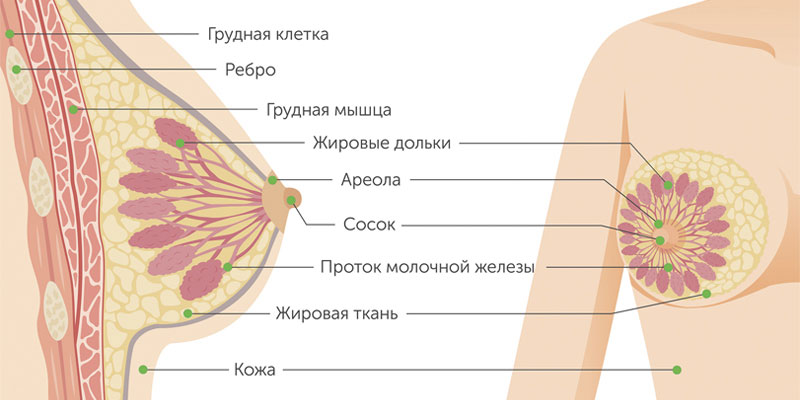
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук
57-летняя актриса Келли Престон , жена Джона Траволты, умерла от рака груди после двух лет борьбы с заболеванием. О постигшей утрате рассказал Джон Траволта в социальных сетях.
Несмотря на всю опасность рака молочной железы, его можно победить. Например, это получилось у актрисы Джейн Фонды, писательницы Дарьи Донцовой, певицы Кайли Миноуг и других женщин. Киноактриса Анджелина Джоли и вовсе сделала предупреждающую операцию из-за генетической предрасположенности к раку груди (от этого онкозаболевания погибли мать и тетя звезды).
Рак молочной железы — это самое распространенное раковое заболевание у женщин во всем мире. На него приходится 16 процентов всех случаев заболевания раком среди женщин, по данным Всемирной организации здравоохранения.
В России этот показатель также высок. Как сообщает НМИЦ онкологии им. Н. Н. Блохина, ежегодно в стране выявляется около 50 тысяч случаев рака груди, что составляет примерно пятую часть от всех опухолей у женщин. Более 40 процентов случаев диагностируется на поздних стадиях. Каждый год от этого онкозаболевания умирают более 20 тысяч россиянок.
Важно помнить, что ранний скрининг дает шансы женщинам сохранить грудь и обойтись без хирургического вмешательства, уверены в ЦКБ №2 им. Н. А. Семашко. По данным онкологов, только 20 процентов женщин живут пять лет и более, если выявить рак молочной железы не на ранней стадии.
Что влияет на развитие онкологии
На развитие рака молочной железы у женщины (впрочем, от этого вида онкологии могут страдать и мужчины, но в меньшей степени) влияют такие факторы как: гормональный статус, различные хронические заболевания, ожирение, вирус папилломы человека, наследственность и т.д.
Например, если в одной семье по женской линии (бабушка, мама, тетя) была онкология, то последующие поколения девочек находятся в группе риска. Их шанс заболеть раком на 20 процентов больше, поэтому они должны находиться под активным наблюдением специалистов.
Наиболее яркий пример семейной онкологии груди связан с американской актрисой Анджелиной Джоли. Несколько лет назад она удалила молочные железы. Согласно ее анализам, вероятность развития рака груди, от которого умерли бабушка и мама актрисы, составляла 87 процентов. Джоли выбрала радикальное решение, также есть вариант с активным наблюдением и обследованием раз в полгода по персонально разработанному плану.
Отдельно как причину возникновения рака важно отметить вирус папилломы человека: он приводит к развитию различных опухолей в организме. Вирус выявляется у многих людей, примерно у 80 процентов, но его наличие опасно только в активном состоянии — когда иммунитет низкий. Когда иммунитет в порядке, то через два-три месяца после заражения вирус в крови может войти в латентное состояние.
Однако до конца от него избавиться нельзя, кроме этого ВПЧ легко передается. Против вируса существует вакцинация, она проводится до подросткового возраста у девочек. К сожалению, есть данные, что во взрослом возрасте прививка уже не работает. После вакцинации риск развития женской онкологии у девочек снижается до минимума.
Также возрастные изменения могут стать причиной опухоли. 50 лет — средний возраст женщины, когда чаще всего диагностируют рак груди. Но это не исключает более ранних случаев.
Симптомы рака молочной железы
Если опухоль не гормонально зависимая, то будет другой план лечения. Это влияет на диагностирование, которое может продолжаться до двух и более недель.
Хирургическое удаление груди
Потеря груди для женщины является сильным стрессовым фактором. В связи с этим разработано множество техник органосохраняющих операций – с помощью протезов, собственных тканей и т.д. Есть только одно но — у этих операций очень узкие показания.
Если перед онкологами стоит выбор сделать женщине органосохраняющую операцию с высоким риском развития рецидива или удалить железу с низким риском, то решение будет очевидным. Потому что от рецидива рака человек погибает. Органосохраняющую операцию можно сделать только на ранних стадиях развития опухоли, и чем она меньше, тем больше шанс сохранить грудь.
Также в лечении есть важный момент. Женщины с раком молочных желез очень редко подвергаются только хирургическому лечению. В основном это комплексный подход: химиотерапия, лучевая терапия и хирургия. Например, после операции женщина еще должна пройти курс облучения и делать это с протезом нельзя.
В случае с химиотерапией падает иммунитет, установка протеза также исключена, потому что может начаться воспалительный процесс.
Другой вопрос — зачем подвергать женщину лучевой и химиотерапии, если опухоль уже удалена. Затем, что врачи не могут точно знать, не осталось ли у нее микрометастазов. Рак молочной железы относится к высокоагрессивным видам онкологии, способный давать регионарные и отдаленные метастазы. Даже идеально проведенная операция и полное обследование не дает стопроцентной гарантии, что раковых клеток не осталось.
Современные способы лечения
Существует три вида лечения рака: лекарственное, лучевое и хирургическое, эти способы прошли огромный эволюционный путь. Так, операции сейчас проводятся малоинвазивным способом, который обеспечивает минимальное вмешательство в организм. Процедура, как правило, подразумевает использование эндоскопических инструментов. Например, через небольшой разрез можно удалить опухоль, если операция органосохраняющая.
Развитие лучевой терапии позволило больше облучать опухоль, чем окружающие ее ткани. Например, это могут делать такие аппараты как кибер-нож и гамма-нож. Луч установки испаряет только область опухоли, и поскольку границы удаления новообразования очень четкие, то аппарат называют ножом. Окружающие ткани повреждаются минимально.
У лекарственных препаратов тоже произошли существенные изменения. Если раньше химиопрепараты действовали на опухоль, ткани вокруг нее, да и на весь организм в целом, то сейчас разрабатываются целевые препараты. Они действуют на определенные факторы, например опухолевую прогрессию, и очень помогают в традиционной химиотерапии.
Современное лечение рака молочной железы и яичников
О таргетных препаратах для лечения онкологии сегодня говорят все чаще, но мало кто из неспециалистов понимает, что это такое и как они работают. О преимуществах таргетной терапии и о том, почему без регулярных обследований и самообследований груди женщинам все равно не обойтись, рассказывает онколог Светлана Хохлова.

Как часто рак груди передается по наследству?
Насколько рак молочной железы и рак яичников распространены в России?
Действительно, сегодня эта проблема актуальна во всем мире, и Россия не исключение. Рак молочной железы по заболеваемости находится на первом месте среди всех злокачественных опухолей у женщин, а рак яичников - на четвертом месте среди всех онкогинекологических заболеваний. При этом РМЖ - лидирующая причина смертности от рака среди женщин, а рак яичников занимает первое место среди всех злокачественных новообразований женской половой системы.
Какова природа этих заболеваний? Что объединяет рак молочной железы и рак яичников?
Главная общая черта у этих патологий – влияние гормонального фона на яичники и молочные железы. Регуляция процессов, приводящих к возникновению и росту опухоли, при обоих видах рака осуществляется за счет гормонов. Но нередки случаи передачи заболевания “по наследству”. При этом, к слову, наследственный рак молочной железы встречается чаще, чем рак яичников.
В среднем, в мире рак молочной железы, обусловленный мутациями генов BRCA1 и BRCA2, встречается в 25-35% случаев среди наследственных форм рака молочной железы, в зависимости от возрастной категории, и проявляется намного раньше, чем рак яичников. Около 15% больных раком яичников в мире имеют мутацию в генах BRCA. 1 Если говорить о статистике в России, то процент наследственных мутаций среди женщин намного больше: в исследовании 2018 года было показано, что в российской популяции каждая третья пациентка имеет мутацию BRCA. 2
Риск развития онкологической патологии, если женщина является носителем BRCA1 или BRCA2, увеличивается с каждым годом. Так, у носителей мутации BRCA1 к 70 годам жизни риск развития РМЖ составляет 44–78%, а рака яичников — 18–54%. 3
BRCA1/2 (гены рака молочной железы 1/2) - гены, которые отвечают за регуляцию процессов восстановления генетического материала (ДНК) и предупреждают возможную опухолевую трансформацию клеток. При наличии дефектов (мутаций) в этих генах значительно повышается риск развития рака молочной железы и яичников, а также ряда других опухолей.
Кто болеет раком груди и яичников чаще всего
Существует мнение, что раку молочной железы и яичников в большей степени подвержены женщины после 45 лет, поэтому для них рекомендуется более частое обследование молочных желез и органов малого таза. Почему взрослые женщины подвержены большему риску? Какие рекомендации по профилактике вы можете дать?
Риск развития данной патологии с возрастом увеличивается за счет того, что в течение жизни накапливаются всевозможные спонтанные изменения, или мутации, поэтому и вероятность развития заболевания с возрастом увеличивается. Это касается не только онкологических, но и в целом любых болезней.
Если женщина знает о наличии мутации в генах BRCA, то она может пройти скрининговые программы, которые включают в себя маммографию, УЗИ малого таза и тест на определение маркера CA 125. С определенной периодичностью пациентке с имеющейся мутацией в обязательном порядке нужно будет пройти каждый этап скрининга.
Маркер СА 125 – это белок, который обнаруживается на опухолевых клетках эпителия яичников, а также в норме в других органах. Присутствие данного белка в крови в очень высоких концентрациях часто указывает на наличие злокачественной опухоли яичников и реже - некоторых других органов (эндометрия, толстого кишечника, легкого, молочной, поджелудочной железы).
Всем женщинам необходимо минимум раз в год посещать гинеколога, а после 30 лет - раз в год проходить маммографию.
Актуальна ли проблема рака яичников и рака молочных желез для девочек-подростков и детей? В каком возрасте необходимо начинать самостоятельное обследование и проявлять настороженность и внимательность к вопросам женского здоровья?
Для несовершеннолетних скрининговых программ нет. Даже если у девочки болеет мать, и она генетически предрасположена к развитию рака молочной железы или яичников, все равно все возможные программы и консультации (в том числе УЗИ и тест на маркеры) доступны только после 18 лет. Если вдруг возникают специфические симптомы у детей, то нужно обратиться к детскому гинекологу и уже вместе с ним индивидуально подходить к решению проблемы.
Существует мнение, что в результате деторождения у женщин сокращается риск заболевания раком молочной железы и яичников. Так ли это?
Действительно, существует несколько общих популяционных исследований, которые доказывают, что чем больше родов было у женщин, тем ниже риск возникновения рака яичников. Это объясняется тем, что в это время у женщины нет процесса овуляции, то есть яичник не повреждается, что, в свою очередь, снижает шансы развития рака молочной железы и яичников. Это один из гормональных факторов, влияющих на развитие онкологических заболеваний.
В отношении рака молочной железы большое значение имеет возраст первых родов. У женщин, имевших поздние первые роды (в возрасте старше 30 лет) или не имевших родов вообще, риск заболеть РМЖ в 2-3 раза выше, чем у рожавших до 20 лет. 4
Многие женщины репродуктивного возраста используют комбинированные оральные контрацептивы (КОКи). Многие считают, что КОКи являются фактором риска в отношении рака молочной железы и рака яичников. С чем связано данное мнение и верно ли оно?
По результатам некоторых исследований было выявлено, что КОКи могут повышать риск развития рака молочной железы и яичников. Впоследствии, при детальном анализе ученые пришли к выводу, что, наоборот, именно комбинированные противозачаточные препараты снижают риск развития данных патологий. Поэтому каждый гинеколог должен предварительно изучить, какие контрацептивы следует назначить пациентке. Как правило, риск развития рака яичников и рака молочной железы снижают комбинированные и несинтетические оральные контрацептивы.
Новое в лечении онкологических заболеваний
Расскажите, пожалуйста, о передовых научных разработках и инновациях в подходе к лечению опухолей женской репродуктивной системы. За какими вариантами будущее в лечении онкологических заболеваний?
За последние 20 лет ситуация с лечением опухолей женской репродуктивной системы кардинально изменилась. Можно сказать, что персонализированный подход к лечению поспособствовал увеличению средней продолжительности жизни пациентов. В рамках такого подхода, проводят молекулярно-генетическое тестирование опухоли и определяется ее подтип, и уже в зависимости от выявленных нарушений подбирается таргетная терапия.
Таргетные препараты действуют на определенную мишень в опухоли, которая определяет ее рост и распространение. При этом влияние таргетных препаратов, в отличии от химиотерапии, на здоровые ткани минимально. Благодаря этому можно добиться высокого ответа пациента на лечение и снизить токсичность, которая раньше при использовании обычных противоопухолевых препаратов была очень высокой, из-за чего пациенты тяжело переносили лечение. На мой взгляд, будущее именно за персонализированным подходом к лечению в зависимости от молекулярно-генетических факторов.
Применима ли таргетная терапия в лечении рака молочной железы и яичников?
В рамках терапии рака молочной железы на сегодняшний день зарегистрировано большое количество таргетных препаратов для разных подтипов опухоли. Даже при трижды негативном раке молочных желез, для которого раньше не было определено "мишеней" для таргетной терапии, есть группа пациентов с мутацией BRCA, которым может назначаться препараты из группы ингибиторов PARP как вариант эффективного лечения.
Для лечения рака яичников среди таргетных препаратов зарегистрированы антиангиогенный препарат, а при мутации в генах BRCA1/2 - ингибитор PARP.
Антиангиогенные препараты – лекарственные препараты, эффект которых основан на блокировании действия факторов роста кровеносных сосудов. Тем самым процесс образования новых капилляров замедляется, опухоль не получает достаточного количества питательных веществ и, соответственно, не может наращивать свою массу.
PARP – белок, который выполняет функцию восстановления нарушений ДНК. Опухолевые клетки с мутациями в генах BRCA имеют сильную зависимость от эффективной работы этого белка и чувствительны к его ингибиторам (лекарственные препараты, которые нарушают функцию белка). Воздействие PARP-ингибиторов на опухолевую клетку с дефектом системы восстановления ДНК приводит к ее гибели.
Какие признаки могут быть предвестниками рака молочной железы и рака яичников? На что женщина должна обратить внимание?
Онконастороженность должна присутствовать у женщины всегда, начиная с 18 лет. Нужно самой обследовать (пальпировать) молочную железу и ближайшие области. Лимфоузлы в подмышечной области – это зоны метастазирования опухоли молочной железы. Поэтому если определяются какие-то уплотнения в молочных железах или подмышечной области, нужно обратиться к маммологу и сделать биопсию или пункцию, чтобы определить характер этого образования. Иллюстрированные рекомендации по самообследованию молочных желез вы можете найти в интернете.
При раке яичников каких-то особенных внешних проявлений нет. Предпосылками могут стать нарушение менструального цикла и боли внизу живота. Если эти симптомы наблюдаются регулярно, то нужно незамедлительно обратиться к гинекологу, сделать УЗИ, сдать тест на онкомаркеры.
Кроме того, как мы уже обсудили, всем женщинам необходимо минимум раз в год посещать гинеколога, а после 30 лет - раз в год проходить маммографию.
1 Aslop, K. et al. 2012. J Clin Oncol. (30)21, pp.2655-2663; Stavropoulo, A.V. et al. 2013 PLOS One. 8(3), pp.1-10; Pal, T. et al. 2005. Cancer. 104(12), pp.2807-2816
2 OVATAR Tyulyandina A. et al. Cancer Research 2018; 78(13), abstr. 1241.
3 Л.Н. Любченко, Е.И. Батенева. Медико-генетическое консультирование и ДНК-диагностика при наследственной предрасположенности к раку молочной железы и раку яичников. Пособие для врачей. М.: ИГ РОНЦ, 2014. 64 с.
4 Britt et al. Endocr Relat Cancer. 2007;14(4):907?933
Читайте также:

