Заболеваемость и смертность от рака молочной железы в россии
Статистика и эпидемиология в России и мире
Рак молочной железы в структуре заболеваемости и смертности женского населения остается ведущей онкопатологией как в России, так и в мире. В мире ежегодно регистрируется более 1,3 млн. случаев заболевания раком молочной железы, погибает от него около 500 тысяч женщин.
По данным Международного Агентства по Изучению Рака (IARC) на 2012 год, в европейских странах разные формы рака молочной железы составили 29% всех случаев онкологических болезней, диагностированных среди женщин.
Ежегодно в Европе регистрируется более 370 тысяч новых случаев заболевания, около 130 тысяч женщин умирает от него. Самые высокие показатели заболеваемости и смертности регистрируются в Дании, Франции и Великобритании. А в таких странах как Индия, Китай, Эфиопия и Монголия показатели заболеваемости и смертности значительно снижены.
Вероятность диагностики рака молочной железы в течение всей жизни распределена неравномерно и повышается с возрастом:
Из 1000 женщин в возрасте 30 лет, в последующие 10 лет, рак груди будет обнаружен у 4 женщин;
Из 1000 женщин в возрасте 50 лет, в последующие 10 лет, рак груди будет диагностирован у 20 женщин;
Из 1000 женщин в возрасте 70 лет, в последующие 10 лет, рак груди будет обнаружен у 37 женщин.
В среднем, в течение всей жизни, рак груди диагностируется у 120–130 женщин из 1000 (то есть у каждой восьмой), однако только около 20–30 женщин погибают от этого заболевания.
В России в структуре онкологической заболеваемости женщин РМЖ занимает лидирующую позицию с 1985 года и к настоящему моменту составляет 21,0%. Заболеваемость и смертность за 30 лет выросли в 4 раза. Несмотря на совершенствование методов диагностики и лечения от рака молочной железы, ежегодно в России от него умирают 23 тысячи женщин. На фоне мировых показателей заболеваемости Россия занимает средний уровень, а по показателям смертности находится на достаточно высоких позициях.
Если у женщины есть предрасположенность к раку молочной железы, вероятность диагностики разных форм этого заболевания в течение жизни может быть значительно выше.
Повышенному риску диагностики рака груди подвержены:
женщины с наследственной предрасположенностью к этой болезни,
женщины, перенесшие в детстве или в юности облучение в области грудной клетки (радиотерапию) для лечения какой-то другой формы рака.
Известно несколько генетических мутаций, присутствие которых ассоциируется со значительным повышением риска развития рака молочной железы. Эти мутации могут передаваться по материнской и отцовской линиям, могут возникать и спонтанно.
Среди некоторых этнических групп (в частности, среди ашкеназов) эти разновидности генетических вариаций встречаются в 10 раз чаще: в среднем у 1 из 40 человек (2,5% населения).
Предполагается, что неизмененные варианты генов BRCA1 и BRCA2 участвуют в контроле деления клеток и препятствуют развитию рака. Мутации генов BRCA1 / BRCA2 способны привести к нарушению их работы и дать популяциям клеток разных органов возможность бесконтрольного роста.
Из 100 женщин, которые являются носителями значимых изменений в одном из генов BRCA:
до 40-летнего возраста рак груди диагностируется у 20 женщин;
до 60-летнего возраста — у 55 женщин;
до 80-летнего возраста — у 82 женщин.
Это очень высокий риск. У женщин, которые не являются носителями изменений в генах BRCA, вероятность диагностики рака груди в течение всей жизни составляет около 12%.
Дополнительно к высокому риску развития рака молочной железы, женщины с мутациями в генах BRCA подвержены повышенному риску развития рака яичников. К 70-летнему возрасту болезнь диагностируется у 39% женщин с изменениями в гене BRCA1 и у 11–17% женщин с изменениями в гене BRCA2. В отсутствие этих мутаций риск диагностики рака яичников в течение всей жизни значительно ниже и составляет около 1,4%.
Из-за того, что вариации в генах BRCA, предрасполагающие к развитию рака груди и/или яичников, являются относительно редкими, а также в связи со значительными недостатками современных возможностей профилактического лечения женщин с такими генетическими вариациями, проведение генетической консультации и анализов для диагностики этих изменений у всех женщин считается нецелесообразным.
В современных руководствах специалистам, консультирующим женщин по поводу защиты от рака груди, рекомендуют рассказать своим пациенткам о возможности проведения генетической консультации и анализов для выявления значимых вариаций в генах BRCA, если присутствие этих мутаций у женщины является вероятным, исходя из истории ее здоровья и здоровья ее близких родственников.
Вероятность того, что женщина является носителем значимых генетических вариаций, повышается, если:
кто-то из ее родственниц болел раком груди и/или раком яичников (в особенности если болезнь была диагностирована в возрасте моложе 40 лет);
у заболевшей родственницы болезнь была диагностирована в обеих молочных железах, или если было выявлено несколько отдельных очагов опухоли в одной молочной железе;
в семье было несколько случаев рака молочной железы;
рак молочной железы был диагностирован у родственника-мужчины;
в семье были другие случаи рака (толстого кишечника, матки), которые также могут быть связаны с генетическими вариациями;
если женщина относится к этнической группе ашкеназов.

Эпидемиология рака молочной железы
Статистика рака молочной железы довольно пугающая. Распространенность патологии высока практически во всех развитых странах. Максимальные значения заболеваемости зарегистрированы в Австралии, Швейцарии, минимальные – в Китае и Японии, Россия занимает промежуточное положение.
Заболеваемость на 100 000 чел
Доля рака молочных желез в общей структуре злокачественных заболеваний:
Ежегодно в мире регистрируют примерно 1 250 000 новых случаев рака груди, из них 54 000 в России. Заболеваемость раком молочных желез в большинстве стран растет, это связано с различными факторами. В первую очередь, следует отметить улучшение методов диагностики, в частности маммографического скрининга, который позволяет выявить новообразование на ранних стадиях, до появления первых симптомов. Многие специалисты рекомендуют проводить маммографию и самообследование груди в профилактических целях с 20 лет и делать ее 1 раз в 3 года, после 40 рекомендуется проходить процедуру 1 раз в год.
Согласно статистике, у 1 из 8 женщин в течение жизни будет диагностирован рак молочных желез, но заболевание может появиться и у мужчин. По данным многих авторов, соотношение мужчин и женщин в структуре заболеваемости составляет 1:100. Риск возникновения патологи увеличивается с возрастом, большая часть пациентов (77%) старше 50 лет, на долю молодых девушек приходится 0,3%.
Вероятность развития рака молочных желез по возрастам:
Показатель смертности за последние годы стабилизировался, в некоторых странах наблюдается снижение.
Показатели летальности от рака молочных желез на 100 000 населения
Статистика рака молочной железы в России показывает рост показателей заболеваемости и смертности.
Абсолютное число зарегистрированных больных с диагнозом рак молочной железы в 2004-2014 году по данным ВОЗ:
Показатели заболеваемости и их прирост за 2004-2014 года в России:
заболеваемость на 100 000
Среднегодовой темп прироста в %
Общий прирост в %
Абсолютное число умерших больных от рака молочной железы в России за 2004-2014 года:
Динамика показателя летальности за 2004-2014 года от рака молочной железы в России:
Смертность на 100 000
Среднегодовой темп прироста в %
Причины возникновения рака молочных желез и их влияние на статистику
Точных причин развития рака молочных желез никто не знает, но выделяют ряд предрасполагающих факторов, которые повышают риск развития патологии. Следует отметить, что это гормонозависимая опухоль, поэтому она часто возникает на фоне гормональной недостаточности и внешней стимуляции эндокринных желез (прием гормональных лекарственных средств). Ученые выявили, что если в крови пациента снизить концентрацию эстрадиола на 17%, можно снизить вероятность развития рака в 4-5 раз. В отношении гормонозаместительной терапии имеются противоречивые данные, ученые полагают, что длительный прием пероральных контрацептивов (более 8 лет) увеличивает риск на 35%, но после отмены медикаментов отрицательное влияние исчезает, кумулятивный эффект незначителен.
Большую роль играют беременность, роды, время наступления менархе (первых месячных) и климакса. Раннее менархе (до 13 лет) увеличивает риск формирования опухоли в 2 раза. Поздний климакс (после 54 лет), в свою очередь, также приводит к росту заболеваемости в 4 раза. Роды и беременность оказывают положительное влияние и уменьшают вероятность развития рака на 50%, и чем больше беременностей, тем ниже показатель.
Также доказано, что ожирение – серьезная проблема, которая может привести к появлению различных заболеваний, в том числе вызвать рак молочных желез. Относительные риски появления патологии составляют 37 единиц, в большей степени это обусловлено злоупотреблением жирной пищей, так как увеличение концентрации жиров приводит к росту количества эстрадиола в крови и формированию гормонального дисбаланса. Следует учитывать и отягощенный семейный анамнез, примерно у 25% пациентов есть случаи рака молочных желез у близких родственников.
Классификация видов рака молочной железы
Продолжительность жизни при раке молочной железы и выбор методов лечения напрямую зависят от вида опухоли, а точнее от ее гистоморфологической структуры:
Протоковая карцинома: часто встречается, не агрессивная, эту форму можно выявить на ранних стадиях при помощи маммографии. Внешне она никак себя не проявляет, в 25-50% случаев дает рецидив через 15-25 лет после лечения;
Дольковая карцинома: злокачественные клетки расположены в пределах долек железы, встречается в 5-25% случаев, чаще всего развивается в возрасте 45-47 лет и поражает одновременно обе груди. Выявляется совершенно случайно во время медицинских осмотров, в 25% случаев дает рецидив через 25 лет;
Инфильтрирующая протоковая карцинома: регистрируется у 80% пациентов, характеризуется поражением окружающих тканей и выходом за пределы железы. Особенность опухоли – овальная форма новообразования с неровными краями, она спаяна с кожей. Очень часто эта форма рака дает метастазы, как в регионарные ткани, так и в отдаленные;
Инфильтрирующая лобулярная карцинома: встречается в 5% случаев в возрасте 45-56 лет, очень редко диагностируется при маммографии;
Медуллярная карцинома: 3-10 % случаев, характеризуется четкими границами, редко прорастает в окружающие ткани;
Рак с признаками воспаления: развивается у 20% пациенток в молодом возрасте или после 50 лет, часто маскируется под другую патологию, это агрессивный вид опухоли, продолжительность жизни больных не более 3 лет.
Прогнозы выживаемости и рак молочных желез
Усовершенствованные методы диагностики и лечения рака молочных желез привели к росту показателей выживаемости за последние 20 лет. По данным США, более 95% пациентов проживают 5 и более лет. Статистика рака молочных желез показывает, что показатель пятилетней выживаемости в мире составляет 89%, десятилетней – 82%, пятнадцатилетней – 77%. Такие высокие значения показателей связаны со своевременной специализированной помощью, но если лечение не проводить, то показатель пятилетней выживаемости не превышает 15%.
На прогнозы выживаемости оказывают прямое влияние следующие факторы:
Количество пораженных регионарных лимфатических узлов: если метастазы рака в лимфоузлах не обнаружены, то прогнозы довольно благоприятны. В противном случае, десятилетняя выживаемость составляет не больше 25%. Если в патологический процесс вовлечены 3 узла – показатель равен 35%, если 4 и больше – 15% и ниже;
Размер новообразования: чем больше опухоль, тем она агрессивнее;
Степень распространения процесса;
Возраст после 35 лет.
Прогнозы выживаемости и стадии рака молочных желез
Выделяют 4 стадии развития рака молочных желез. Благоприятные прогнозы наблюдаются на начальных этапах патологии, когда опухоль небольшая по размерам и не агрессивна. Но в это время рак обнаруживают крайне редко, в большинстве случаев совершенно случайно на медицинских осмотрах, так как новообразование груди не вызывает появления негативных симптомов. Наиболее тяжелые случаи - это 3 и 4 стадии болезни. В эти периоды пациенты испытывают сильные болевые ощущения и другие неблагоприятные клинические признаки, которые значительно ухудшают качество жизни. Лечение также приносит дополнительные страдания, поэтому многие больные от него отказываются.
Стадии рака молочных желез:
1 стадия характеризуется малыми размерами новообразования (менее 2 см), пятилетняя выживаемость составляет 70-95%, десятилетняя - 80%;
2 стадия: размеры увеличиваются до 5 см, возможно распространение опухоли на соседние лимфоузлы, 5-летняя выживаемость равна 50-80%, 10-летняя – 40-60%;
3 стадия: опухоль резко увеличивается в размере, поражает окружающие ткани и лимфоузлы, пятилетняя выживаемость не больше 50%, десятилетняя – до 30%;
4 стадия: произвольные размеры новообразования, большое количество метастазов, 5-летняя выживаемость не более 10%, 10-летняя до 5%.
Удельный вес пациентов в зависимости от стадии патологии в России в % за 2004-2014 годы:
Хотя в целом наблюдается положительная тенденция и уменьшение количества больных, выявленных на заключительных стадиях, процент пациентов на последних этапах довольно высок, поэтому показатели смертности остаются на прежнем высоком уровне.
Летальность на первом году после установления точного диагноза рака молочной железы в России за 2004-2014 годы:
Прогнозы выживаемости и лечение рака молочной железы
В наше время злокачественные новообразования лечат разными методами. Согласно статистике рака молочной железы в России, 34,7% пациентам в 2014 году была проведена радикальная операция и в 65,3% были использованы комплексные методы терапии (хирургические вмешательства и химиолучевое воздействие). При использовании только хирургических методов лечения пятилетняя выживаемость составляет 85%, десятилетняя -73%, при комбинированной (только химиолучевое воздействие) терапии показатели немного отличаются и составляют 83% и 67%, при комплексном подходе 87% и 69% соответственно.
В большинстве случаев пациентам проводят полную резекцию молочных желез, при этом пятилетняя выживаемость достигает 97%. Но в последнее время все чаще проводят органосохраняющие операции, позволяющие улучшить качество жизни пациенток и сохранить семейное положение, доля таких вмешательств составляет 10-15%, но ежегодно растет.
Возможность проведения подобных операций возрастает после проведения адекватной химиотерапии, при небольших размерах опухоли и на начальных этапах развития рака. По данным некоторых ученых, химическое воздействие на новообразование в 90% случаев ведет к уменьшению его размеров, что позволяет провести квадрантэктомию или лампэктомию, а не полное удаление тканей железы. При этом местные рецидивы после органосохраняющих операций наблюдались в 6-8%, а после радикальных – в 22%.
Специалисты считают, что частота рецидивов зависит не столько от объемов операции, сколько от первоначальных размеров рака молочной железы, если она равна 5 см и более, то рецидивы развиваются в 5-6 раз чаще. Прогнозы выживаемости при этом значительно сокращаются и составляют 1-2 года. Но продолжительность жизни пациента зависит от многих факторов: методов лечения, локализации рецидива, наличия метастазов, общего состояния, возраста и т.п.
Рак молочной железы и беременность
Рак молочной железы довольно часто встречается у женщин репродуктивного возраста (32-38 лет), поэтому риск возникновения опухоли в период беременности высокий. По данным статистики, патология развивается в 1 случае на 3000 беременностей, это соответствует 3% среди всех пациентов с этим диагнозом.
Формирование рака молочной железы во время беременности приводит к некоторым трудностям в диагностике и лечении. Именно поэтому эта проблема привлекает к себе всеобщее внимание, ведь этот период связан с резким гормональным всплеском, и, к сожалению, не всегда организм может к нему адаптироваться, поэтому и развиваются различные заболевания. Но при беременности происходят многочисленные изменения в строении тела, поэтому рак молочных желез практически невозможно выявить на ранних этапах. Как правило, опухоль регистрируется на 15-25 неделе.
На момент постановки диагноза рак молочных желез размеры новообразования достигают 6-12 см, в 72-80% диагностируются распространенные формы рака, в 20% регистрируются отдаленные метастазы.
Вероятность формирования опухоли в период беременности зависит от нескольких факторов:
Беременность и роды после 30 лет увеличивают риск развития рака в 2-3 раза, после 40 лет – в 4-5 раз;
Многочисленные роды снижают риски появления опухоли, но не ликвидируют их полностью;
Генные аномалии совместно с периодом беременности увеличивают риск опухоли в 3-4 раза;
Отсутствие грудного вскармливания повышает риски в 2 раза;
Продолжительная и повторяющая лактация снижает вероятность в 3-4 раза.
Выбор метода лечения беременной подбирается строго индивидуально. Если пациентка на ранних сроках отказывается от терапии и хочет сохранить плод, то все процедуры откладывают до родов. Как правило, прогнозы от такого выбора крайне неблагоприятны.
Если рак молочной железы выявляется в 1 триместре (в 10-15 % случаев), то рекомендуется прерывание беременности и проведение полного комплекса терапевтических мероприятий. Диагностирование опухоли во 2 триместре происходит чаще всего (65-70%), на этом этапе возможно сохранение беременности: таким пациенткам проводят радикальные операции и химиотерапию после 14 недели, более раннее начало химического воздействия приводит к увеличению риска формирования уродств и аномалий плода на 20-40%. Регистрация новообразования в 3 триместре подразумевает проведение полного комплекса процедур после родоразрешения на 36 неделе.
Рак молочной железы (РМЖ) — самая распространенная онкологическая патология у женщин во всем мире. На него приходится 16% всех случаев заболевания раком среди женщин. В России этот показатель еще выше: в 2018 году 20,9% онкологических заболеваний, выявленных у женщин, пришлось на РМЖ. В структуре женской смертности от рака РМЖ также занимает первое место
31 октября 2019 13:50
РМЖ известен с глубокой древности. Первое описание этой опухоли встречается в древнеегипетском тексте , т. н. Хирургическом папирусе, которому, по оценкам археологов, не менее трех с половиной тысяч лет. Эту болезнь описывали Гиппократ , Гален и другие светила античной медицины. Тысячелетия прошли не напрасно, и современная медицина изучила рак молочной железы глубже.
Основными факторами риска являются пол и возраст: подавляющее большинство случаев РМЖ выявляется у женщин старше 40–45 лет. Рак молочной железы встречается и у мужчин, но для них это очень редкое заболевание, менее 1% всех случаев.
Риск развития РМЖ зависит от числа менструальных циклов: чем их больше, тем выше вероятность заболевания. Поэтому факторами риска являются: раннее половое созревание, поздняя менопауза, а также отсутствие детей — ведь беременность ставит менструальный процесс на паузу. К числу других факторов, защищающих от рака молочной железы, относят продолжительное грудное вскармливание и ранний возраст первого деторождения.
5–10 % случаев рака молочной железы обусловлены генетически. В середине 1990-х были выявлены конкретные гены, ответственные за это. Чаще всего к развитию генетически обусловленного РМЖ (а также рака яичников) приводит поломка в генах BRCA1 и BRCA2. При наличии такой мутации вероятность заболеть раком молочной железы для ее носителя крайне высока — 60–80 %.
К другим факторам риска относят избыточный вес, чрезмерное употребление алкоголя, гормональные сбои.
Во все мире и, в частности, у нас в стране регистрируется рост заболеваемости РМЖ. Так, в России за последние десять лет выявляемость выросла на 30 %. Это объясняется совокупностью факторов, среди которых улучшение диагностики, старение населения, поздний возраст первых родов, неправильное питание и т. д.
РМЖ известен с глубокой древности. Первое описание этой опухоли встречается в древнеегипетском тексте , т. н. Хирургическом папирусе, которому, по оценкам археологов, не менее трех с половиной тысяч лет. Эту болезнь описывали Гиппократ , Гален и другие светила античной медицины. Тысячелетия прошли не напрасно, и современная медицина изучила рак молочной железы глубже.
Основными факторами риска являются пол и возраст: подавляющее большинство случаев РМЖ выявляется у женщин старше 40–45 лет. Рак молочной железы встречается и у мужчин, но для них это очень редкое заболевание, менее 1% всех случаев.
Риск развития РМЖ зависит от числа менструальных циклов: чем их больше, тем выше вероятность заболевания. Поэтому факторами риска являются: раннее половое созревание, поздняя менопауза, а также отсутствие детей — ведь беременность ставит менструальный процесс на паузу. К числу других факторов, защищающих от рака молочной железы, относят продолжительное грудное вскармливание и ранний возраст первого деторождения.
5–10 % случаев рака молочной железы обусловлены генетически. В середине 1990-х были выявлены конкретные гены, ответственные за это. Чаще всего к развитию генетически обусловленного РМЖ (а также рака яичников) приводит поломка в генах BRCA1 и BRCA2. При наличии такой мутации вероятность заболеть раком молочной железы для ее носителя крайне высока — 60–80 %.
К другим факторам риска относят избыточный вес, чрезмерное употребление алкоголя, гормональные сбои.
Во все мире и, в частности, у нас в стране регистрируется рост заболеваемости РМЖ. Так, в России за последние десять лет выявляемость выросла на 30 %. Это объясняется совокупностью факторов, среди которых улучшение диагностики, старение населения, поздний возраст первых родов, неправильное питание и т. д.
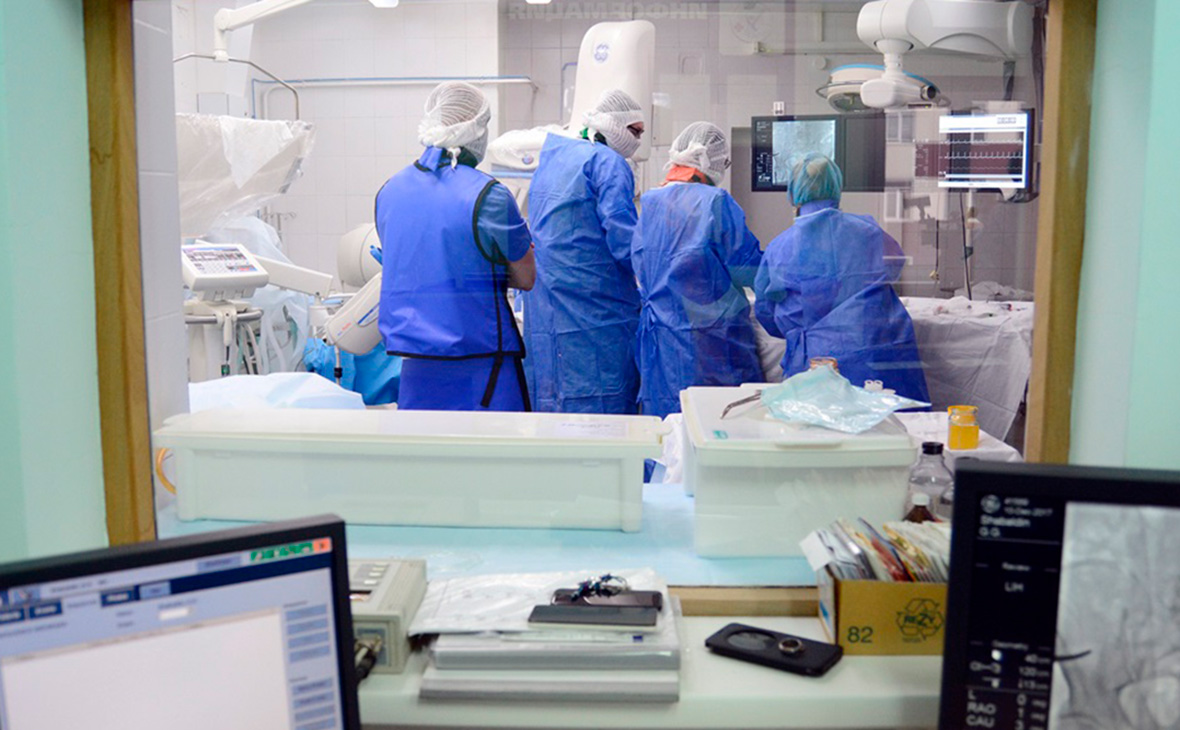
Самое распространенное онкологическое заболевание в России в 2017 году — рак кожи, следует из данных, опубликованных в ежегодном статистическом сборнике Министерства здравоохранения.
При этом общее количество диагнозов по онкологическим заболеваниям в 2017-м увеличилось год к году на 3%, с 599,3 тыс. до 617,2 тыс. случаев (Минздрав с 2011 года учитывает не число пациентов, а количество обнаруженных заболеваний).
Новообразования кожи помимо меланомы были обнаружены в прошлом году у 78 тыс. россиян, меланома — еще у 11,2 тыс., всего более 89 тыс. случаев онкологических заболеваний кожи. Тот же диагноз — новообразования кожи — был самым распространенным и в 2014–2016 годах. В 2016-м рак кожи обнаружили у 74,7 тыс. человек, меланому — у 10,5 тыс. человек.
На втором месте по частоте обнаружения — рак груди. В 2017 году этот диагноз поставили 70,6 тыс. раз. За последние пять лет такие новообразования стали выявлять на 16,2% чаще.
На третьем месте — рак трахеи, бронхов и легких: в 2017 году диагностировано 62,2 тыс. случаев.
Можно ли избежать
Рак кожи — общемировая проблема, отметил в разговоре с РБК директор Национального медицинского исследовательского центра онкологии им. Н.Н. Петрова Алексей Беляев. Но это заболевание достаточно легко лечится и не вызывает метастазов, главное — обнаружить его на ранней стадии, заметил эксперт. Меланома сложнее в лечении и вызывает метастазы. Для профилактики этих заболеваний Беляев рекомендует избегать долгого пребывания на солнце и отказаться от использования солярия.
Онкологию все реже указывают в качестве причины смерти людей, у которых была злокачественная опухоль, следует из данных сборника Минздрава. В 2017 году в 30% случаев, когда умирал человек с онкологическим заболеванием, в качестве причины смерти не указывался рак, в 2013-м этот показатель составлял 23,6%, в 1993 году — 11,6%. Иными словами, 25 лет назад 88% умерших, имевших злокачественное новообразование, умирали именно от него, а в 2017 году онкологическое заболевание оказалось причиной смерти для 70% умерших.
Выявляемость и смертность
Число умерших от злокачественных новообразований россиян в 2017 году составило 274,2 тыс. человек — почти столько же, сколько в 2015-м, когда в России был поставлен рекорд смертности от рака за 11-летний период. 22,5% пациентов, у которых впервые диагностировали злокачественное новообразование, умерли в первый же год после диагностики. Доля таких пациентов уменьшается: десять лет назад их было почти 30%, 20 лет назад — более 36%. Злокачественные новообразования на первой и второй стадиях стали выявлять на 1,5% чаще, чем в 2016 году.
По сравнению с 2016 годом в России стали чаще выявлять рак тестикул — на 13,2% случаев больше в 2017-м и пениса — на 7,4% больше.
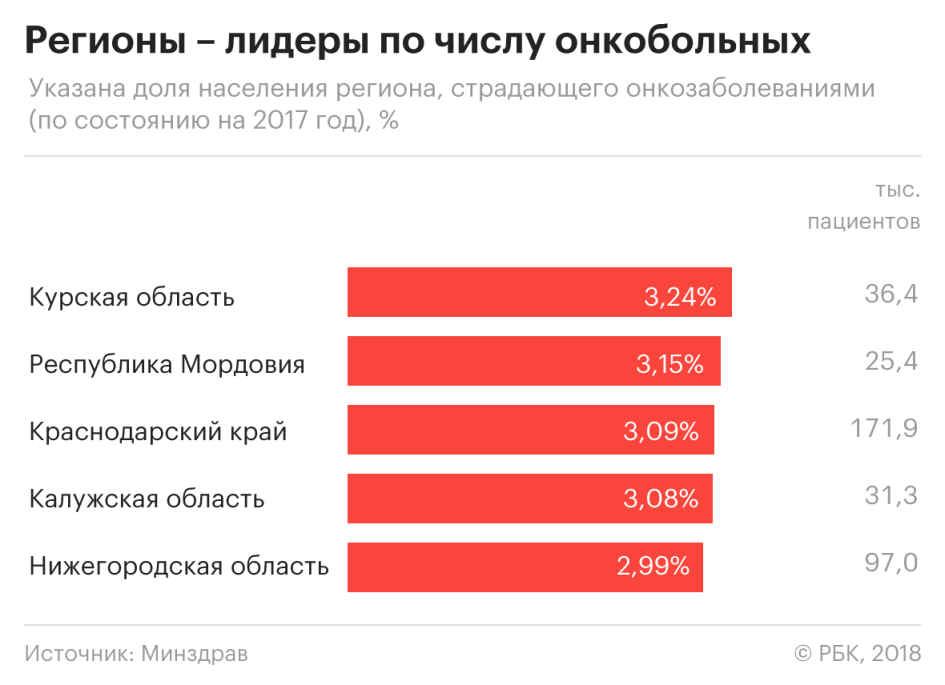
Выявляемость в регионах
Самый большой рост числа новых пациентов с онкологическими заболеваниями зафиксирован в Хабаровском крае — 6,2 тыс. впервые выявленных злокачественных новообразований. Это на 14% больше, чем годом ранее.
Много новых пациентов также в Амурской области — там рост числа выявленных заболевших составил 11%. Реже, чем в 2016 году, стали выявлять злокачественные новообразования в Ленинградской области (на 9,7%) и в Адыгее (на 9,6%).
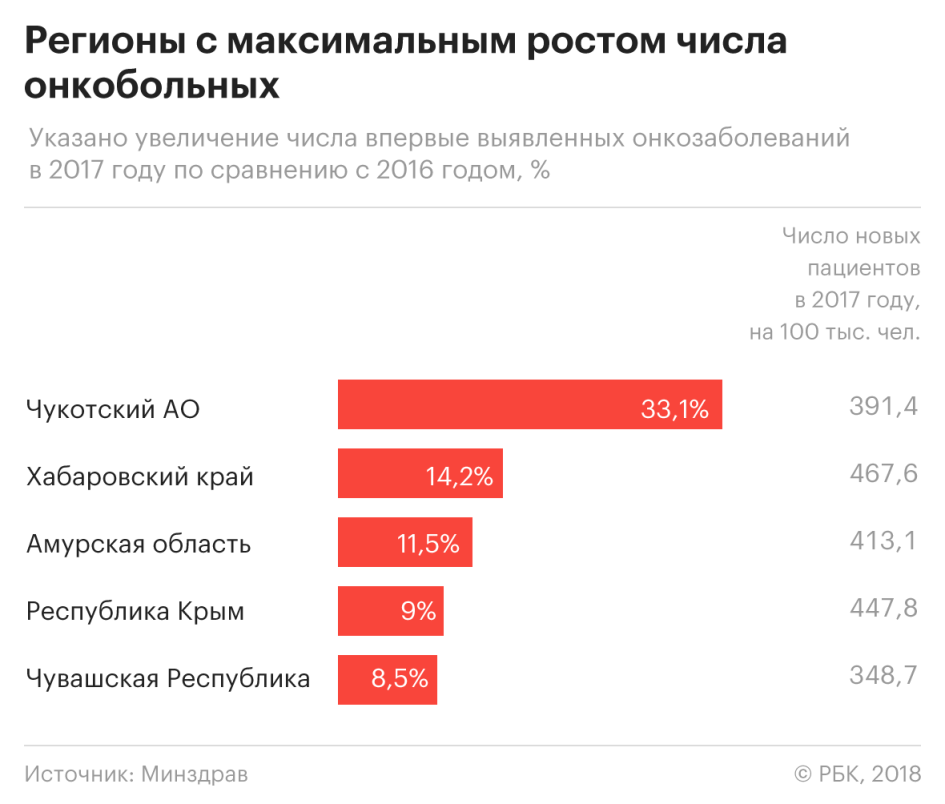
Самый высокий уровень онкологических заболеваний в 2017 году был в Курской области. Под диспансерным наблюдением в онкоцентрах там находятся 32,4 тыс. человек на миллион, то есть более 3% населения. Такая же ситуация была и в 2016 году. Более 3% населения состоит на учете в онкодиспансерах в Краснодарском крае и Мордовии. В Ингушетии число находящихся под диспансерным наблюдением в онкоцентрах увеличилось по сравнению с 2016-м почти на 11%.
В Севастополе зафиксировано самое существенное по России уменьшение доли населения, находящегося под наблюдением в онкодиспансерах, — с 3,2% в 2016 году до 2,8% в 2017-м.
Заболеваемость РМЖ высока практически во всех развитых странах мира, кроме Японии, и низка в странах Азии, Африки и Южной Америки. Самая высокая заболеваемость РМЖ зафиксирована среди белого населения Австралии (Квинсленд) – 101, Гавайских островов – 101, Швейцарии (Женева – 97), США – 92, среди евреев в Израиле – 87. В то же время среди неевреек, проживающих в Израиле, заболеваемость низкая (28). Низка заболеваемость в Китае (Шанхай – 27) и Японии (Осака – 28). В России заболеваемость РМЖ не очень высока (Санкт-Петербург – 46)
Самая высокая смертность от РМЖ зафиксирована в Дании (29), Нидерландах (29), Великобритании (27), Израиле (26). В России смертность относительно невелика (17). Самая низкая смертность от РМЖ отмечается в Китае (4,5) и Японии (7,7)
Заболеваемость РМЖ растет у мигрантов, переезжающих из стран с низкой заболеваемостью в страны с высокой. Так, например, заболеваемость РМЖ в США значительно выше среди переселенцев японского и китайского происхождения, чем у японцев и китайцев, проживающих в Японии и Китае
В Северной Америке, Западной Европе и Австралии РМЖ составляет 30 % всех зарегистрированных случаев рака (исключая немеланомный рак кожи). В странах Восточной Европы доля случаев РМЖ в структуре злокачественных опухолей меньше: в России – 23 %, в Словении – 23%, Венгрии – 23%, Румынии – 23%, Польше (Варшава) – 21 %, Чехии – 21 %, Словакии – 20%, Белоруссии – 17%
Заболеваемость РМЖ растет в большинстве стран мира, особенно в странах Восточной Азии. В Китае ежегодный прирост заболеваемости РМЖ составил 5%. В то же время смертность от РМЖ во многих западных странах начала снижаться. Например, в США темп снижения составляет 1,7% в год
В России отмечается рост как заболеваемости, так и смертности от РМЖ. Интерпретация трендов заболеваемости и смертности от РМЖ трудна. Очевидно, что в заболеваемости РМЖ в течение длительного времени наблюдался рост. Однако его можно объяснить и возросшим уровнем скрининга среди женщин без симптомов РМЖ, особенно в последнее время. В частности, было установлено, что маммографический скрининг позволяет диагностировать изменения в молочной железе, которые гистологически могут быть квалифицированы как рак; но по клиническому течению оказались доброкачественными. Причины роста заболеваемости РМЖ могут отличаться в разных странах. В США, Великобритании и Норвегии рост заболеваемости объясняется возросшим скринингом. В большинстве европейских и других стран рост заболеваемости и смертности от РМЖ столь значителен, что вряд ли может объясняться только скринингом или улучшением регистрации впервые заболевших и учетом умерших
Прогноз РМЖ достаточно благоприятен. Наилучший показатель 5-летней выживаемости отмечен в США (84%), Австралии (73%), Японии (74%). Показатель выживаемости в Европе составляет 63-67 %. В целом лее в мире 5-летняя выживаемость равна 50-60 %
Р.МЖ является гормонозависимой опухолью. Скорее всего, РМЖ развивается в результате повышенной гормональной стимуляции. Фактором, определяющим уровень эстрогенной стимуляции или суммарный уровень эстрогенной стимуляции в течение жизни, является возраст менархе и менопаузы и количество овуляций, последнее же, в свою очередь, определяется количеством беременностей. Беременность, как впрочем, и прием пероральных контрацептивов, содержащих прогестерон, приводят к супрессии овуляции и, соответственно, снижению эстрогенной стимуляции гормонозависимых органов. В мире отмечается значительная разница в гормональном статусе различных групп населения, которая выражается в разнице возраста менархе, менопаузы, роста и других конституциональных особенностей организма. Эта разница обусловлена как наследственными, так и приобретенными особенностями организма. Последние в значительной степени зависят от особенностей образа жизни и окружающей среды, питания. С другой стороны, факторы репродуктивного анамнеза, такие как возраст первых родов, количество родов, применение пероральных контрацептивов и других гормональных препаратов влияют на гормональный статус и, в первую очередь, на суммарный уровень эстрогенной стимуляции в течение жизни
Синтез и метаболизм стероидных половых гормонов в значительной степени определяется типом питания, в частности, потреблением жиров. Насыщенные жирные кислоты ингибируют связывание эстрадиола глобулином, связывающим стероидные половые гормоны (СПГСГ), что является причиной высокой концентрации в плазме свободного эстрадиола. Расчеты, основанные на результатах эпидемиологических исследований, показали, что снижение концентрации эстрадиола в плазме на 17% должно привести к 4-5-кратному снижению риска РМЖ
Изучение роли эндогенных стероидных половых гормонов показало, что у женщин, больных РМЖ, концентрация в крови общего и свободного эстрадиола выше, чем у здоровых женщин соответствующего возраста. Эта разница наиболее выражена для женщин в менопаузе, у которых риск РМЖ статистически достоверно связан с концентрацией этих гормонов. Кроме того, в некоторых исследованиях выявлена связь между концентрацией или снижением связывающей способности СПГСГ и риском РМЖ. При высокой концентрации и высокой способности СПГСГ связывать эстрадиол снижается доля свободной его фракции, что приводит к уменьшению риска РМЖ
Репродуктивный анамнез играет важную роль в этиологии опухолей женских половых органов. Ранний возраст начала менструации (менархе) и поздняя менопауза повышают риск развития РМЖ. В исследовании, проведенном нами в Москве, как и в ряде других исследований, показано, что у женщин с возрастом менархе 15 лет и более ОР РМЖ снижен наполовину по сравнению с женщинами, у которых менструации начались до 13 лет. У женщин с поздней менопаузой (54 года и более) ОР увеличен в 4 раза по сравнению с женщинами, у которых менопауза наступила до 47 лет. Роды снижают ОР РМЖ. По сравнению с никогда не рожавшей женщиной, у женщины, которая родила одного ребенка, ОР снижен на 50 %. Более того, с увеличением количества беременностей, завершившихся родами, риск РМЖ продолжает снижаться, и у женщины, родившей 3 и более детей, риск на 65 % (ОР = 0,35) ниже, чем у нерожавших женщин. Ранние роды также являются фактором, снижающим риск РМЖ. Так, у женщин, которые родили первого ребенка до 25 лет, ОР РМЖ на 35 % ниже, чем у женщин, у которых первые роды были после 35 лет
Влияние применения комбинированных пероральных контрацептивов на риск развития РМЖ, несмотря на большое количество работ, посвященных этой теме, остается не вполне ясным. В нескольких эпидемиологических исследованиях, в которых изучался риск РМЖ у женщин, применявших пероральные контрацептивы в возрасте более 45 лет, было выявлено статистически достоверное повышение риска. На основании детального анализа этих исследований было сделано заключение, что применение пероральных контрацептивов в период, предшествующий менопаузе, связано с риском развития РМЖ. Исследование, проведенное в Англии, показало повышение ОР РМЖ, связанного с приемом пероральных контрацептивов, у женщин в возрасте до 36. лет. Величина ОР в этой популяции также зависела от длительности применения пероральных контрацептивов, а у женщин с 8-летним анамнезом использования этих препаратов ОР был равен 1,7. В группе женщин, получавших препараты, в которых доза эстрогенов была ниже 50 мкг, ОР был ниже. Таким образом, можно заключить, что прием пероральных контрацептивов, скорее всего, повышает риск развития РМЖ
Гормонзаместительная терапия повышает ОР РМЖ на 35%. Однако после завершения приема этих препаратов риск РМЖ снижается до нормального. На основании анализа результатов нескольких эпидемиологических исследований, посвященных этой теме, подсчитано, что у женщин в возрасте 50-60 лет, получающих это лечение, кумулятивный риск РМЖ составляет 6 дополнительных случаев на 1000 населения, т.е. среди 1000 женщин, не получавших гормонзаместительную терапию, РМЖ заболевают 46, а среди 1000 женщин, которые получали это лечение, – 51
Выявлена связь употребления жиров, особенно животных жиров, мяса и молока, и количества потребляемых калорий с заболеваемостью РМЖ. Исследования показали, что уменьшение калорийности и ограничение употребления насыщенных жиров животного происхождения ингибируют процесс канцерогенеза в молочной железе. Уменьшение употребления жиров приводит к снижению уровней эстрона и эстрадиола у женщин детородного возраста. У женщин в менопаузе уменьшение доли жиров в калорийности пищи с 40 до 20% привело к выраженному (на 17%) снижению концентрации общего эстрадиола в плазме крови. Маркерами потребляемой энергии в детстве и во взрослом возрасте являются рост (темп роста), вес, а также уровень физической активности. У женщин очень важным маркером потребляемых калорий в детском возрасте является возраст начала менструации. Эпидемиологические исследования показали, что все перечисленные характеристики влияют на риск развития РМЖ
В частности, доказано, что ожирение – фактор риска для РМЖ. Показано удвоение ОР при увеличении ВРИ с 17 до 37. Повышенная физическая активность, как профессиональная, так и связанная со спортивными занятиями, снижает риск развития рака этого органа. В одном исследовании когорты американских женщин было показано, что у тех из них, кто в молодости активно занимались спортом, снижен риск практически всех гормонозависимых форм рака, а именно, РМЖ, рака яичника и эндометрия
Высокий (быстрый) рост, который, как и вес, отражает калорийность питания, но только в детстве и подростковом возрасте, и раннее начало менструаций являются доказанными факторами риска развития РМЖ. Соответственно невысокий рост и позднее начало менструации снижают ОР развития РМЖ, а возможно, других органов женской репродуктивной системы
Связь между употреблением животных жиров и риском развития РМЖ была показана во многих аналитических эпидемиологических исследованиях. В большинстве работ, опубликованных до середины 80-х гг. XX в., было выявлено, что риск развития РМЖ повышен у людей с высоким потреблением животных жиров и мяса. Однако аналитические эпидемиологические исследования последующих лет, в которых использовались более точные методы оценки потребления жиров и других нутриентов и усовершенствованные методы статистического анализа, внесли сомнения в существование причинной связи между потреблением жиров вообще и насыщенных жиров в частности и риском развития РМЖ
Когортное исследование американских медсестер, которое включало в себя 90 000 участниц, не выявило повышения риска развития РМЖ в группе женщин с высоким потреблением жиров вообще и, в частности, насыщенных жирных кислот, линолевой кислоты и холестерина. Однако метаанализ 12 исследований методом "случай-контроль" показал выраженное и статистически достоверное повышение риска развития РМЖ, связанное с высоким уровнем потребления жиров вообще (ОР=1,5) и насыщенных жиров в частности. В то же время метаанализ 13 других эпидемиологических исследований не выявил связи между потреблением жиров и РМЖ
Эпидемиология и этиология онкологических заболеваний
Таким образом, роль потребления жиров в этиологии РМЖ остается не доказанной. Высказывается предположение, что в исследованиях, где такая связь выявлена, скорее всего, не удалось отделить эффект потребления энергии от эффекта потребления жиров. Как известно, жиры являются наиболее энергоемким нутриентом, и большая часть потребляемых человеком калорий (более 40%), особенно в развитых странах, – представлены жирами. Необходимо отметить, что по крайней мере в двух исследованиях методом "случай-контроль", проведенных в Москве и Милане, показано, что у женщин с высоким потреблением полиненасыщенных жирных кислот риск развития РМЖ понижен
В некоторых исследованиях изучалась связь между риском развития РМЖ и содержанием жирных кислот в крови или жировой ткани. Не было отмечено различий в содержании жирных кислот в образцах жировой ткани больных с диагнозом РМЖ и в контрольной группе. В то же время в результате проведенного в Москве исследования, в ходе которого изучалось содержание жирных кислот в мембранах эритроцитов, было отмечено статистически значимое снижение риска развития РМЖ, связанное с повышенным содержанием линолевой кислоты среди пременопаузальных женщин и арахидоновой кислоты у женщин постменопаузального возраста
Положительная и статистически достоверная связь между потреблением спиртных напитков и риском развития РМЖ железы выявлена более чем в 20 когортных и ретроспективных эпидемиологических исследованиях. Результаты мета-анализа 38 эпидемиологических исследований, в которых изучалась связь между потреблением алкоголя и риском развития РМЖ, показали, что ОР на 30% выше у женщин, потребляющих спиртные напитки, чем у непьющих женщин. В исследовании методом "случай-контроль", проведенном нами в Москве, показано, что риск развития РМЖ статистически достоверно выше среди женщин, употребляющих спиртные напитки
Повышенный риск РМЖ передается от родителей детям. Риск развития РМЖ в 2-3 раза выше у женщин, родственницы которых болели РМЖ. В этих семьях РМЖ часто болеют и мужчины. Наследственная форма РМЖ чаще диагностируется у молодых женщин репродуктивного возраста. Молекулярные исследования показали, что наследственный РМЖ у молодых женщин этиологически связан с генами BRCA1 и BRCA2. Наследуемая мутация в этих генах предрасполагает к РМЖ и у мужчин. Гены BRCAI и BRCA2 также ответственны за семейный рак яичника
Описаны также наследственные, семейные формы первично-множественных опухолей. Синдром Линча или синдром множественных аденокарцином характеризуется семейным распространением первично-множественных аденокарцином ободочной кишки, молочной железы, эндометрия, яичника, поджелудочной железы, желудка, а также лейкоза и опухолей мозга. Наследуется синдром по аутосомальному доминантному типу
Значительно лучше изучен синдром Ли – Фраумени, причиной которого является наследуемая мутация в одном аллеле гена-супрессора р53. В семьях с этим синдромом повышен риск раннего РМЖ и детских опухолей, а именно мягкотканной саркомы, острого лейкоза, опухолей мозга, надпочечников, а возможно, и других опухолей
Читайте также:

