Врожденный неопухолевый невус может ли вызвать рак
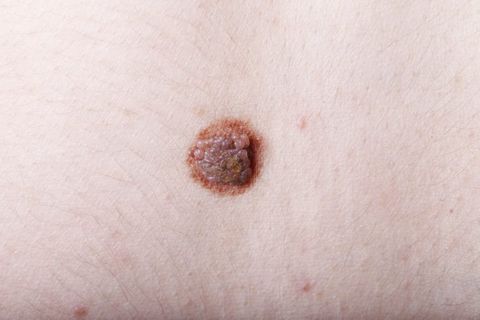
Невус (родинка, родимое пятно) – это доброкачественное опухолевидное новообразование, состоящее из меланоцитов (пигментных клеток). Он имеет яркую окраску – коричневую, черную, красную или фиолетовую и может быть плоским или возвышаться над кожей. Невусы бывают врожденными и приобретенными. И те, и другие наблюдаются у более чем 90% людей. В среднем у человека около 20 невусов на теле, однако это количество может колебаться от 3 до 100.
Виды невусов и причины появления
Невус – узелок с обычно гладкой поверхностью. Некоторые родинки имеют ороговевшую или бородавчатую поверхность. Внутри таких образований могут расти волоски.
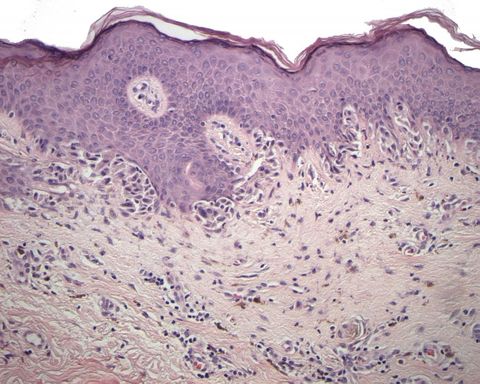
Невусы образуются из пигментных клеток, находящихся между двумя слоями кожи: эпидермисом и дермой. Меланоциты вырабатывают пигмент (меланин) под воздействием ультрафиолетовых лучей. Этим объясняется возникновение загара после длительного нахождения на солнце. Невусы появляются при размножении меланоцитов в слоях кожи.
Родинки могут быть:
- Врожденными – закладываются еще во внутриутробный период.
- Приобретенными – возникают под воздействием провоцирующих факторов.
Причины появления родинок во внутриутробный период:
К провоцирующим факторам, повышающим вероятность появления приобретенных родинок, относятся:
- Ультрафиолетовое излучение.
- Гормональные нарушения.
- Травмы участка кожи.
- Вирусные и бактериальные инфекции.
- Воздействие радиации или рентгеновских лучей.
Справка! Так как возникновению невусов способствует изменение гормонального фона, новые родинки часто появляются в период полового созревания, во время беременности и менопаузы.
Существует теория, согласно которой все невусы являются врожденными, однако при появлении ребенка на свет они невидимы и проявляются позднее, в течение жизни. Действительно, всего 4-10% детей рождаются с невусами. В 90% случаев это мелкие родинки (менее 4 мм). 8% невусов у новорожденных – средних размеров, а с гигантскими появляются на свет всего 2% детей. Активно появляться они начинают после 5 лет жизни. К 15-16 годам у большинства подростков есть невусы. С возрастом количество родинок уменьшается. После 80 лет примерно у половины людей невусы на теле исчезают совсем.
Родинки классифицируются по размеру (диаметру):
- Мелкие – до 1,5 мм.
- Средние – до 10 мм.
- Крупные – более 10 мм.
- Гигантские – полностью охватывают какую-то часть тела.
Склонность к перерождению в меланому имеют, как правило, средние и крупные родинки.
Также врожденные невусы подразделяются на виды в зависимости от расположения:
- Эпидермальные – меланоциты скапливаются в верхнем слое кожи, эпидермисе.
- Внутридермальные – находятся в глубоких слоях кожи.
- Пограничные – расположены между эпидермисом и дермой.
В меланому способны перерождаться не все невусы кожи. Поэтому их делят на:
- Меланомоопасные.
- Меланомонеопасные.
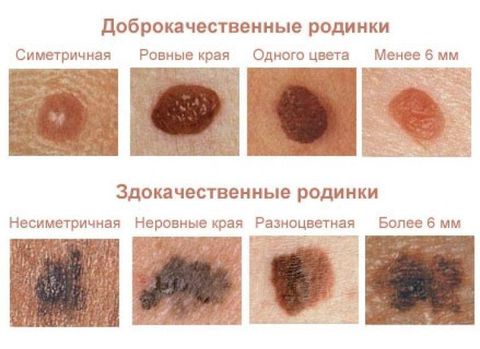
К меланомоопасным относят:
- Пограничный пигментный невус – плоский узелок с гладкой сухой поверхностью, без наличия в нем волосков. Чаще всего достигает 1 см в диаметре, однако его диаметр может колебаться от нескольких миллиметров до нескольких сантиметров. Пограничные невусы имеют разную окраску – от светло-коричневого до черного.
- Невус Ота – одно крупное пигментное пятно (или множественные, сливающиеся воедино) сине-черного цвета, обычно располагается на лице.
- Гигантский пигментный невус – относится к врожденным, растет вместе с ребенком и способен достигать в диаметре 10-40 см, имеет серую или черную окраску и неровную поверхность (может быть покрыт трещинами), в нем часто наблюдаются волоски.
- Невус Дюбрея – плоский, 2-6 см в диаметре, имеет неровные края и неравномерную серо-коричнево-синюю окраску и визуально напоминает географическую карту, поверхность может быть покрыта узелками и бляшками.
- Синий невус – новообразование с четкими границами, имеющее вид полусферы. Его диаметр редко превышает 1 см. Имеет голубую или синюю, иногда коричневую окраску. Поверхность мягкая, лишена волос.
- Диспластический невус – имеет размытые неровные границы, неравномерную окраску (смесь светло- и темно-коричневых оттенков), поверхность покрыта пятнами или узелками, в диаметре обычно превышает 6 мм.
Меланомонеопасными являются такие невусы, как:
- Внутридермальный меланоцитарный – наиболее распространенный вид родинки, представляет собой небольшое мягкое округлое коричневое образование, способен возникнуть на любом участке тела.
- Папилломатозный – напоминает папиллому, имеет несимметричную форму, чуть возвышается над поверхностью кожного покрова, может менять размеры в течение жизни (увеличиваться или уменьшаться), располагается на теле, лице или волосистой части головы.
- Фиброэпителиальный – мягкое новообразование на ножке, достигает до 15 мм в диаметре, имеет телесную, коричневую, черную, розовую или фиолетовую окраску, внутри родинки растут волоски.
- Монгольское пятно – врожденное плоское образование, имеющее синеватую окраску, в диаметре может достигать нескольких сантиметров (иногда десятков сантиметров), чаще всего располагается на ягодицах или в области крестца, обычно проходит само собой к 5-13 годам.
Признаки перерождения невуса в меланому
Симптомами озлокачествления невуса являются:
- Изменение цвета (снижение или повышение пигментации).
- Уплотнение родинки.
- Разрастание новообразования – в диаметре или в высоту.
- Покраснение.
- Наличие на родинке язв.
- Кровотечения из невуса.
- Возникновение вокруг родинки или родимого пятна черных точек.
- Выпадение из невуса волос.
- Ощущение тепла, зуда или жжения в области новообразования.
- Увеличение регионарных лимфатических узлов.
При наличии таких признаков следует незамедлительно обратиться к дерматологу и онкологу.
Причины перерождения невуса в меланому
Спровоцировать озлокачествление новообразования могут:
- Травмы (ушибы, порезы и пр.).
- Некачественное и неполное удаление невуса.
- Воздействие ультрафиолетового или радиоактивного излучения.
Диагностика
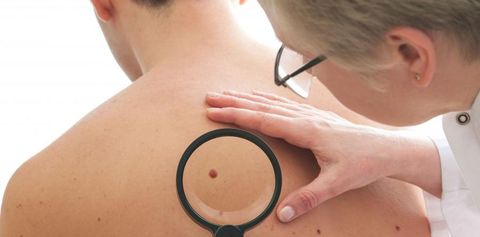
В комплекс диагностических мероприятий входят:
- Осмотр дерматолога/онколога.
- Дерматоскопия – микроскопическое исследование.
- УЗИ новообразования – для оценки глубины прорастания невуса в слои кожи.
Лечение
Лечение невусов в основном хирургическое. Удалить новообразование можно с помощью:
- Обычного хирургического вмешательства.
- Лазера.
- Электрокоагуляции.
- Радионожа.
- Криодеструкции.
Метод устранения потенциально опасного невуса выбирается врачом в зависимости от характера новообразования, его величины, расположения, состояния организма пациента.
Болезни кожи, волос, ногтей
Общее описание
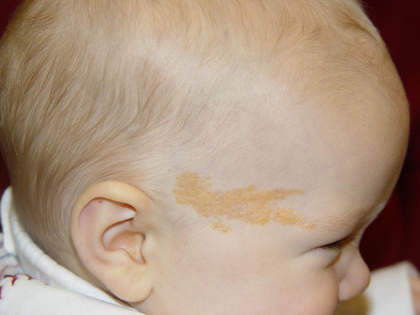
У людей невусы представлены широким диапазоном форм, числа, морфологического типа, степени пигментации пятен, узелков, бляшек, размера (возможно практически полное поражение поверхности кожи при гигантских невусах). Фактором риска злокачественного перерождения являются крупные врожденные невусы более 20 сантиметров в диаметре или невусы, занимающие 2,5% поверхности тела.
Эпидермальные невусы выявляются уже при рождении ребенка, иногда возникают у детей и чрезвычайно редко — у взрослых.
Считается, что все пигментные невусы, включая те, которые появляются на протяжении жизни человека, являются эмбриональными пороками развития кожи и в подавляющем большинстве не носят злокачественного характера.
Как правило, невусы представляют из себя линейные бляшки большого размера или скопление мелких бугорков. Эпидермальные невусы обычно не беспокоят. Их злокачественное перерождение происходит крайне редко, исключая невусы сальных желез (в 5% случаев).
При невусе сальных желез выявляется значительное количество сальных и апокриновых желез на ограниченном участке. Изменений на клеточном уровне не отмечается.
Соединительнотканные невусы тоже по преимуществу носят врожденный характер. Они представляют из себя плотные одиночные узелки или бляшки цвета тела. Число волосяных фолликулов в них увеличено по сравнению с нормальными участками кожи. Эта разновидность невусов обычно не является проявлением каких-то других заболеваний, безопасна в прогностическом плане. Удаляют такие невусы только из косметических соображений.
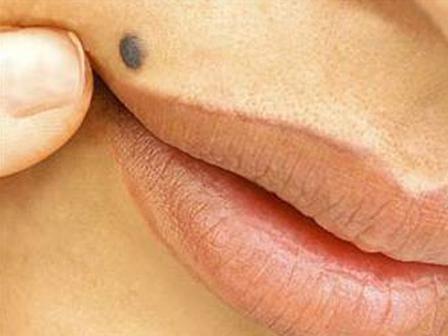
Сосудистые невусы (гемангиомы) представляют из себя сосудистые образования, как правило, капиллярные, хотя крупные невусы представлены кавернозными структурами. Различают три клинических типа: клубничный, вишневый невус и кавернозная гемангиома. Клубничный невус и кавернозная гемангиома обычно в течении жизни подвергаются самопроизвольному обратному развитию, а вишневый невус увеличивается в размерах на протяжении всей жизни. Хирургическое лечение проводится по косметическим показаниям при нахождении в зоне конъюнктивы, губ или при тромбозе вишневого невуса из-за вероятности злокачественного перерождения.
Особого внимания требуют меланоцитарные невусы. Их необходимо дифференцировать с меланомой. У невуса одно, но очень опасное для жизни, осложнение — это его злокачественное перерождение. В этом случае безобидное прежде пигментное пятно мутирует в меланому — очень агрессивную злокачественную опухоль, самую опасную из известных.
Дигностика врожденного неопухолевого невуса
Диагноз устанавливает хирург после визуального осмотра и сбора анамнеза.
Лечение врожденного неопухолевого невуса
Специального лечения врожденные неопухолевые невусы не требуют. Чаще больных беспокоит только косметологический дефект. Однако изменение цвета, размера, формы и консистенции невуса, его выраженная болезненность, увеличение близлежащих лимфатических узлов являются показаниями к иссечению. После хирургического вмешательства тактика лечения больного определяется с учетом данных биопсийного исследования пораженного и близлежащего участка кожи, локализации образования. Удаление невуса сальных желез проводится с профилактической и косметической целью (на этом участке отсутствует волосяной покров), а отнюдь не из-за риска малигнизации.
Рекомендации
Рекомендуется консультация хирурга и онколога.

Смирнова Юлия Геннадьевна
Врожденными невусами (родинками), принято считать те, с которыми ребенок рождается, либо появившиеся в первый год жизни. Они отличаются от привычных темных пятнышек, которые появляются у всех людей позднее, так как обладают довольно высокой активностью. Если у младенца есть образования на коже, их должен осмотреть дерматолог.
Клетки таких невусов могут располагаться глубоко — в нижней трети сетчатого слоя дермы, иногда в подкожно-жировой клетчатке, мышцах, и даже костях. А могут иметь поверхностное расположение. Поверхностные невусы чаще имеют темные оттенки коричневого цвета. Это может способствовать появлению меланоцитарной дисплазии (озлакочествлению).
Происходит этот процесс за счет воздействия внутренних факторов, таких как гормональная стимуляция, или внешних, например под действием ультрафиолетового облучения, из-за травматизации.
Риск опасного поведения врожденных невусов напрямую зависит от:
Для каждого ребенка с врожденным невусом тактика ведения подбирается дерматологом/дерматоонкологом индивидуально, с учетом всех данных.
Наибольшее значение имеет размер образования. Поэтому рассмотрим классификацию по размеру и риски внутри каждой группы:
- Врожденный невус мелкий. Имеет размер менее 15 мм. Риск развития злокачественного процесса в этой группе по одним данным составляет менее 1%; по другим от 1 до 4% в течение жизни. В случае возникновения, меланома чаще появляется после возраста 20 лет. В детском возрасте характеризуется спокойным течением, поэтому обычно достаточно планового наблюдения дерматологом.
- Врожденный невус средний от 15 до 100 мм. До начала гормональных изменений пубертата, в среднем до 12 лет, риск озлокачествления низкий. Далее, в течение жизни, по разным данным, от значений менее 1% до 5%.
Тактика ведения таких невусов, удаление или наблюдение, определяется врачом с учетом наличия или отсутствия тяжелых соматических заболеваний, особенностей кожи, например склонности к формированию рубцов, эстетической задачи.
В целом, считаю более безопасным удаление в возрасте от 7 до 12 лет при отсутствии противопоказаний. Противопоказания могут быть, например, для использования общей анестезии или в виде тяжелой кожной патологии.
Также важно учитывать расположение невуса. После удаления невуса остается рубец, если он будет на лице, нужно очень взвешенно принимать решение об операции. На волосистой части головы, при глубоком расположении, в результате удаления может остаться безволосый участок.
- Особое место в классификации занимают крупные от 100 до 200 мм и гигантские, более 200 мм образования. Они могут занимать целую анатомическую область. Имеют наибольший риск озлокачествления, в сравнении с указанными выше. Основная отличительная особенность больших невусов заключается в том, что на их фоне меланома может формироваться в первые годы жизни ребенка. Средние риски появления злокачественных клеток в течение первых 20 лет жизни составляют порядка 5%. Поэтому считаю основной тактикой удаление.
Наблюдают такие невусы при невозможности удаления. Это может быть связано со сложностью расположения, либо с чрезмерно крупными размерами, когда недостаточно возможностей кожной пластики.
В тех случаях, когда невус расположен на волосистой части головы и области позвоночника дополнительно рекомендуется сделать МРТ для исключения поражения нервов. В некоторых из этих случаев необходимо исключать нейрокожный меланоз. Эта патология является отдельной темой.
Необходимо иметь в виду, что даже в случаях принятия нелегкого решения об удалении крупных и гигантских невусов, это не будет являться гарантированным фактом того, что меланома не появится на других участках.
К счастью, крупные невусы встречаются редко. Родинки могут быть красивыми и даже пикантными, придавая внешности особую изюминку. Главное владеть информацией о возможных рисках и держать их под наблюдением грамотного специалиста. В нашем центре врачи готовы оказать квалифицированную помощь и ответить на все волнующие вопросы.
Нередко родители так обеспокоены, что с каждым пятнышком на коже бегут к врачу. Другие, напротив, не обращают внимания ни на какие изменения и травмы пигментных образований. Давайте разберемся, кто из них прав?
Строение кожного покрова
Кожа представляет собой крупнейший целостный многофункциональный орган, взаимосвязанный со всеми другими органами и системами организма. Непосредственно соприкасаясь с внешней средой, он выполняет барьерно-защитную функцию. На поверхности кожи наблюдается сложный рисунок в виде треугольных и ромбических полей, сформированный многочисленными бороздками. Более грубые бороздки образуют складки в области ладоней, подошв, мошонки, а также морщины на лице.
Гистологически выделяют три слоя кожи (рис. 1):
- эпидермис (epidermis);
- дерм (dermis);
- подкожная жировая клетчатка (subcutis), или гиподерма (hypodermis).
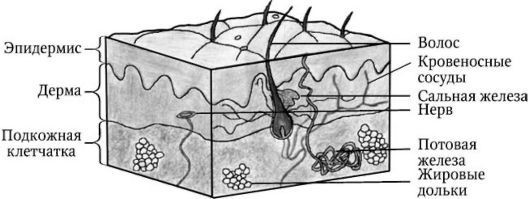
Рис. 1. Строение кожи
Эпидермис является эпителиальной частью кожи, а дерма и гиподерма — соединительнотканной. Пограничная зона между эпидермисом и дермой имеет вид волнистой линии вследствие наличия в дерме выростов — сосочков, обусловливающих образование на поверхности кожи гребешков и борозд, формирующих кожный рисунок. В соединительнотканной части кожи (дерме и гиподерме) располагаются нервы, кровеносные и лимфатические сосуды, мышцы. Кроме того, кожа имеет собственные придаточные образования, к которым относятся волосы, сальные и потовые железы, а также ногти.
Пигментные образования
Все пигментные образования на коже можно разделить на две группы: неопасные (меланомонеопасные) и опасные (меланомоопасные) пигментные невусы (табл.).
Табл. 1. Классификация опухолей кожи меланоцитарного генеза
Меланомонеопасные невусы
Все врожденные невусы являются неопасными. Среди них выделяют мелкие, средние и гигантские образования:
1. Врожденный мелкий меланоцитарный невус (рис. 2).
Элементы сыпи. Пятно или приподнятая над кожей бляшка размерами до 1,5 см. Форма невуса округлая или овальная, границы — четкие или размытые. Поверхность невуса гладкая или морщинистая, бугристая, складчатая, дольчатая.
Цвет. Светло и темно-коричневый. В редких случаях отмечается депигментированный ободок.
Течение и прогноз. Риск развития меланомы до наступления половой зрелости практически отсутствует, в дальнейшей жизни он составляет от 1 до 5%.
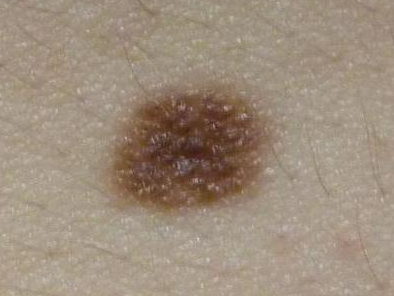
Рис. 2. Врожденный мелкий меланоцитарный невус
2. Врожденный средний меланоцитарный невус (рис. 3).
Элементы сыпи. Приподнятая над кожей бляшка округлой или овальной формы от 1,% до 20 см. Поверхность образования гладкая или морщинистая, бугристая, складчатая, дольчатая, покрыта сосочками или полипами.
Цвет. Светло- или темно-коричневый, могут быть мелкие темные вкрапления на более светлом фоне.
Течение и прогноз. Риск наступления меланомы до наступления половой зрелости практически отсутствует. Средние врожденные невусы в течение жизни изменяются незначительно. За счет роста ребенка происходит пропорциональное увеличение образования. Целесообразно удаление невуса до достижения пубертатного периода.
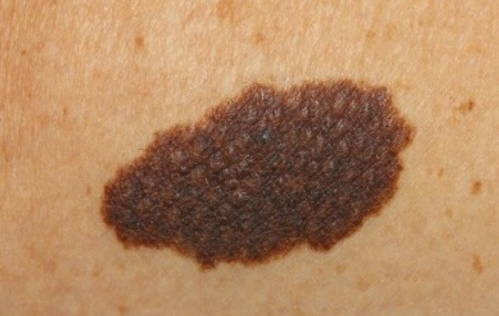
Рис. 3. Врожденный средний меланоцитарный невус
3. Врожденный гигантский меланоцитарный невус (рис. 4).
Элементы сыпи. Бляшка, приподнятая над уровнем кожи размерами более 20 см в диаметре. Возможно наличие очагов — сателлтов по периферии основного очага. Характерно нарушение кожного рисунка. На поверхности образования — узлы, папулы и, как правило, грубые темные волосы. Границы могут быть как ровные, так и неровные.
Цвет. Темно-пигментированное образование.
Течение и прогноз. По данным различных источников риск трансформации врожденного гигантского меланоцитарного невуса в злокачественную меланому достигает 5%. Хирургическое иссечение образования с последующей пластической коррекцией необходимо проводить как можно раньше, однако, нередко, операция не представляется возможной из-за размера или расположения образования.
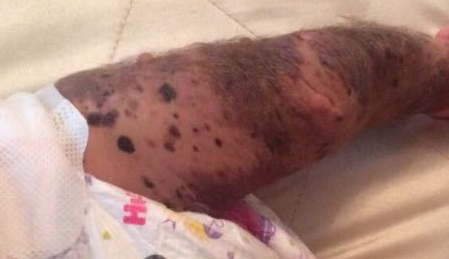
Рис. 4. Врожденный гигантский меланоцитарный невус
Приобретенный меланоцитарный невус может быть представлен пограничным (переходным) или сложным (смешанным) невусом. Переход из пограничного невуса в сложный, а затем в интрадемальный с течением времени демонстрирует нормальную эволюцию невогенеза.
1. Пограничный невус
Элементы сыпи. Круглое или овальное пятно, иногда незначительно возвышающееся над поверхностью кожи, размером до 1 см, с четкими ровными границами.
Цвет. Однородный (различные оттенки коричневого).
Течение и прогноз. Невус пограничный, который возник в раннем детстве, в результате пролиферации невусных клеток и продвижения их в дерму становится смешанным. Обычно это происходит в пубертатном периоде. После исчезновения пограничного компонента невус становится интрадермальным. Эта естественная трансформация обычно происходит в возрасте до 30 лет. В некоторых случаях обычные пограничные невусы остаются неизменными в течение всей жизни человека.
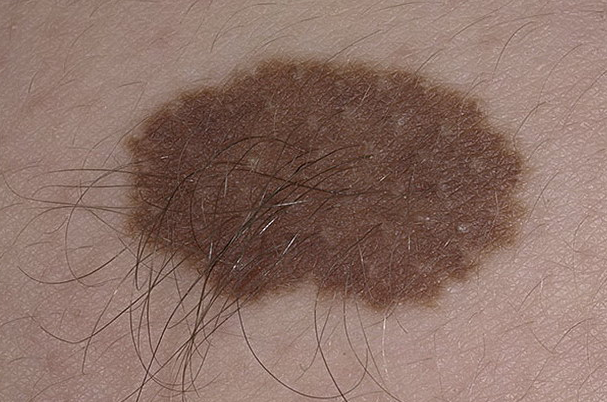
Рис. 5. Пограничный невус
2. Сложный невус
Элементы сыпи. Образование в виде папулы или узла размером, как правило, до 1 см. Поверхность гладкая, реже бородавчатая, часто с ростом щетинистых волос. По форме сложные невусы являются преимущественно равномерно возвышающимися над кожей образованиями.
Цвет. Как правило, однородный: темно-коричневый.
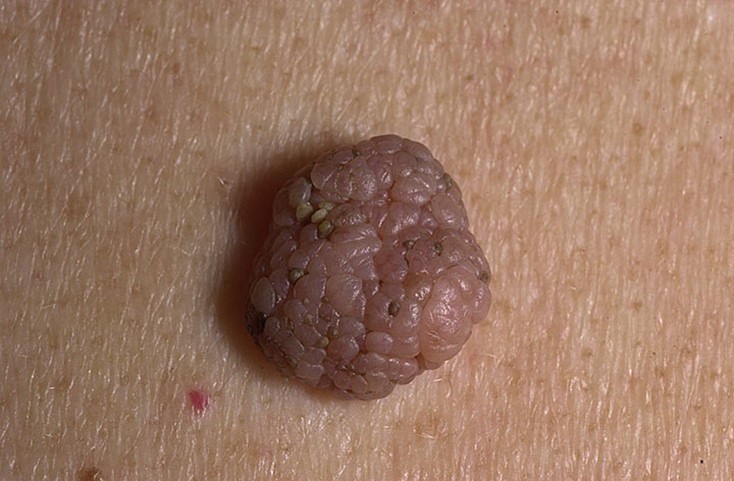
Рис. 6. Сложный невус
Элементы сыпи. Округлое, куполообразное образование размером, как правило, до 1 см, возвышающееся над поверхностью кожи. С течением времени у невуса может появиться ножка и он может приобрести вид бородавчатого (папилломатозного) невуса. Данное явление наиболее характерно для образований, локализованных в области туловища.
Цвет. Желто-коричневый, коричневый или с коричневыми вкраплениями, могут наблюдаться телеангиоэктазии.
Локализация. Наиболее частая – лицо, шея. Образования данной группы на туловище, конечностях встречаются реже.
Течение и прогноз. Лечение внутридермальных невусов в большинстве случаев не проводится. Показаниями для удаления образования являются: локализация, при которой отмечается постоянное травмирование очага поражения.
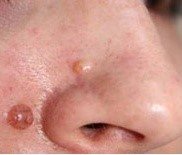
Рис. 7. Дермальный невус
Профилактикой возникновения приобретенных невомеланоцитарных невусов является снижение воздействия солнечных лучей (особенно в ранний период жизни человека). Это достигается за счет уменьшения времени пребывания на солнце (особенно в период наибольшего солнцестояния с 11 до 16 часов) и применения солнцезащитных очков.
Голубой невус может быть как врожденным, так и приобретенным, чаще он появляется в детстве или подростковом периоде. Данные поражения кожи встречаются значительно реже, чем невусы эпидермального меланоцитарного происхождения. Развивается голубой невус из эктопированных меланоцитов дермы. Свойственная голубому невусу окраска обусловлена феноменом Тиндаля – рефракцией света глубоко расположенным в дерме пигментом клеток опухоли.
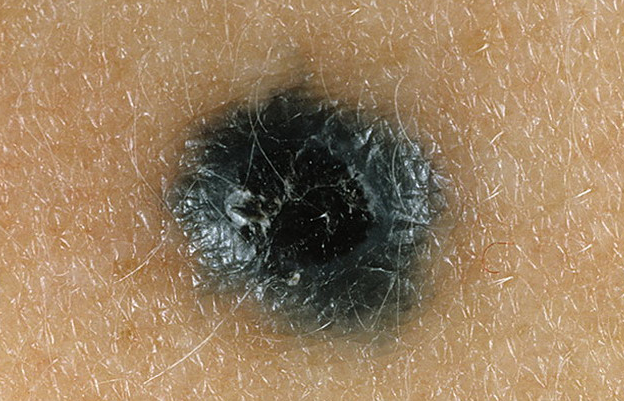
Рис. 8. Голубой невус
1. Невус голубой простой (невус синий, невус Ядассона – Тиче
Элементы сыпи. Узелок, как правило, размером до 1 см, резко отграничен от окружающей кожи, округлой формы, полусферически выступающий над уровнем кожи, с гладкой поверхностью.
Цвет. Синий, голубой, темно – синий, серый, иссиня – черный.
Локализация. Возможна любая, но характерной локализацией для голубых невусов является тыльная поверхность кистей и стоп. Редкое расположение – мягкое и твердое небо.
Течение и прогноз. Данное образование растет достаточно медленно, нередко оставаясь незамеченным на протяжении нескольких лет. С течением времени голубой невус может приобретать более плоскую форму, терять пигмент. Трансформация голубого невуса в меланому наблюдается крайне редко.
2. Невус голубой клеточный (пролиферирующий)
Элементы сыпи. Развитие невуса начинается с образования пятна или уплотнения в дерме, которое затем трансфомируется в узел или бляшку размером до 2,5 см в диаметре.
Локализация. Возможна любая. Достаточно частая локализация невуса данной группы – ягодичная, пояснично – крестцовая области, реже на тыльная поверхность кистей и стопах. Описаны редкие локализации опухоли – коньюнктива и волосистая часть головы.
Диагноз ставится на основании клинических, гистологических признаков, необходимо проведение иммуногистохимического исследования.
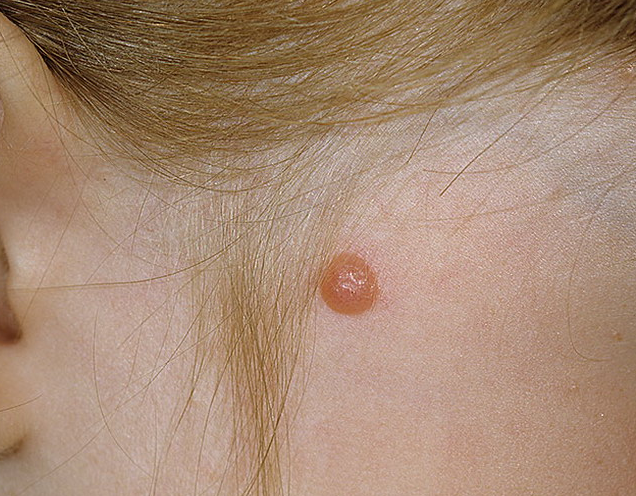
Элементы сыпи. Небольшой одиночный куполообразный безволосый узел размером до 1 см в диаметре. Образование, как правило, единичная.
Цвет. Розово–красный при обильной васкуляризации, желто-коричневый, темно – коричневый, возможна неравномерная окраска.
Локализация. Возможна любая. У детей и подростков частой локализацией является волосистая кожа головы, лицо.
Диагноз ставится на основании гистологического исследования. Быстро выросшее куполообразное образование у ребенка позволяет заподозрить Шпиц – невус.
Течение и прогноз. Шпиц – невус характеризуется внезапным появлением. С момента появления образованию характерен быстрый рост, затем оно уплощается и сохраняется неизменным годами. Некоторые невусы могут претерпевать морфологическую трансформацию в дермальные меланоцитарные невусы, также возможна трансформация в меланому. Риск злокачественного перерождения опухоли наступает в пубертатном периоде. Злокачественное перерождение встречается редко, однако такие образования требуют тщательного наблюдения. Данное образование подлежит удалению до окончания пубертатного периода. Затем в послеоперационном периоде целесообразно динамическое наблюдение.
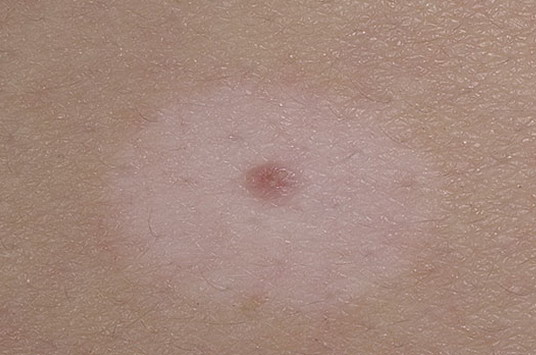
Элементы сыпи. Незначительно возвышающийся над уровнем кожи и малоинфильтированный узелок красновато-коричневого цвета округлой или овальной формы, диаметром в среднем 4-5 мм. Гало–невус окружен венчиком депигментации. Диаметр ободка, как правило, в 2-3 раза превышает размеры гиперпигментированного узелка. Характерно множественное поражение кожи.
Локализация. Возможна любая, но наиболее частая – спина.
Течение и прогноз. В течении и разрешении гало-невуса выделяют несколько стадий:
- меланоцитарный невус с окружающим ободком,
- центральный элемент теряет пигментацию и приобретает розовую окраску,
- исчезновение центрального элемента,
- полная репигментация всего невуса в течение нескольких месяцев или лет.
Лечения не требуется.
Меланомоопасные невусы
Фенотипически данные невусы не выявляют клинических признаков злокачественности, но отличаются дисплазией меланоцитов и склонной потенцией к озлокачествлению, давая, таким образом, повод рассматривать их как предзлокачественные или пограничные образования. Это единственные опухоли, которые нуждаются в обязательном профилактическом удалении с морфологической верификацией патологического процесса. При множественном характере целесообразно относить эту группу больных в группу риска и подвергать обязательной диспансеризации с динамическим наблюдением у онколога.
Цвет. Разнообразные оттенки черного, коричневого, рыжеватого, светло-красного.
Локализация. Наиболее частая — туловище, руки, ягодицы, тыльная поверхность стоп, реже — лицо.
При синдроме диспластических невусов прогноз неблагоприятный, риск развития злокачественной меланомы значительно повышается.
Лечение. Не все диспластические невусы подлежат немедленному удалению. Необходимо динамическое наблюдение с фотографированием и измерением размеров образования. Иссечению подлежат меняющиеся, подозрительные, подвергающиеся травматизации невусы.
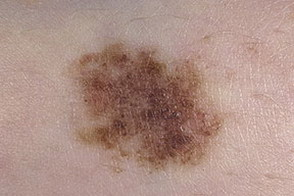
Рис. 11. Диспластический невус
Элементы сыпи. Плоское, но чаще все-таки возвышающееся над кожей образование с четкими границами разменами до 1,5 см.
Цвет. Однородная черная или темно – коричневая окраска.
Локализация. Элемент может лакализоваться на любом участке тела, но чаще это нижние конечности.
Течение и прогноз. Быстро появляется в детском или подростковом возрасте, без метастатического потенциала. После иссечения рецидивов не наблюдается.
Лечение. Иссечение с расстоянием от края резекции не менее 10 мм.
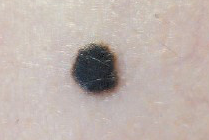
Рис. 12. Невус Рида
Основным этапом диагностики кожного образования является беседа с родителем (выяснение всех подробностей о давности возникновения элемента, факт травматизации и изменения и субъективных ощущений) и осмотр, при котором врач обязательно должен использовать метод люминесцентного микроскопического исследования, или дерматоскопию. Дерматоскопия позволяет разрешить ряд вопросов, касающихся дифференциальной диагностики злокачественных и доброкачественных изменений кожи. Этот же метод дает возможность выбрать тактику ведения пациента. Это может быть или активное динамическое наблюдение или использование малоинвазивных методик (лазерное удаление, электрокоагуляция, криодеструкция), или хирургическое иссечение образования.
- образования кожи у детей не имеют злокачественного потенциала;
- показания для их удаления, как правило, бывают либо косметические, либо профилактические (превентивные) при хронической травматизации невусов;
- при появлении невуса на коже ребенка необходим обязательный дерматологический и дерматоскопический контроль со стороны врача.
![]()


Авторская публикация:
ИЗМОЖЕРОВА РИНА ИГОРЕВНА,
клинический ординатор отделения химиотерапии и комбинированного лечения злокачественных опухолей у детей
Читайте также:

