Воспаление вен при онкологии
Сначала закупорка сосуда. Тромбоз при онкологии может стать первым проявлением опасной болезни: злокачественное новообразование еще не выявлено, а венозный тромб указывает на возможное наличие карциномы.
Закупорка вены может стать признаком растущей карциномы
Тромбоз при онкологии
Вторая по частоте причина. Тромбоз при онкологии может убить раньше карциномы. Ни врач, ни пациент еще не догадываются о наличии злокачественного новообразования, а свертывающая система крови уже среагировала. Образующиеся венозные тромбы – это сигнал, который посылает организм, борющийся с раковой опухолью. Чаще всего бывают 2 варианта развития событий:
- Маленькая по размерам невыявленная опухоль и мигрирующие тромботические осложнения (синдром Труссо);
- Найденный прогрессирующий рак сопровождается выраженными тромботическими нарушениями в сосудистой системе.
Да, карцинома убивает чаще, но второй по частоте причиной неблагоприятного исхода злокачественной опухоли является тромботическая закупорка крупных сосудистых стволов.
Механизм тромботической закупорки сосудов
Стандартное формирование тромба в венах происходит под влиянием и на фоне 3 факторов:
- Замедление тока крови;
- Внутреннее повреждение сосудистой стенки;
- Повышение склонности крови к формированию сгустка (гиперкоагуляция).
Типичный тромбоз при онкологии чаще всего обусловлен нарушениями в свертывании крови и сосудистой травмой. Разрастающаяся опухоль оказывает негативное влияние на обменные процессы: выброс в сосудистое русло множества биологически активных веществ приводит к гиперкоагуляции. Прорастание в вены и артерии травмирует сосудистую стенку, а замедление кровотока происходит на фоне ухудшения общего состояния пациента. У онкологических больных чаще всего выявляются:
Далеко не всегда тромботические проблемы обнаруживаются прижизненно. И многое зависит от вида злокачественной опухоли.
Сочетание опухоли и тромба
Закупорка в сосудистой системе характерна для следующих видов онкологии:
- Рак поджелудочной железы (хвост и тело);
- Новообразование в желудке;
- Рак легкого;
- Опухоль в яичниках.
Значительно реже опасная для жизни закупорка сосудистых стволов происходит при раке молочных желез, простаты, толстого кишечника и почек. При этом важно понимать – хирургическое вмешательство может стать одним из стимулирующих факторов, запускающих тромботическое осложнение. Любая операция у онкобольного повышает риск тромбоза почти на 70% (при отсутствии опухоли риск закупорки сосудов у пациента после хирургического вмешательства составляет около 30%). К дополнительным негативным факторам относятся:
- проведение химиотерапии;
- длительная гормонотерапия;
- опухоль, локализующаяся в малом тазу;
- механическая травма с последующим малоподвижным образом жизни.
Врач-онколог знает, что такое тромбоз при онкологии, поэтому всегда будет учитывать эту опасность при проведении лечебных мероприятий.
Профилактика тромбообразования при онкологии
Лучше предвосхитить жизнеугрожающие осложнения, чем пытаться вытащить пациента с того света. Профилактика тромботических осложнений проводится на всех этапах обследования и лечения. К стандартным мероприятиям относятся:
- Оценка состояния свертывающей системы крови по анализам крови;
- Использование компрессионного трикотажа (эластичные бинты или специальные чулки) при любом варианте хирургических процедур и на фоне проведения противоопухолевой терапии;
- Прием лекарственных средств, препятствующих формированию тромбов в венах.
Предупредить тромбоз в онкологии – важнейшая задача врача-онколога, особенно если выявлен высокий риск осложнений. Каждому пациенту надо в обязательном порядке выполнять назначения доктора: ношение компрессионных чулок до и после операции – это не блажь врача, а эффективное предупреждение закупорки вен и сохранение жизни пациента.
Введение химиотерапевтических препаратов, применяемых при лечении онкологических заболеваний, в большинстве случаев проводится через вены. Именно они страдают первыми, подвергаясь воздействию токсичных препаратов. Повреждающее действие цитостатиков усугубляется тем, что инъекции в одну и ту же вену проводятся многократно, в некоторых случаях – ежедневно.
При внутривенном введении цитостатических препаратов нередко развиваются венозные воспалительные реакции. Проявляются они разнообразно – от выраженной боли по ходу сосудов уже во время инъекции, до острых флебитов, тромбофлебитов, флеботромбозов.
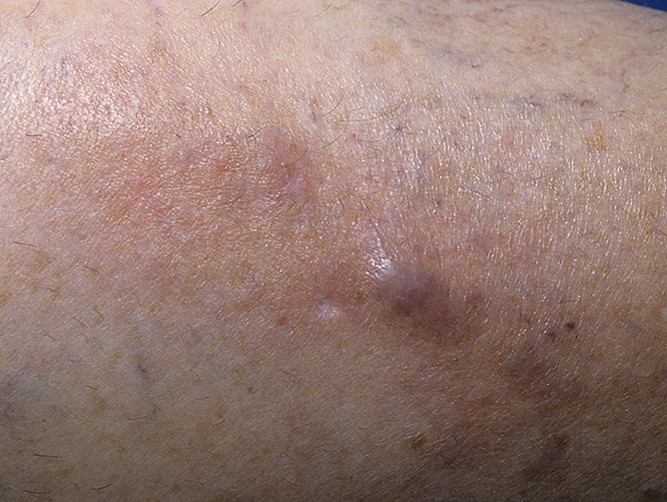
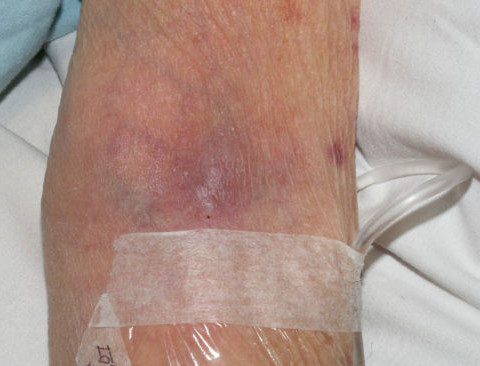
Какие нежелательные явления в области вен могут возникнуть при проведении химиотерапии?
- Довольно часто уже во время введения препарата по ходу вен появляются зуд и покраснение. Что делать в этом случае?
Пациенту следует поднять руки и приложить тепло или холод к венам (в зависимости от вида вводимого лекарства). Чаще всего эти симптомы проходят примерно через 30 минут и не приводят к каким-либо осложнениям в дальнейшем.
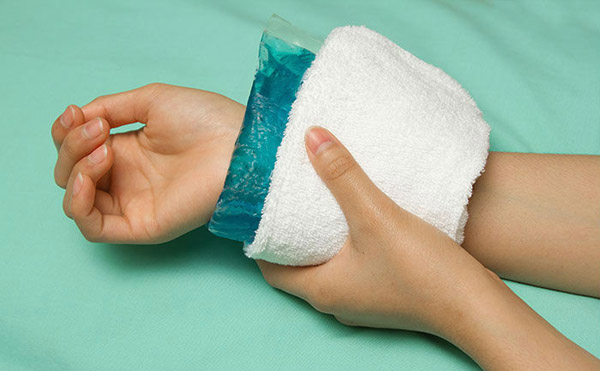
- В случае попадания цитостатика под кожу, при неправильном его введении, рука может потерять способность сгибаться или разгибаться полностью. То есть появляется контрактура – ограничение движения в зоне поражения тканей.
Необходимо сразу же, не вынимая шприц или катетер, попытаться извлечь препарат. Затем удалить иглу и ввести соответствующий препарату антидот.
- Раздражающие препараты, такие как цисплатин, дакарбазин, этопозид, фторурацил, паклитаксел, винорельбин, могут вызвать жгучую боль в месте инъекции, но не приводят к некрозам.
Препараты с кожно-нарывным действием — доксрубицин, эпирубицин, митомицин, винбластин, винкистин обычно вызывают сильную боль. В течение нескольких дней возможно появление отека, затем происходит уплотнение тканей. Через одну-четыре недели на коже могут появиться язвы и развиться некроз, то есть омертвение тканей. Самостоятельное заживление практически невозможно, пациенту необходимо обратиться за помощью к хирургу.
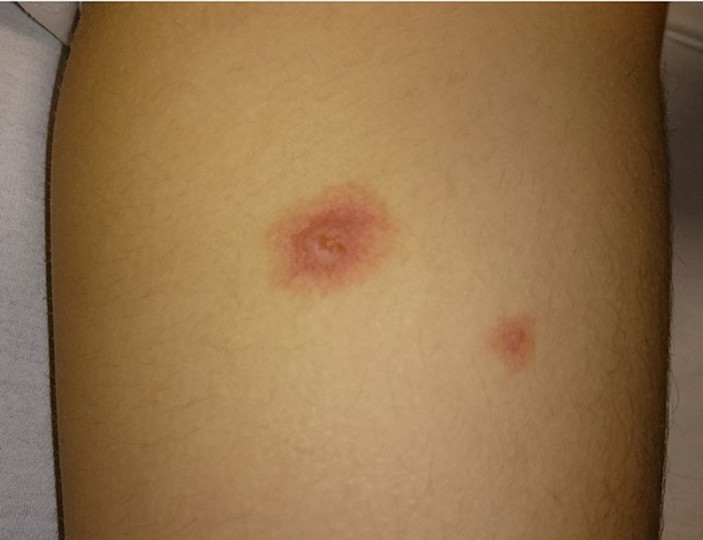
Любая химиотерапия должна проводиться только в специализированном отделении медицинского учреждения с соответствующей аккредитацией. Каждый препарат имеет свою сложную систему введения. Чтобы свести к минимуму побочные эффекты или предотвратить их появление, врачи и медсестры должны иметь необходимую подготовку и опыт работы с цитостатиками.
Венозные осложнения после проведения химиотерапевтического лечения
Довольно частыми осложнениями после курса химиотерапии являются болезни вен – флебиты. Это воспалительные процессы стенок кровеносных сосудов, которые иногда приводят к образованию тромбов и появлению тромбофлебита. В первую очередь это происходит у пациентов с плохим состоянием сосудов, у которых есть склонность к образованию тромбов.
Подготовка вен к химиотерапии и профилактика побочных эффектов
- Для проявления вен при их низкой доступности — серьезном препятствии для проведения терапии.
Пациентам рекомендуется пить больше воды и держать руки в тепле. Непосредственно перед процедурой химиотерапии помогут эспандер, теплые обертывания. Для создания компрессии врач может использовать манометр.
- Для снижения токсического воздействия препаратов на вены.
В этом случае инъекции раствора цитостатиков делаются в минимально допустимых концентрациях. Самый щадящий способ введения — капельная инфузия с большим количеством жидкости. При введении струйным методом, после инъекции требуется промывание вены изотоническим раствором .
Но не всегда есть возможно выбирать – каждый препарат имеет свою рекомендованную концентрацию, скорость введения и метод.
Инъекции химиопрепаратов должны проводиться попеременно в вены разных конечностей, если, опять-таки, существует такая возможность.
- Для снижения риска воспаления или отека.

Лечение осложнений
В первую очередь, при поражении окружающих тканей, необходимо сообщить об этом своему химиотерапевту.
Различные методы самолечения могут лишь усилить химический ожог и привести к появлению язв.
Допускается применение теплого компресса, либо пакета со льдом в зависимости от типа препарата. Возможна аппликация гидрокортизоновой мази при наличии воспалительной реакции. Внимание! Перед лечением консультация с врачом обязательна.
В случае сохранения симптомов в течение двух и более дней, дальнейшим лечением таких осложнений занимается хирург. При затянувшихся более, чем на 10 дней некрозах, проводится иссечение омертвевших тканей с последующей пластикой дефекта.
Лечение разросшихся флебитов и тромбофлебитов, вызванных введением цитостатиков, производится исключительно врачом и не отличается от лечения этих заболеваний, возникших вследствие других причин. Цель лечения состоит в том, чтобы уменьшить болезненность и убрать воспаление, а также предупредить развитие осложнений. Если тромбофлебит обусловлен катетером, то катетер необходимо удалить.
Использование венозного доступа для проведения химиотерапии
Периферический венозный катетер сегодня является распространенным устройством в медицинских учреждениях Санкт-Петербурга. При адекватном уходе, установленный катетер можно применять до 7-10 дней. Эти устройства требуют тщательного ухода и промывки, а их многократная установка повышает риск занесения инфекции.
Центральный венозный катетер устанавливается на крупные вены и имеет очевидные преимущества: он может устанавливаться на длительное время, не ограничивает скорость и объем введения раствора, крупные вены легче усваивают препарат. В то же время растет риск инфицирования и усиливаются его последствия. Использование такого катетера предполагает повышенные требования к квалификации персонала и к уходу за устройством.
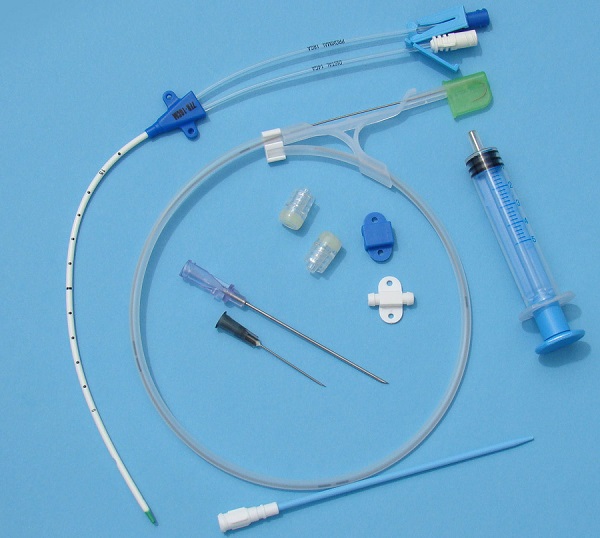
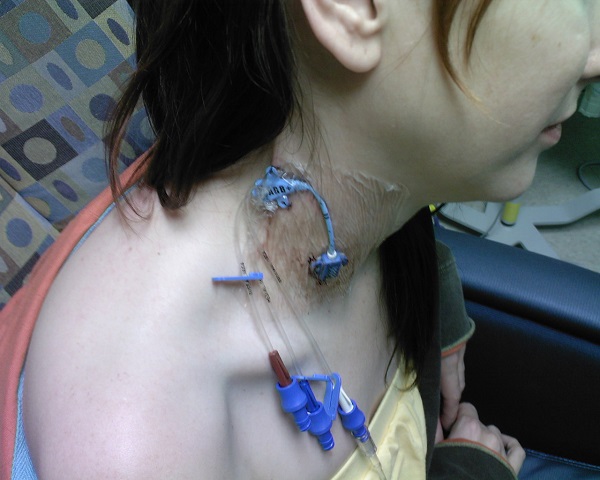
Имплантируемый венозный порт лишен многих недостатков катетеров. Это небольшое устройство, которое под местной анестезией устанавливается под кожу пациента (как правило, в правую подключичную область) и соединяется с яремной веной. При этом возраст и комплекция пациента не имеют значения. Размеры – всего 4 сантиметра в диаметре при толщине в 1 сантиметр. Внешняя часть устройства имеет силиконовую мембрану, через которую вводятся лекарственные препараты. Уход за портом предполагает использование для инъекций исключительно игл Губера и промывание физраствором после инфузии или забора крови. Такие иглы не повреждают силиконовую мембрану и позволяют провести до 2000 инъекций.
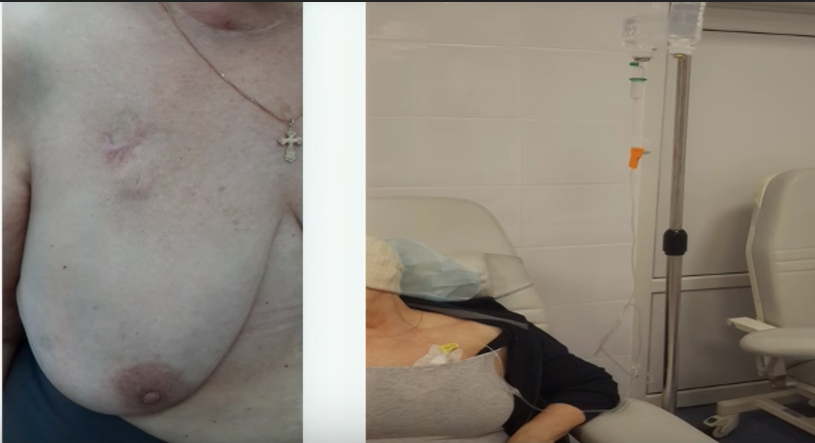
Порт не виден снаружи, не может случайным образом инфицироваться, его использование не накладывает ограничений на образ жизни пациента: можно плавать, заниматься спортом, проходить МРТ/КТ. Срок службы порта составляет 5-7 лет.
Порты широко используются в странах Западной Европы, когда планируется проведение множественных сеансов химиотерапии, особенно цитостатическими препаратами. В консультационно-диагностическом отделении НМИЦ онкологии им. Н.Н. Петрова уже сложилась практика установки венозных портов онкологическим пациентам, несмотря на то, что в отечественных онкологических учреждениях эти устройства используются, пока, довольно редко.


Авторская публикация:
ТКАЧЕНКО ЕЛЕНА ВИКТОРОВНА
онколог-химиотерапевт, гериатр
Заведующий отделением краткосрочной химиотерапии, врач-онколог высшей категории
НМИЦ онкологии им Н.Н. Петрова
Восстановление после химиотерапии должно быть не полностью самопроизвольным, растянутым на месяцы процессом с неизвестными результатами. В любом случае через некоторое время неприятности лекарственного противоопухолевого лечения существенно уменьшатся, но восстановление пойдет быстрее и успешнее только под контролем врача, а лучше команды специалистов, отлично разбирающихся во всех аспектах реабилитации онкологических пациентов.
- Причины появления синяков
- Симптомы воспаления вен после химиотерапии
- Основные методы лечения вен
- Как восстанавливаются вены после капельниц: полезные процедуры
- Профилактика осложнений
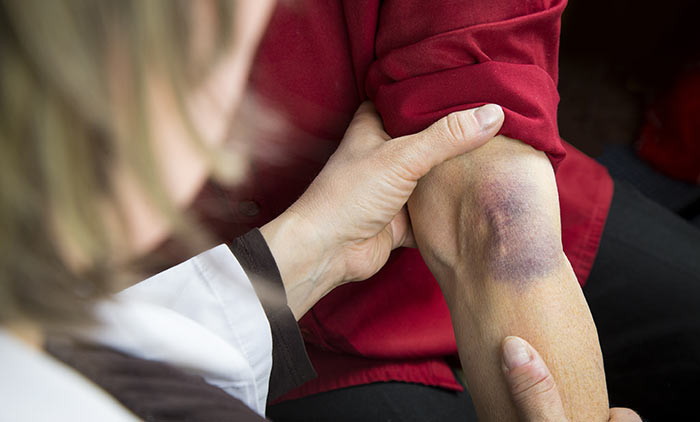
Причины появления синяков
Синяк или гематома у онкологических больных встречаются часто, потому что химиотерапия связана с внедрением в организм посредством разрушения кожных покровов — внутривенными введениями лекарств, что не всегда удается без кровоизлияния в кожу и клетчатку вокруг сосуда. Противоопухолевые лекарства изменяют состав крови, в частности численность тромбоцитов, увеличивая кровоточивость, а также впятеро повышают вероятность образования тромбов, тогда как хронически существующая варикозная болезнь увеличивает тромбообразование всего лишь вдвое.
Злокачественная опухоль меняет реологические свойства крови, приводя к образованию тромбов. У каждого пятого пациента ещё до операции выявляют скрытый тромбоз. При раке кишечника и поджелудочной железы обильное образование тромбов может быть первым признаком злокачественного заболевания. Химиотерапия, как и метастатическая стадия любой опухоли, увеличивает вероятность тромбоза в среднем в пять раз. В организме онкологического больного одновременно сосуществуют два процесса — избыточная кровоточивость и повышенная свертываемость.
К этим стандартным причинам у онкологического пациента примешиваются специфические, то есть инициируемые злокачественной опухолью и усугубляемые необходимым лечением:
- сдавливание опухолевым конгломератом кровеносных и лимфатических сосудов;
- лимфостаз после удаления подмышечных лимфоузлов, в результате облучения или удаления клетчатки малого таза с лимфоузлами, а также блок метастатическим паховыми узами оттока лимфы из ноги;
- длительный приём гормональных препаратов;
- стимуляция красного ростка кроветворения эритропоэтинами;
- постоянно установленный для частых вливаний лекарств венозный катетер;
- вынужденное из-за слабости ограничение подвижности;
- операции и облучение, а также побочные эффекты химиотерапии на сосуды и форменные элементы крови.
Для инициации тромба внутри сосуда больному раком достаточно всего трёх поводов и не обязательно сразу всех:
Симптомы воспаления вен после химиотерапии
Большинство химиопрепаратов применяется только в растворе, не в таблетках, что объясняется нестойкостью лекарственных молекул к желудочному соку и сильнейшим раздражающим действием цитостатика на слизистые оболочки желудочно-кишечного тракта. При непосредственном контакте цитостатика с венозной стенкой происходит его проникновение в клетки эндотелия с изменением структуры ДНК. Произошедшая химическая реакция направляет эндотелиальную клетку к воспалительным изменениям либо к смерти — апоптозу. Повреждение усугубляется травмой стенки вены инъекционной иглой или катетером.
Воспаление венозной стенки — флебит, к которому быстро подключаются факторы риска образования тромбов, и в поврежденной химиотерапией вене развивается тромбофлебит.
Боль при прохождении лекарства приводит к спастическому сокращению вены, в ответ на которое расширяются впадающие в неё мелкие венки, на внутренней поверхности руки появляется сеточка из расширенных синих сосудиков на фоне побледневшей из-за спазма артериол кожи.
Воспаленную вену можно прощупать, она как тяж плотная из-за местной отечности тканей. Когда в просвете сосуда возникнет тромб, его тоже можно будет нащупать и увидеть при УЗ- дуплексном сканировании.
Со временем воспаление пройдет, уплотнение сосуда может остаться, кожа над ним может потемнеть. Внутренний просвет сосуда после нескольких химиотерапевтических ожогов уменьшится вплоть до закрытия — облитерации. За время течения флебита откроются и расширятся подходящие к больной вене мелкие сосудики — коллатерали, но останется вероятность небольшой отечности руки ниже места венозного повреждения.
Основные методы лечения вен
После внедрения цитостатика внутрь клеток остается только ждать завершения побочного процесса и помогать восстановлению.

Патофизиология лекарственного токсического флебита мало изучена, клинических исследований по проблеме не проводилось, все рекомендации базируются только на личном опыте медицинского персонала. В каждом случае и после каждого введения необходимо консультироваться с лечащим врачом, знающим особенности локального взаимодействия цитостатика и спектр местных побочных реакций.
Можно использовать мази с гепарином для втирания в зону поврежденного сосуда. Любимый пациентами гель Гепатромбин™ состоит из гепарина и преднизолона, последний имеет противовоспалительное действие, препарат официально не сертифицирован для использования при периферическом флебите и тромбофлебите.
Хорошая репутация у мази Троксевазин™ (троксерутин), одновременно уменьшающей воспаление и отечность тканей, изменяющей реологические свойства крови в сторону разжижения, но меньше, чем это присуще гепарину. Тем не менее, исследования показали, что препарат способен растворять микротромбы.
Гель Индовазин™ представляет смесь троксерутина и НПВС индометацина, поэтому уменьшает выраженность боли и делает всё, что присуще Троксевазину™. Нецелесообразно сочетать обе мази, поскольку спектр действий комбинированного препарата больше, но с Индовазином™ вполне можно чередовать нанесение Гепатромбина™. Всасывание мазей микроскопическое, они не подменяют собой принимаемые внутрь НПВС и антикоагулянты, но помогают перенести неприятные последствия лечения.
Как восстанавливаются вены после капельниц: полезные процедуры
Обязательно до введения и в процессе капельницы неоднократно проверяется проходимость сосуда и возможность экстравазации — распространение цитостатика в клетчатке при микроскопических разрывах сосудистой стенки.
Рекомендуется не делать химиотерапию в одну и ту же вену, лучше чередовать руки, давая сосуду больший срок на восстановление своей слизистой оболочки. Профилактическое использование мазей с гепарином или троксерутином до химиотерапии лишено патоморфологических оснований, то есть бесполезно.
При планировании многомесячной химиотерапии целесообразно подумать об установке венозного порта, срок его службы, как минимум, пятилетка. Устройство полностью исключает такой побочный эффект как лекарственный флебит, но от тромбозов спасает только приём антикоагулянтов.
Профилактика осложнений
Помогают восстановлению физиотерапевтические процедуры и акупунктура, фототерапия и инфракрасное облучение, стимуляция магнитным полем.
В нашей Клинике каждому больному проводится определённая и ориентированная на особенности организма и сопротивляемость тканей программа сопровождения химиотерапии и восстановления после лечения.
Препараты применяемые при химиотерапии, как известно содержат сильнодействующие яды. Поступая в организм через вены, они негативно влияют на кровеносные сосуды постепенно разрушая и сжигая их. Очень важно уделить вопросу, восстановления вен после химиотерапии, особое внимание. Способов и препаратов на сегодняшний день существует не малое количество, и важно четко понимать какие из них наиболее эффективны и минимально безвредны.
Симптомы воспаления вен после химиотерапии
Вены находятся в непосредственном контакте с действующим лекарством. Но так как цитостатики влияют на клетки на уровне ДНК, внедряясь в их структуру, то под негативное воздействие попадают, в первую очередь, именно вены после проведенной химиотерапии.
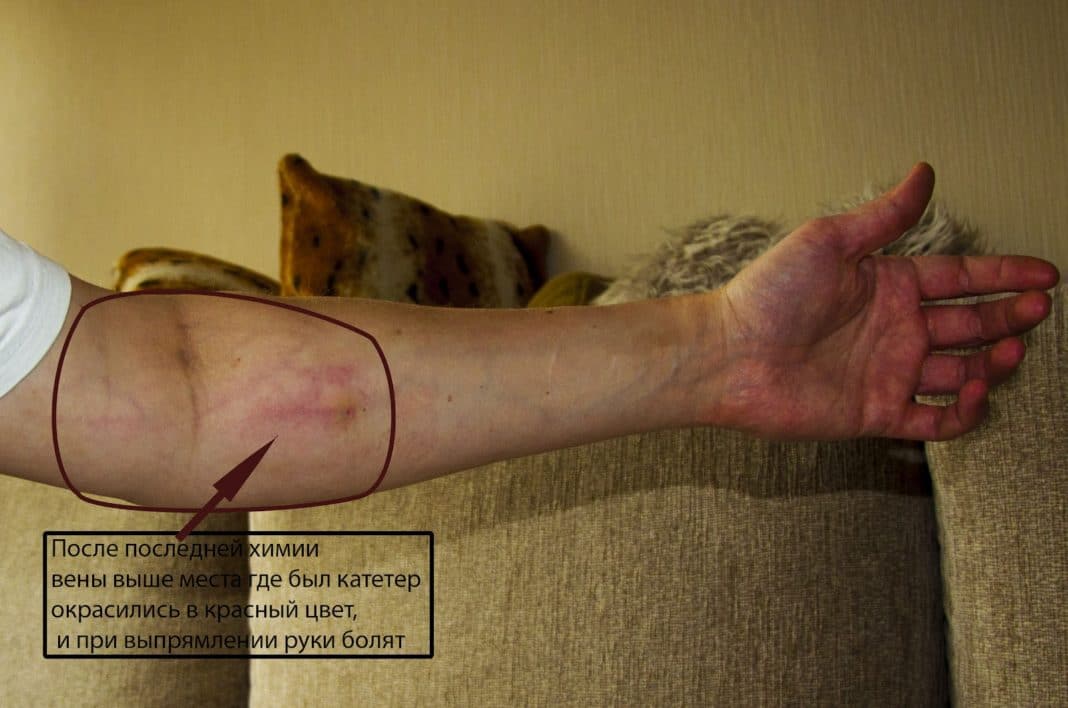
Цитостатики влияют на клетки на уровне ДНК, но негативное воздействие в первую очередь они оказывают именно на вены.
Все противораковые препараты по сути своей – иммунодепрессанты, угнетающе действующие на системы в организме. Но так как основная их масса проходит через вены, то под действием сильных ядов сосуды просто сжигаются. Чем некачественнее препарат, тем больше повреждаются вены.
Сжигаются сосуды и от длительности назначенных курсов химиотерапии. Иногда виновником подпорченных вен становится и сам пациент, дергающий руками или держащий их в неправильном положении. В этом случае химический ядовитый препарат попадает под кожу. И тогда вена травмируется уже с двух сторон – внутри и снаружи. При этом лекарством обжигаются и расположенные рядом ткани.
Основные методы лечения вен
Химиотерапия наносит вред здоровым клеткам, поэтому в комплексе с ней назначаются и другие препараты, которые должны сгладить агрессивное действие ядов на органы. Последствия влияния цитостатиков на кровеносные сосуды также требуют своего лечения.
Методы и препараты для восстановления вен:
- лечат пораженные сосуды противовоспалительными нестероидными препаратами;
- для восстановления функции вен назначают внутрь антикоагулянты;
- осложнения после терапии требуют использования тугих повязок на проблемные участки (эластичные бинты);
- в местной терапии рекомендованы мази с противовоспалительными и обезболивающими свойствами, которые наносятся снаружи над пораженной веной.
- накладывать компрессы с Димексидом;
- рисовать йодовые сетки;
- прикладывать медовые лепешки;
- на места введения инъекции хорошо накладывать капустные листы.
Но домашние методы наружного лечения не должны исключать использование аптечных мазей.
Эффективность мазей для вен после химиотерапии
Если вены сгорели, то они легко восстанавливаются после химиопрепаратов с помощью мазей, помогающих облегчить страдания. Накладывают лекарственное средство на воспаленные участки 2-3 раза в день, чтобы достичь быстрого эффекта.

Использование мазей облегчит боль и поможет венам быстрее восстановится.
Эта противовоспалительная мазь обладает антикоагулянтным и противотромботическим свойством. Длительное применение Гепатромбина способствует выведению из вен скопившихся там вредных продуктов, снятию отеков, регенерации тканей. В результате восстанавливается нормальная структура стенок кровеносных сосудов, они очищаются от токсинов, и кровообращение приходит в норму.
Основным компонентом, обеспечивающим такой эффект при варикозе, других проблемах с венами при восстановлении их после химиотерапии, является натрия гепарин. Дополнительные компоненты (аллантоин и дексапантенол) помогают гепарину проникнуть вглубь – к венам, усиливая эффект действующего вещества и защищая при этом саму кожу.
Для лечения вен мазь накладывают на больные участки слоем в 5 см и прикрывают повязками.
Эту мазь относят к разряду флавоноидов, так как основное действующее вещество – производное рутина. Выпускается в виде гелей и является венотонизирующим препаратом, оказывающим такие действия на сосуды:
- снижает проницаемость капилляров и их ломкость, повышает тонус;
- делает стенки кровеносных сосудов плотными;
- снимает воспаление в венах;
- не дает тромбоцитам прилипать к стенам сосудов.
Еще Троксевазин оказывает антиоксидантное, противосвертывающее и противоотечное действия. Чтобы усилить эффект мази, рекомендуется параллельно принимать внутрь капсулы этого препарата.
Гель наносится дважды в день (утром и на ночь) мягкими втираниями в больные области. При этом воспаленные вены на руках обматываются бинтами, а на ноги надеваются эластичные чулки.
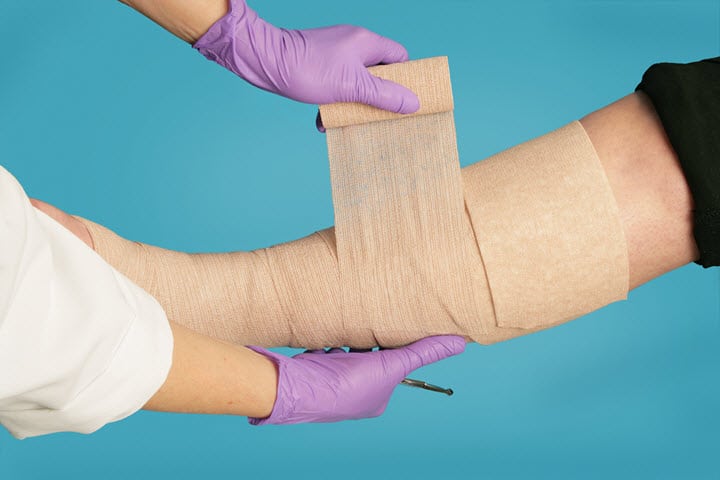
После нанесения троксевазина на воспаленные вены, руки обматываются бинтами.
В данном продукте присутствует 2 основных действующих вещества – троксерутин и индометацин. Первый является биофлавоноидом, полезным при венозной недостаточности. Второй – нестероидным средством широкого действия.
Мазь оказывает такие лечебные влияния на больные вены:
- снимает воспалительные процессы и отеки;
- действует, как обезболивающее и тонизирующее средство;
- не дает тромбоцитам слипаться в сгустки;
- блокирует действие веществ, негативно влияющих на состояние вен;
- не дает активно синтезироваться простагландинам;
- уменьшает ломкость и проницаемость сосудов;
- ускоряет регенерацию не только пораженных вен, но и окружающих тканей.
Все это способствует нормальной микроциркуляции и восстановлению сожженных вен. Мазь легко проникает в подкожные слои и концентрируется у воспаленных сосудов.
Индовазин наносится на кожу легкими недавящими движениями тонким слоем. Не рекомендуется применять более 2-х раз в день.
В аптеках можно найти и другие препараты наружного применения, позволяющие быстро восстановить вены после химиотерапевтических лечений. Но об использовании каждой из мазей следует проконсультироваться с лечащим врачом, так как наружное воздействие должно стать частью комплексной терапии.
Что такое флебит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Илларионовой И. Н., сосудистого хирурга со стажем в 5 лет.

Определение болезни. Причины заболевания
Флебит — это воспаление стенки венозного сосуда, зачастую возникающее на фоне варикозно трансформированных вен и сопровождающееся формированием тромбоза. Данное состояние называется "тромбофлебит поверхностных вен", или "варикотромбофлебит". Также флебит является распространённым осложнением периферической внутривенной терапии, которая проводится через венозную канюлю (катетер), — забора венозной крови и внутривенного вливания [1] .
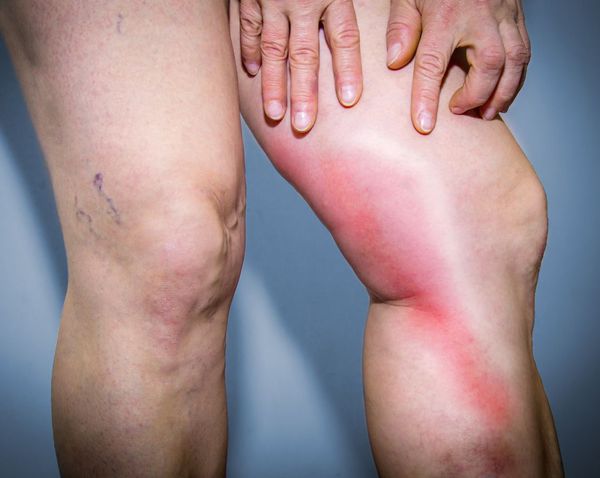
В различных исследованиях выявлено множество факторов риска развития флебита. Их можно разделить на несколько групп: причины флебита, относящиеся к пациентам, канюле, назначенной терапии, и другие факторы [1] [2] .
К наиболее распространённым факторам риска, связанным с пациентом, относятся возраст, пол и сопутствующие болезни. Заболеваемость флебитом увеличивается с возрастом: большинство исследований показали, что явные признаки флебита присутствовали примерно у 50 % пациентов старше 60 лет [3] . Также установлено, что флебит чаще всего встречается среди женщин, но удовлетворительного объяснения этой статистике до сих пор нет [4] [5] . Кроме того, риск флебита увеличивают состояния, которые ухудшают кровообращение (заболевание периферических сосудов, курение), болезни, снижающие чувствительность (периферическая невропатия), и сахарный диабет [3] .
К причинам, связанным с внутривенной канюлей, относят физико-химические свойства материала и её размер [6] . Чаще всего на развитие флебита влияют канюли, сделанные из производных тефлона, например фторэтиленпропилен-кополимера.
Другие факторы риска развития флебита связаны с переносимостью вводимых растворов. Она зависит от pH лекарства, его осмолярности (концентрации кинетически активных частиц) и скорости введения в вену. Вероятность появления флебита значительно повышается, если pH и осмолярность растворов отличаются от этих же показателей крови пациента [7] . Также риск развития флебита увеличивает использование антибактериальных препаратов, в основном из группы бета-лактамов, из-за их высокой активности [8] .
Симптомы флебита
В месте поражения можно прощупать болезненный уплотнённый, напряжённый участок воспалённой вены. Боль бывает различного характера и возникает по ходу вены сразу при развитии флебита. Кожа в зоне воспаления становится гиперемированной (покрасневшей), температура поражённого участка повышается.
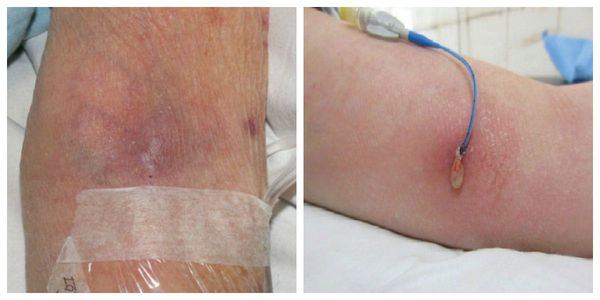
В редких случаях при развитии флебита верхней конечности наступает онемение. Отёк руки, как правило, не наблюдается. Иногда данный процесс сопровождается общим ухудшением самочувствия, развитием слабости, недомогания.
При флебите спинной вены полового члена также наблюдаются покраснение, уплотнение, отёк и резкая боль по ходу вены. Половой орган приобретает синюшный цвет.
При флебите вен головного мозга возникает постоянная головная боль, повышается артериальное давление, появляются неврологические симптомы — нарушение зрения.
Воспалению воротной вены характерна выраженная гнойная интоксикация. Состояние пациента ухудшается, возможна слабость, рвота, головная боль, режущие боли в правом подреберье, желтуха, лихорадка. Есть опасность летального исхода.
Патогенез флебита
Наружный клеточный слой вены называется адвентицией. Он представляет собой эластичную мембрану, содержит большое количество коллагеновых волокон, образующих каркас вены, и некоторое количество мышечных волокон, располагающихся вдоль её русла. В средней — мышечной — оболочке вены имеется наибольшее количество гладкомышечных волокон. Они расположены спирально вокруг просвета сосуда и заключены в сеть извитых коллагеновых волокон. При сильном растяжении вены коллагеновые волокна распрямляются, и её просвет увеличивается. Внутренний клеточный слой называется интимой. Он состоит из эндотелиальных клеток, а также гладкомышечных и коллагеновых волокон.
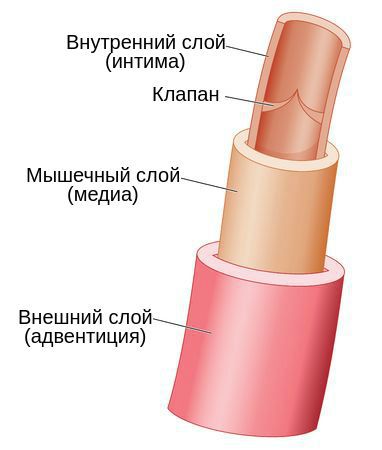
Воспалительный процесс при флебите может начаться как во внешнем, так и во внутреннем слое вены. Механизм развития патологии может быть связан с одной из причин:
- внешней травмой;
- внутренней прямой эндотелиальной травмой;
- воспалением стенки вены;
- первичным нарушением свёртывания крови.
Внешняя травма может быть результатом прямого внешнего воздействия из-за тупой травмы либо внешних повязок [8] . Вена сжимается, нарушается ширина её просвета. В результате этого кровоток замедляется, что приводит к развитию тромбоза и флеботромбоза, а локальное длительное воздействие провоцирует появление местного флебита. Снижение скорости течения крови и венозный застой также наблюдается при видимых варикозных венах и локальных внешних повреждениях — трофических язвах.
Повреждение внутренней стенки включает в себя прямое нарушение клеток адвентиция. Оно активирует тот же воспалительный ответ, что и внешняя травма, с аналогичными последствиями. Повреждение часто связано с рутинными внутривенными процедурами, включая флеботомию (рассечение вены) и внутривенные вливания через катетер (действие растворов, повреждение вен иглами).
Время расположения катетера в вене связано со скоростью появления воспаления. Чем дольше он там находится, тем выше риск и скорость развития флебита, а также вероятность присоединения бактериальной инфекции, в ходе которой может возникнуть гнойный поверхностный венозный тромбоз.
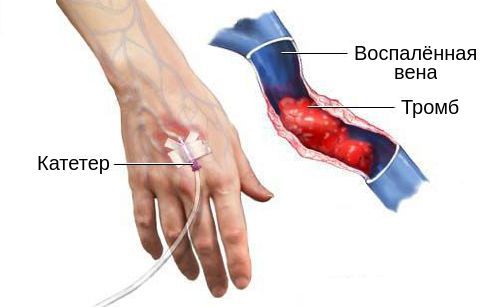
Кроме того, непосредственно повредить эндотелий может вливание гипертонических растворов. Обычно это касается диазепама и пентобарбитала. Они способны вызвать химическое воспаление, которое нарушает нормальную работу вены и приводит к образованию тромбов вокруг кончика катетера, вторичному инфицированию и сепсису. Также с большей вероятностью к тромбозу поверхностных вен приводит вливание растворов в области с более медленным венозным возвратом.
Классификация и стадии развития флебита
В зависимости от причины флебит разделяют на большие группы:
- Флебит, возникший на фоне варикозного расширения вен.
- Флебит, не связанный с варикозным расширением вен — вероятнее всего вызван генетическими нарушениями свёртывания крови:
- Постинъекционный флебит — развивается вследствие химического раздражения вены введённым раствором или механической травмы. Чаще всего сопровождается появлением боли по ходу вены и на месте катетера, а также наличием покраснения.
- Аллергический флебит — развивается в связи с реакцией вены на аллерген (лекарственный препарат, материал катетера). По симптомам схож с постинъекционным флебитом.
По расположению воспалённой вены выделяют следующие виды флебита:
- Флебит полового члена — связан с варикозным расширением вен или инфекционной болезнью (например, гонореей). Вызывает покраснение и отёк кожи, образование объёмного болезненного уплотнения на тыльной поверхности пениса.
- Флебит воротной вены (или пилефлебит) — связан с осложнённым течением воспалительных процессов в брюшной полости (циррозом печени, панкреатитом, синдромом Бадда — Киари и др.). Отличается признаками гнойной интоксикации. Может привести к смерти.
- Церебральный флебит — развивается в венах головного мозга на фоне инфекции или гнойного воспаления (абсцесса или флегмоны). Проявляется постоянной головной болью, повышением артериального давления, нарушением зрения.
- Флебит вен верхних конечностей — в области поражения на руке появляется боль, покраснение кожи, наблюдается шнуровидное уплотнение вены.
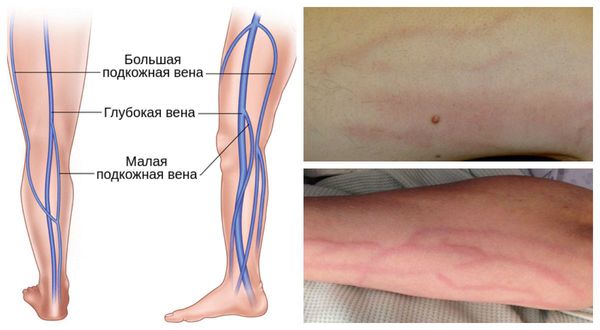
- Флебит в бассейне малой подкожной вены — сопровождается напряжённостью мышц, болью и покраснением кожи, повышением температуры и появлением полос по ходу воспалённой вены.
- Флебит в бассейне большой подкожной вены — по проявлениям схож с флебитом малой подкожной вены.
- Мигрирующий флебит — развивается в венах ног, отличается длительным рецидивирующим течением, чаще встречается у молодых мужчин. Может затрагивать также стенки артерий. Когда мигрирующий тромбофлебит ассоциирован с раком, он может возникать за годы до постановки диагноза. Проявляется появлением покраснения, уплотнения, тяжа по ходу вены на различных участках тела.
Флебит также может быть классифицированы по патофизиологии:
- Первичный флебит — непосредственное воспаление в венах.
- Вторичный флебит — системный воспалительный процесс. К этой группе относится септический тромбофлебит — воспаление вены, возникающее в условиях инфекции.
По месту локализации воспаления в вене различают три формы болезни:
- эндофлебит — воспаление внутренней оболочки вены;
- перифлебит — воспаление наружной оболочки вены;
- панфлебит — воспаление всех оболочек вены [13] .
Осложнения флебита
Основным осложнением флебита является венозный тромбоз — образование кровяного сгустка в просвете вены. Частота этого заболевания в 40-летнем возрасте и раньше составляет примерно один случай на 10 000 человек в год; после 45 лет заболеваемость увеличивается и к 80 годам достигает 5-6 случаев на 1000 человек в год [22] . Причины увеличения риска развития тромбоза с возрастом не совсем ясны, но могут связаны с наличием заболеваний сердечно-сосудистой системы, печени и других органов, увеличивающих коагуляцию (свёртываемость крови).
Частота венозного тромбоза в несколько выше у мужчин, чем у женщин. Около двух третей эпизодов проявляются как тромбоз глубоких вен. Основными исходами венозного тромбоза являются повторное появление тромбов, посттромботический синдром, сильное кровотечение из-за разжижающих препаратов, смерть.
Тромбоз приводит к ухудшению качества жизни, особенно при развитии посттромботического синдрома, который сопровождается хроническим отёком конечности, изменением цвета кожи голени, трофическими нарушениями [18] [19] . Смерть наступает в течение одного месяца после эпизода примерно у 6 % пациентов с тромбозом глубоких вен и у 10 % пациентов с эмболией — попадание сгустков крови в жизненно важные органы [20] . В 30 % случаев человек умирает от тромбоэмболии ещё до постановки диагноза [21] . Показатели смертности ниже среди пациентов с венозным тромбозом, возникающим без очевидной причины, и наиболее высоки среди тех, у кого тромбоз развивается в условиях имеющейся онкологии.
Также флебит может способствовать развитие таких инфекционных осложнений, как абсцесс и флегмона. Оба состояния могут привести к летальному исходу.
В центре поверхностного абсцесса кожа истончается, иногда кажется белой или жёлтой из-за "созревшего" гноя внутри, готова спонтанно прорваться. При глубоких абсцессах типична локальная боль, лихорадка, потеря веса, утомляемость.
Флегмона представляет собой болезненную припухлость с разлитым покраснением кожи. Быстро развивается, сопровождается высокой температурой (40°С и больше), нарушением работы поражённой части тела. При распространении на окружающие ткани флегмона может спровоцировать развитие гнойного артрита, тендовагинита и других гнойных заболеваний.
Диагностика флебита
Локальные флебиты можно обнаружить непосредственно в зоне постоянного венозного катетера или при опросе пациента, когда выясняется, что эта область была травмирована или в неё вводился препарат [4] .
Пациентам с подозрением на поверхностный венозный тромбоз и флебит необходимо проводить дуплексное ультразвуковое сканирование. При подозрении на флебит полового члена нужно пройти ультразвуковое исследование сосудов полового члена и мошонки.
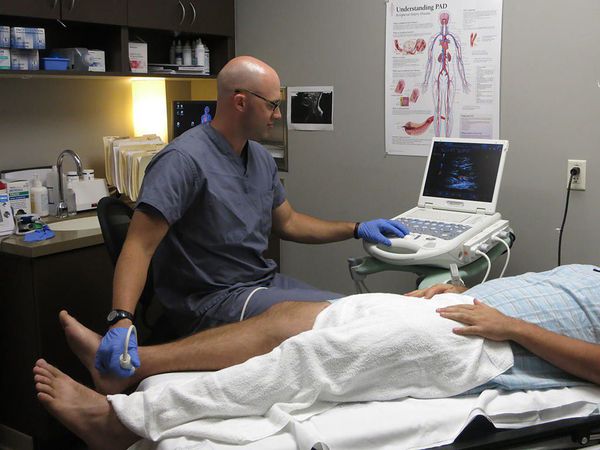
Также всем пациентам необходимо оценить вероятность развития тромбоэмболии лёгочной артерии и тромбоза глубоких вен. Для этого используются шкалы Wells и Женевской классификации. Они учитывают возраст, предшествующие заболевания и операции. При большой сумме баллов требуется выполнить компьютерную томографию лёгких для исключения тромбоэмболии лёгочной артерии.
Пациентам с периферическим венозным тромбозом верхних конечностей, связанным с катетером, или незначительным флебитом, вызванным прямой травмой, дуплексное ультразвуковое сканирование может не потребоваться из-за наличия подкожного воспаления и возможности постановки диагноза клинически, т. е. по признакам заболевания. Степень поверхностного тромбоза с оценкой тромбоза глубокий вен должна быть задокументирована.
Некоторым пациентам требуется сделать лабораторный анализ для определения гиперкоагуляции — изменения свёртываемости крови — или подтверждения онкозаболевания, особенно когда поверхностный венозный тромбоз не связан с катетером или варикозным расширением вен. Гиперкоагуляция выявляется с помощью коагулограммы, иногда — гемостазиограммы. Если выявлены отклонения от нормы в сторону повышения или снижения, необходима консультация гематолога для совместного определения тактики дальнейшей диагностики. На эту оценку влияют признаки заболевания, факторы риска и семейная история болезни. В некоторых случаях она может включать в себя простой скрининг на наследственные тромбофилии или более обширный онкопоиск или скрининг васкулита (по рекомендации ревматолога) [15] [22] .
Лечение флебита
Большинство пациентов с флебитом проходят симптоматическое лечение с помощью противовоспалительных средств и компрессии. Оно направлено на уменьшение боли и воспаления, предотвращение осложнений и рецидивов. Лечение зависит от места воспаления, наличия сопутствующего острого тромбоза глубоких вен и варикозного расширения.
Важное значение на раннем этапе лечения имеет дуплексное ультразвуковое сканирование конечности, особенно при флебитах, связанных с местным варикозом, внутривенным катетером или другим устройством. Если исследование подтвердит наличие варикозно расширенных вен и рефлюкса (обратного тока крови), то такие пациенты могут первоначально лечиться без операции [12] . При прогрессировании заболевания в глубокую венозную систему принимается решение об оперативном лечении или терапии антикоагулянтами.
Для лечения пациентов со спонтанным тромбозом поверхностных вен используются профилактические или промежуточные дозы низкомолекулярного гепарина или промежуточные дозы нефракционированного гепарина. Их необходимо применять минимум в течение четырёх недель.
Хирургическое удаление вены проводится при рецидивирующих случаях поверхностного венозного тромбоза [22] . Вену нужно удалять, если флебит возник хотя бы во второй раз.
После лечения пациентам рекомендовано использовать компрессионный трикотаж. Период ношения определяется лечащим врачом.
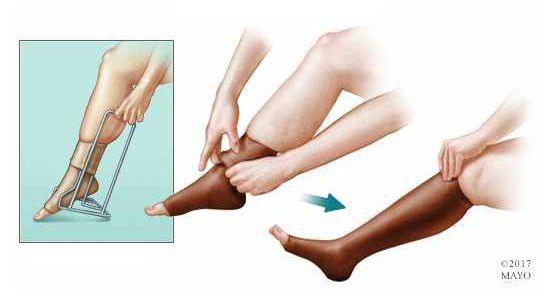
Прогноз. Профилактика
При своевременном обращении к сосудистому хирургу прогноз флебита относительно благоприятный, особенно при флебите верхних конечностей — он проходит практически бесследно. Гирудотерапия (лечение пиявками) может привести к резкому прогрессированию болезни в связи с травмой сосудистой стенки.
Если воспаление распространилось в систему глубоких вен, лечение занимает более длительное время. В последующем развивается посттромботическая болезнь. В 5-10 % случаев она приводит к инвалидизации, снижению качества жизни и сохранению постоянного отёка конечности.
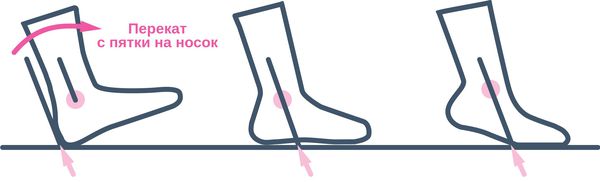
Основным способом профилактики является соблюдение двигательной активности, особенно в путешествиях. Сидение во время долгого полёта или поездки на автомобиле может привести к отёку лодыжек, икр и увеличить риск тромбофлебита. Чтобы предотвратить загустевание крови в этих случаях, стоит прогуливаться по проходу один раз в час. При долгой поездке за рулём нужно останавливаться каждый час и двигаться по 10-15 минут. Стоит выполнять венозную гимнастику: сгибать лодыжки или поднимать-опускать голени на носки хотя бы 10 раз в час.
Нужно стараться носить свободную одежду, не стягивающую голени, пить много жидкости, чтобы избежать обезвоживания. При приёме гормональных контрацептивов следует раз в год проходить ультразвуковое триплексное сканирование и наблюдаться у врача-гинеколога [11] [20] .
Если есть один или несколько факторов риска, необходимо обсудить стратегию профилактики с лечащим врачом перед длительными перелётами, поездками или плановой операцией, после которой придётся соблюдать постельный режим.
Читайте также:

