Ворсинчатая опухоль прямой кишки история болезни
Ворсинчатая опухоль прямой кишки может долго оставаться незаметной, так как протекает в течение длительного времени бессимптомно. Как распознать симптомы опухоли? На сколько это опасное заболевание? Как проходит диагностика и лечение заболевания? Об этом читайте в статье ниже.

- Что такое ворсинчатая опухоль прямой кишки
- Симптомы ворсинчатой опухоли прямой кишки
- Диагностика ворсинчатой опухоли ПК
- Лечение опухоли прямой кишки
Что такое ворсинчатая опухоль прямой кишки
Ворсинчатая опухоль прямой кишки (ворсинчатая аденома или ворсинчатый полип) представляет собой новообразование слизистой оболочки прямой кишки, которое располагается обычно на широкой ножке в виде узла в просвете кишки. По своей структуре такая опухоль является доброкачественной, однако в более чем половине случаев со временем способна малигнизироваться (озлакочествляться).
Симптомы ворсинчатой опухоли прямой кишки
Течение заболевания при возникновении ворсинчатой опухоли прямой кишки может быть почти не заметным или вовсе бессимптомным. В зависимости от конкретного расположения опухоли и ее размера признаки также могут отличаться. К основным проявлениям можно отнести следующие:
- Выделение обильного количества слизи. По цвету и консистенции она напоминает белок куриного яйца.
- Кровяные выделения из заднего прохода. Этот признак появляется ввиду того, что опухоль в своей строме содержит большое количество сосудов, поэтому при малейшей травматизации (воздействия каловых масс) будет нарушаться ее целостность. Этот симптом не является показателем злокачественности процесса.
- Анемия и бледность кожи как следствие продолжительных кровотечений.
- Чувство инородного тела, боль или распирание в области анального отверстия. Возникает за счет механического давления на стенки кишки.
- Частые позывы к дефекации. Связаны со скоплением большого объема слизи в прямой кишке.
- Запоры, чередующиеся с диареей, которые возникают за счет механического препятствия и нарушения перистальтики.
- Выпадение опухоли. Данный симптом появляется в случае расположения опухоли возле анального отверстия. Важно знать, что иногда опухоль не вправляется самостоятельно и может ущемляться, что является экстренной ситуацией.
Диагностика ворсинчатой опухоли ПК
В основе диагностики лежит осмотр проктологом и инструментальные методы исследования. Так, при осмотре прямой кишки пальцевым методом можно прощупать опухоль при ее близком к заднему проходу расположении. Характеристики опухоли: подвижная, мягкая, имеет желеобразную структуру. Из инструментальных методов наиболее показательными являются:
- ректороманоскопия;
- колоноскопия.
Эти исследования не только позволяют достоверно обнаружить опухоль прямой кишки, но увидеть структуру кишечника, детально осмотреть все отделы толстой кишки. При наличии противопоказаний может быть использована ирригоскопия. Верификация диагноза подразумевает гистологическое исследование опухоли. Материал берется в ходе инструментальных обследований.
Лечение опухоли прямой кишки
Ворсинчатые полипы прямой кишки подлежат обязательному удалению хирургическим путем в клинике в плановом порядке. Для этого используют такие виды операций:
- эндоректальное удаление опухоли с помощью петли – при низком расположении вблизи ануса;
- ректотомия и удалением опухоли - при более отдаленном расположении опухоли и небольших размерах;
- резекция прямой кишки – при более крупных размерах опухоли;
- расширенная резекция либо удаление прямой кишки – в случаях озлокачествления или сомнения в доброкачественности опухоли.

Ворсинчатая опухоль прямой кишки — это доброкачественное эпителиальное образование, склонное к малигнизации. Коварство заболевания состоит в том, что оно долгое время может никак себя не проявлять, в то время как лечение именно на начальных этапах является наименее травматичным и весьма эффективным.
- Особенности ворсинчатой опухоли
- Причины развития и факторы риска
- Классификация
- Клиническая картина
- Диагностика
- Лечение
- Осложнения
- Прогноз
- Профилактика
Особенности ворсинчатой опухоли
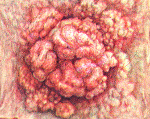
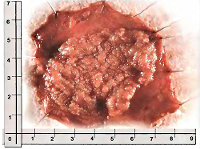
Новообразование имеет округлую или овальную форму, розоватый цвет и своеобразную сосочковую или бархатистую поверхность. Основной элемент опухоли — ворсина. Она представляет собой вытянутое соединительнотканное образование, которое содержит множество сосудов, а снаружи покрыто цилиндрическим эпителием. Многочисленные ворсинки сливаются между собой и образуют дольки, которые видны невооруженным глазом на поверхности образования.
Растет ворсинчатая опухоль преимущественно в просвет прямой кишки. Размеры новообразования могут быть разными: от нескольких миллиметров до 6-8 см и даже более.
Причины развития и факторы риска
Точные причины возникновения доброкачественных новообразований прямой кишки, в том числе и ворсинчатых опухолей, до конца не ясны. Факторами, которые, по мнению ряда исследователей, могут оказывать влияние на рост заболеваемости этого типа, являются:
- Снижение уровня физической активности.
- Особенности питания (увлечение калорийными продуктами с высокой жирностью, недостаточное потребление клетчатки).
- Ухудшение экологической обстановки.
Классификация
Выделяют две формы ворсинчатой опухоли:
- Узловая, более распространенная, имеет вид одиночного опухолевого узла на широком основании.
- Стелющаяся — дольчатые разрастания выстилают внутреннюю поверхность прямой кишки. Поражение слизистой оболочки может иметь значительную протяженность.
По характеру поверхности эти новообразования бывают:
- Бахромчатыми, которые имеют выраженные ворсины.
- Дольчатыми, внешне напоминающими цветную капусту.
Чаще встречаются одиночные ворсинчатые опухоли. Множественные образования такого типа диагностируются крайне редко.
Клиническая картина
Заболевание в течение продолжительного времени может протекать бессимптомно. Поэтому часто новообразование обнаруживается лишь когда человек обращается к врачу-проктологу планово или по другому поводу.
Пациенты с ворсинчатой опухолью прямой кишки могут жаловаться на:
- Запоры и затруднение акта дефекации, чувство неполного опорожнения кишечника.
- Выделение слизистого характера, которые могут приводить к мацерации и зуду перианальной области.
- Примесь крови в каловых массах и слизи. При регулярных кровотечениях у пациента может наблюдаться клиническая картина анемии: бледность кожи, слабость, головокружения.
- Боль в прямой кишке.
При низком расположении ворсинчатая опухоль прямой кишки может выпадать при акте дефекации, и больному приходится вправлять её пальцами. При опухолях большого размера может сформироваться частичная или полная кишечная непроходимость.
Диагностика
К инструментальным методам диагностики новообразования относятся:
- Тотальная колоноскопия или ректороманоскопия с выполнением биопсии — информативное исследование, которое позволяет обнаружить опухоль, выявить ее размеры и локализацию, а также получить биологический материал для гистологического анализа. Для этого требуется выполнить 3-5 захватов стандартными эндоскопическими щипцами.
Специфичность и результативность метода увеличивается при использовании современных технологий (увеличительной и узкоспектральной эндоскопии, флуоресцентной диагностики). - УЗИ при помощи ректального датчика дает возможность оценить степень инвазии стенок прямой кишки опухолью.
- МРТ малого таза, которое предпочтительно выполнять при наличии крупных новообразований (более 3 см) и при подозрении на малигнизацию. Метод помогает уточнить основные характеристики опухоли и оценить состояние региональных лимфатических узлов.
При невозможности выполнения эндоскопического исследования рекомендована ирригоскопия или КТ-колонография.
Лечение
Все ворсинчатые опухоли прямой кишки должны быть подвергнуты оперативному удалению в связи с предраковым характером этих новообразований. В зависимости от размеров очага и его локализации могут быть применены следующие виды хирургического лечения:
- Эндоскопическое удаление при помощи диатермической петли. Метод предпочтителен для новообразований менее двух см при исключении признаков малигнизации. Операция проводится в эндоскопическом кабинете без обезболивания. Пациент может быть прооперирован с применением одного из технических приемов: одномоментное иссечение опухоли, либо фрагментация удалением в один этап или в течение нескольких плановых обращений.
- Трансанальное иссечение новообразования при помощи зеркал. Этот способ используется для опухолей, нижний край которых находится не выше 7 см кожи перианальной области. Оперативное вмешательство производится под общим обезболиванием или эпидуральной анестезией.
- Задняя проктотомия — удаление высоко расположенных опухолей с размером прямокишечной стенки.
- Резекция прямой кишки — полноценная полостная операция под эндотрахеальным наркозом с удалением новообразования вместе с пораженным участком кишечника. Применение этого метода предпочтительно при обнаружении крупных опухолей, расположенных в ректосигмоидном отделе.
Если на этапе диагностики были выявлены признаки злокачественного перерождения, объем оперативного вмешательства значительно расширяется. В этом случае прямая кишка может быть удалена частично или полностью, также иссекается параректальная клетчатка и региональные лимфатические узлы.
Осложнения
Возможными осложнениями заболевания являются:
- Малигнизация опухоли.
- Формирование частичной или полной кишечной непроходимости.
- Кровотечение с формированием железодефицитной анемии.
- Нарушение водно-электролитного баланса и диспротеинемия, которые могут наблюдаться при гигантских новообразованиях.
Самым опасным и в то же время весьма распространенным осложнением ворсинчатой опухоли прямой кишки является ее злокачественное перерождение. Индекс малигнизации этого вида новообразований составляет 30-70%.
Прогноз
Заболевание имеет в целом благоприятный прогноз, особенно при своевременном выявлении. Через один месяц после выполненного хирургического вмешательства всем пациентам рекомендовано выполнение контрольной ректороманоскопии и трансректального УЗИ. Еще одно такое обследование проводится через полгода, а затем эндоскопический контроль осуществляют раз в 3-5 лет.
Профилактика
Основным методом профилактики является регулярное (один раз в год) прохождение эндоскопического исследования прямой кишки людьми в возрасте старше 40 лет. Такие меры позволяют выявить новообразование на ранних стадиях развития и провести необходимое лечение, предупредив возможное развитие рака.
Стоит отметить, что в настоящее время существуют различные варианты помощи онкологическим пациентам, страдающим ворсинчатой опухолью прямой кишки, даже при распространенном опухолевом процессе. Наличие в штате квалифицированных врачей-онкологов позволяет нам в каждом конкретном случае достигать максимально возможного результата.


Ворсинчатая опухоль толстой кишки – доброкачественное новообразование, происходящее из железистого эпителия слизистой оболочки. Чаще локализуется в прямой кишке. Со временем нередко подвергается злокачественному перерождению. Проявляется большим количеством слизистых выделений из прямой кишки. Иногда выделения окрашены кровью. Возможно чувство тяжести, запоры и ощущение инородного тела. При низком расположении опухоль может выпадать во время дефекации. Диагноз выставляется на основании клинической симптоматики, данных пальцевого исследования прямой кишки и результатов дополнительных исследований. Лечение оперативное.
Ворсинчатая опухоль толстой кишки

Ворсинчатая опухоль толстой кишки (ворсинчатый полип, ворсинчатая аденома, виллезная аденома, полипоидная аденома, папиллярная аденома, аденопапиллома) – доброкачественная опухоль, происходящая из эпителия слизистой оболочки. Составляет около 5% от общего количества полипов толстого кишечника, обычно возникает в пожилом возрасте. Чаще всего располагается в прямой кишке, второе место по распространенности занимают ворсинчатые опухоли сигмовидной кишки. Женщины страдают реже мужчин. Риск малигнизации по различным данным колеблется от 60 до 90%.
Ворсинчатая опухоль толстой кишки обычно представляет собой компактный узел с широким основанием, однако могут выявляться и стелющиеся формы без образования явного опухолевого узла, почти циркулярно охватывающие стенку кишечника. Поверхность опухоли уязвима к механическим воздействиям, строма имеет большое количество кровеносных сосудов, поэтому новообразование часто кровоточит, и наличие кровотечений само по себе не является признаком озлокачествления. Лечение осуществляют специалисты в области онкологии и проктологии.
Причины развития ворсинчатых опухолей пока не установлены. Исследователи указывают на рост количества доброкачественных опухолей толстого кишечника в течение последних десятилетий, связывая это явление с ухудшающейся экологической обстановкой и снижением уровня физической активности населения. Еще одним важным фактором, негативно влияющим на слизистую оболочку и увеличивающим вероятность развития ворсинчатых опухолей толстой кишки, является изменение характера питания.
В рационе современного человека преобладают высококалорийные продукты с высоким содержанием жиров и малым количеством клетчатки. Это обуславливает снижение перистальтической активности кишечника. Жирные кислоты в процессе расщепления превращаются в канцерогенные вещества. Из-за медленного продвижения кишечного содержимого время контакта канцерогенов со слизистой оболочкой увеличивается, создаются условия, способствующие развитию опухолевых процессов.
Ворсинчатая опухоль представляет собой губчатое розовато-красное образование на широком основании либо толстой ножке, четко отграниченное от неизмененных окружающих тканей. Поверхность образования покрыта тонкими бахромчатыми ворсинками, состоящими из волокон соединительной ткани, покрытых слоем эпителиальных клеток. Строма ворсинчатой опухоли толстой кишки представлена соединительной тканью, пронизанной большим количеством тонкостенных кровеносных сосудов. Средний размер новообразования – 1,5-5 см, в отдельных случаях полип может достигать 8-10 см. Реже выявляется стелющаяся форма ворсинчатой опухоли толстого кишечника, при которой новообразование не выступает в просвет кишечника, а плоско распространяется по поверхности кишки. В литературе описаны случаи стелющихся опухолей протяженностью более 60 см.
Различают три вида ворсинчатых опухолей: без признаков пролиферации, с признаками пролиферации и с признаками малигнизации. Эпителиальные клетки опухоли без признаков пролиферации имеют четкие границы, светлую цитоплазму и интенсивно окрашенные ядра. У новообразований с признаками пролиферации клетки расположены более тесно, границы размыты, ядра вытянутые. При малигнизации морфологическая структура клеток явно изменена, клетки полиморфные, участки эпителия проникают в подлежащие ткани.
Симптомы ворсинчатой опухоли толстой кишки
Заболевание долгое время может протекать бессимптомно. Основным проявлением являются обильные тягучие стекловидные слизистые выделения, напоминающие яичный белок. Количество слизи при опухолях большого размера в отдельных случаях достигает 3 литров в сутки. Скопления выделений в прямой кишке провоцируют позывы на дефекацию, пациент может несколько раз в день опорожняться одной слизью. Возможны мацерация и зуд в области ануса. При травматизации поверхности ворсинчатой опухоли толстой кишки каловыми массами слизистые выделения окрашиваются кровью. При частых кровотечениях развивается анемия.
Пациенты предъявляют жалобы на запоры и ощущение дискомфорта в прямой кишке. При крупных опухолях, создающих препятствие движению фекальных масс, может возникать болевой синдром. Низко расположенные опухоли иногда выпадают во время дефекации, и больным приходится вправлять их пальцами. Значительные потери белка и электролитов при гигантских новообразованиях могут становиться причиной диспротеинемии и нарушений водно-солевого баланса. В отдельных случаях возможна частичная или полная кишечная непроходимость вследствие инвагинации.
Диагностика ворсинчатой опухоли толстой кишки
Диагноз устанавливается проктологом на основании анамнеза, клинических проявлений и данных объективных исследований. Низко расположенную ворсинчатую опухоль толстой кишки можно обнаружить в процессе обычного пальцевого исследования. При высоком расположении новообразования требуется ректороманоскопия или колоноскопия. О злокачественном перерождении свидетельствует деформация просвета кишечника, потеря подвижности изгибов кишки, повышенная кровоточивость, наличие язвочек, фиброзных и некротических масс на поверхности полипа.
При недоступности эндоскопических методов исследования больных с подозрением на ворсинчатую опухоль толстой кишки направляют на ирригоскопию, однако, данная методика может давать ложноотрицательные результаты из-за пропитывания опухоли бариевой массой. В сомнительных случаях ирригоскопию повторяют через 1,5-2 месяца. Окончательный диагноз выставляют по результатам гистологического исследования образца, взятого во время эндоскопического исследования, или микроскопии оторвавшихся участков опухоли, найденных при исследовании кала.
Дифференциальный диагноз ворсинчатой опухоли толстой кишки проводят с проктоколитами и другими видами полипов. При проктоколите выделения серозно-слизистые, в слизи может обнаруживаться примесь гноя. Характерен постоянный болевой синдром, периоды ухудшений кратковременные, разделены светлыми промежутками. При других разновидностях полипов обильные стекловидные выделения отсутствуют. Выявляются отличия в эндоскопической, гистологической и микроскопической картине болезни.
Лечение и прогноз при ворсинчатой опухоли толстой кишки
Лечение оперативное, осуществляется в плановом порядке в условиях стационара. Небольшие полипы прямой кишки удаляют эндоректально с использованием петли, электроножа либо электрокоагуляции. При крупных новообразованиях выполняют ректотомию или колотомию. В некоторых случаях (при гигантских опухолях, отсутствии полной уверенности в доброкачественности новообразования) приходится прибегать к резекции участка толстого кишечника.
Прогноз при ворсинчатых опухолях толстой кишки благоприятный. После хирургического вмешательства обычно наступает полное выздоровление, в отдельных случаях возможны рецидивы. Пациентов помещают под диспансерное наблюдение. В течение первого года после операции эндоскопические исследования проводят ежеквартально, в последующем – ежегодно. При отсутствии лечения существует высокая вероятность злокачественного перерождения в течение нескольких лет после появления опухоли.
Ворсинчатая опухоль толстой кишки – доброкачественное новообразование, происходящее из железистого эпителия слизистой оболочки. Чаще локализуется в прямой кишке. Со временем нередко подвергается злокачественному перерождению. Проявляется большим количеством слизистых выделений из прямой кишки. Иногда выделения окрашены кровью. Возможно чувство тяжести, запоры и ощущение инородного тела. При низком расположении опухоль может выпадать во время дефекации. Диагноз выставляется на основании клинической симптоматики, данных пальцевого исследования прямой кишки и результатов дополнительных исследований. Лечение оперативное.
- Симптомы ворсинчатой опухоли толстой кишки
- Диагностика
- Лечение и прогноз при ворсинчатой опухоли толстой кишки
- Цены на лечение
Общие сведения
Ворсинчатая опухоль толстой кишки (ворсинчатый полип, ворсинчатая аденома, виллезная аденома, полипоидная аденома, папиллярная аденома, аденопапиллома) – доброкачественная опухоль, происходящая из эпителия слизистой оболочки. Составляет около 5% от общего количества полипов толстого кишечника, обычно возникает в пожилом возрасте. Чаще всего располагается в прямой кишке, второе место по распространенности занимают ворсинчатые опухоли сигмовидной кишки. Женщины страдают реже мужчин. Риск малигнизации по различным данным колеблется от 60 до 90%.
Ворсинчатая опухоль толстой кишки обычно представляет собой компактный узел с широким основанием, однако могут выявляться и стелющиеся формы без образования явного опухолевого узла, почти циркулярно охватывающие стенку кишечника. Поверхность опухоли уязвима к механическим воздействиям, строма имеет большое количество кровеносных сосудов, поэтому новообразование часто кровоточит, и наличие кровотечений само по себе не является признаком озлокачествления. Лечение осуществляют специалисты в области онкологии и проктологии.
Причины развития ворсинчатых опухолей пока не установлены. Исследователи указывают на рост количества доброкачественных опухолей толстого кишечника в течение последних десятилетий, связывая это явление с ухудшающейся экологической обстановкой и снижением уровня физической активности населения. Еще одним важным фактором, негативно влияющим на слизистую оболочку и увеличивающим вероятность развития ворсинчатых опухолей толстой кишки, является изменение характера питания.
В рационе современного человека преобладают высококалорийные продукты с высоким содержанием жиров и малым количеством клетчатки. Это обуславливает снижение перистальтической активности кишечника. Жирные кислоты в процессе расщепления превращаются в канцерогенные вещества. Из-за медленного продвижения кишечного содержимого время контакта канцерогенов со слизистой оболочкой увеличивается, создаются условия, способствующие развитию опухолевых процессов.
Ворсинчатая опухоль представляет собой губчатое розовато-красное образование на широком основании либо толстой ножке, четко отграниченное от неизмененных окружающих тканей. Поверхность образования покрыта тонкими бахромчатыми ворсинками, состоящими из волокон соединительной ткани, покрытых слоем эпителиальных клеток. Строма ворсинчатой опухоли толстой кишки представлена соединительной тканью, пронизанной большим количеством тонкостенных кровеносных сосудов. Средний размер новообразования – 1,5-5 см, в отдельных случаях полип может достигать 8-10 см. Реже выявляется стелющаяся форма ворсинчатой опухоли толстого кишечника, при которой новообразование не выступает в просвет кишечника, а плоско распространяется по поверхности кишки. В литературе описаны случаи стелющихся опухолей протяженностью более 60 см.
Различают три вида ворсинчатых опухолей: без признаков пролиферации, с признаками пролиферации и с признаками малигнизации. Эпителиальные клетки опухоли без признаков пролиферации имеют четкие границы, светлую цитоплазму и интенсивно окрашенные ядра. У новообразований с признаками пролиферации клетки расположены более тесно, границы размыты, ядра вытянутые. При малигнизации морфологическая структура клеток явно изменена, клетки полиморфные, участки эпителия проникают в подлежащие ткани.

Симптомы ворсинчатой опухоли толстой кишки
Заболевание долгое время может протекать бессимптомно. Основным проявлением являются обильные тягучие стекловидные слизистые выделения, напоминающие яичный белок. Количество слизи при опухолях большого размера в отдельных случаях достигает 3 литров в сутки. Скопления выделений в прямой кишке провоцируют позывы на дефекацию, пациент может несколько раз в день опорожняться одной слизью. Возможны мацерация и зуд в области ануса. При травматизации поверхности ворсинчатой опухоли толстой кишки каловыми массами слизистые выделения окрашиваются кровью. При частых кровотечениях развивается анемия.
Пациенты предъявляют жалобы на запоры и ощущение дискомфорта в прямой кишке. При крупных опухолях, создающих препятствие движению фекальных масс, может возникать болевой синдром. Низко расположенные опухоли иногда выпадают во время дефекации, и больным приходится вправлять их пальцами. Значительные потери белка и электролитов при гигантских новообразованиях могут становиться причиной диспротеинемии и нарушений водно-солевого баланса. В отдельных случаях возможна частичная или полная кишечная непроходимость вследствие инвагинации.
Диагностика
Диагноз устанавливается проктологом на основании анамнеза, клинических проявлений и данных объективных исследований. Низко расположенную ворсинчатую опухоль толстой кишки можно обнаружить в процессе обычного пальцевого исследования. При высоком расположении новообразования требуется ректороманоскопия или колоноскопия. О злокачественном перерождении свидетельствует деформация просвета кишечника, потеря подвижности изгибов кишки, повышенная кровоточивость, наличие язвочек, фиброзных и некротических масс на поверхности полипа.
При недоступности эндоскопических методов исследования больных с подозрением на ворсинчатую опухоль толстой кишки направляют на ирригоскопию, однако, данная методика может давать ложноотрицательные результаты из-за пропитывания опухоли бариевой массой. В сомнительных случаях ирригоскопию повторяют через 1,5-2 месяца. Окончательный диагноз выставляют по результатам гистологического исследования образца, взятого во время эндоскопического исследования, или микроскопии оторвавшихся участков опухоли, найденных при исследовании кала.
Дифференциальный диагноз ворсинчатой опухоли толстой кишки проводят с проктоколитами и другими видами полипов. При проктоколите выделения серозно-слизистые, в слизи может обнаруживаться примесь гноя. Характерен постоянный болевой синдром, периоды ухудшений кратковременные, разделены светлыми промежутками. При других разновидностях полипов обильные стекловидные выделения отсутствуют. Выявляются отличия в эндоскопической, гистологической и микроскопической картине болезни.
Лечение и прогноз при ворсинчатой опухоли толстой кишки
Лечение оперативное, осуществляется в плановом порядке в условиях стационара. Небольшие полипы прямой кишки удаляют эндоректально с использованием петли, электроножа либо электрокоагуляции. При крупных новообразованиях выполняют ректотомию или колотомию. В некоторых случаях (при гигантских опухолях, отсутствии полной уверенности в доброкачественности новообразования) приходится прибегать к резекции участка толстого кишечника.
Прогноз при ворсинчатых опухолях толстой кишки благоприятный. После хирургического вмешательства обычно наступает полное выздоровление, в отдельных случаях возможны рецидивы. Пациентов помещают под диспансерное наблюдение. В течение первого года после операции эндоскопические исследования проводят ежеквартально, в последующем – ежегодно. При отсутствии лечения существует высокая вероятность злокачественного перерождения в течение нескольких лет после появления опухоли.
Диагноз: Рак прямой кишки
Жалобы:
Больной на момент обследования жалоб не предъявляет, кроме как на частый жидкий стул, возникновение которого связано с приемом больным слабительного. На момент поступления больной предъявлял жалобы на частый жидкий стул с примесью крови, а также на небольшую слабость.
Анамнез болезни:
Считает себя заболевшим с 27 февраля, когда появился частый, болезненный стул с примесью крови. При акте дефекации возникали острые интенсивные боли в подвздошной области. Больной отмечал слабость. 6 марта появились сильные боли при акте дефекации. Больной обратился в поликлинику по месту жительства, откуда был направлен в больницу № 30, где с 6 марта обследовался с подозрением на острую дизентерию. При проведенном обследовании дизентерия была исключена, было выявлено кишечное кровотечение, источник был не установлен. 18 марта больной был переведен в Мариинскую больницу.
Анамнез жизни:
Родился 4 апреля 1926 года в семье рабочих.
Материально-бытовые условия в детские и школьные годы были удовлетворительные.
В школу пошел с 7 лет. Окончил 9 классов.
Всю жизнь проработал слесарем.
Из профессиональных вредностей – пыль от станка.
Материально-бытовые условия удовлетворительные. Материально-бытовые условия удовлетворительные, живет в отдельной квартире с женой. Детей нет.
На воздухе бывает часто. Питается регулярно, 3-4 раза в день. Вредные привычки отрицает (но курение до 40 лет умеренно).
Перенесенные заболевания: пневмония (1962 , 1998) ; с 1962 стенокардия 2 функционального класса, гипертоническая болезнь 2 степени; 1955 острый аппендицит ; с 1997 сахарный диабет 2 типа ;
Перенесённые операции: аппендектомия.
СПИД, туберкулез, гепатит и венерические заболевания отрицает.
Гемотрансфузии и выезд за пределы Лен.области отрицает. Аллергический анамнез: не отягощен. Лекарства переносит все.
Наследственный анамнез не отягощен.
Данные объективного обследования:
Общий осмотр:
Состояние удовлетворительное, положение активное. Сознание ясное, конституция нормостеническая, телосложение правильное. Масса 64 кг.
Температура тела 36,5 С.
Кожа бледно-розовой окраски, чистая, эластичность — снижена. Влажность сохранена. Дериваты кожи без изменений.
Тургор тканей снижен.
Видимые слизистые и склеры чистые, нормальной окраски, без высыпаний, влажные.
Подкожно-жировая клетчатка выражена удовлетворительно, распределена равномерно. Отеки на ногах не определяются. Распределение подкожно-жировой клетчатки по мужскому типу.
Затылочные, заушные, подподбородочные, надключичные, подключичные, кубитальные, подколенные — не пальпируются. Подмышечные, переднешейные, заднешейные паховые, подчелюстные пальпируются: единичные, 7-8мм., эластичные, безболезненные, не спаяны с кожей и с окружающими тканями. Кожа над ними не изменена.
Котсно-мышечная система:
Опорно-двигательный аппарат без патологии. Котсно-мышечная система:
развита достаточно, равномерно. Тонус мышц сохранен. При пальпации мышцы безболезненны, уплотнений не обнаружено. Форма головы, грудной клетки, позвоночника и конечностей — нормальная.
Суставы нормальной конфигурации, кожа над ними не изменена.
Активные и пассивные движения в суставах — в полном объеме, безболезненные, без хруста. Кожа над суставами не изменена.
Органы дыхания:
Голос сохранен. Носовое дыхание в норме.
Форма грудной клетки нормальная, нормостеническая, симметричная. Движения грудной клетки при дыхании — равномерные. Дыхание средней глубины. Число дыханий в 1 минуту — 24. Тип дыхания — смешанный. Одышка в покое отсутствует, но появляется при ходьбе на 100-200 метров.
Грудная клетка при пальпации безболезненна.
Голосовое дрожание проводится одинаково над симметричными отделами легких.
Данные сравнительной перкуссии:
перкуторный звук ясный легочный, одинаковый над всей поверхностью легких.
Данные топографической перкуссии легких: остистый отросток Th11
Правое легкое: правая парастернальная линия – 6 межреберье, среднеключичная – 7 ребро, передняя подмышечная – 8 ребро, средняя подмышечная – 8 межреберье, задняя подмышечная – 9 ребро, лопаточная – 10 ребро.
Левое легкое: передняя подмышечная – 7 ребро, средняя подмышечная – 7 межреберье, задняя подмышечная – 8 ребро, лопаточная – 9 ребро.
Подвижность легочного края 6 см.
Грудная клетка при пальпации безболезненна.
Голосовое дрожание проводится одинаково над всей поверхностью легких.
Аускультация легких: дыхание везикулярное над всей поверхностью легких, побочные дыхательные шумы не выслушиваются.
Бронхофония не определяется.
Сердечно-сосудистая система:
Грудная клетка над областью сердца не деформирована. Верхушечный толчок определяется в 5 межреберье, на 1 см кнаружи от среднеключичной линии. Патологической пульсации сосудов в области шеи и в эпигастрии не наблюдается. Пульсация сосудов стоп отчетливая.
Пульс — 74 удара в минуту, ритмичный, удовлетворительного наполнения и напряжения, одинаков на обеих руках. Дефицит пульса отсутствует.
Верхушечный толчок пальпируется в 5 межреберье на 1 см кнаружи от средне-ключичной линии, разлитой, средней силы, площадью около 2 см.
Верхняя граница относительной тупости сердца проходит во втором межреберье.
Граница сердца справа — по правому краю грудины. Граница сердца слева — на 2 см кнаружи от средне-ключичной линии.
Тоны ритмичные. Первый тон приглушен. На аорте выслушивается акцент второго тона. На верхушке выслушивается систолический шум, который никуда не проводится.
Пульсация периферических артерий сохранена.
Артериальное давление одинаково на обеих руках и составило 140/75.
Органы пищеварения:
Полость рта санирована.
Слизистая полости рта влажная, бледно-розовой окраски, блестящая.
Язык бледно-розового цвета, влажный, без налета, язв и трещин нет.
Десны бледно-розового цвета, без патологических изменений.
Зев спокоен, диспепсических расстройств на момент курации нет.
Живот симметричен, округлой формы, участвует в акте дыхания. Кожа брюшной стенки нормального цвета, видимая перистальтика отсутствует.
Перкуторный звук над всей поверхностью живота одинаковый. Свободный газ в брюшной полости отсутствует. При поверхностной пальпации: живот мягкий, безболезненный.
При глубокой пальпации слепой и поперечноободочной кишки болезннности не выявлено. При пальпации сигмовидной кишки умеренная болезненность. Симптомы раздражения брюшины отрицательные.
Нижний край печени пальпируется по краю реберной дуги, гладкий, эластичный, безболезненный. Симптом Ортнера-Грекова отрицательный , симптом Мюсси-Георгиевского отрицательный.
Размеры печени по Курлову: правый — 9 см, срединный — 8 см,
Селезенка не пальпируется. Размеры селезенки. выявленные при перкуссии: продольный — 6 см, поперечный — 4 см.
Осмотр области заднего прохода наружных геморраидальных узлов, воспаления, новообразований не выявил. При исследовании прямой кишки выявлено: тонус сфинктера в норме, пальпация болезненна. На перчатке присутствует небольшое количество алой крови и кала.
Стул частый, жидкий, что больной связывает с приемом слабительного.
Мочевыделительная система:
Кожные покровы в области анатомической проекции почек нормальной температуры и цвета.
Мочеиспускание регулярное, безболезненное.
Почки не пальпируются с обеих сторон.
Симптом поколачивания (Пастернацкого) отрицательный с обеих сторон.
Мочевой пузырь не перкутируется.
Мочеточниковые точки безболезненны.
Неврологический статус:
Интеллект и эмоции соответствуют возрасту. Патологии черепно-мозговых нервов по данным осмотра не выявлено.
брюшные рефлексы — присутствуют;
сухожильные рефлексы с рук и с ног — присутствуют.
Эндокринная система:
Пропорции туловища и конечностей соответствуют возрасту.
Половые органы соответствуют возрасту. Экзофтальм и другие глазные симптомы отсутствуют.
Предварительный диагноз:
С учетом жалоб на:
— частый болезненный стул с примесью крови
- обследование в больнице №30 и исключение острой дизентерии
Данных объективного исследования:
— при ректальном исследовании на перчатке следы кала с примесью алой крови.
Основным заболеванием следует считать следующее:
— Cr ректосигмоидного отдела
— стенокардия 2 ф.кл.
- гипертоническая болезнь 2 стадии
- сахарный диабет 2 типа
- толстокишечное кровотечение
План дополнительного обследования:
- Общий анализ крови.
- Общий анализ мочи.
- Обзорная рентгенограмма брюшной полости.
- Копрограмма.
- Ирригоскопия.
- RRS.
- ФГДС
- Биохимический анализ крови.
- Электрокардиография.
- УЗИ органов брюшной полости.
Результаты лабораторного и инструментального
исследования в больнице № 30 им. С.П.Боткина
Общий клинический анализ крови (21.2.2000):
Общий анализ мочи (6.03.2000):
| Уд вес | 1015 |
| Р-ция, цвет | Щелочная, св. Желтая |
| Белок | 0 |
| Сахар | 0 |
| Ацетон | — |
| Эпител | 0-1 в п/з |
| Лейк | 0-1 в п/з |
| Слизь | ++ |
Ритм регулярный. ЧСС – 56 в мин.
Гипертрофия левого желудочка с большими мышечными изменениями в боковой стенке.
Жидкая, обильная, розовая слизь 3, Z-покрыв поля зрения, Er – 30-40 в поле зрения, я/г – отрицательны.
Посев кала на д/т (7.03.2000):
14 и 17.03.2000 – РНГА с сальмонельным и дизентерийным антигеном отрицательны.
RW и Ф-50 от 09.03 отрицательны.
Контрастной бариевой смесью равномерно заполнен весь толстый кишечник. Дополнительных образований в просвете и на контурах не выявлено. Рельеф слизистой без особенностей. Выявлено значительное удлинение сигмы с образованием дополнительной петли.
Пищевод не изменен. Желудок расправляется, слизистая истончена, в нижних отделах с серыми втяжениями. Привратник, луковица не деформированы. Другие отделы 12-перстной кишки не изменены.
Заключение: атрофический гастрит.
Тубус ректоскопа введен на 21 см. Слизистая на всем протяжении отечна, гиперемирована. В просвете кишечника большое количество сгустков алой крови. Далее пройти ректоскопом не представляется возможным из-за выраженности болевого синдрома.
В/в – дисоль, лактат Na, KCl 10%, папаверин.
Результаты лабораторного и инструментального
Исследования на 1 х.о. Мариинской больницы.
Биохимический анализ крови (14.04.2000):
| 14.04 | 18.04 | |
| Общий билирубин | 53.3 | 32,7 |
| Прямой билирубин | 10,5 | 6,4 |
| Креатинин | 122 | 75 |
| Амилаза | 29 | — |
| Глк | 7,1 | 6,1 |
| Белок | 7,1 | 6,1 |
Общий анализ крови (20.03.2000 и 18.04.2000)
| 14.04 | 5.04 | 29.03 | 16.04 | |
| Цвет | Желтый | Желтый | Желтый | Желтый |
| Прозрачн | Слабо мутн | Слабо мутн | Слабо мутн | Слабо мутн |
| Отн.плотн | 1007 | 1011 | 1014 | 1012 |
| Р-ция | Кисл | Кисл | Кисл | Кисл |
| Лейк | Ед | Ед | Ед | 8-9 |
| Плоск эпит | Ед | Ед | Ед | Ед |
| Белок | Следы | Следы | Следы | 0,066 |
УЗИ: 20.03.2000. Печень не увеличена, однородная. Желчный пузырь конкрементов не содержит, стенка неровная. Желчные протоки не расширены. Поджелудочная железа, селезенка, левая почка не изменены. В паренхиме правой почки киста 17 мм. Мочевой пузырь не заполнен.
ФГДС: 20.03.2000. Недостаточность кардии. Хронический атрофический гастрит. Эрозивный бульбит (поверхностные эрозии).
ЭКГ : 20.03.2000. Пульс — 68 в минуту, горизонтальная ось сердца, нарушение внутрипредсердной проводимости, гипертрофия левого предсердия. Полная блокада левой ножки пучка Гиса. Признаки гипертрофии левого желудочка.
Яйца глистов не обнаружены.
RRS: 21.03.2000. Тубус ректоскопа введен на 30 см. Прослеживаются участки эрозий со следами свежей крови (активный источник не выявлен), также в просвете много слизи, жидкого кала обычного цвета, другой патологии не выявлено.
ФКС: 23.03.2000. На 20 см. от ануса выявлен полип около 2 см. на широком основании с изъязвленной поверхностью. Из верхушки полипа торчит серый тромб. На протяжении 20 см. эластичность слизистой толстой кишки снижена, поверхность изъязвлена, с геморрагическими эрозиями. Обнаружены продольные язвы с чистым дном, кровоточащие при контакте.
ФКС: 24.03.2000. Эндоскопическая полипэктомия ч/з эндоскоп с помощью диатермической петли. Произведена полипэктомия полипа на 20 см. Полип извлечен и отправлен на гистологическое исследование. Проведена биопсия 2 фрагментов из окружающих полип тканей.
RRS: 10.04.2000. Тубус ректоскопа введен на 25 см., в дополнение к ранее выявленным изменениям со стороны слизистой: не больше 15-16 см. по передней стенке определяется кратеровидное изъязвление, при контакте кровоточит (1,5-2 см.). Т.о. следует предположить, что опухолевый очаг находится не выше указанного уровня, в связи с чем объем оперативного вмешательства возможно будет расширен до брюшно-анальной резекции прямой кишки с низведением сигмовидной кишки.
Предоперационный эпикриз.
На операцию подготовлен больной Машилов 73 лет. Переведен на 1 х.о. 18.03.2000 из больницы № 30, где находился с 06.03.2000 с подозрением на о.дизентерию(данных за последнюю не получено), с диагнозом кишечное кровотечение больной был госпитализирован в хирургический стационар. При обследовании выявлено, что у больного на 20 см от ануса имеет место быть полип на широком основании, который 24.04.2000 эндоскопически был удален и отправлен на гистологическое исследование ( ответ: аденокарцинома с начальными признаками инвазии). Кроме того на 15 см от ануса определяется кратеровидное, кровоточащее при контакте, изъязвление.
Таким образом у больного имеет место быть рак верхней трети прямой кишки. Данных за отдаленные метастазы не выявлено.
Планируется выполнить переднюю резекцию прямой кишки. О возможности формирования колостомы больной предупрежден. Противопоказаний нет. Одногруппная кровь ОПК заказана.
Передняя резекция прямой кишки.
Начало 11.15
Под ЭТН произведена нижне-срединная лапаротомия. Mts по брюшине и в печени не определяются. При осмотре и пальпации сигмовидной кишки и ректосигмоидального перехода опухоль не определяется.
Пресакральное пространство, через прокол в области верхушки копчика дренировано резиновой трубкой. Восстановлена целостность брюшины. Гемостаз.
Счет марли и инструментов верен. Швы на рану. Повязка.
Дневник курации:
Температура тела 36,7 о С. Больной в ясном сознании. Общее состояние ближе к удовлетворительному.
Кожные покровы бледные, суховаты. Периферические лимфоузлы не пальпируются. Частота дыхания 18 в 1′, дыхание ритмичное, при аускультации проводится во все отделы, везикулярное, хрипов нет. Пульс на лучевых артериях одинаковый, частота 68 в 1′, ритмичный, удовлетворительного наполнения и напряжения. Слизистая оболочка полости рта обычного цвета и влажности, язык не обложен. Живот правильной формы, не вздут. Мочеиспускание свободное, безболезненное, не учащено. Симптом Пастернацкого отрицательный.
Температура тела 36,7 о С. Больной в ясном сознании. Общее состояние средней тяжести.
Температура тела 36,8 о С. Больной в сознании, адекватен. Общее состояние без ухудшения.
Температура тела 36,7 о С. Больной в ясном сознании. Общее состояние ближе к удовлетворительному.
Температура тела 36,8 о С. Больной в сознании, адекватен. Общее состояние без ухудшения.
Кожные покровы бледные, сухие. Периферические лимфоузлы не пальпируются. Дыхание 20 в 1′, ритмичное, при аускультации проводится во все отделы, везикулярное, хрипов нет. Пульс на лучевых артериях одинаковый, частота 80 в 1′, ритмичный, удовлетворительных качеств. Тоны сердца приглушенные, ритмичные, шумов нет. Артериальное давление 140/75 мм Hg. Слизистая оболочка полости рта обычного цвета и влажности, чистая. Живот правильной формы, не вздут, в дыхании участвует. Перистальтика активная. Симптом Пастернацкого отрицательный. Стула не было.
Читайте также:
- В родинке появилась опухоль что это может быть
- Нодулярная гиперплазия предстательной железы что это такое
- Правила проведения теста дексаметазоном при адренокортикальном раке
- Какого цвета кал при раке печени
- Как я боролся против рака

