Вернон джонсон рак простаты



Что такое рак предстательной железы
Причины рака предстательной железы
У мужчин этот вид рак встречается чаще всего, причины возникновения рака предстательной железы до конца не изучены, но выделены некоторые факторы риска развития данного заболевания:
Симптомы рака предстательной железы
- Ослабление, прерывистость струи;
- Недержание мочи;
- Длительная задержка начала процесса;
- Частое мочеиспускание;
- Ощущение неполного опорожнения мочевого пузыря;
- Напряжение при мочеиспускании;
- Боли или дискомфорт при мочеиспускании;
- Импотенция;
- Боли в надлобковой области и промежности;
- Потеря массы тела;
- Слабость, утомляемость.
Стадии рака предстательной железы
У рака предстательной железы есть четыре стадии:
- Первая стадия. Ей соответствует распространенность опухоли не более, чем в половине одной доли железы;
- Вторая стадия. В этой степени у пациента имеется локализованная опухоль простаты (без выхода опухоли за капсулу железы), при этом может быть поражены либо одна, либо обе доли железы;
- Третья стадия характеризуется наличием местно-распространенной опухоли простаты (выход опухоли за капсулу железы);
- Четвертая стадия определяется при наличии регионарных (метастазы в тазовых лимфоузлах N1) или отдаленных метастазов (М1).
Лечение рака предстательной железы
«Возможны три варианта лечения при раке простаты.
Пальцевое исследование через прямую кишку. Врач надевает перчатку и вводит палец в прямую кишку пациента, таким образом он ощупывает предстательную железу для определения ее размера и плотности;
Ультразвуковое исследование простаты. Разработано две методики проведения исследования: через прямую кишки или переднюю брюшную стенку. Трансректальный способ исследования (ТРУЗИ) более информативен, так как позволяет выявить даже очень маленькие опухоли;
Определение в крови простат-специфического антигена (ПСА) – скрининговый метод обследования. Уровень ПСА увеличивается и при доброкачественных заболеваниях предстательной железы, он не является специфичным именно для рака. Однако, чем выше уровень антигена, тем вероятнее диагноз рака;
Биопсия. При обнаружении опухоли необходимо получение образца клеток для исследования под микроскопом. Процедура может выполняться через прямую кишку или уретру;
Пункционная биопсия. Под местной анестезией через задний проход в простату вводят иглу и забирают в шприц небольшое количество клеток;
Внутривенная урография. Проводится в рентгеновском кабинете. В вену вводят рентгеноконтрастное вещество, которое с кровью выводится через почки. На серии снимков видно прохождение красящего вещества из почек в мочевой пузырь. Используется для дифференциальной диагностики;
Рентгенологическое исследование легких и костей проводится для выявления метастазов;
Компьютерная томография. Серия снимков позволяет более детально визуализировать опухоль и оценить степень распространенности на другие органы;
Радионуклидное сканирование костей. Позволяет выявить наличие костных метастазов.
После получения одобрения Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для использования в кастрационно-устойчивом метастатическом раке предстательной железы в 2012 году, Pfizer ‘s
Xtandi быстро завоевал популярность у Johnson & Johnson ‘s
многомиллиардный Zytiga. Тем не менее, импульс Xtandi замедлился, что заставляет некоторых усомниться в том, что приобретение Pfizer Medivation за $ 14 миллиардов для высадки Xtandi было ошибкой.
На этой неделе Pfizer, возможно, ослабил некоторые из этих опасений, сообщив о новых данных из исследования, показывающих, что Xtandi задерживает распространение этого рака у неметастатических пациентов.
Два титана сражаются
Zytiga получила одобрение FDA в 2011 году, и с тех пор она стала широко используемой терапией у пациентов с метастатическим раком простаты, устойчивым к кастрации. Продажи быстро превзошли порог блокбастера в миллиард долларов, и, несмотря на конкуренцию со стороны Xtandi, годовой темп продаж Zytiga остается впечатляющим, а годовая выручка составила 2, 2 миллиарда долларов во втором квартале.
Как и Zytiga, Xtandi также добилась значительного коммерческого успеха. Первоначально одобренная для пациентов с метастатическим заболеванием, устойчивым к кастрации, после химиотерапии, расширенная маркировка позволила ей снизить долю продаж Zytiga. В результате продажи Xtandi в прошлом году составили около 2 миллиардов долларов.
Тем не менее, в последнее время импульс Xtandi уменьшается. В первом квартале Pfizer заявил, что продажи Xtandi снизились, отчасти из-за более широкого использования его программы помощи пациентам. Во втором квартале продажи значительно выросли, но оптимизм в отношении будущего роста стал неясным, когда Johnson & Johnson представили новые данные Zytiga в июне.
В частности, Johnson & Johnson оценили Zytiga у недавно диагностированных пациентов с метастатическим раком простаты и обнаружили, что добавление его к терапии андрогенной депривацией снижает риск прогрессирования заболевания на 53%. Второе исследование также показало, что использование Zytiga у пациентов с низким уровнем риска, у которых недавно был диагностирован неметастатический рак предстательной железы, значительно улучшило вероятность успеха лечения.
Эти результаты предполагают, что Zytiga можно использовать раньше, чем Xtandi. Если это так, он может лечить гораздо больше из 177 000 пациентов с раком простаты, которым ежегодно диагностируют это заболевание в США. Хотя это правда, преимущество Zytiga перед Xtandi может быть недолгим, потому что Pfizer и Astellas (партнер Pfizer по Xtandi) сообщили о результатах на этой неделе, предполагая, что Xtandi можно использовать и раньше на лечении.
У пациентов без метастатического рака предстательной железы, которые проходят гормональную терапию, но имеют повышенный уровень ПСА — ранний сигнал прогрессирования заболевания — Xtandi задержал прогрессирование рака предстательной железы до метастатического заболевания. Pfizer и Astellas сохраняют конкретные данные для публикации на предстоящей конференции, но результаты должны быть довольно хорошими, учитывая, что руководство планирует в ближайшее время поговорить с регулирующими органами о расширении маркировки Xtandi, чтобы включить всех пациентов, устойчивых к кастрации.
Заглядывая вперед
Рак предстательной железы невероятно распространен, и это означает, что эти компании борются за миллиарды долларов в ежегодных продажах. Победитель доли рынка будет сильно зависеть от того, на каком этапе лечения используется каждый препарат, поэтому в обоих случаях применение у неметастатических больных раком предстательной железы является коммерчески значимым. Еще предстоит выяснить, как онкологи рассматривают конкурирующие данные до сих пор, и как эти препараты изменят стандартное лечение у пациентов с устойчивостью к кастрации.
Текущие испытания в обеих компаниях, вероятно, еще больше размазывают границы с точки зрения адресных пациентов. В целом, возможно, наиболее важным выводом является то, что как Zytiga, так и Xtandi могут увидеть рост доходов в ближайшие годы из-за более раннего использования у неметастатических пациентов.
Актуальностей проблемы
Рак простаты — это самый распространенный рак, поражающий мужчин. Примерно одному из девяти мужчин ставят диагноз данного заболевания . Однако только 1 из 41 диагностированного человека умирает в результате этого заболевания. Во многих случаях врачи не могут определить степень тяжести рака у человека.
Врачи сталкиваются со значительной дилеммой, когда решают, лечить ли болезнь или наблюдать и ждать. Наиболее агрессивные методы лечения рака предстательной железы имеют серьезные побочные эффекты, включая эректильную дисфункцию, бесплодие и недержание мочи.
Врачи используют тест на простатспецифический антиген (ПСА) для скрининга пожилых мужчин на рак предстательной железы. Исследования показывают, что скрининг ПСА снижает общую смертность от рака предстательной железы на 21% . Тем не менее, большинство видов рака предстательной железы, которые врачи диагностируют в результате тестов, прогрессируют медленно и не распространяются на другие части тела. В результате эти люди обычно умирают в старости от чего-то другого. В идеале врачи должны использовать более радикальные методы лечения, такие как операция и лучевая терапия, для мужчин, у которых агрессивный рак.
В предыдущем исследовании ученые сделали значительный шаг к решению этой проблемы, определив тип клеток, которые приводят к неблагоприятным исходам при раке предстательной железы. Их новое исследование показывает, что опухоли с наибольшим количеством этих клеток, скорее всего, будут прогрессировать быстро. Это связано с повышенным риском метастазирования. Исследователи надеются, что их выводы помогут разработать новые методы диагностики для определения того, кто нуждается в немедленном лечении, а кто может находиться под наблюдением.
Материалы и методы исследования
В своей новой работе ученые проанализировали экспрессии генов в 1785 образцах опухолей. Затем соотносили количество DESNT в каждом образце опухоли с исходом заболевания для данного индивидуума.
Результаты научной работы
Исследователи обнаружили, что чем больше клеток DESNT содержится в образце, тем больше вероятность того, что рак будет метастазировать. В то же время исследователи выявили три других молекулярных подтипа рака предстательной железы, в результате чего было обнаружено четыре категории паттернов экспрессии генов при раке предстательной железы. В будущем ученые надеются разработать классификационную систему, основанную на четырех типах клеток, которая не только поможет идентифицировать людей, у которых рак будет метастазировать, но и предсказать их реакцию на различные лекарственные препараты.
Исследователи отмечают, что аналогичная система классификации рака молочной железы была разработана с использованием того же математического метода и уже используется для лечения.

Приглашаем подписаться на наш канал в Яндекс Дзен
По мнению созданной Конгрессом США комиссии, от таких тестов больше вреда, чем пользы
Независимая экспертная комиссия рекомендует американским врачам не проводить специальный анализ крови для выявления рака простаты. Созданная Конгрессом консультационная группа считает, что широко применяемый тест несет больше вреда, чем пользы.
Рак простаты – второй по распространенности вид рака, диагностируемый у американских мужчин. В прошлом году плохие новости получили 240 тысяч человек, в основном – пожилые люди старше 60 лет. Для 33 тысяч человек болезнь привела к смертельному исходу.
Простата или предстательная железа – небольшой орган, по виду напоминающий грецкий орех. Он является частью репродуктивной системы мужского организма и вырабатывает жидкость, входящую в состав спермы.
С 1990-х годов анализ на простатический специфический антиген (ПСА) стал рядовой медицинской процедурой для мужчин старше 55 лет в США и ряде других развитых стран. В ходе этого анализа замеряется содержание в крови белка, уровень которого повышается в присутствии раковых клеток простаты. В случае выявления рака, пациент проходит интенсивный курс лечения, направленный на уменьшение опухоли. Это может быть радиотерапия, хирургическая операция или прием эстрогенов.
Однако зачастую тест на ПСА дает сигнал ложной тревоги, и мужчинам, у которых, как потом оказывается, никакого рака нет или опухоли столь малы, что не представляют реальной угрозы для здоровья, приходится подвергаться ненужным и потенциально опасным процедурам, таким как биопсия тканей простаты.
В 2008 году экспертная комиссия рекомендовала отказаться от тестов на ПСА для мужчин старше 75 лет. Теперь эксперты считают, что эти тесты вовсе не нужны. К такому выводу комиссия пришла на основе двух крупных исследований, которые ставили своей целью оценить пользу от подобных тестов.
Базируясь на результатах клинических испытаний, проведенных в США и Европе, эксперты пришли к выводу, что риск от скрининга простаты значительно перевешивает пользу от него.
Кроме того, пятеро из этой тысячи умрут в течение месяца после проведения хирургической операции по лечению рака простаты.
Но не все согласны с рекомендациями экспертов. Критики говорят, что в исследованиях, на которых они основаны, есть серьезные недостатки. В частности, говорят они, неверная методология ставит под сомнение вывод исследования, проведенного в США на 76 тысячах мужчин, а именно что уровни смертности от рака простаты среди мужчин, прошедших эту процедуру, и не прошедших ее, не отличаются.
Комиссия также полагалась на исследование в семи европейских странах, которое пришло к выводу, что тест на ПСА помогает спасти в лучшем случае лишь несколько жизней. Однако критики считают, что если исправить ошибки в методологии исследования, то окажется, что этот тест сокращает риск смерти от рака простаты на одну треть.
Доктор Уильям Каталона – профессор урологии медицинского факультета Северо-западного университета в Иллинойсе и руководитель факультетской программы по исследованию рака простаты. По его словам, рекомендации экспертной группы граничат с безответственностью.
Каталона говорит, что тест на ПСА выявляет от 10 до 15 процентов мужчин, которые находятся в группе риска по развитию рака простаты. Многим мужчинам с повышенным уровнем ПСА делают биопсию. Каталона сравнивает ее с применением новокаина в стоматологии для снятия боли.
Председатель комиссии Вирджиния Мойер говорит, что эксперты вовсе не рекомендуют полностью отказаться от тестов на ПСА. Они лишь считают, что нет необходимости в массовом скрининге.
Врачи не обязаны следовать рекомендациям комиссии, но к ним могут прислушаться страховые компании, которые могут отказаться покрывать расходы на тест на ПСА. Рекомендации комиссии и критический комментарий доктора Уильяма Каталоны опубликованы в журнале Annals of Internal Medicine.
На недавнем конгрессе Американского общества клинической онкологии в Чикаго эксперты назвали новый подход самым многообещающим методом лечения рака предстательной железы из всех, появившихся за последние 15 лет. Сейчас ведется более 10 клинических исследований по всему миру. То есть пациенты, как Ханс Шаупп, получают терапию экспериментально, официально этот способ лечения еще не одобрен. В чем заключается прорыв и насколько оправданны надежды? Об этом мы спросили одного из ведущих российских онкоурологов, заместителя директора Института урологии и репродуктивного здоровья человека Сеченовского университета, члена аблятивной группы Европейского общества по урологическим технологиям (абляция - это удаление новообразований предстательной железы при помощи лазера. - Ред.), члена редколлегии ведущего американского урологического журнала Current Opinion in Urology Дмитрия Еникеева.
ВЫЧИСЛИТЬ ВРАГА
- Суть в том, что к простат-специфическому мембранному антигену прикрепляют радионуклеид Лютеций-177, - говорит Дмитрий Еникеев. - Раствор вводится внутривенно, раз в две недели. ПСМ-антиген, как мы знаем, накапливается всеми клетками простаты, включая злокачественные клетки метастазов. И вместе с ПСМА в метастазах накапливается Лютеций-177. При облучении радионуклеид прицельно уничтожает метастазы, не задевая здоровые ткани других органов.
- В здоровых клетках простаты тоже есть ПСМА, значит, Лютеций-177 накапливается и там? То есть облучение полностью уничтожает ткани простаты?
- Да, фактически происходит то же, что и при малоинвазивном хирургическом лечении, которое сейчас возможно только на ранних стадиях, когда рак не вышел за пределы предстательной железы. ПСМА-радиотерапия способна помогать на поздних, запущенных стадиях. При этом пациенты, участвующие в клинических исследованиях, зачастую сообщают, что серьезных побочных эффектов не чувствуют. Качество жизни ощутимо не страдает.
Однако слишком обольщаться тоже не стоит, предупреждает доктор Еникеев. Положительный эффект лечения на сегодня отмечается у 40 - 60% пациентов, то есть в среднем у каждого второго. При этом удается продлевать жизнь в среднем на 13,3 месяцев, а у 20% пациентов (каждого пятого) - на 33 месяца и более.
Клинические исследования продолжаются, а ученые работают над усовершенствованием терапии.
Россия сейчас не входит в число стран, где ведутся клинические исследования ПСМА-радиотерапии.
В то же время в нашей стране, как и во всем мире, в повседневную практику входит малоинвазивное лечение рака простаты.
- На сегодня Институт урологии и репродуктивного здоровья человека Сеченовского университета – один из немногих центров Европы, где используются практически все существующие методики лечения локализованного рака простаты, - рассказывает Дмитрий Еникеев. - Помимо классической хирургии, в том числе с использованием робота Да Винчи, применяются все малоинвазивные способы. Такие как: брахитерапия (то есть имплантация в простату радиоактивных источников), криоабляция (лечение рака простаты методом глубокой заморозки), HIFU-терапия (уничтожение рака простаты высокочастотным ультразвуком).
- Также в Институте применяется методика МРТ-фьюжн биопсии. Она позволяет увеличить частоту выявления рака простаты и провести его фокальное лечение (то есть прицельное воздействие только на опухоль с сохранением здоровой ткани простаты и окружающих тканей. - Ред.). Именно фокальная терапия во всем мире считается одной из наиболее перспективных методик лечения рака на ранних стадиях. Идея технологии – лечение не всей простаты, а только участка, пораженного раком. Исследование по применению такой терапии с использованием методики нанонож идет в нашем институте с 2018 года. Первые результаты, полученные после операций, выглядят многообещающими.
СОВЕТ ВРАЧА
Самое важное, что сейчас можно и нужно делать каждому мужчине - проходить скрининги для раннего выявления рака предстательной железы, говорит онкоуролог Дмитрий Еникеев. Врачи рекомендуют сдавать анализ крови на уровень ПСА (простатспецифический антиген), начиная с 45 лет. Далее - с периодичностью, которую определит доктор после первого осмотра, в среднем - раз в год.
- Повышенный уровень ПСА сам по себе не означает, что вас отправят на операцию или будут делать биопсию (изъятие ткани для проверки на наличие опухолевых клеток. - Ред.), - подчеркивает доктор Еникеев. - Это повод для углубленного обследования и оценки большого количества самых разных факторов - от объема простаты до возраста пациента. В том числе возможны ситуации, когда с учетом возраста пациента и состояния его организма врач принимает решение вообще никак не вмешиваться. Поскольку все условия говорят о том, что развитие опухоли не будет критичным и не окажет существенного влияния на качество и срок жизни пациента.
Гормонотерапия при раке простаты ещё несколько лет назад была предпочтительным методом лечения пожилых мужчин и даже при раннем раке составляла конкуренцию радикальным способам — хирургии и лучевой терапии.
Недавнее изучение эффективности адъювантного (профилактического) эндокринного воздействия показало, что ведущий критерий гарантированной результативности гормонотерапии — низкий уровень ПСА не оправдал клинических надежд, а стандартные показания к использованию гормональных средств при раке простаты нуждаются в коррекции.
Что такое гормональная терапия?
Ведущий механизм лечебного эндокринного воздействия при раке простаты — снижение уровня тестостерона в клетках железы за счёт уменьшения его продукции яичками или блокадой его проникновения внутрь клетки.
Лечение рака простаты гормонотерапией
Гормонотерапия не считается радикальным воздействием, то есть неспособна излечить от злокачественного заболевания, но на длительный срок останавливает прогрессию опухоли.
- дополняет радикальную операцию, снижая вероятность рецидива заболевания при распространении ракового процесса в лимфоузлы, но на проценте выживаемости через 10 лет после хирургии, как выяснили исследования, отражается мало;
- используется до операции — неоадъювантно, позволяя уменьшить размеры первичного образования и лимфатических узлов при продвинутой стадии;
- предваряет и сопровождает дистанционное облучение и брахитерапию, общий срок применения в 3 года существенно улучшает общие результаты лечения;
- самостоятельно используется при метастатическом варианте или противопоказаниях к радикальным способам лечения, позволяя на годы продлить жизнь без тяжких симптомов болезни;
- используется вместе с химиотерапией, повышая результативность цитостатиков.
В качестве гормонального воздействия на разных этапах развития простатической карциномы в разных комбинациях можно использовать операцию и пять групп гормональных препаратов.
Антагонисты ЛГРГ лишены синдрома вспышки, поскольку включаются в работу уже в гипофизе головного мозга, по эффективности не уступают другим методикам кастрации. Препарат дегареликс вводится только раз в месяц, но обладает неприятными побочными эффектами, самый частый из которых — сильная боль при подкожном введении.
Антиандрогены на поверхности раковой клетки связываются с рецептором, не допуская тестостерон внутрь, опосредовано снижая и выброс ЛГРГ. Представлены тремя нестероидными препаратами — бикалутамидом, нилутамидом и флутамидом, и тремя стероидами, из которых клиническое значением имеет только ципротерон. Различия в строении лекарств не влияют на эффективность, в отличии от спектра побочных реакций. Как правило, используются вместе с агонистами ЛГРГ или после хирургической кастрации, но не исключается и монотерапия. Лечение многолетнее и ежедневное, оптимальная суточная доза набирается за несколько приемов.
К препаратам второго ряда отнесён аминоглютетимид, снижающий уровень выработки андрогенов надпочечниками, и требующий обязательного дополнительного приёма глюкокортикоидов для уменьшения побочных эффектов, самое опасное из которых — надпочечниковая недостаточность.
В каких случаях назначают гормонотерапию при раке простаты?
Гормональное лечение возможно при любой стадии рака простаты, как изолированно, так и вместе с радикальными подходами.
Профилактическое использование рекомендуется при высоком риске послеоперационного рецидива, что вероятно после удаления большой первичной опухоли и метастазах более чем в двух лимфоузлах, а также после радикальной лучевой терапии. Гормональные средства не нужны после удаления раннего рака невысокой степени агрессивности, такие пациенты и без дополнительного лечения имеют все шансы жить долго и навсегда забыть про рак.
Очень помогает высокой выживаемости без рецидива присоединение профилактической по задачам гормонотерапии к облучению, эндокринное воздействие продолжается 2-3 года. В качестве адъювантной может использоваться хирургическая кастрация или медикаментозная в комплексе с антиандрогенами, которые начинают принимать загодя — за неделю до агониста ЛГРГ, предотвращая неприятности синдрома вспышки.
Гормонотерапия пациентов с формально операбельным процессом без метастазов, но с тяжкими сопутствующими болезнями, препятствующими хирургии и облучению, позволяет избежать смерти от рака простаты.
При метастатической стадии рака простаты достойной альтернативы гормонам не существует, даже химиотерапия не показывает такой результативности, прогрессирование процесса останавливается на долгие годы и даже десятилетия, позволяя больному активно жить при минимальных проявлениях болезни.
При рецидиве рака простаты лекарственное лечение эндокринными препаратами проводится после облучения или в самостоятельном виде.
Следует уточнить, что даже при резистентном к гормональной терапии раке, дополнение антиандрогенов к химиотерапии помогает пациенту больше, чем одна химиотерапия.
Достоинства гормонотерапии
Достоинство гормональной терапии в её высокой эффективности, до настоящего времени клинические исследования не выявили самого лучшего препарата или комбинации, поэтому для каждого конкретного пациента можно подобрать оптимальное лечение с учётом сопутствующих болезней, доступности лечебного учреждения и финансов пациента.
Гормональное воздействие не свободно от побочных реакций, но в сравнении с другими методами лечения рака лучше переносится и не мешает активной жизни пациента.
Противопоказания
Гормонотерапия переносится хорошо большинством пациентов, что позволило её сделать альтернативой хирургической операции у очень пожилых или ослабленных хроническими болезнями пациентов.
Противопоказание для хирургической кастрации одно — психологический негатив больного мужчины.
Агонисты ЛГРГ противопоказаны в монорежиме при прогнозировании феномена вспышки — только вместе с антиандрогенами.
Эстрогенотерапия невозможна при заболеваниях сердца и сосудов.Исключается применение только одних антиэстрогенов при первичном раннем раке предстательной железы, поскольку существуют менее токсичные методики. Лучевая терапия при небольшой опухоли простаты, особенно брахитерапия, поможет полному избавлению от болезни, при полном противопоказании к облучению должно проводиться лечение комбинацией гормональных препаратов.
Возможные последствия
Гормональные препараты не столь токсичны, как принято считать, конечно же лечение ими не свободно от побочных реакций, но не таких ярких и тяжких, как последствия противоопухолевых цитостатиков.
Большинство реакций обусловлено снижением выработки половых гормонов, все препараты вызывают:
- импотенцию (эректильную дисфункцию)
- снижение полового влечения (либидо)
- нарушение жирового обмена с исходом в избыточный вес
- дисгормональный остеопороз
- приливы и увеличение молочных (грудных) желез — гинекомастию.
К таким последствиям в разном наборе и разной степени выраженности приводят и лекарства, и кастрация — хирургическая и медикаментозная.
Двусторонняя орхидэктомия исключает использование в дальнейшем одной современной методики лечения, снижающей токсические проявления — интермиттирующей андрогенной блокады, когда препараты даются не постоянно, а по схеме.
Антиандрогены неблагоприятно действуют на слизистую желудочно-кишечного тракта, почти также часто, как широко используемые с обезболивающей целью НПВС. Они снижают функциональные возможности печеночных клеток, способны ухудшить состояние сердечно-сосудистой системы, только стероидные препараты наносят урон за счёт эффекта, подобного действию прогестерона, а нестероидные — из-за повышения содержание тестостерона в крови. Наименее токсичный из одногруппников — бикалутамид, при его длительном приёме довольно редки повреждения желудочно-кишечного тракта, но со стороны грудных желез жалоб больше — увеличение их сопровождается болевым синдромом.
Прогноз и эффективность
За время болезни почти каждому пациенту удаётся получить лечение практически всеми группами лекарственных средств, когда по мере прогрессирования одна линия сменяет другую. Большинству больных проводится не менее 4 комбинаций гормональной терапии — беспрецедентная возможность, недоступная страдающим другими злокачественными процессами.
У каждого шестого с отсутствием эффекта от кастрации приём одних только антиандрогенов позволяет достичь позитивного результата. При прогрессировании на фоне антиандрогенов у каждого третьего мужчины эстрогены способны остановить рост рака. После исчерпания эффекта гормонов остается альтернатива в виде химиотерапии.
Многое определяется возможностями клиники и искусством онкоурологов и химиотерапевтов, умело манипулирующими гормональными препаратами и симптоматическими средствами для купирования осложнений лечения, неизбежных при многолетнем противоопухолевом эндокринном воздействии. Всем пациентам нашей клиники мы помогаем жить активно, как можно лучше и дольше.
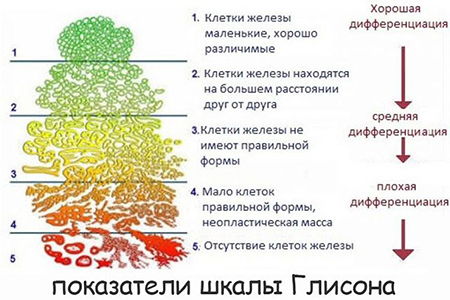
Шкала Глисона совместно с международной классификацией TNM активно используется для диагностики рака предстательной железы. В первом случае за основу берется дифференцировка клеток ПЖ – если она не просматривается, значит, опухоль запущена. Показатели по системе TNM указывают на размер новообразования, степень его агрессивности (метастазы), проникновение патологических молекул в лимфатические пути.

Перую градацию разработал американский гистолог Глисон в 1974 году, а вторым методом диагностики с 1943 по 1952 годы занимался французский ученый Пьер Денуа. При раке предстательной железы онкологи используют обе шкалы. Берется во внимание анализ крови на определение уровня простатспецифического антигена.
- Принцип оценки по Глисону
- 6 баллов
- 7 баллов
- 8 баллов
- 9 баллов
- 10 баллов
- Насколько точна оценка
Принцип оценки по Глисону
Сумма баллов обозначает, на какой стадии находится рак железы у мужчины.
Расшифровка индекса зависит от оценочной величины: если образцу ставится 1 балл, то это говорит о минимальных изменениях и невысокой агрессивности опухоли. Пять баллов – наихудший результат для отдельно взятого биоптата, свидетельствующий о максимальном онкологическом перерождении молекул железы.
Подробнее о значении G по шкале Глисона ниже:
- Один балл. Незначительные изменения в ядрах. Клеточные структуры однородны и не нарушены.
- Два балла. Новообразования разделяет соединительная ткань (строма). Дистанция между молекулами железы немного увеличивается.
- Три балла. Наблюдается неравномерность клеток. Строма между очагами опухоли исчезает.
- Уменьшается количество нормальных клеток, аномальные же, напротив, распространяются, в том числе и на окружающие ткани.
- Пять баллов. Простатических клеток в образце нет. Биоптат представляет собой недифференцированное скопление фиброзной материи.
Если сумма баллов в соответствии с радацией Дональда Глисона не превышает значения 2, это говорит о том, что клетки простаты практически здоровы. Если показатель составляет 3–4 единицы – рак находится на первой стадии. Разброс величин от 2 до 4 свидетельствует об очень медленном росте опухоли, отсутствии метастаз (индекс Mx по классификации TNM), незараженной лимфатической системе (Nx-N0).
Задайте вопрос врачу-урологу!

Показатель, не превышающий пяти, в результате прибавления оценок двух образцов по Глисону обозначает вторую стадию рака простаты. В этот период повышается уровень ПСА, отчетливо видны различия между здоровыми и раковыми клетками железы. Положительный момент: рост новообразования останавливается самостоятельно при активизации защитных сил организма.
Данная оценка говорит о медленно развивающемся раке ПЖ второй стадии. Строение железы неоднородное, распространение опухолевого процесса на другие органы отсутствует, иногда патологическое перерождение клеток затормаживается. Объективно симптомы заболевания практически никак не проявляются. При обнаружении рака с индексом 6 по Глисону прогнозы благоприятные – это местная незлокачественная опухоль, рост которой относительно продуктивно контролируется с помощью терапии.
Это агрессивная онкология простаты промежуточной стадии (между 2-й и 3-й). Хуже, если в примере первыми фигурируют 4 балла (4+3). Подобный показатель на таблице Глисона значит, что риск оккупации соседних тканей опухолевыми процессами крайне высок. Если при наличии семерки по Глисону наблюдается индекс M1 классификации TNM, это говорит о единичных метастазах. В обратном случае (3+4) прогноз более оптимистичный. Для лечения данного вида рака применяется химиотерапия. Также рекомендуют радикальное удаление простаты, если опухоль не вышла за границы органа.
Это быстро растущая опухоль 3–4-й стадии. Поставленные 8 баллов по шкале Глисона значат, что атипичные клетки пронизывают не только ткани простаты, но и органы малого таза. Аномальные молекулы поражают лимфоток (факт подтверждается показателем N1 согласно TNM-классификатору) и мгновенно разносятся по организму, попадая в мозг, легочную систему, позвоночный столб. ПСА в крови сильно увеличен, кости становятся хрупкими. Если метастазы не успели оккупировать организм полностью, то комплексная медикаментозная и гормональная терапия, облучение или радикальное иссечение железы приносят положительные результаты.
Терапия возможна, но зачастую малоэффективна. Лечение сводится к облучению, гормональному замещению. Карциному удаляют, если опухоль не вышла за пределы капсулы. Индекс TNM T3-Т4 говорит об инфильтрации раковых клеток в соседние ткани. Резекция на этом этапе не принесет результатов, поэтому в основном применяют паллиативные (поддерживающие) методы.
Наихудший индекс опухоли предстательной железы по Глисону – 10. Он означает, что клетки органа сильно укрупнились и переродились полностью. Простата прекратила выполнять свою функцию. В образцах не обнаруживаются нормальные молекулы. Более того, патологические клетки поражают весь организм.
Основные действия медицинских работников направлены на паллиативную помощь и торможение роста раковых новообразований. Операция при запущенной 4-й стадии (10 по Глисону) бессмысленна: резекция не помогает, а только ухудшает жизнь больного. Шансы на излечение – 5%, но если пациент попадет в этот счастливый промежуток, необходимо помнить, что риск рецидивов очень высок.

Насколько точна оценка
Достоверность результатов гистологического исследования зависит от правильности взятия материала. Если процедура проведена профессионально, то ее информативность высока: трактовка результатов с помощью таблицы Глисона подробно продемонстрирует характер клеточной трансформации. Важно, чтобы биоматериал был взят из наиболее видоизмененных областей простаты. Ошибочной считается пункция, когда один образец позаимствован с пораженного участка, а второй – со здорового. В результате диагностика будет неправильной и рак продолжит незаметно убивать организм больного.
Наиболее правильными называют пробы, взятые при проведении оперативного вмешательства. Метод определения агрессивности и характера атипичных клеток используется в крупных ведущих урологических центрах по всему миру. Лучше пройти раннюю диагностику, чем пытаться вылечить запущенную стадию рака. Берегите себя!
Если у вас остались вопросы, задайте их в комментариях (это абсолютно анонимно и бесплатно). По возможности, я или другие посетители сайта помогут вам.
Читайте также:

