Венерический лимфогранулематоз что это такое

Венерическая лимфогранулема – инфекция, поражающая лимфоузлы и кожу. Регионами распространения данного заболевания являются тропические регионы: в основном страны Южной Америки, Африки, Юго-Востока Азии, Индии.
В Европейских странах и в России такие случаи не имеют массового характера и являются привозными. Возбудитель инфекции – Clamydia trachomatis (не следует ее путать с хламидией, провоцирующей хламидиоз).
Пути заражения
Попадание и развитие в человеческом организме возбудителя ведет к поражению лимфоузлов зачастую тазовой, бедренной или пазовой зоны. Хламидия попадает в организм через слизистые оболочки и поврежденный кожный покров. Лимфогранулема у мужчин зачастую появляется после полового акта с носителем инфекции. В основном болеют этим заболеванием мужчины, которые живут регулярной половой жизнью. Причем инфицироваться могут как гетеро так и гомосексуальные партнеры.
ВОЗ приводит статистику, что 6% из всех венерических заболеваний приходится на лимфогранулему. Интенсивное усиление коммуникаций в последние годы приводят к расширению географии распространения этого заболевания.
Симптомы и течение болезни

После попадания Clamydia trachomatis в организм до проявления первых признаков лимфогранулемы проходит обычно 3-12 дней. Но бывает, что инкубационный период растягивается до полутора месяца. Разделяют 3 стадии данного заболевания у мужчин. После инкубационного периода наступает 1 стадия.
В области попадания хламидии начинают появляться пузырьки. Они бывают единичными или множественными. Через короткое время они лопаются и на их месте образуются эрозии и язвочки.
У больного может наблюдаться фебрильное повышение температуры тела на протяжении нескольких дней и появляться признаки интоксикации. Человека может знобить, он может ощущать общую слабость, боль в мышцах и суставах. Наблюдается увеличение печени и селезенки.
Приблизительно через 2 месяца после первичных проявлений заболевания наступает вторая стадия. Для нее характерно появление реакции лимфатической системы. У 65% пациентов наблюдается одностороннее увеличение лимфоузлов. Кожный покров на месте выступающих узлов покрасневший, с легким отеком. Они болезненные, и со временем происходит их спаивание с кожей. Они могут нагнивать, этот гной прорывается через кожу и на месте прорыва образовывается рубец.

В это время колонии хламидий разносятся по организму лимфатическую систему в кровь. На теле у человека может появиться аллергическая сыпь. Распространяясь по организму, инфекция вызывает общее ухудшение самочувствия, головные боли, повышение температуры. Часто нарушается пищеварение.
Как избежать такой болезни, как лекарственный гепатит, если к этому есть предпосылка?
А о симптомах алкогольного гепатита вы можете прочесть тут: нужно не только бросить пить!
Осложнения венерической хламидийной лимфогранулемы
Если мужчина не начал лечение на второй стадии венерической лимфогранулемы, то это приводит к большим осложнениям. Колонии хламидий распространяются на внутренние органы, размножаются и провоцируют нарушение их работоспособности.
Могут развиться заболевания:
- менингит;
- пневмония;
- миокардит;
- сепсис.
При нарушении лимфатического оттока , застое лимфы может развиваться слоновость органов – обезображивание в результате увеличения кожного покрова и подкожных клеток органов. Ткани разрастаются, образовываются сайки и рубцы.
Осложнения поздних этапов заболевания:
- слоновость половых органов;
- сужение прямой кишки и мочеиспускательного канала;
- спайки между органами;
- заращивание уретры.
Диагностика

Поскольку клиника венерической лимфогранулемы на первом этапе очень похожа на признаки других заболеваний (герпеса, сифилиса, туберкулеза кожи), то нужно провести дифференциальную диагностику для более точного диагноза. Для начала требуется консультация дерматовенеролога.
При лабораторном исследовании могут возникнуть проблемы, поскольку может возникать перекрестная реакция с другими видами хламидий. Обнаружить возбудителя под микроскопом нельзя за счет его микроскопичности. Поэтому в начальной стадии используют серологические методы, выявляющие антитела к инфекции. На более поздних этапах делают бактериологическое исследование материала из района поражения. Одним из самых точных современных методов диагностики является ПЦР.
Лечение
Лечение проводят в кожвендиспансере или в стационаре. Все зависит от тяжести заболевания и от стадии. Основными средствами для лечения венерической лимфогранулемы у мужчин являются антибиотики. Обычно это препараты доксициклина (2 раза в день по 100 мг, принимать 21 день), и эритромицина (2 раза в день по 500 мг, принимать 7 дней). Параллельно врачом назначается курс иммуностимуляторов и витамины.
Местное лечение заключается в нанесении мазей с антибиотиками (эритромициновая, тетрациклиновая). В сильно запущенных случаях может потребоваться хирургическое вмешательство. Вскрываются пораженные лимфоузлы и устанавливается дренаж.
Если у больного есть открытые язвы, то необходимо каждый день менять белье, кипятить и обязательно гладить.Пройдя полный курс лечения, нужно еще несколько месяцев наблюдаться у специалистарегулярно сдавать анализы для контроля состояния.
Использовать народные методы лечения при лимфогранулеме неэффективно. Если отказаться от назначенного врачом курса и лечиться травами, то тяжелые осложнения неизбежны.
Профилактика
Профилактика заболевания такая же, как и при других ЗППП:
- избегать случайных половых связей;
- пользоваться презервативами.
Во время инкубационного периода возможна профилактика (профилактическое лечение), которая способна предотвратит прогресс лимфогранулемы. Обмывание половых органов антисептиком (Мирамистином, Гибитаном) после полового акта не самый надежный метод профилактики, и не дает гарантии того, что человек не заболеет, но как дополнительную меру защиты его можно использовать.
Венерическая лимфогранулема при своевременном обращении к врачу и диагностике вполне благоприятно вылечивается. После перенесения заболевания у человека остается стойкий иммунитет.
Дополнительная иллюстрация: пример того, как выглядит венерическая лимфогранулема на телах мужчины и женщины 
А здесь написано о том, чем опасен вирусный гепатит F.
Венерические заболевания
Общее описание
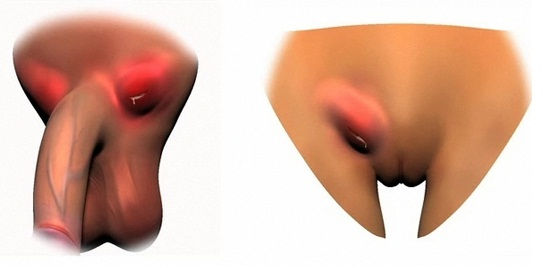
Венерический лимфогранулематоз (паховый лимфогранулематоз) — это хроническое гнойно-воспалительное поражение лимфоузлов и мягких тканей урогенитальной области, вызванное хламидиозной инфекцией. Заболевание распространено по преимуществу в странах Южной Америки, Африки, Юго-Восточной Азии, в портовых центрах Европы. В России появление случаев заболевания связывают с развитием международных деловых связей и туризмом. Данное заболевание распространено среди лиц, практикующих активный секс, в возрастной группе от 20 до 40 лет. Главным образом это моряки, военнослужащие, гомосексуалисты, путешественники. Лица мужского пола болеют чаще женщин.
Инфекционным патогеном данного заболевания является бактерия Chlamydia trachomatis. Она считается самым агрессивным представителем хламидий. Размножается в мочевыделительной и половой системах, но способна существовать в других органах и тканях. Венерический лимфогранулематоз распространяется половым путем, контактный путь передачи казуистичен. Заражение случается как от больного человека, так и от инфекционного, сквозь слизистую оболочку, либо травмированный кожный покров генталий. У лиц мужского пола внешние признаки заболевания появляются в более ранние сроки, нежели у женщин. Поэтому женщины представляют большую опасность в эпидемиологическом плане: они могут заражать партнеров, не зная, что инфицированы сами. Инкубация возбудителя в организме человека длится от 5-ти дней до 3-х недель, иногда — до нескольких месяцев. Заболевание оставляет после себя стойкий иммунитет, что исключает повторное заражение.
Симптомы венерического лимфогранулематоза
Клинические проявления венерического лимфогранулематоза укладываются в три периода:
- Первичный период начинается с появления язвочек или эрозий, которые локализуются у мужчин на головке пениса, в мочеиспускательном канале, коже паховой области, а у женщин — на вульве, во влагалище, шейке матки. Нетрадиционные формы половых контактов ведут к появлению очагов поражения на губах, языке, в прямой кишке, на пальцах. Спустя несколько дней после манифестации заболевания, происходит частичное увеличение лимфоузлов.
- К концу 2-3-й недели, после исчезновения первичных образований, болезнь переходит во вторичный период: регионарные лимфоузлы становятся плотными, сращиваются друг с другом, появляется их болезненность. В области паха образуется плотный бугристый конгломерат диаметром до 6-8 см с участками нагноения. По ходу развития воспаления с последующей гнойной деструкцией лимфоузлов случается вскрытие патологических очагов с выделением значительного количества гноя. У лиц женского пола и мужчин-гомосексуалистов после анального сношения развивается так называемый первичный анальный аффект. Вторичный период длится несколько месяцев или даже лет.
- О третичном периоде болезни речь идет через 1-2 года от ее начала при условии отсутствия адекватного лечения. Для этого периода характерны тяжелые деструктивные нарушения, которые помимо регионарных лимфоузлов, развиваются в печени и селезенке. Манифестный признак третичного периода — генитоаноректальный синдром, начинающийся с болей в промежности тянущего характера и незначительных гнойно-геморрагических выделений из ануса. Опасность данного периода заключается в развитии свищевых поражений области малого таза и гениталий.
Генитоаноректальный синдром чреват генерализацией инфекции, что обычно приводит к жизнеугрожающим поражениям ЦНС, сердца, легких, а также кожи, глаз и других органов.
Диагностика венерического лимфогранулематоза
Проводят бактериологический посев отделяемого: уретрального, вагины, прямой кишки; пунктата лимфоузла. Проводят ПЦР-исследование на хламидии, ИФА и РИФ. Производят биопсию лимфоузла. Необходимы консультации гинеколога, уролога, проктолога, лимфолога; УЗИ органов малого таза, УЗДГ лимфатических сосудов малого таза.
Лечение венерического лимфогранулематоза
Для лечения широко применяют антибиотики группы макролидов, тетрациклины, сульфаниламидные препараты. Курс приема антибиотиков и сульфаниламидов должен быть не менее 3-х недель. Проводится иммунотерапия, витаминотерапия, местно применяется тетрациклиновая мазь. Воспалительно измененные лимфоузлы зачастую требуют их вскрытия и дренирования хирургическим путем. При наличии выраженных фиброзных изменений эффективны инъекции лидазы, стекловидного тела или алоэ. На время лечения следует отказаться от употребления алкоголя, он снижает его эффективность. При гнойных выделениях из язв рекомендуется ежедневная смена нательного и постельного белья с последующей термической обработкой. В большинстве случаев проведенное лечение заканчивается выздоровлением больного. Но после курса лечения необходимо наблюдаться у врача до полной редукции всей клинической симптоматики и нормализации результатов анализов.
Имеются противопоказания. Необходима консультация специалиста.


- Доксициклин (бактериостатический антибиотик из группы тетрациклинов). Режим дозирования: внутрь, взрослым 100 мг 2 раза в сутки в течение 3-х недель.
- Эритромицин (бактериостатический антибиотик из группы макролидов). Режим дозирования: внутрь, взрослым 500 мг 4 раза в сутки в течение 3-х недель.
Рекомендации
Рекомендуется консультация дерматовенеролога.
Лимфогранулематоз венерический (а также — лимфогранулематоз паховый, четвертая венерическая болезнь, болезнь Дюрана-Никола-Фавра, венерическая лимфопатия) — инфекционное заболевание, вызываемое хламидиями и передающееся в основном половым путем; характеризуется преимущественным поражением лимфатических узлов и мягких тканей урогенитальной области.
В этой статье Вы узнаете:
Признаки и симптомы
При ЛГМ наблюдается безболезненное увеличение лимфатических узлов – чаще всего шейных и надключичных, лимфоузлов грудной полости (области средостения), порой подмышечных, паховых и лимфоузлов брюшной полости. Это самый характерный симптом болезни. Взрослые больные иногда отмечают, что увеличенные лимфоузлы становятся болезненными после приема алкоголя.
По мере развития опухолевого процесса самочувствие больного ухудшается. На поздних стадиях развития болезни может наблюдаться желтуха, если опухоль распространилась в печень и перекрывает желчные протоки. Могут возникать отеки лица, шеи и рук (так называемый синдром сдавления верхней полой вены), отеки ног.
Клинические проявления
Венерическая лимфогранулёма протекает в 3 стадии.
1-я стадия начинается после инкубационного периода приблизительно в 3 дня с небольшого поражения кожи на месте попадания. Это может привести к тому, что на верхнем слое кожи появятся трещины (изъязвления), но заживают они настолько быстро, что это может пройти незаметно.
2-я стадия обычно начинается у мужчин спустя приблизительно 2–4 нед, с увеличения паховых лимфоузлов с одной или обеих сторон и формирования больших, болезненных, иногда флуктирующих масс (бубонов). Бубоны проникают в более глубокие ткани и делают верхний слой кожи воспаленным, иногда состояние сопровождается лихорадкой и недомоганием. У женщин распространены боли в пояснице или в области таза; начальные поражения могут быть на шейке или верхней части влагалища, что приводит к увеличению и более глубокому воспалению периректальных и тазовых лимфоузлов. Могут появиться множественные дренажные свищи, через которые выходят гной или кровь.
На 3-й стадии поражения заживают с образованием шрамов, но полости свищей могут оставаться или появляться снова. Постоянное воспаление из-за невылеченной инфекции закупоривает лимфатические сосуды, вызывая образование ранок на коже и опухоль.
Люди, практикующие анальный секс в пассивной роли, на 1-й стадии могут страдать тяжелым проктитом или проктоколитом с кровянисто-гнойными ректальными выделениями. На хронических стадиях колит, симулирующий болезнь Крона, может спровоцировать тенезмы и стриктуры в прямой кишке или боли из-за воспаленных паховых лимфатических узлов. Проктоскопия может обнаружить диффузное воспаление, полипы и образования или слизисто-гнойной экссудат – эти симптомы напоминают воспалительное заболевание кишечника.
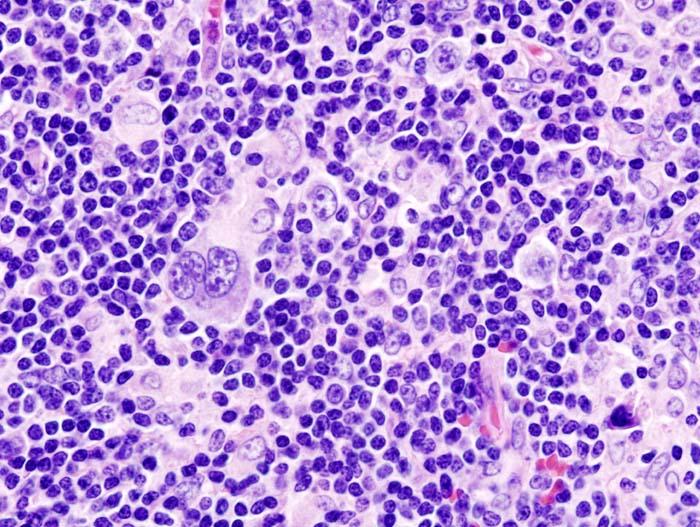
Люди, практикующие анальный секс в пассивной роли, на 1-й стадии могут страдать тяжелым проктитом или проктоколитом с кровянисто-гнойными ректальными выделениями.
Диагностика
Чтобы отличить ЛГМ от других онкологических и неонкологических заболеваний, необходимо провести исследование опухоли – увеличенного лимфатического узла или очага в других тканях тела. Для этого производят его хирургическое удаление или биопсию с микроскопическим и иммуногистохимическим исследованием образца.
Обнаружение клеток Березовского-Штернберга-Рид (крупных клеток особого вида, специфичных для ЛГМ) и их предшественников (клеток Ходжкина) является важным признаком ЛГМ; эти опухолевые клетки окружены другими клетками – лимфоцитами, эозинофилами и др.
Для обнаружения конкретных пораженных опухолью участков – лимфатических узлов и/или внутренних органов – используют различные методы визуализации: рентгенографию, ультразвуковое исследование (УЗИ), компьютерную томографию (КТ) и позитронно-эмиссионную томографию (ПЭТ). Именно ПЭТ считается самым эффективным тестом для определения стадии ЛГМ и оценки ответа на лечение. Возможны и другие исследования.
Производится костномозговая пункция и/или трепанобиопсия с последующим исследованием образца костного мозга, чтобы понять, поражен ли болезнью этот орган.
Лечение пахового лимфогранулематоза
Венерический лимфогранулематоз лечится только комплексно. Помимо применения лекарственных препаратов — антибиотиков, направленных на уничтожение патогенной микрофлоры, используются методы физиотерапии. Пациенту в обязательном порядке корректируется рацион.
При затяжном течении патологического процесса, когда лимфатические узлы сильно увеличены, в них начало накапливаться гнойное содержимое, проводится хирургическая манипуляция по их вскрытию с дальнейшей установкой временного дренажа, что предупреждает повторное скопление жидкости в лимфатических узлах.
Из рациона необходимо исключить продукты, которые создают благоприятную питательную среду для развития патогенной микрофлоры — это молоко и кисломолочные продукты. Рекомендуется ограничить употребление специй и солений, маринадов, большого количества соли. Если патологический процесс затронул прямую кишку, необходимо исключить из меню продукты, которые могут вызвать запор и активное газообразование.
Лечить лимфогранулематоз средствами народной медицины нельзя. Методы применения различных отваров могут быть использованы только для купирования симптоматической картины. Например, при наличии зуда в области анального отверстия и жжения во влагалище (у мужчин в мочеиспускательном канале) рекомендуется применять для подмывания отвар на основе ромашки, который успокаивающе действует на слизистые оболочки, ускоряя процесс заживления язвочек.
В случае тяжелых поражений прямой кишки патологическим процессом, формирования большого количества рубцов на мягких тканях решается вопрос о проведении хирургического вмешательства. Во многих случаях это единственный способ вернуть органу прежнее состояние и нормализовать его функционирование.
Лечение заболевания проводится в условиях амбулатории. Весь курс терапии пациентам необходимо регулярно посещать врача и сдавать анализы, чтобы отслеживать наличие положительной динамики. Хирургическое вскрытие лимфатических узлов не требует нахождения в стационаре.
Через несколько часов после медицинской манипуляции можно отправляться домой. Весь курс лечения необходимо соблюдать тщательную интимную гигиену, подмываться каждый раз после дефекации и мочеиспускания, важно регулярно менять нижнее белье, отказаться от любого вида интимной близости.
Запрещено во время лечения пахового лимфогранулематоза посещать солярии, сауны и бани, общественные бассейны, крайне не рекомендуется проводить много времени под открытыми лучами солнца. Помимо необходимости соблюдать диету, на период терапии инфекционного заболевания исключается употребление алкогольных напитков.
Венерический лимфогранулематоз лечится только комплексно. Помимо применения лекарственных препаратов — антибиотиков, направленных на уничтожение патогенной микрофлоры, используются методы физиотерапии. Пациенту в обязательном порядке корректируется рацион.
Каковы осложнения венерической лимфогранулемы?
- свищ заднего прохода;
- прямокишечно-влагалищный свищ;
- пузырно-прямокишечный свищ;
- свищ мочеиспускательного канала;
- свищ мошонки.
- слоновость половых органов;
- сужение прямой кишки;
- сужение мочеиспускательного канала.
Как проводится диагностика венерической лимфогранулемы?
Диагностика основана на клинической картине и результатах лабораторных исследований (РИФ, ИФА, посев).
Прогноз
ЛГМ относится к числу тех опухолевых заболеваний, которые наиболее эффективно излечиваются на современном уровне развития медицины. Среди молодых пациентов выздоравливают около 90% больных. У пожилых пациентов выживаемость хуже, но в среднем прогноз все равно достаточно хороший. Даже в случае рецидива можно излечивать около половины пациентов.
Прогноз, разумеется, зависит также от стадии заболевания: среди пациентов, у которых болезнь была диагностирована на стадиях I-II, доля излечивающихся превышает 90%, тогда как при обнаружении ЛГМ на стадии IV эта доля снижается до 65-70%.
После пятилетней ремиссии болезнь, как правило, считается излеченной. Однако и после излечения от ЛГМ необходима пожизненная онкологическая настороженность, так как вторичные опухоли иногда развиваются даже через 10-20 лет после окончания лечения. Могут возникнуть и другие отдаленные последствия – например, кардиомиопатия (поражение миокарда) как следствие химиотерапии. Благодаря разработке новых протоколов вероятность побочных эффектов уменьшается, однако полностью исключить их нельзя.
Профилактика
К сожалению, специальных методов первичной профилактики данного патологического состояния не существует.

Венерическая лимфопатия или паховый лимфогранулематоз — это инфекционное заболевание хронического характера, поражающее лимфатическую систему. Возбудителем заболевания выступает хламидия (Chlamydia trachomatis), передающаяся половым путем, которая провоцирует урогенитальный хламидиоз.
Паховый лимфогранулематоз может протекать с выраженной симптоматикой, образованием болезненных язв, или совершенно бессимптомно. Заболевание в латентной форме особенно опасно, так как пациент остается заразным для партнеров, и становится причиной тяжелых осложнений, например, гнойного поражения костей, суставов, заражения крови.
Причины пахового лимфогранулематоза
Паховый лимфогранулематоз развивается при попадании в половые пути хламидии. Основной пути инфицирования — половой.
Во время контакта с пораженной слизистой происходит передача патогенных микроорганизмов партнеру, инфицирование его половых органов, а по мере размножения хламидии формируется гнойный воспалительный процесс. Особенно опасен паховый лимфогранулематоз у женщин, потому что инфекция длительно протекает бессимптомно.
Возможная передача инфекции бытовым путем, в общественных туалетах, при использовании общих средств гигиены. Хламидии достаточно устойчивы к воздействию окружающей среды, при температуре 18-20°C выживают в течение нескольких суток. При дезинфекции необходимо воздействовать на возбудителя антисептиками не менее 3 часов.
К группе риска относятся слои населения в возрасте 18-30 лет, проживающих в зонах с теплым климатом — в Африке, южной части США, азиатский странах. В РФ и Европу заболевание завозится путешественниками, военными, которые имели половые связи с зараженными, часто гомосексуальные. Чаще паховый лимфогранулематоз встречается у неблагополучных слоев населения и мигрантов.
Характерные признаки и симптомы заболевания
Инкубационный период при паховом лимфогранулематозе составляет от 3 дней до 6 месяцев. Как быстро проявится заболевание, зависит от нескольких факторов: общего иммунитета пациента, наличия других венерических заболевания, от образа жизни в целом. У пациентов с ВИЧ и другими венерологическими патологиями, у наркоманов и алкоголиков болезнь проявляется быстро.
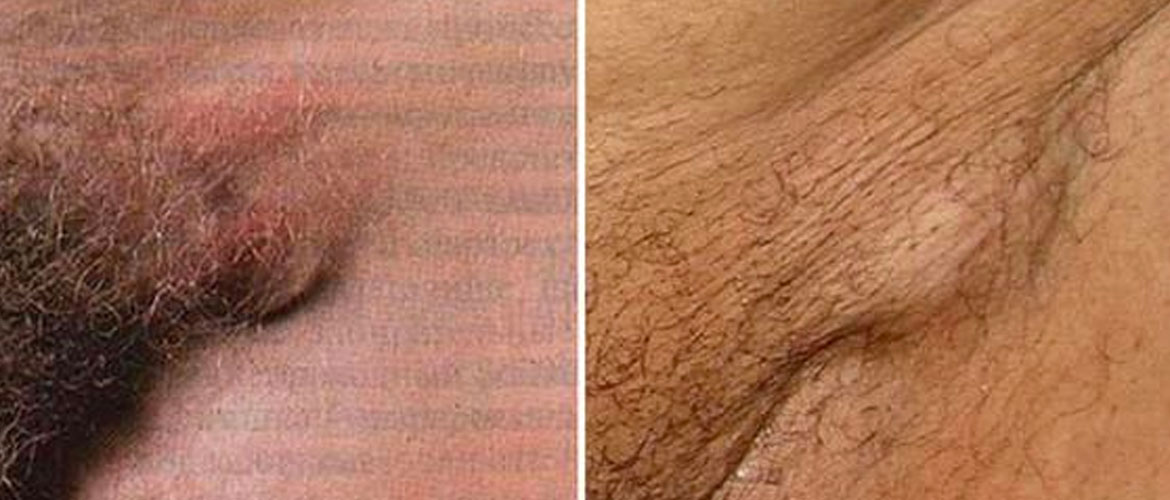
Начинается паховый лимфогранулематоз с образования язвы, которую можно узнать по фото. Хламидия внедряется в слизистую, проникает внутрь клеток и вызывает их гибель, образуется болезненная эрозия. Язвы могут поражать влагалище, уретру у мужчин, прямую кишку и оральную полость, область губ. Через несколько дней эрозии самостоятельно заживают и заболевание далее может протекать бессимптомно, при этом хламидии продолжают размножаться и проникают в лимфоток.
Через несколько недель или месяц после заживления язв развивается лимфаденит и лимфангит — воспаление лимфатических узлов и сосудов. Лимфоузлы в паху увеличиваются в размерах, становятся болезненными и плотными на ощупь, кожа вокруг них краснеет. Возникают характерные признаки отравления организма токсинами:
- повышение температуры тела;
- слабость и головокружение;
- головные боли;
- тошнота;
- расстройство стула.
Вследствие отсутствия терапии у больных происходит гнойное расплавление лимфатических узлов с их размягчением и образованием язв, свищей. Лечение проводят незамедлительно, иначе гной распространяется в окружающие ткани и поражает внутренние органы, кости, суставы. В тяжелых случаях limfogranulematoz приводит к смерти больного.
Стадии пахового лимфогранулематоза
Паховый лимфогранулематоз может быть региональным, то есть поражать только те лимфатические узлы, которые располагаются вокруг очага инфекции. Или генерализованным, который характеризуется поражением всей лимфатической системы.
В урологии выделяют 3 стадии течение венерической лимфопатии:
- Инфицирование и образование эрозии. Язва возникает на слизистой половых органов, прямой кишки или ротовой полости, в зависимости от вида сексуального контакта.
- Заражение лимфоузлов, формирование лимфаденита вокруг пораженной области. 2 стадия наступает через 2-4 недели после появления первичных признаков инфекции.
- 3 стадия сопровождается поражением лимфатической системы по всему организму, появлением новых язв на слизистых и развитием осложнений.
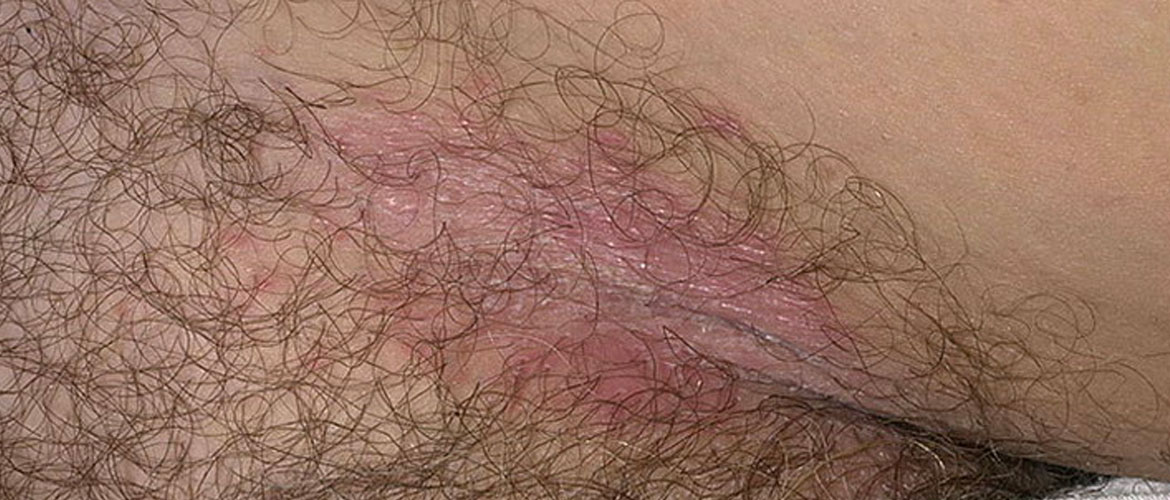
Паховый лимфогранулематоз разделяют на первичный и вторичный. Первичная стадия диагностируется при первичном заражении хламидиями, а вторичная при поражении всей лимфатической системы и внутренних органов.
По характеру течения паховый лимфогранулематоз делится на серозный, гнойный, гангренозный, геморрагический и флегмонозный. Последняя форма представляет собой разлитое гнойное воспаление с поражением не только слизистой и кожи, но и подкожной клетчатки, и отмиранием ткани.
Осложнения которые может вызвать болезнь
Паховый лимфогранулематоз успешно лечится сразу после инфицирования. Если пациент отказывается от терапии, возникнут следующие осложнения:
- распространение инфекции со слизистой на кожу, образование язв и видимых рубцов;
- поражение костей и суставов;
- воспаление внутренних органов, развитие бесплодия;
- воспаление головного мозга — встречается редко;
- сепсис и летальный исход в очень тяжелых случаях.
Тяжелые осложнения, такие как смерть пациента или развитие менингоэнцефалита (воспаление оболочки мозга), встречаются редко, так как выраженная симптоматика вынуждает пациента обратиться к врачу и пройти лечение. Но позднее обращение в лечебное учреждение редко проходит без последствий. Возможные следующие нарушения:
- Поражение мочеиспускательного канала, образование стриктуры уретры (непроходимости). Требуется оперативное лечение.
- Сужение просвета прямой кишки из-за формирования рубцов на месте язв.
- Свищи между влагалищем и прямой кишкой, уретрой, в области мошонки, обширные язвы. Требуют хирургического лечения, приводят к нарушению дефекации и выделения мочи.
- Деформации наружных половых органов, уродства.
- Воспаление яичников, паточных труб у женщин, простаты и яичек у мужчин. Образование спаек в малом тазу, развитие бесплодия, нарушения потенции.
Чтобы избежать последствий венерической лимфопатии, специалисты рекомендуют регулярно проходит исследование на ЗППП и лечиться своевременно.
Диагностика
Диагностика пахового лимфогранулематоза проводится обычно врачами венерологами. Заподозрить заболевание можно при первичном осмотре по характерным изъязвлениям.
Помимо симптомов, врачу необходимо узнать о всех рискованных половых актах пациента за последние 6-12 месяцев. Особому вниманию подлежать гомосексуальные контакты и секс с иностранцами.
При отсутствии симптомов выявить заболевание можно только при помощи лабораторной и инструментальной диагностики:
- Бактериологическое исследование (бакпосев), для которого используют мазки из влагалища, уретры, прямой кишки. Полученный биологическим материал помещают на питательную среду для выращивания патогенов, а затем изучают под микроскопом.
- ПЦР анализ или полимеразная цепная реакция — изучение ДНК для выявления следов хламидий.
- Серологические реакции, в частности ИФА. Иммуноферментный анализ помогает выявить в организме антитела на хламидии.
- Биопсия лимфатического узла и анализ на гистологию. Исследование необходимо для исключения рака.
- Кольпоскопию и осмотр шейки матки в зеркалах проводят для оценки состояния шейки матки.
- У мужчин проводится уретроскопия для выявления язв в уретре.
- УЗИ органов малого таза и лимфатических узлов для оценки состояния внутренних органов.
Обязательно проводится дифференциальная диагностика с онкологией, сифилисом, туберкулезом половых органов.
Лечение пахового лимфогранулематоза
Лечение осуществляется медикаментозное, назначают антибиотики из группы макролидов, тетрациклинов или фторхинолонов. При рецидивах дополняют терапию пенициллинами. Также показаны наружные средства для заживления язв, иммунотерапия, обезболивающие и противовоспалительные препараты.
Оперативное лечение показано для устранения свищей, сращений и спаек, чтобы восстановить нормальное функционирование органов малого таза.
Профилактика

Хламидия в большинстве случаев передается половым путем, поэтому лучшим методом профилактики является отказ от беспорядочных половых связей. Паховым лимфогранулематозом можно заразиться даже при анальном и оральном контакте, поэтому любой половой акт должен проходить с применением презерватива, если нет уверенности в здоровом партнере.
Если человек ведет рискованный сексуальный образ жизни, ему необходимо регулярно сдавать анализы на ЗППП. Рекомендуется проходить исследование через 2-4 недели после сомнительного полового акта.
Если имеется источник пахового лимфогранулематоза в семье, необходимо провериться всем ее членам, так как есть риск передачи инфекции бытовым путем. В зону риска попадают маленькие дети, которые в силу своего возраста могут нарушать правила личной гигиены.
В качестве профилактики нужно всегда соблюдать правила личной гигиены: иметь свое полотенце, мочалку, зубную щетку, бритву или эпилятор. В общественных туалетах не стоит садиться на унитаз, даже с одноразовым покрытием для сиденья.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22 - СМ-Клиника (13 филиалов)
8 (495) 292-63-14 - Бест Клиник (3 филиала)
8 (495) 023-33-00 - Академия здоровья
8 (495) 162-57-77 - Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
Читайте также:


