В крупноклеточная лимфома в германии
Диффузная В-крупноклеточная лимфома (Diffus großzelliges B-Zell-Lymphom) относится к классу неходжкинских лимфом. В данном классе, представленном шестнадцатью видами заболевания, она наиболее часто распространена – около 30 процентов всех случаев.
Основной объект поражения – лимфатические узлы. Однако при более агрессивной форме заболевания поражены могут быть и другие органы: селезенка, печень, центральная нервная система, костный мозг. Вот почему важна детальная диагностика заболевания, включающая стейджинг – отслеживание зон злокачественного поражения. От результатов таких обследований зависит содержание лечения и его успех.
Базовая диагностика крупноклеточной лимфомы
При подозрении на лимфому средством базовой диагностики является биопсия одного из пораженных лимфоузлов. Извлеченный при биопсии материал подвергается гистоморфологическим исследованиям для выявления характера клеточного поражения. С применением специальных светокрасителей определяется статистическая частота клеточных поражений.
На основании этого определяется конкретный тип заболевания – например, В-клеточная, Т-клеточная или NK-клеточная лимфома, крупноклеточная или мелкоклеточная, диффузная или фолликулярная и т.д. Из выявленного соотношения всех признаков ставится и такой диагноз, как диффузная крупноклеточная В-клеточная лимфома (полная формулировка).
Обязательные диагностические средства для выявления распространенности заболевания:
- рентген грудной клетки;
- УЗИ брюшного отдела;
- компьютерная томография горла, груди и живота;
- пункция костного мозга и его гистологическое исследование.
I – поражение одного региона лимфоузлов;
II – поражение двух или более регионов лимфоузлов поверх диафрагмы или под ней;
III – поражение лимфоузлов по обе стороны диафрагмы;
IV – поражение органов вне первичной лимфатической системы (печени, кожи, ЦНС);
Применяется в окончательном диагнозе и дополнительная классификация, с буквенным обозначением:;
A – без специфических симптомов;
B – со специфическими симптомами (так называемая В-симптоматика: температура более 38 градусов, обильная ночная потливость, потеря веса);
S – поражение селезенки;
E – поражение также за пределами лимфоузлов и селезенки.
С помощью этих ключей можно детально прочесть диагностическое заключение. Например, если в нем значится IA, то имеется в виду первая стадия (поражение одного региона лимфоузлов) без специфических симптомов, а если стоит IIIS, то имется в виду третья стадия (поражение лимфоузлов по обе стороны диафрагмы) с распространением на селезенку.
После того как пациент прошел диагностическое обследование, лечение крупноклеточной лимфомы мы рекомендуем проходить здесь же. Не только потому, что качество и результативность лечения онкологии в Германии выше (что само собой разумеется), но и в силу существующего здесь строгого соответствия принципов диагностики и терапии.
В Германии назначение схемы по лечению лимфомы впрямую проистекает из диагностического заключения. Так, при стадии IA основная терапия – облучение, а при стадии IB назначают химиотерапию. На более высоких стадиях химиотерапия безальтернативна, но варьируется дозировка химиопрепаратов (цитостатиков). Общий принцип: высокостадийный рак – высокодозированное лечение.
Большое значение имеет также комбинация цитостатиков. При лечении неходжкинской лимфомы в Германии назначают схему CHOP. Это специально разработанная (и практически неизвестная в постсоветских странах) комбинация циклофосфамида (С), гидроксидаунорубицина (Н), онковина (О) и преднизона (Р). В последнее время к этой схеме добавляют моноклональные антитела, еще больше повышающие эффективность лечения. В случае В-клеточных лимфом назначают препарат моноклональных антител с действующим веществом ритуксимаб. Комбинационную добавку моноклональных антител практикуют и при облучении. Это так называемая радиоиммунная терапия. К циклам облучения добавляют моноклональный конъюгат ибритумомаб-тиукситан.
Еще одно важное обстоятельство: кроме основной терапии, в Германии непременно проводят суппортное лечение, цель которого – улучшить текущее состояние пациента и максимально снизить остроту побочных действий основной терапии.
При вышеуказанных схемах терапии следует считаться с такими побочными эффектами, как:
- колит – при облучении;
- лейкоцитоз, анемия, воспаление слизистых оболочек, синдром тотальной усталости (Fatigue), депрессия, временное снижение умственных способностей (Post-chemotherapy Cognitive Impairment, или PCCI) – при химиотерапии.
Немецкие врачи умеют сглаживать эти неизбежные трудности онкологического лечения.
Неходжкинская лимфома (НХЛ) является злокачественным заболеванием, начинающимся в лимфоцитах - части иммунной системы организма. Термин используется для многих различных типов лимфом, имеющих сходные характеристики. Есть еще один тип лимфомы, называемый лимфогранулематозом или лимфомой Ходжкина . НХЛ чаще наблюдается у взрослых, чем у детей, начинается, как правило, в лимфоузлах или других тканях лимфы, однако иногда поражает кожу. Лимфома влияет на лимфатическую систему организма, которая способствует борьбе с инфекциями и другими болезнями, а также помогает перемещению жидкости по телу. Лимфомы способны возникнуть в любой лимфатической ткани в организме – в лимфоузлах, селезенке, костном мозге, аденоидах, миндалинах, тимусе, кишечнике и желудке.
Факторы риска
Наличие в семейном анамнезе родственника первой степени родства;
Воздействие химикатов и лекарств – таких, как бензол, инсектициды и гербициды, а также некоторых химиотерапевтических препаратов, применяющихся при лечении, в том числе лимфогранулематоза;
Радиация – облучение, полученное при авариях на АЭС, а также люди, прошедшие курс лучевой терапии;
Ослабленная иммунная система – вследствие иммуносупрессии, ВИЧ, наследственных заболеваний;
Аутоиммунные заболевания – системная красная волчанка, глютеновая болезнь, ревматоидный артрит и т.д.;
Инфекции – вирусы HTLV-1, Эпштейна-Барра, герпеса человека 8-го типа, ВИЧ;
Избыточный вес и ожирение;
Диета с высоким содержанием жиров и мяса;
Грудные импланты с шероховатой поверхностью.
Заболеваемость составляет 80-85 процентов от всех случаев НХЛ. Средний возраст пациента – 70 лет, однако ей болеют также молодые люди.
Симптомы – усталость, слабость, повышенная склонностью к кровотечению.
Диагностика:
Консультация специалиста – сбор анамнеза, физическое обследование, включающее пальпацию;
Лабораторные анализы крови;
ПЭТ КТ;
Биопсия – взятие образца ткани из лимфоузла. Иногда, в зависимости от локации, под КТ или МРТ контролем;
Гистология – при подозрении на лимфому, образец лимфоузла оценивает гематопатолог.
Лечение B-клеточной лимфомы в Германии
Диффузная крупноклеточная B-клеточная лимфома является довольно агрессивной, поэтому к ее терапии немецкие специалисты приступают сразу после постановки диагноза. Стандартом является иммунохимиотерапия – т.н. R-CHOP. Речь идет о комбинации иммунотерапии антителом Ритуксимаб и цитостатическими препаратами Циклофосфамид, Доксорубицин, Винкристин, Преднизон.
Лечение проводится с интервалом в две или три недели, шестью или восьмью циклами. Молодым пациентам с высоким риском назначается, как правило, 8 циклов с двухнедельным интервалом. Во время терапии, в течении трех дней к стандартным препаратам добавляется Этопозид.
Молодые пациенты без фактора риска получают четыре цикла R-CHOP с промежутком в три недели и 2-мя дополнительными дозами иммунотерапии (препарат Ритуксимаб).
Лучевая терапия эффективна при больших опухолях, в случае частичной ремиссии после медикаментозного лечения.
Лечение рецидива Диффузной крупноклеточной B-клеточной лимфомы назначается по клиническому состоянию пациента, его возрасту и длительности ремиссии. При краткосрочной, в 6-12 месяцев, ремиссии и опухолях большого размера назначается высокодозная химиотерапия и трансплантация стволовых клеток.
Людям моложе 65 немцы предпочитают проводить аллогенную трансплантацию, пациентам от 65 до 75 – аутологичную. В любом случае, решение о пересадке стволовых клеток и ее типе принимается персонально для каждого больного.
При невозможности проведения трансплантации при рецидиве может быть использована комбинация Гемцитабина и Оксалиплатина. На это хорошо реагируют до половины пациентов.
Другим методом лечения рецидива B-клеточной лимфомы является CAR-T-клеточная терапия. Т-клетки берутся из крови пациента, отправляются в лабораторию, размножаются и вливаются обратно пациенту. При контакте с ними клетки лимфомы уничтожаются. Применяется для лечения взрослых пациентов с рецидивирующей или рефрактерной B-клеточной лимфомой после двух или более курсов системной терапии. 
Т-клеточная лимфома
Составляют от 15 до 20 процентов всех случаев заболевания неходжкинскими лимфомами. Мужчины заболевают чаще, чем женщины.
Симптомы:
Безболезненный отек лимфатических узлов;
Ночная потливость;
Лихорадка;
Неинициированная потеря веса;
Хроническая усталость;
Снижение работоспособности.
Диагностика:
КТ или МРТ;
ПЭТ КТ;
Лабораторные анализы крови;
Проточная цитометрия;
Дополнительные исследования органов – эхокардиограмма, например;
Биопсия – лимфоузлов или другой ткани, с последующей гистологией;
Пункция костного мозга.
Лечение Т-клеточной лимфомы в Германии
В связи с тем, что речь идет о быстро прогрессирующем заболевании, к лечению приступают сразу после постановки диагноза. Терапевтическая программа подбирается индивидуально, в зависимости от стадии болезни, клинического состояния пациента и т.д.
Как правило, речь идет о химиотерапии, облучении, а также, в некоторых случаях, трансплантации аутологичных или аллогенных стволовых клеток. Пересадка проводится в следующих случаях:
При недостаточной эффективности пройденного медикаментозного лечения;
При раннем рецидиве заболевания;
Аллогенная трансплантация стволовых клеток проводится в случае рецидива после пересадки аутологичной.
Лимфома кожи
Начинающаяся только в коже неходжкинская лимфома. Делится на Т-клеточные и B-клеточные. Первые составляют около 73%, вторые – примерно 22. Остальные (около 5%) очень редко встречаются.
Факторы риска:
Ослабленная иммунная система – вследствие трансплантации органов или ВИЧ;
Инфекции - вирусы HTLV-1, Эпштейна-Барра, ВИЧ.
Симптомы:
Большие подкожные комки, узлы или шишки;
Маленькие, похожие на прыщи новообразования;
Бляшки на коже;
Плоские, похожие на заплаты, новообразования;
Сыпь на теле;
Язвы на коже;
Сильный зуд;
Обильная потливость;
Неинициированная потеря веса;
Увеличение лимфоузлов паха, подмышки и шеи.
Диагностика:
Консультация специалиста, во время которой, под местным наркозом, берется образец новообразования;
Гистологическое исследование образца;
Лабораторные анализы крови;
УЗИ и КТ;
Биопсия костного мозга. 
Лечение лимфомы кожи в Германии
Местное лечение включает в себя хирургию и радиотерапию. Химио- и иммунотерапия используются при многочисленных поражениях кожи или распространении болезни на другие органы. Кроме того, для уничтожения опухолевых клеток используется фототерапия. В некоторых случаях, лучевая терапия проводится после резекции опухоли.
Химиотерапия – в зависимости от типа и стадии лимфомы может проводиться одним препаратом или комбинацией нескольких. Иммунотерапия проводится внутривенно. Экстракорпоральная фотохимиотерапия проводится в течении двух дней. В процессе фотофереза проводится забор крови у пациента, лейкоциты отделяются от эритроцитов и возвращаются в кровоток после облучения ультрафиолетом. Вместе с экстракорпоральным фотоферезом, для укрепления иммунной системы, можно вводить интерферон альфа.
Бексаторен дается перорально, в таблетках. Он уничтожает клетки лимфомы, однако начинает действовать очень медленно, в течение нескольких месяцев. Принимается в течение нескольких лет. Для уменьшения зуда проводится лечение стероидным кремом кортизон. В некоторых случаях он вводится прямо в новообразование.
Рак лимфатической системы, относится к лимфомам. Редкая болезнь. Основным фактором риска заболевания является семейный анамнез – если родственники первой степени родства болели иммуноцитомой, риск ее возникновения повышается в 20 раз.
Симптомы:
Бледность;
Постоянная усталость;
Головная боль и головокружение;
Проблемы с концентрацией внимания;
Увеличение количества синяков на теле;
Кровотечения из носа;
Сенсорные нарушения.
Диагностика:
Лабораторные анализы крови;
Пункция костного мозга;
КТ или МРТ.
Лечение Болезни Вальденстрема в Германии
Иммунохимиотерапия - комбинация химиотерапии Бендамустина или Циклофосфамида с дексаметазоном и моноклонального антитела Ритуксимаб. Кроме того, свою эффективность в лечении этой лимфомы доказала комбинированная таргетная терапия Бортезомибом с Ритуксимабом. При отсутствии возможности, по тем или иным причинам, провести пациенту химиотерапию, с успехом применяется целевое средство Ибрутиниб. Этот препарат применяется также при ранних рецидивах заболевания.
Пациентам помоложе при быстрых рецидивах заболевания проводится аутологичная трансплантация стволовых клеток. Немецкие специалисты предпочитают ее аллогенной, т.к. считают последнюю довольно опасной для больного из-за высоких рисков и побочных эффектов.
Является одним из самых быстро растущих видов рака у человека. Помимо лимфоузлов способна поразить лимфатические клетки органов. Относится к В-клеточным лимфомам. Факторы риска до сих пор не выяснены – ее возникновение связывают с вирусом Эпштейна-Барра, ВИЧ и повреждения хромосом.
Симптомы:
Отек на лице;
Общее недомогание;
Снижение работоспособности;
Поражение мозга сопровождается неврологическими симптомами;
Поражение печени и селезенки сопровождается болью в животе, тошнотой и рвотой.
Диагностика:
Консультация специалиста, во время которой доктор собирает анамнез, записывает жалобы пациента, пальпирует лимфоузлы и проводит неврологическое обследование;
Лабораторные анализы крови, включая тест на ВИЧ, функции почек и печени;
Биопсия ткани из лимфатических узлов;
Цитологическая проверка спинномозговой жидкости;
Пункция костного мозга;
МРТ и ПЭТ КТ.
Лечение лимфомы Бёркитта в Германии
Лечение этой лимфомы должно быть начато сразу после постановки/подтверждения диагноза. Основным лечением является медикаментозная системная терапия. Речь идет об интенсивной иммунохимиотерапии – моноклональное антитело Ритуксимаб вместе с чередующимися Винкристином, Циклофосфамидом, Доксорубицином, Метотрексатом, Цитарабином, Ифосфамидом и Этопозидом. Эффективность этой терапии у детей и взрослых превышает 90 процентов. Кроме того, может быть применена комбинация Этопозида, Винкристина, Преднизона и Доксорубицина с Ритуксимабом, а также другие протоколы иммунохимиотерапии. Системное лечение проходит проводится в несколько циклов, между которыми пациенту даются периоды отдыха. Число циклов назначается персонально каждому больному, в зависимости от того, какие органы поразила лимфома, клинического состояния и индивидуальных особенностей пациента.
Помимо иммунологического лечения, сочетаемого с цитостатическими препаратами, при лимфоме Бёркитта немцы могут применить химиолучевую терапию. В некоторых случаях может быть применена в качестве неоадъювантной терапии для уменьшения новообразования перед резекцией. 








Крупноклеточная лимфома

Лечение лимфомы в Германии.
При профосмотре выявлен экссудативный плеврит. Обратился к врачу по месту жительства. Проходил лечение с диагнозом: лимфома средостения. Экссудативный плеврит. Проведено обследование. Рентгенография органов грудной полости. Образование средостения. Левосторонний экссудативный плеврит. Косвенные признаки левостороннего плеврита. KT грудной полости, выполненных в диагностическом центре: Образование средостения, с распространением на грудную стенку, плевру слева, вовлечением лимфоузлов подмышечной области слева. Левосторонний плевральный выпот.
Обследование по подозрению на злокачественное поражение лимфоузлов
УЗИ органов брюшной полости, периферических лимфоузлов — картина лимфопролиферативного процесса с поражением средостения, мягких тканей передней грудной стенки слева, подключичных лимфоузлов слева, подмышечных лимфоузлов с обеих сторон. Экссудативный плеврит (тотальный) слева. Диффузные изменения печени и поджелудочной железы по типу жировой инфильтрации. Хронический холецистит.
КТ органов грудной полости: В- клеточная лимфома с поражением средостения, грудной стенки, грудины, подмышечной области слева. Отрицательная динамика.
Диагностика в Германии, пункция под УЗИ контролем: лимфоузла подмышечной области слева, плевральной полости слева. Цитология — крупноклеточная лимфома (первый образец) Единичные мезетелиальные клетки, лимфоидные элементы.
Диагноз. Диффузная В- клеточная крупноклеточная лимфома, с поражением средостения, с распространением на грудную стенку, плевру слева, вовлечением лимфоузлов подмышечных с обеих сторон, подключичных лимфоузлов слева. Спленомегалия. Экссудативный плеврит слева.
В ходе операции выполнена инцизионная биопсия подмышечных лимфоузлов слева. Гистология: метастаз недифференцированной злокачественной крупноклеточной опухоли, гистологически больше данных за семиному.
Консультация уролога. Выполнен УЗИ органов мошонки: яички, придатки осмотрены, патологических образований не выявлено. Паховые лимфоузлы не изменены, не увеличены.
Для дифференциации диагностики с крупноклеточной лимфомой при диагностике в Мюнхене проведено иммуногистохимическое исследование. Иммунофенотип и гистологическое строение соответствуют диагнозу: диффузная крупноклеточная В -клеточная лимфома.
После лечебного курса, контрольное обследование (рентгенография органов грудной полости, УЗИ брюшной полости) — выраженная положительная динамика. Контрольное обследование (КТ грудной полости, УЗИ периферических узлов) — положительная динамика.
Контрольное ЭКГ при лечении в Мюнхене показало изменения выраженного ишемического характера. Консультирован кардиологом, (ЭХО –КГ) заключение: на момент осмотра убедительных данных за острую коронарную патологию нет. Изменения на ЭКГ связаны с вовлечением в процесс париетального листка перикарда.
Консультация радиолога лучевая терапия не показана.
С учетом положительной динамики злокачественного процесса, низкого соматического статуса пациента при данной стадии заболевания, дальнейшее проведение химиотерапии не показано. Рекомендовано симптоматическое лечение по месту жительства. КТ органов грудной полости в плановом порядке.
Для получения дополнительной информации о Крупноклеточная лимфома либо для оформления заявки на лечение в Германии перейдите по ссылке медицинская консультация.

Лимфома – гематологическое заболевание, однако её необходимо отличать от лейкемии. В случае лимфомы поражаются лимфоциты, борющиеся с инфекциями. Лейкемия затрагивает кроветворные клетки костного мозга. В некоторых случаях четкую границу между лейкозом и лимфомой провести затруднительно (в частности, это касается лимфобластной лимфомы и лимфобластного лейкоза). Тогда обычно ориентируются на результаты миелограммы (исследование клеточного состава образца костного мозга). Если в миелограмме менее 25% лимфобластов, то это лимфома, а если более – то лимфобластный лейкоз.
Лимфома – это злокачественное заболевание лимфатической системы. Два основных типа лимфомы – лимфома Ходжкина (лимфогранулематоз) и неходжкинская лимфома (НХЛ). До 90% лимфом являются неходжкинскими. Всемирная организация здравоохранения (ВОЗ) также относит к лимфомам множественную миелому и лимфопролиферативные заболевания.
Лимфома – самое распространённое злокачественное заболевание крови в мире. Причина возникновения лимфомы в настоящий момент точно не установлена. Известно, что риск заболевания лимфогранулематозом повышается при контакте с вирусом Эпштейна-Барр. Факторами риска для возникновения НХЛ является облучение или воздействие канцерогенных веществ.
Анализ крови при лимфоме может показать снижение уровня гемоглобина, повышение скорости оседания эритроцитов (СОЭ), а также лактатдегидрогеназы (ЛДГ, LDH), одного из показателей активности опухоли. Важно отметить, что для постановки точного диагноза, лимфома, требуется взятие биопсии (образца ткани) из поражённого лимфоузла.
Для лимфом характерно наличие первичного опухолевого очага.
По типу пораженных клеток:
- B-клеточная лимфома
- Т-клеточная лимфома
- диффузная B-крупноклеточная лимфома
- NK-клеточная лимфома
- лимфома Беркитта и пр.
По области локализации первичного очага:
- лимфома шеи
- лимфома селезенки
- лимфома легких и пр.
По степени течения неходжкинские лимфомы подразделяются на индолентные (вялотекущие) и агрессивные.
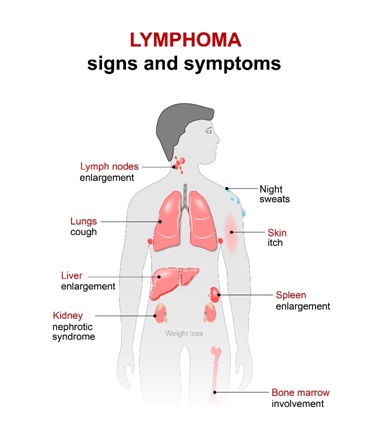
Основными формами терапии для неходжкинской лимфомы являются:
- химиотерапия (использование химиопрепаратов для уничтожения раковых клеток);
- лучевая терапия (использование излучения для уничтожения раковых клеток);
- иммунотерапия (стимулирование иммунитета для борьбы с раковыми клетками).
Лимфому Ходжкина, как правило, лечат при помощи:
- химиотерапии;
- лучевой терапии.
Ещё один вариант лечения – это таргетная терапия. Её преимущество состоит в том, что она действует прицельно на молекулы, вызывающие или, напротив, сдерживающие рост опухоли. Это позволяет избежать токсичного воздействия на организм в целом, которое наблюдается при стандартной химиотерапии.
Исследователи постоянно ведут разработки новых препаратов и форм терапии лимфомы. Так, в настоящий момент клинические испытания проходит препарат под кодовым названием Hu5F9G4, это моноклональное антитело, действие которого направлено на поверхностный антиген CD47. Данный препарат доступен пока что только в рамках клинических исследований. Разработки осуществляет фармацевтическая компания Forty Seven в сотрудничестве со Стэнфордским университетом.
К инновационным методам лечения лимфом также относятся вакцины ДНК, которые можно использовать при терапии всех видов B-лимфом.
I. Университетская клиника Гейдельберга
В университетской клинике Гейдельберга пациенты могу получить медицинские услуги любой направленности. Все отделения клиники работают в сотрудничестве друг с другом, что позволяет проводить комплексную диагностику и терапию.
Терапия злокачественных заболеваний — одно из основных направлений работы клиники. Она включает в себя следующие направления:
- Комплексная диагностика и терапия
- Химиотерапия, терапия антителами и пр.
- Хирургические вмешательства с применением самых современных технологий
- Современная радиотерапия, в частности с использованием протонов и тяжелых ионов
- Трансплантация стволовых клеток
- Современные методы обезболивания
- Онкопсихология
Терапия лимфомы является одним из основных направлений этой клиники. Приоритетом здесь является обеспечение доступа пациентов к новейшим препаратам и методам терапии, поэтому сотрудники регулярно участвуют в крупных международных исследованиях по лейкемии, лимфоме и миеломе.
Врачи клиники долгие годы применяют в своей практике инновационные способы лечения, такие как пересадка костного мозга и стволовых клеток. Здесь находится один из наиболее известных центров трансплантации в Германии. Специалисты Гейдельбергской университетской клиники проводят аутологичные и аллогенные трансплантации костного мозга.
Основными направлениями клиники являются следующие заболевания:
- лимфома (лимфогранулематоз (лимфома Ходжкина), неходжкинские лимфомы)
- лейкемия (острый и хронический лейкоз, миелоидный и волосатоклеточный лейкоз, лимфолейкоз)
- плазмоцитома (множественная миелома)
- прочие гематологические заболевания (тромбоцитемия, гемоглобинопатии, апластическая анемия, гемолитическая анемия)
Пациентам с заболеваниями крови клиника предоставляет возможность участвовать в клинических исследованиях.
Формы терапии: химиотерапия, иммунотерапия, клеточная иммунотерапия, а также пересадка костного мозга или стволовых клеток.
Помимо этого, клиника в сотрудничестве с Национальным онкологическим центром (NCT) и Центром исследования онкологических заболеваний Германии (DKFZ) предлагает своим пациентам стандартную радиотерапию и инновационные методы лечения, в том числе радиоиммунотерапию и противоопухолевую вакцину. Ведение пациентов осуществляется с применением междисциплинарного наблюдения, что позволяет разработать персонализированную программу терапии.
В клинике есть лабораторные отделения, которые специализируются на морфологической, иммунологической и генетической диагностике лейкоза и различных лимфом и предоставляют персональные консультации пациентам с хроническим лимфолейкозом, лимфомами и множественной миеломой.
Клиника располагает собственным центром пересадки костного мозга и стволовых клеток на 18 палат, оснащенных HEPA-фильтрами. Сотрудники клиники ведут разработку инновационных клеточных препаратов и проводят клинические исследования с их использованием.
Руководит онкогематологическим отделением клиники проф. д-р Энтони Хо (Anthony Ho), врач, выполнивший первую в Германии пересадку стволовых клеток в 1985 году.
II. Университетская клиника Шарите
На базе клиники Шарите ведется активная научно-исследовательская деятельность. Ее специалисты работают в тесном сотрудничестве с такими ведущими научными институтами, как Общество Макса Планка, Общество им. Лейбница, Центр молекулярной медицины им. Макса Дельбрюка, Общество им. Фраунгофера и многими другими. Наравне с общими научными исследованиями здесь проводятся клинические, результаты которых применяются на практике: к ним относятся исследования Немецкого исследовательского центра ревматологии, Центра молекулярной и клинической кардиологии, Центр аллергологии Шарите и т.д.
Клиника гематологии, онкологии и иммунологии опухолей — это центр диагностики и терапии болезней кроветворной и лимфатической системы и злокачественных опухолей. Клиника предлагает своим пациентам стационарное и амбулаторное лечение.
Областью специализации этого отделения является лечение злокачественных новообразований, в частности гематологических: острой и хронической лейкемии, различных видов лимфомы, множественной миеломы, миелодиспластического и миелопролиферативного синдрома и пр.
Виды лечения: стандартная химиотерапия, таргетная химиотерапия с использованием антител, радиоиммунотерапия, аутологичная и аллогенная пересадка костного мозга (в частности с использованием миелоаблативного режима кондиционирования), клеточная иммунотерапия, регионарная (местная) химиотерапия.
Клиника принимает участие в клинических исследованиях на национальном и международном уровне, её сотрудники организуют собственные исследования и руководят ими. Они посвящены, в частности, лимфомам, лейкозу, запрограммированной гибели клеток, регуляции клеточного цикла для уничтожения атипичных клеток и пр.
Ещё одним направлением специализации клиники является паллиативная медицина и терапия заболеваний, связанных со свёртываемостью крови.
III. Клиника Мюнхенского университета LMU Гроссхадерн
Клиника Мюнхенского университета Людвига-Максимилиана — одна из лучших клиник Европы. Она занимает второе место в рейтинге немецких клиник по версии журнала Focus.
Терапия злокачественных заболеваний входит в число специализаций медицинского учреждения. Клиника ведёт активную клиническую и исследовательскую работу, в том числе на базе Междисциплинарного онкологического центра, который имеет сертификацию Немецкого общества по борьбе с раком (DKG).
В клинике проводится лечение лейкемии, лимфом, карцином и сарком, а также гематологических заболеваний доброкачественной природы. Возможно проведение лечения как в стационаре, так и амбулаторно. Клиника предлагает своим пациентам полный спектр диагностических и терапевтических услуг в области онкологии: от стандартной химиотерапии до онкопсихологии и инновационных методов лечения в рамках клинических исследований.

Стоимость лечения в Германии, безусловно, может быть выше в сравнении с Россией. Не в последнюю очередь это связано с необходимостью оформления виз, авиабилетов и пр. С другой стороны, уровень оказания врачебной помощи неизменно высок, поскольку лечение производится специалистами, прошедшими многолетнее общемедицинское и специализированное образование. Также стоит упомянуть высокотехнологичное оборудование и доступность новых методов лечения, которые могут ещё не применяться в России. Таким образом, соотношение цены и качества медицинских услуг в Германии является вполне приемлемым.
Читайте также:




