Уколы от онкологии ф
Боль является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Онкология и боль
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
К сведению
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
- Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
- Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов.
- Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
- Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
На заметку
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
- при слабой боли — неопиоидные анальгетики;
- при усилении — легкие опиоидные препараты;
- при сильной боли — наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень. Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри. Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Эпидуральная анестезия. Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Нейролизис через ЖКТ при помощи эндосонографии. Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути. Введение анальгетика происходит трансгастрально — через желудочно-кишечный тракт, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Введение препаратов в миофасциальные триггерные пункты. Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады. Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства. В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA). Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.
* Лицензия ЛО-77-01-017198 от 14 декабря 2018 года выдана Департаментом здравоохранения города Москвы.
Обезболивающая терапия при онкологических заболеваниях — один из ведущих методов паллиативной помощи. При правильном обезболивании на любых стадиях развития рака пациент получает реальную возможность сохранять приемлемое качество жизни. Но как должны назначаться обезболивающие препараты, чтобы не произошло необратимого разрушения личности наркотическими средствами, и какие альтернативы опиоидам предлагает современная медицина? Обо всем этом в нашей статье.
Боль как неизменный спутник рака
Боль при онкологии чаще возникает на поздних стадиях заболевания, вначале доставляя пациенту существенный дискомфорт, а впоследствии делая жизнь невыносимой. Около 87% раковых больных испытывают боли той или иной степени выраженности и нуждаются в постоянном обезболивании.
Онкологические боли могут быть вызваны:
- самой опухолью с поражением внутренних органов, мягких тканей, костей;
- осложнениями опухолевого процесса (некрозы, воспаления, тромбозы, инфицирование органов и тканей);
- астенизацией (запоры, трофические язвы, пролежни);
- паранеопластическим синдромом (миопатия, нейропатия и артропатия);
- противоопухолевой терапией (осложнение после хирургических операций, химиотерапии и лучевой терапии).
Онкологическая боль также может быть острой и хронической. Возникновение острой боли нередко свидетельствует о возникновении рецидива или распространении опухолевого процесса. Она, как правило, имеет ярко выраженное начало и требует короткого по времени лечения препаратами, дающими быстрый эффект. Хроническая боль при онкологии обычно необратима, имеет тенденцию к усилению и поэтому требует длительной терапии.
По интенсивности боль при раке может быть слабой, умеренной и сильной.
Онкологические боли также могут подразделяться на ноцицептивные и невропатические. Ноцицептивная боль вызывается повреждением тканей, мышц и костей. Невропатическая боль обусловлена поражением или раздражением центральной и/или периферической нервной системы.
Невропатические боли возникают спонтанно, без видимых причин и усиливаются при психоэмоциональных переживаниях. Во время сна они, как правило, ослабевают, тогда как ноцицептивная боль не изменяет своего характера.
Медицина позволяет достаточно эффективно управлять большинством видов боли. Одним из лучших способов контроля боли является современный комплексный подход, сочетающий медикаментозные и немедикаментозные методы обезболивания при раке. Роль обезболивания в терапии онкологических заболеваний является исключительно важной, поскольку боль у раковых больных не является защитным механизмом и не носит временного характера, причиняя человеку постоянные страдания. Обезболивающие препараты и методики применяют для того, чтобы предотвратить негативное воздействие боли на пациента и по возможности сохранить его социальную активность, создать приближенные к комфортным условия существования.
Всемирная организация здравоохранения (ВОЗ) разработала трехступенчатую схему обезболивания онкологических больных, в основе которой лежит принцип последовательности применения препаратов в зависимости от интенсивности боли. Очень важным является немедленное начало фармакотерапии при первых признаках появления боли, чтобы предупредить ее трансформацию в хроническую. Переход со ступени на ступень необходимо производить только в тех случаях, когда лекарственный препарат неэффективен даже в своей максимальной дозировке.
Внутримышечные инъекции наркотических анальгетиков очень болезненны и не обеспечивают равномерного всасывания препарата, поэтому этого способа следует избегать.
Для достижения максимального эффекта следует вместе с анальгезирующими средствами использовать и адъювантные, такие как кортикостероиды, нейролептики и антиконвульсанты. Они усиливают эффект обезболивания в том случае, если боль вызвана поражениями нервов и нейропатией. При этом доза обезболивающих может быть существенно уменьшена.
В оценке болевого синдрома врач также должен ориентироваться на следующие показатели состояния пациента:
- особенности роста опухоли и их связь с болевым синдромом;
- функционирование органов, влияющих на активность человека и качество его жизни;
- психическое состояние — тревожность, настроение, болевой порог, коммуникабельность;
- социальные факторы.
Кроме того, врач обязательно должен собрать анамнез и провести физикальное обследование, включающее:
- этиологию боли (рост опухоли, обострение сопутствующих заболеваний, осложнения в результате лечения);
- локализацию очагов боли и их количество;
- время появления боли и ее характер;
- иррадиацию;
- методы лечения боли в анамнезе;
- наличие депрессии и психологических расстройств.
При назначении обезболивания врачами иногда допускаются ошибки в выборе схемы, причина которых кроется в неправильном установлении источника боли и ее интенсивности. В некоторых случаях это происходит по вине пациента, который не хочет или не может правильно описать свои болевые ощущения. Среди типичных ошибок можно выделить:
- назначение опиоидных анальгетиков в тех случаях, когда можно обойтись менее сильными препаратами;
- неоправданное увеличение дозы;
- неправильный режим приема обезболивающих средств.
При грамотно выбранной схеме обезболивания не происходит разрушения личности пациента, при этом его общее состояние значительно улучшается.
Общее обезболивание (аналгезия) — это состояние, характеризующееся временным выключением болевой чувствительности всего организма, вызванное воздействием наркотических веществ на центральную нервную систему. Больной находится в сознании, но поверхностная болевая чувствительность отсутствует. Общее обезболивание устраняет осознанное восприятие боли, но не обеспечивает блокады ноцицептивных импульсов. Для общего обезболивания в онкологии применяются в основном фармакологические препараты, принимаемые перорально или путем инъекций.
Местное (регионарное) обезболивание основывается на блокировании болевой чувствительности на определенном участке тела пациента. Применяется для лечения болевых синдромов и в комплексной терапии травматического шока. Один из видов регионарной анестезии — блокада нервов местными анестетиками , при которой препарат вводится в область крупных нервных стволов и сплетений. При этом устраняется болевая чувствительность в области блокируемого нерва. Основные препараты — ксикаин, дикаин, новокаин, лидокаин.
Спинальное обезболивание — один из видов местной анестезии, при котором раствор препарата вводят в позвоночный канал. Анестетик действует на нервные корешки, в результате чего происходит анестезия части тела, находящейся ниже места прокола. В том случае, если относительная плотность введенного раствора меньше плотности спинномозговой жидкости, то возможно обезболивание и выше места пункции. Вводить препарат рекомендуется до позвонка Т12, поскольку в противном случае может произойти нарушение дыхания и деятельности сосудодвигательного центра. Точным показателем попадания обезболивающего препарата в позвоночный канал является вытекание жидкости из иглы шприца.
Эпидуральные методики — вид местного обезболивания, при котором анестезирующие средства вводятся в эпидуральное — узкое пространство, находящееся снаружи позвоночного канала. Обезболивание обуславливается блокадой спинномозговых корешков, спинальных нервов и непосредственным воздействием обезболивающих средств. При этом не оказывается воздействия ни на головной, ни на спинной мозг. Обезболивание захватывает большую зону, поскольку препарат опускается и поднимается по эпидуральному пространству на весьма значительное расстояние. Такой вид обезболивания может проводиться однократно через иглу шприца или многократно через установленный катетер. При подобном методе с использованием морфина требуется доза во много раз меньше дозы, применяемой при общем обезболивании.
Нейролизис . В тех случаях, когда больному показана постоянная блокада, проводится процедура нейролизиса нервов, основанная на денатурации белков. При помощи этилового спирта или фенола разрушаются тонкие чувствительные нервные волокна и другие виды нервов. Эндоскопический нейролизис показан при хроническом болевом синдроме. В результате процедуры возможно повреждение окружающих тканей и сосудов, поэтому он назначается только тем больным, у которых исчерпаны все другие возможности обезболивания и с предполагаемым сроком жизни не более полугода.
Введение препаратов в миофасциальные триггерные пункты . Триггерными пунктами называют небольшие уплотнения в мышечных тканях, возникающие в результате различных заболеваний. Боль возникает в мышцах и фасциях (тканевой оболочке) сухожилий и мышц. Для обезболивания применяют медикаментозные блокады с применением прокаина, лидокаина и гормональных средств (гидрокортизон, дексаметазон).
Вегетативные блокады являются одним из эффективных местных методов обезболивания при онкологии. Как правило, они используются при купировании ноцицептивной боли и могут применяться для любого отдела вегетативной нервной системы. Для проведения блокад используются лидокаин (эффект 2–3 часа), ропивакаин (до 2 часов), бупивакаин (6–8 часов). Вегетативные медикаментозные блокады также могут быть однократными или курсовыми в зависимости от тяжести болевого синдрома.
Нейрохирургические подходы применяются в качестве метода местного обезболивания при онкологии в том случае, когда паллиативные средства не справляются с болью. Обычно такое вмешательство применяется для разрушения путей, по которым болевые ощущения передаются от пораженного органа к головному мозгу. Этот метод назначается довольно редко, поскольку может вызвать серьезные осложнения, выражающиеся в нарушении двигательной активности или чувствительности определенных участков тела.
Анальгезия, контролируемая пациентом . По сути, к анальгезии такого типа можно отнести любой метод обезболивания, при котором больной сам контролирует потребление анальгетиков. Самая распространенная ее форма — это применение в домашних условиях ненаркотических препаратов типа парацетамола, ибупрофена и других. Возможность самостоятельно принимать решение об увеличении количества препарата или его замене в случае отсутствия результата дает пациенту ощущение владения ситуацией и снижает тревогу. В стационарных условиях под контролируемой анальгезией понимают установку инфузионного насоса, который подает больному дозу внутривенного или эпидурального обезболивающего каждый раз, когда тот нажимает кнопку. Количество подач лекарства в сутки ограничено электроникой, особенно это важно для обезболивания при помощи опиатов.
Обезболивание при онкологии — одна из важнейших проблем здравоохранения во всем мире. Эффективная борьба с болью является первоочередной задачей, сформулированной ВОЗ, наряду с первичной профилактикой, ранним выявлением и лечением заболевания. Назначение вида противоболевой терапии проводится только лечащим врачом, самостоятельный выбор препаратов и их дозировки недопустим.

- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
Болевой синдром при раке проявляется у 35–50% пациентов на ранних стадиях злокачественного процесса. По мере прогрессирования болезни уже до 80% чувствуют боль от умеренной до сильной. В терминальной стадии больно уже почти всем — 95% пациентов. Боль мешает спать, есть, двигаться, принимать осознанные решения, влияет на работу органов и систем.
В России есть специфические проблемы, связанные как с получением анальгетиков, особенно наркотических, так и с несоблюдением в некоторых медучреждениях рекомендаций ВОЗ по обезболиванию.
Сегодня постараемся разобраться, какие же лекарства кому и когда нужны, и как еще современная медицина умеет бороться с болью.
Что вообще такое — боль?
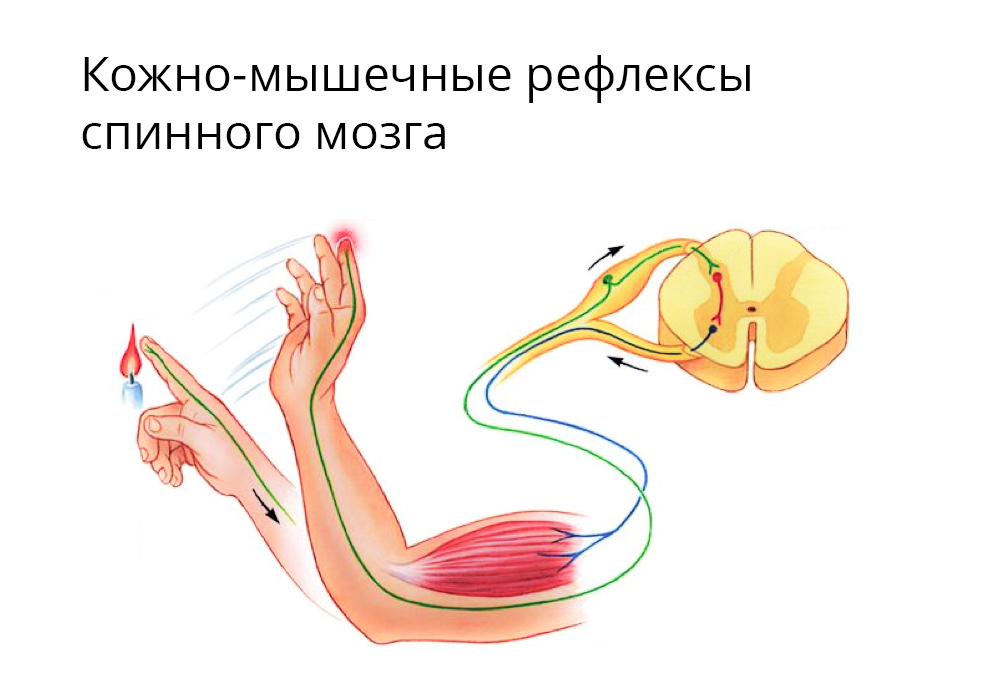
Рефлекс отдергивания — здоровая биологическая реакция на острую боль
Но в нездоровом организме онкологического пациента (а также пациента с сердечно-сосудистым заболеванием или ВИЧ, или, например, туберкулезом) боль утрачивает свою полезную сигнальную функцию и наоборот, мешает как основной терапии, так и оказанию паллиативной помощи. Пациент впадает в депрессивное состояние, теряет силы, необходимые для борьбы с болезнью. Хронический болевой синдром превращается в самостоятельную патологию, которую нужно отдельно лечить.
Именно поэтому более чем миллиону человек в России ежегодно требуется обезболивание. Причем от 400 до 800 тысяч из них (по разным подсчетам) нуждаются в опиоидных анальгетиках.
Что и почему болит при раке?
Чтобы разобраться, какой подход нужен для купирования боли, врачу-онкологу нужно понять ее причину и происхождение.
Одна из больших трудностей диагностики ЗНО (злокачественных новообразований) — у пациента часто сначала вообще ничего не болит. Опухоль банально может быть пока слишком маленькой.
Еще такое случается, если опухоль растет в неплотных тканях (таких как молочная железа) или увеличивается внутри полости органа (например, желудка). Также без боли могут развиваться те виды рака, при которых нет солидных первичных опухолей — лейкозы, злокачественные заболевания системы кроветворения.
В нашей практике были случаи, когда бессимптомно протекали даже IV стадии онкологических процессов — вплоть до появления множественных метастазов пациенту не было больно.
Во всех остальных случаях, когда боль присутствует, врачу важно знать, из-за чего она появилась. По причинам возникновения выделим три основных группы.
Схема прохождения ноцицептивного и других сигналов от внешних раздражителей
При онкологических заболеваниях ноцицептивная боль, чаще всего, является реакцией на саму опухоль или метастазы. Так, метастазы в позвоночнике могут давать прорывную, резкую боль при перемене положения тела пациентом.
Нейропатическая боль. Ее причина — нарушение в работе нервных структур — нервов, спинного или головного мозга. Сочетает два фактора: с одной стороны, интенсивность — пациенту очень больно, иногда не помогают даже сильнодействующие анальгетики. С другой стороны — затруднена локализация. В отличие от острой ноцицептивной боли, пациент часто не может сказать, где именно у него болит.
Такая боль бывает вызвана ростом опухоли или метастаза, когда они давят, например, на позвоночник или защемляют нервные корешки. Также причиной, к несчастью, могут быть и побочные эффекты противоопухолевого лечения.
Дисфункциональная боль. Тот случай, когда органические причины боли отсутствуют, но она не уходит: например, опухоль уже удалили, заживление после операции прошло, а боль осталась. Бывает, что боль, по оценке самого пациента, гораздо сильнее, чем должна быть при его состоянии здоровья.
В таких случаях необходимо учитывать психологическое состояние пациента. Сильный стресс может заметно повлиять на изменения восприятия, вплоть до полностью психогенных болей.
Наша клиническая практика показывает, насколько сильно помогает в подобных случаях знание онкопсихологии. В России далеко не все врачи уделяют ей должное внимание, хотя именно в такой ситуации она помогает стабилизировать состояние пациента и уменьшить его мучительный болевой синдром.
- боль во время заживления после операций;
- спазмы и судороги;
- изъязвление слизистых;
- суставные и мышечные боли;
- кожные воспаления, дерматиты.
Сколько боли, в баллах?
Для выбора адекватной анальгезии врач должен понимать, насколько человеку больно, постараться понять, где именно болит и как долго. От этого зависят назначения в рецепте на обезболивание. Кроме уточняющих вопросов о характере и локализации боли, врач обязательно оценивает ее интенсивность.
Во всем мире для этого используют шкалы НОШ (нумерологическая оценочная шкала) и ВАШ (визуально-аналоговая шкала), либо гибридные варианты — в зависимости от возраста и состояния пациента. Совсем маленьким детям и очень пожилым людям, а также пациентам с когнитивными нарушениями бывает сложно ответить на стандартные вопросы. Иногда приходится работать с такими только по поведению и выражению лиц.

Шкала оценки боли от 0 (ничего не болит) до 10 (нестерпимо больно)
Важно при этом получить как можно больше дополнительной информации: если пациент считает, что терпеть — достойное занятие, а жаловаться — недостойное, или выяснится, что у пациента были периоды злоупотребления и зависимостей, это может внести коррективы в терапию болевого синдрома.
Мы уже затронули тему работы с психологическим состоянием больного, и коснемся ее еще раз — об этом важно помнить и врачам, и близким пациента. ВОЗ даже ввела для этого специальное понятие: суммарная боль. Она охватывает не только физические раздражители, но и эмоциональные и социальные негативные аспекты жизни пациента.
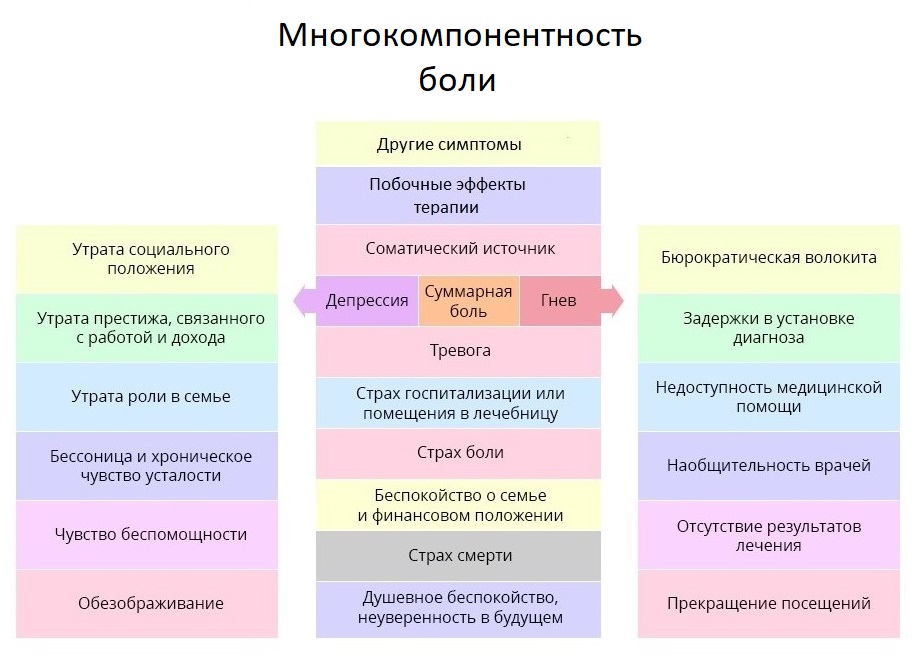
Чем лечат боль при раке, или куда ведет лестница обезболивания
Наверное, каждый врач считает более правильными и удачными те препараты, которые оказались наиболее действенными в его личном практическом опыте. Но любой онколог, стремясь купировать болевой синдром, должен помнить про рекомендации ВОЗ для лечения онкологических болей.
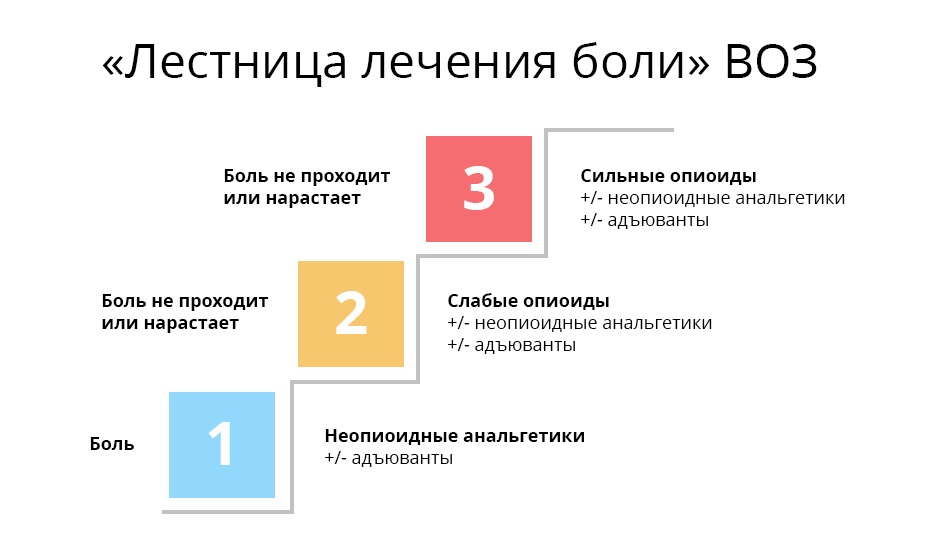
Первая ступень. При слабой боли начинают с ненаркотических анальгетиков и нестероидных противовоспалительных средств и препаратов (НПВС/НПВП). Это привычные безрецептурные парацетамол, ибупрофен, аспирин и др. При мышечной и суставной боли назначают диклофенак и др.
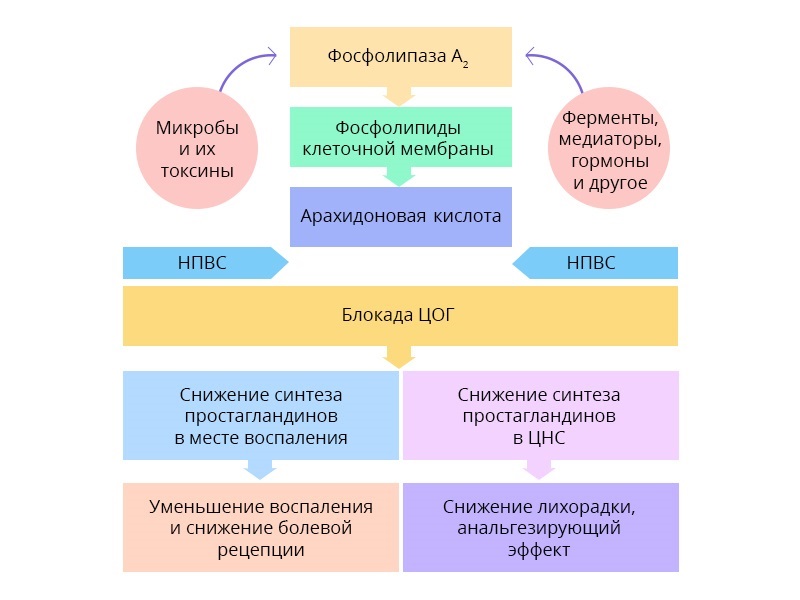
Схема действия НПВС — они блокируют фермент циклооксигеназу, снижая синтез простагландинов, тем самым уменьшая чувствительность болевых рецепторов.
Такие препараты не вызывают привыкания и зависимости, но в большой дозировке могут навредить ЖКТ, поэтому бесконечно и бесконтрольно дозу увеличивать нельзя, чтобы не усложнить ситуацию желудочным кровотечением.
Эндорфины — нейромедиаторы, одна из функций которых — тормозить передачу слабых болевых импульсов из спинного мозга в головной. Это позволяет нам не плакать от боли каждый раз, когда мы ставим локти на стол или спрыгиваем с высоты полуметра. Но при интенсивной боли выработка эндорфинов уменьшается. Опиоидные рецепторы освобождаются, нервные импульсы не тормозятся, человек испытывает боль.
Трамадол принимают вместе с анальгином, парацетамолом и другими медикаментами первой ступени — эффект получается комплексным: одновременное воздействие и на центральную, и на периферическую нервную систему.
Важно, что трамадол, хотя и является опиатом — относится к ненаркотическим анальгетикам. Пациенту проще его получить и не нужно бояться потенциальной зависимости.
Третья ступень. На этой ступени оказываются врач и его пациент, когда ему уже перестали помогать слабые опиаты. В дело вступают сильные опиаты, основной — морфин. Сильные опиаты связываются с опиоидными рецепторами гораздо надежнее слабых, поэтому действуют мощнее. Однако, такой эффект стоит дорого: эти препараты уже могут вызывать зависимость — но только, если употреблять их неправильно и бесконтрольно.
Важно, что на каждой ступени может использоваться так называемая адъювантная, то есть вспомогательная, терапия. Адъювантные препараты не обезболивают самостоятельно, но в сочетании с основными анальгетиками либо усиливают их действие, либо нивелируют побочные эффекты. В эту группу входят антидепрессанты, кортикостероиды, противорвотные и противосудорожные, антигистаминные и т. д.
Почему так важно соблюдать рекомендации и принципы ВОЗ?
Таким образом, ВОЗ дает основные принципы и рекомендации для плавного перехода со ступеньки на ступеньку, которые помогают избегать тупика в терапии — когда боль усиливается, а средств борьбы с ней уже не осталось.
Такое случается, если онколог назначает опиоидные препараты раньше времени или в дозе больше необходимого. Если прыгнуть с кеторола на промедол (как, к сожалению, делают некоторые врачи — кто по неопытности, кто из-за отсутствия нужных препаратов), то сначала эффект может превзойти ожидания. Но затем получается, что боль станет требовать увеличения дозировки быстрее, чем предписано безопасным режимом. Ступеньки закончатся раньше, чем вы пройдете нужное количество шагов. В этом случае врач сам у себя отнимает средства лечения.
Что, кроме уколов?
Строго говоря, как раз уколы, сиречь инъекции, в современном обезболивании стараются не использовать. Выбирать для обезболивания самый болезненный метод введения как-то нелогично.
Поэтому все популярнее сейчас Трансдермальный метод введения — в виде пластырей.
В отличие от инъекций — максимально удобен для пациента. У него есть свои ограничения, конечно — по температуре тела, по количеству подкожно-жировой клетчатки, но в большинстве случаев он хорош:
- препарат (обычно фентанил) высвобождается постепенно, хватает на 72 часа;
- не требует контролировать время приема таблеток или введения препаратов;
- исключает передозировку (это важно для наркотического анальгетика).
Фентаниловый пластырь — сильное, безопасное и комфортное обезболивание
Эпидуральная анестезия. Да, ее делают не только беременным. Те же препараты, что при спинальной анестезии, вводят в полость между твердой мозговой оболочкой и стенками позвоночного канала. Эпидуральная анестезия используется на поздних стадиях, при метастатическом поражении костей, когда боль не снимается инъекциями и препаратами перорально.
Паллиативная химио-, таргетная и лучевая терапия. Она используется не с целью разрушить опухоль, а с целью просто сделать ее меньше, чтобы освободить сдавленные нервные узлы, вызывающие боль.
Нейрохирургические методы. Нейрохирург надрезает корешки спинномозговых или черепных нервов. Это не приводит к утрате двигательной активности (хотя может потребовать реабилитации), но мозг лишается возможности получать болевые сигналы по этому пути.
Радиочастотная абляция (РЧА). В первом нашем посте, про паллиативную медицину, мы прикрепляли видео о том, как этот метод помог пациентке избавиться от болевого синдрома на последней стадии рака. Тогда РЧА применялась для того, чтобы разрушить метастазы, давившие на нервные корешки спинного мозга.
В случаях же, когда разрушить метастазы или саму опухоль невозможно, РЧА можно использовать для разрушения проводящих нервных путей. Это похоже на предыдущий вариант, только хирург действует не скальпелем, а специальной иглой, разогретой радиочастотными колебаниями до высокой температуры.
Нейролизис при помощи эндосонографии. Нейролизис — это разрушение нервного пути, проводящего боль, с помощью специальных химических растворов. Под контролем ультразвука эндоскоп подводят точно к чревному (солнечному) нервному сплетению через ЖКТ и разрушают часть нервных волокон. Обезболивающий эффект от процедуры наступает в 90% случаев при раке желудка или, например, поджелудочной железы. Сохраняется результат процедуры от месяца до года в редких случаях. Все зависит от скорости развития опухоли. При том, что в случае с применением препаратов-анальгетиков, их пришлось бы применять еженедельно.
Вертебропластика. Этот способ можем пояснить на живом примере из собственной практики. Повреждение позвоночника метастазами приводит к разрушению тела позвонка. Костная структура позвонка деформируется, происходит компрессия (сдавливание) спинномозговых корешков. Возникает корешковый компрессионный сидром, который сопровождается сильными болями. Вертебропластика укрепляет тело пораженного позвонка, чтобы он перестал давить на нервные корешки.
Операция малоинвазивная, ее проводят под местным обезболиванием и контролем компьютерной томографии. В тело позвонка вводится специальная игла-канюля, одновременно специальным инструментов восстанавливается высота позвонка. В полость позвонка вводится костный цемент. Результат вмешательства также контролируется КТ исследованием. В 98% случаев вертебропластика устраняет болевой синдром сразу же после окончания операции. Период реабилитации минимальный, через пару часов пациент может принимать вертикальное положение.
Так что, вариантов помочь пациенту с болевым синдромом у хорошего онколога сегодня много. Мы убеждены, что вне зависимости от стадии его рака, человек может максимально долго иметь нормальное качество жизни, без ограничений и страданий.
Главная боль — несовершенство системы
Проблема недостаточного обеспечения сильными анальгетиками больных с тяжелыми диагнозами — одна из самых, уж извините, больных проблем в российской онкологии в частности и паллиативной медицине в целом.
После самоубийства контр-адмирала Апанасенко в 2014 начались какие-то подвижки, но далеко не все так радужно, как обещалось.
Чтобы страха, а значит, и потенциальной ненужной боли, не осталось, давайте разъясним, какой порядок действий, нужный для получения наркотического препарата.
Кто выписывает рецепт?
- врач-онколог,
- участковый терапевт,
- врач любой специальности, который прошел обучение работе с наркотическими и психотропными веществами.
Сколько действует рецепт?
Нужно ли сдавать ампулы?
Нет. По закону, никто не вправе требовать от пациента или его родных сдавать использованные ампулы, пластыри и упаковки от наркотических анальгетиков.
Может кто-то из родственников получить рецепт и препарат от имени больного?
- Чтобы выписать рецепт, врач должен провести осмотр. Но если пациент не может добраться до больницы, он имеет право вызвать врача на дом.
- За печатью все же придется отправить кого-то из близких в поликлинику — печать лечебного учреждения на рецепте обязательна.
- Получить препарат в специально указанной аптеке может как сам пациент, так и его доверенное лицо (с паспортом и копией паспорта пациента)
Что делать, если возникли сложности с получением обезболивающего?
- Звонить на горячую линию Министерства здравоохранения: 8-800-200-03-89,
- Росздравнадзора: 8-800-500-18-35,
- В страховую компанию, у которой оформлен ваш полис ОМС.
В заключение хочется как-то обобщить все сказанное по этой тяжелой теме:
Пусть у вас еще очень-очень долго ничего не болит!
Читайте также:





