У моей лейкоз т бластный

-
5 минут на чтение

- Что это такое
- Причины
- Неблагоприятный радиационный фон
- Химические соединения
- Вирусные возбудители
- Генетические патологии
- Симптомы
- Стойкое малокровие
- Геморрагический синдром
- Гиперпластические нарушение внутренних органов
- Болевой синдром
- Появление лейкемид
- Диагностирование
- Лечение
- Осложнения
- Выживаемость
- Профилактика Т-клеточного лейкоза
Что это такое
Т-клеточный лейкоз известен под названием лимфома. Он представляет собой раковую опухоль, состоящую из лимфоцитов категории CD-4. Чаще всего она развивается по причине патогенного воздействия вируса Т-клеточного лейкоза.
При отсутствии надлежащего лечения прогрессирование болезни ведёт к нарушениям работы органов, систем и кожных покровов и разрушению суставов и костей. Возможно появление гиперкальциемии. Во время диагностирования в крови пациента обнаруживаются атипично изменённые лимфоциты.
Наиболее высокий порог распространённости отмечается в южной части Японии, на территории островов Карибского бассейна, на берегах Тихого океана и среди жителей Африканского материка. Мужская половина человечества подвержена к развитию данного типа лейкоза больше, чем женщины. Особенно подвержены заражению наркоманы и иные лица, ведущие асоциальный образ жизни.
Причины
Т-клеточный лейкоз развивается при наличии сразу нескольких факторов.
Роль радиационного излучения в провоцировании возникновения рака крови подтверждается на основании выявления внезапного скачка заболеваемости лейкозом среди жителей Японии, после ядерного поражения городов Хиросима и Нагасаки.
Также имеются сведения о повышении числа больных с Т-клеточным лейкозом среди людей, получавших ранее курс радиотерапии в целях борьбы с имеющимися у них онкологическими новообразованиями.
Наиболее ярко выраженным онкогенным воздействием обладают нефтепродукты. Эти вещества широко используются в индустриальных целях. Соединения бензола и иных нефтепродуктов легко попадают внутрь человеческого тела во время дыхания и сквозь кожные покровы.
Это химическое вещество скапливается в нервных и жировых тканях. Другими химическими соединениями, влияние которых способно приводить к формированию лейкемии, являются пестициды, содержащие галогены, моющие средства и лакокрасочная продукция.
Также установлено, что причиной развития лейкемии могут стать химиотерапевтические фармацевтические вещества, применяющиеся в медицине в целях борьбы с лимфогранулематозом.
Вирус Т-клеточного лейкоза имеет в себе гены, способные при соприкосновении со здоровыми лейкоцитами крови превращать их в раковые.
Лейкозы тесно связаны с наличием таких генетических патологий, как врожденные расстройства деятельности иммунной системы. Поэтому немалую значимость в развитии Т-клеточного лейкоза играет наследственный фактор.
Симптомы
У подавляющего большинства лиц с лейкозом на начальной стадии развития комбинация симптомов может отличаться. Количество и интенсивность симптомов в каждом конкретном случае будет зависеть от состояния иммунной системы и уровня общей физической подготовки человека.
И всё же, в большинстве случаев люди, страдающие Т-клеточным лейкозом, отмечают у себя один или несколько из симптомов.
Это состояние вызывается подавлением процесса выработки эритроцитов. Она сочетается со стойким незначительным повышением температуры тела, постоянной подавленностью и быстрой утомляемостью, регулярными приступами общего недомогания, потерей сознания и предобморочными состояниями.
Малое количество зрелых тромбоцитов становится причиной кровоизлияний на кожных покровах и слизистых оболочках, которые могут принимать форму как мелких вкраплений, так и обширных участков. Запущенный геморрагический синдром может стать причиной необъяснимых синяков на коже и сильных кровотечений.
Атипично изменённые лейкоциты приводят к увеличению размеров лимфатических узлов, а также печени и селезёнки.
Продолжительная интоксикация организма становится причиной постоянных болей в суставах и костях. Из-за расстройства функционирования иммунной системы больные лейкемией чаще обычного страдают вирусными, инфекционными и бактериальными заболеваниями, что также усугубляет проявления болевого синдрома.
Признаком запущенной стадии лейкоза принято считать появление на поверхности кожных покровов лейкемид – твердых коричневых либо красноватых пятен.
Диагностирование
При начальной стадии течения болезни зачастую раковых клеток в крови ещё очень мало. Чтобы выявить болезнь на ранней стадии, необходимо расширенное исследование клеток гранулярных лейкоцитов при помощи специальных микроскопов.
Если результат исследования выявит, что количество гранулярных клеток существенно превышает установленную норму, то для подтверждения диагноза больному будет назначена проточная цитометрия крови.

- Онкогематология
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Процент схожести лейкоцитов определяют с помощью исследования Т-клеточного рецептора – молекуле, отличающей отдельный лейкоцит от всей остальной лейкоцитарной массы. Проводят данное исследование в лабораториях молекулярно-генетических исследований.
С целью подтверждения наличия заболевания пациенту могут быть назначены дополнительные исследования. В их числе общий анализ крови, патоморфологичское исследование кожных покровов, биохимический анализ, иммуно-ферментный анализ крови и иммунный блоттинг.
Лечение
В наше время пользуется популярностью такой способ лечения Т-клеточного лейкоза, как химиотерапевтическая терапия, заключающаяся в приёме сильнодействующих фармацевтических препаратов. Эти лекарства должны приниматься курсом в виде таблеток и капсул, назначенных лечащим врачом. При отсутствии результатов лечение пациента будет проводиться в стационаре с помощью внутривенных либо внутримышечных инъекций
Ещё один действенный метод – это лучевая терапия. Данный способ лечения лейкозов включает в себя применение рентгеновских лучей или иных видов радиационного излучения.
При необходимости пациенту может быть проведено трансплантирование стволовых клеток. Данный вид вмешательства предназначается для замены патологически изменённых лейкоцитов крови здоровыми клетками.
Осложнения
Анемия – неизменное последствие пациентов, страдающих лейкозом. Данное заболевание формируется потому, что поражение костного мозга постепенно сводит на нет возможности для нормального процесса кроветворения.
Эритроциты формируются из лейкемических нормобластов, лейкоз же нарушает процесс нормального формирования эритроидных клеток – предшественников эритроцитов. Всё это приводит к малоэффективному протеканию гемопоэза, из-за чего эритроциты циркулируют в крови более короткий срок.
Нередко у пациентов, страдающих Т-клеточным лейкозом, отмечается и тромбоцитопения. Причина данного состояния связана с поражением костного мозга и резким снижением активности тромбоцитов, что постепенно приводит к появлению геморрагических проявлений.

- Онкогематология
![]()
Ольга Владимировна Хазова- 5 декабря 2019 г.
Через определённый период времени из-за неполноценности лейкоцитов у пациентов развивается существенное снижение иммунитета, что приводит к повышению чувствительности перед вирусными, микозными и бактериальными возбудителями.
Геморрагические проявления приводят к увеличению печени и селезёнки. При запущенных стадиях заболевания нередко отмечается инфаркт селезенки, требующей отдельной симптоматической терапии.
В числе наиболее частых осложнений при средних и тяжёлых стадиях лейкозов возможно также появление инфильтраций во внутренних органах и в спинном мозге, что приводит к серьёзным нарушениям функционирования различных органов и систем.
В наиболее запущенных стадиях Т-клеточного лейкоза возможно формирование такого состояния, как гиперпуринемия.
Последующая стадия лейкоза — нефропатия, в наиболее запущенной стадии у пациентов нередко отмечается бластный криз.
Выживаемость
Многие дети до 5 лет с диагнозом Т-клеточный лейкоз при наличии должного лечения живут весь период борьбы с болезнью без каких бы то ни было осложнений. В случае если по завершении лечения заболевание никак не проявляет себя в течении 5 лет и более, ребёнок может считаться выздоровевшим.
При проявлениях рецидивирующего Т-клеточного лейкоза достичь ремиссии может быть несколько сложнее. При повторном возникновении болезни спасти жизнь ребёнку и стабилизировать его состояние здоровья в силах трансплантации спинного мозга, которая помогает вторично победить рак у 65%.
Опыт показывает, что одновременное проведение Т–клеточной иммунотерапии и лучевого лечения не только продлевает жизнь людям, но и в разы уменьшает скорость прогрессирования онкологического заболевания и возможных осложнений.
Кроме того, успех лечения зависит от целого ряда факторов, включая эмоциональное состояние самого больного, а также его близких родственников и друзей. При наличии поддержки и умении сохранять положительный настрой шансов на излечение всегда больше.
Профилактика Т-клеточного лейкоза
Обратиться за врачебной помощью следует в случае выявления одного или нескольких симптомов лейкоза. Для недопущения дальнейшего распространения заболевания крови стоит обследовать всех членов семьи, а также половых партнеров больного. Следует помнить, что лица, страдающие Т-клеточным лейкозом, либо страдавшие им в прошлом, не должны быть в числе доноров.
Виды лейкозов - острые и хронические
Анатомия и физиология костного мозга
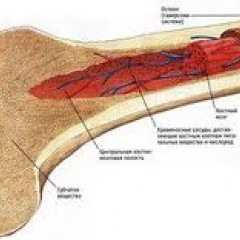
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
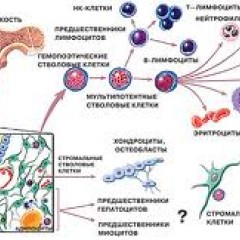
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы - по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток - предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
- Полихимиотерапия, применяется с целью противоопухолевого действия:
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.
Острый лимфобластный лейкоз – злокачественное поражение системы кроветворения, сопровождающееся неконтролируемым увеличением количества лимфобластов. Проявляется анемией, симптомами интоксикации, увеличением лимфоузлов, печени и селезенки, повышенной кровоточивостью и дыхательными расстройствами. Из-за снижения иммунитета при остром лимфобластном лейкозе часто развиваются инфекционные заболевания. Возможно поражение ЦНС. Диагноз выставляется на основании клинических симптомов и данных лабораторных исследований. Лечение – химиотерапия, радиотерапия, пересадка костного мозга.
МКБ-10
- Причины острого лимфобластного лейкоза
- Симптомы острого лимфобластного лейкоза
- Диагностика острого лимфобластного лейкоза
- Лечение и прогноз при остром лимфобластном лейкозе
- Цены на лечение
Общие сведения
Острый лимфобластный лейкоз (ОЛЛ) – самое распространенное онкологическое заболевание детского возраста. Доля ОЛЛ составляет 75-80% от общего количества случаев болезней системы кроветворения у детей. Пик заболеваемости приходится на возраст 1-6 лет. Мальчики страдают чаще девочек. Взрослые пациенты болеют в 8-10 раз реже детей. У пациентов детского возраста острый лимфобластный лейкоз возникает первично, у взрослых нередко является осложнением хронического лимфоцитарного лейкоза. По своим клиническим проявлениям ОЛЛ схож с другими острыми лейкозами. Отличительной особенностью является более частое поражение оболочек головного и спинного мозга (нейролейкоз), при отсутствии профилактики развивающееся у 30-50% пациентов. Лечение осуществляют специалисты в области онкологии и гематологии.
В соответствии с классификацией ВОЗ различают четыре типа ОЛЛ: пре-пре-В-клеточный, пре-В-клеточный, В-клеточный и Т-клеточный. В-клеточные острые лимфобластные лейкозы составляют 80-85% от общего количества случаев заболевания. Первый пик заболеваемости приходится на возраст 3 года. В последующем вероятность развития ОЛЛ повышается после 60 лет. Т-клеточный лейкоз составляет 15-20% от общего количества случаев болезни. Пик заболеваемости приходится на возраст 15 лет.

Причины острого лимфобластного лейкоза
Непосредственной причиной острого лимфобластного лейкоза является образование злокачественного клона – группы клеток, обладающих способностью к неконтролируемому размножению. Клон образуется в результате хромосомных аберраций: транслокации (обмена участками между двумя хромосомами), делеции (утраты участка хромосомы), инверсии (переворота участка хромосомы) или амплификации (образования дополнительных копий участка хромосомы). Предполагается, что генетические нарушения, вызывающие развитие острого лимфобластного лейкоза, возникают еще во внутриутробном периоде, однако для завершения процесса формирования злокачественного клона нередко требуются дополнительные внешние обстоятельства.
В числе факторов риска возникновения острого лимфобластного лейкоза обычно в первую очередь указывают лучевые воздействия: проживание в зоне с повышенным уровнем ионизирующей радиации, радиотерапию при лечении других онкологических заболеваний, многочисленные рентгенологические исследования, в том числе во внутриутробном периоде. Уровень связи, а также доказанность наличия зависимости между различными лучевыми воздействиями и развитием острого лимфобластного лейкоза сильно различаются.
Так, взаимосвязь между лейкозами и лучевой терапией в наши дни считается доказанной. Риск возникновения острого лимфобластного лейкоза после радиотерапии составляет 10%. У 85% пациентов болезнь диагностируется в течение 10 лет после окончания курса лучевой терапии. Связь между рентгенологическими исследованиями и развитием острого лимфобластного лейкоза в настоящее время остается на уровне предположений. Достоверных статистических данных, подтверждающих эту теорию, пока не существует.
Вероятность развития острого лимфобластного лейкоза повышается при контакте матери с некоторыми токсическими веществами в период гестации, при некоторых генетических аномалиях (анемии Фанкони, синдроме Дауна, синдроме Швахмана, синдроме Клайнфельтера, синдроме Вискотта-Олдрича, нейрофиброматозе, целиакии, наследственно обусловленных иммунных нарушениях), наличии онкологических заболеваний в семейном анамнезе и приеме цитостатиков. Некоторые специалисты отмечают возможное негативное влияние курения.
Симптомы острого лимфобластного лейкоза
Болезнь развивается стремительно. К моменту постановки диагноза суммарная масса лимфобластов в организме может составлять 3-4% от общей массы тела, что обусловлено бурной пролиферацией клеток злокачественного клона на протяжении 1-3 предыдущих месяцев. В течение недели количество клеток увеличивается примерно вдвое. Различают несколько синдромов, характерных для острого лимфобластного лейкоза: интоксикационный, гиперпластический, анемический, геморрагический, инфекционный.
Интоксикационный синдром включает в себя слабость, утомляемость, лихорадку и потерю веса. Повышение температуры может провоцироваться как основным заболеванием, так и инфекционными осложнениями, которые особенно часто развиваются при наличии нейтропении. Гиперпластический синдром при остром лимфобластном лейкозе проявляется увеличением лимфоузлов, печени и селезенки (в результате лейкемической инфильтрации паренхимы органов). При увеличении паренхиматозных органов могут появляться боли в животе. Увеличение объема костного мозга, инфильтрация надкостницы и тканей суставных капсул могут становиться причиной ломящих костно-суставных болей.
О наличии анемического синдрома свидетельствуют слабость, головокружения, бледность кожи и учащение сердечных сокращений. Причиной развития геморрагического синдрома при остром лимфобластном лейкозе становятся тромбоцитопения и тромбозы мелких сосудов. На коже и слизистых выявляются петехии и экхимозы. При ушибах легко возникают обширные подкожные кровоизлияния. Наблюдаются повышенная кровоточивость из ран и царапин, кровоизлияния в сетчатку, десневые и носовые кровотечения. У некоторых больных острым лимфобластным лейкозом возникают желудочно-кишечные кровотечения, сопровождающиеся кровавой рвотой и дегтеобразным стулом.
Иммунные нарушения при остром лимфобластном лейкозе проявляются частым инфицированием ран, царапин и следов от уколов. Могут развиваться различные бактериальные, вирусные и грибковые инфекции. При увеличении лимфатических узлов средостения отмечаются нарушения дыхания, обусловленные уменьшением объема легких. Дыхательная недостаточность чаще обнаруживается при Т-клеточном остром лимфобластном лейкозе. Нейролейкозы, спровоцированные инфильтрацией оболочек спинного и головного мозга, чаще отмечаются во время рецидивов.
При вовлечении ЦНС выявляются положительные менингеальные симптомы и признаки повышения внутричерепного давления (отек дисков зрительных нервов, головная боль, тошнота и рвота). Иногда поражение ЦНС при остром лимфобластном лейкозе протекает бессимптомно и диагностируется только после исследования цереброспинальной жидкости. У 5-30% мальчиков появляются инфильтраты в яичках. У пациентов обоих полов на коже и слизистых оболочках могут возникать багрово-синюшные инфильтраты (лейкемиды). В редких случаях наблюдаются выпотной перикардит и нарушения функции почек. Описаны случаи поражений кишечника.
С учетом особенностей клинической симптоматики можно выделить четыре периода развития острого лимфобластного лейкоза: начальный, разгара, ремиссии, терминальный. Продолжительность начального периода составляет 1-3 месяца. Преобладает неспецифическая симптоматика: вялость, утомляемость, ухудшение аппетита, субфебрилитет и нарастающая бледность кожи. Возможны головные боли, боли в животе, костях и суставах. В период разгара острого лимфобластного лейкоза выявляются все перечисленные выше характерные синдромы. В период ремиссии проявления болезни исчезают. Терминальный период характеризуется прогрессирующим ухудшением состояния больного и завершается летальным исходом.
Диагностика острого лимфобластного лейкоза
Диагноз выставляют с учетом клинических признаков, результатов анализа периферической крови и данных миелограммы. В периферической крови пациентов с острым лимфобластным лейкозом выявляются анемия, тромбоцитопения, повышение СОЭ и изменение количества лейкоцитов (обычно – лейкоцитоз). Лимфобласты составляют 15-20 и более процентов от общего количества лейкоцитов. Количество нейтрофилов снижено. В миелограмме преобладают бластные клетки, определяется выраженное угнетение эритроидного, нейтрофильного и тромбоцитарного ростка.
В программу обследования при остром лимфобластном лейкозе входят люмбальная пункция (для исключения нейролейкоза), УЗИ органов брюшной полости (для оценки состояния паренхиматозных органов и лимфатических узлов), рентгенография грудной клетки (для обнаружения увеличенных лимфоузлов средостения) и биохимический анализ крови (для выявления нарушений функции печени и почек). Дифференциальный диагноз острого лимфобластного лейкоза проводят с другими лейкозами, отравлениями, состояниями при тяжелых инфекционных заболеваниях, инфекционным лимфоцитозом и инфекционным мононуклеозом.
Лечение и прогноз при остром лимфобластном лейкозе
Основой терапии являются химиопрепараты. Выделяют два этапа лечения ОЛЛ: этап интенсивной терапии и этап поддерживающей терапии. Этап интенсивной терапии острого лимфобластного лейкоза включает в себя две фазы и длится около полугода. В первой фазе осуществляют внутривенную полихимиотерапию для достижения ремиссии. О состоянии ремиссии свидетельствуют нормализация кроветворения, наличие не более 5% бластов в костном мозге и отсутствие бластов в периферической крови. Во второй фазе проводят мероприятия для продления ремиссии, замедления или прекращения пролиферации клеток злокачественного клона. Введение препаратов также осуществляют внутривенно.
Продолжительность этапа поддерживающей терапии при остром лимфобластном лейкозе составляет около 2 лет. В этот период больного выписывают на амбулаторное лечение, назначают препараты для перорального приема, осуществляют регулярные обследования для контроля над состоянием костного мозга и периферической крови. План лечения острого лимфобластного лейкоза составляют индивидуально с учетом уровня риска у конкретного больного. Наряду с химиотерапией используют иммунохимиотерапию, радиотерапию и другие методики. При низкой эффективности лечения и высоком риске развития рецидивов осуществляют трансплантацию костного мозга. Средняя пятилетняя выживаемость при В-клеточном остром лимфобластном лейкозе в детском возрасте составляет 80-85%, во взрослом – 35-40%. При Т-лимфобластном лейкозе прогноз менее благоприятен.
Читайте также:



