У кого чаще развивается острый лейкоз
Острый лейкоз – онкологическое заболевание кроветворной системы, отличающееся стремительным развитием и поражающее в основном детей и людей молодого возраста. Патология зарождается в клетках спинного мозга, откуда с током периферической крови распространяется по организму. Статистика летальности при остром лейкозе очень высокая, несмотря на то, что современная онкология научилась лечить эту болезнь.
В основе зарождения и механизма развития патологического, несущего серьёзную угрозу жизни, состояния, лежит злокачественное перерождение и неконтролируемый рост стволовой клетки, которая после полного созревания преобразуется в кровяные тельца – лимфоциты, эритроциты и тромбоциты. Острый лейкоз, или рак крови, как называют это заболевание в быту, носит клоновый характер, то есть может развиться из одной поражённой кроветворной клетки, которая после мутации даёт начало появлению множества клонов с такими же признаками злокачественности. Малигнизированные клетки очень быстро делятся и в короткие сроки замещают все кроветворные структуры костного мозга, вытеснив здоровые клеточные элементы.
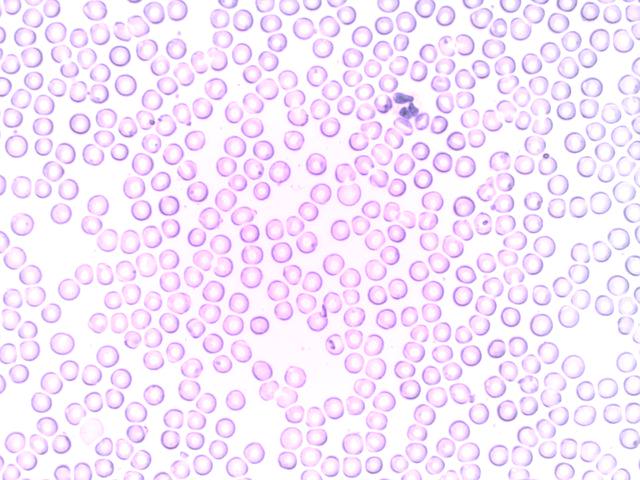
Патологическое состояние имеет некоторые особенности в механизме развития, которые заключаются в следующем?
- Зарождение острого лейкоза начинается в коммитированных (имеющих заданное направление в дальнейшем функционировании, т. е. полностью готовых стать лейкоцитами, тромбоцитами или эритроцитами) клетках. Данный фактор объясняет разнообразие клиники заболевания.
- Незрелые, бластные клетки, очень быстро делятся, в результате чего в костном мозге человека в короткие сроки происходит образование обширного опухолевого клона с новыми свойствами.
- Не имеющее способности к нормальному функционированию атипичное новообразование способствует развитию многочисленных негативных проявлений острого лейкоза, среди которых чаще всего встречаются геморрагический синдром (нарушение свёртываемости крови, сопровождающееся обширными кровотечениями и подкожными кровоизлияниями) и анемия.
Быстро прогрессирующий острый лейкоз начинает рано метастазировать. Бластные клетки распространяются с током периферической крови за пределы кроветворных органов, вследствие чего происходит инфильтрация лимфатических узлов, слизистых оболочек, кожных покровов и внутренних органов, чаще всего печени и селезёнки.
Острый лейкоз у детей
С острыми злокачественными поражениями органов кроветворения маленькие пациенты попадают в онкологические клиники намного чаще, чем взрослые. Эту негативную особенность можно объяснить только тем, что в раннем детстве происходит окончательное формирование всех систем организма, которые не полностью созрели во время внутриутробного развития (костный мозг, клетки которого принимают непосредственное участие в развитии острого лейкоза, как раз и относится к этой категории).
Онкологическое заболевание имеет некоторые особенности, связанные с детским возрастом:
- больше всего подвержены острому лейкозу дети с синдромом Дауна и малыши, мамы которых во время вынашивания ребёнка не отказались от имеющихся у них пагубных пристрастий;
- детский острый лейкоз имеет более агрессивное течение, чем у взрослых и отличается резистентностью к противоопухолевой терапии, а также высокой летальностью;
- частота возникновения заболевания такой этиологии составляет в детском возрасте примерно 30% от всех раковых поражений;
- чаще всего первые и тревожные симптомы онкологии крови у детей проявляются в возрасте от 2 до 5 лет.
Классификация острого лейкоза
Подобрать оптимальную программу при острых формах лейкоза можно только в том случае, когда полностью известен характер опасной болезни. Для его выявления проводятся диагностические исследования, результаты которых систематизированы в международной FAB-классификации.
Полностью в ней разобраться может только опытный гематоонколог, но для общих сведений стоит назвать 2 основные формы острого лейкоза, являющиеся самыми распространёнными:
- Острый лимфобластный лейкоз (ОЛЛ). Для этой формы недуга характерно неконтролируемое деление незрелых лимфоцитов и образование малых, больших или имеющих изменённую цитоплазму бластных клеток кроветворной системы.
- Острый нелимфобластный лейкоз (ОНЛ). В эту категорию входят: миелобластный лейкоз, предшественниками которого являются гранулоциты (зернистые лейкоциты), мегакариобластный лейкоз, развивающийся из незрелых тромбоцитов и монобластный, провоцируемый активным делением моноцитов, тип лейкоза.
Все подвиды острого лейкоза требуют определённой терапии, т. к. отличаются по генетическим, иммунологическим и морфологическим свойствам.
Причины, провоцирующие развитие острого лейкоза
По какой причине кроветворные клетки, продуцирование которых большей частью происходит в костном мозге, начинают мутировать, до сих пор не известны. Большинство учёных склоняется к непосредственному влиянию генетического фактора, но, как показывают статистические данные, он не играет основополагающей роли, т. к. значительное количество людей с плохой наследственностью доживает до глубокой старости, так и не почувствовав на себе симптомы острого лейкоза. Хотя основные причины онкологического заболевания кроветворной системы и периферической крови не выявлены, у специалистов есть все доводы, указывающие на факторы риска, повышающие шансы начала патологического процесса и ускоряющие его прогрессирование.
К ним относятся:
- Радиационное, химическое или токсилогическое воздействие. Шансы заболеть острым лейкозом повышаются у людей, проживающих в районах с неблагоприятной экологической обстановкой, вблизи крупных заводов или атомных электростанций.
- Патологии, связанные с изменением хромосомного набора (болезнь Клайнфельтера, синдром Дауна и др.). Эти причины являются основным фактором риска развития острого лейкоза у детей.
- Влияние патогенных вирусов. Некоторые вирусные инфекции (герпес, грипп) повышают риски аномального ответа иммунной системы на возбудителей этих заболеваний.
Отмечается влияние на развитие острого лейкоза и наличие в анамнезе человека заболеваний крови (некоторых видов анемии, миелодисплазии). В большинстве случаев, как показывает клиническая практика, острый лейкоз развивается под одновременным влиянием нескольких причин, усугубляющих друг друга, например воздействие неблагоприятной экологической обстановки усиливается при наличии у человека наследственной предрасположенности к онкологическим поражениям.
Симптомы, указывающие на развитие острой лейкемии
Распознать на стадии зарождения острую форму лейкоза очень сложно, т. к. первые проявления патологического состояния нельзя назвать специфическими. Они больше напоминают развитие обычной простуды, поэтому ощутившие их люди не стремятся посетить специалиста, а начинают самостоятельно лечить так называемое простудное заболевание. Симптомы, появление которых должно вызвать у человека тревогу, появляются уже после того, как опухолевый процесс, поразивший кроветворные клетки костного мозга, начнёт прогрессировать. Но и на этом этапе не поздно затушить развитие болезни.
Экстренно обратиться к специалисту следует при появлении одного или нескольких признаков из следующего ряда:
- неожиданное появление суставных или костных болей, возникающих не только при совершении движений, но и в состоянии покоя;
- кровоточивость дёсен, частые и обильные носовые кровотечения, появление на коже синячков без механического воздействия;
- выраженное увеличение лимфоузлов без приобретения ими болезненности;
- постоянная бледность или явная желтушность кожных покровов;
- необъяснимое появление кардиоваскулярных расстройств (приглушённые тоны сердца, тахикардия, в редких случаях расширение границ сердечной мышцы).
После перехода острого лейкоза в метастатическую стадию у детей и взрослых возможно появление признаков, свидетельствующих о нарушениях в функционировании ЦНС. Их наличие указывает на то, что произошло метастазирование бластных клеток их кроветворных органов в нервную систему.
Важно! При появлении этих признаков ни в коем случае нельзя заниматься самолечением. Единственно правильное решение, которое может принять в этом случае человек, это обращение за профессиональной медицинской консультацией. Только своевременное выявление и начало лечения прогрессирующего острого лейкоза позволит достигнуть длительной ремиссии.
Как проводят диагностику лейкозов?
Диагноз острый лейкоз не может быть поставлен только на основании наличия у пациента специфических клинических проявлений, т. к. они могут свидетельствовать о развитии в системе кровообращения других, менее опасных, заболеваний. Для того, чтобы подтвердить онкологию кроветворных тканей, необходимо получение чёткого подтверждения наличия соответствующих заболеванию морфологических и гистологических признаков, а именно наличие в костном мозге и периферической крови бластных клеток.
Диагностика острого лейкоза состоит из нескольких этапов:
- Лабораторные исследования крови. Это диагностическое мероприятие необходимо для выявления изменений в количественном соотношении кровяных телец. Общий анализ крови берут у пациента в динамике (еженедельно) на протяжении определённого периода времени, что позволяет избежать ошибки при установлении диагноза.
- Гистологическая диагностика. Её проводят в онкогематологическом отделении, куда больной помещается на несколько дней, необходимых для проведения этого исследования. У человека с подозрением на острый лейкоз берут из тазовых костей пункцию костного мозга. Данное исследование позволяет выявить степень дифференцировки кроветворных клеток и уточнить вид развивающегося лейкоза.
- Инструментальные исследования. Их проведение необходимо для выявления процесса метастазирования и определения степени вовлеченности в онкологический процесс внутренних органов. Основными инструментальными методиками при острых формах лейкоза считаются УЗИ брюшной полости, рентген грудной клетки и компьютерная или магнитно-резонансная томография.
Методы лечения острого лейкоза
Острый лейкоз лечат в основном с помощью химиотерапии, т. к. резекция опухоли, при нахождении её в кровяном русле или костном мозге, невозможна. Для получения от терапии высокой результативности противоопухолевые препараты назначаются в различных комбинациях, в зависимости от формы развивающейся болезни и состояния пациента. Применение химиотерапии преследует цель полного уничтожения мутировавших кроветворных клеток.
Лучшего терапевтического результата при остром лейкозе возможно достигнуть в том случае, когда проведение химии включает в себя несколько этапов:
- Индукционная терапия. Самое интенсивное лечение, продолжающееся до 6 недель. Обычно после проведённого курса наступает ремиссия, но она, при прекращении лечения, будет только видимой, то есть облегчение состояния продлится несколько дней, а затем негативная симптоматика возобновится с новой силой.
- Закрепляющая терапия. Цель данного курса – уничтожение оставшихся в организме после первого этапа лечения злокачественных клеток крови, чаще всего лейкоцитов. Этот курс лечения очень длительный. Его продолжительность может достигать 3-х лет.
Индукционная терапия проводится обычно в стационарных условиях, т. к. препараты, назначаемые при ней, способствуют угнетению выработки лейкоцитов, что может привести к явному ухудшению самочувствия онкологического больного, а закрепляющую разрешено выполнять дома, но с обязательным плановым посещением гематоонколога для сдачи крови.
Отличные лечебные результаты при остром лейкозе показывает трансплантация клеток костного мозга (замена бластных на здоровые, взятые от донора). Чтобы предупредить инфильтрацию опухолевых структур в здоровые ткани внутренних органов, многим пациентам назначают курсы радиотерапии.
Прогноз на выздоровление
Ответа на вопрос, о том, сколько остаётся жить при остром лейкозе, не существует. Длительность жизненного срока зависит не только от врача, но и от пациента. Если почувствовавший недомогание человек своевременно обратился за медицинской помощью и стал беспрекословно выполнять все рекомендации лечащего врача, в 90% случаев он достигнет полного выздоровления. При позднем обращении к гематоонкологу или игнорировании традиционных методов терапии, когда из-за страха перед негативными последствиями химии предпочтение отдаётся самостоятельному народному лечению или обращению к так называемым знахарям, благоприятный прогноз ждать не приходится. Большинство пациентов с острым лейкозом умирают в течение 5 лет после выявления заболевания.
Важно! Если человеку поставили диагноз острый лейкоз, не стоит сразу унывать и прощаться с жизнью. Эта болезнь, хоть и очень тяжёлая, но при правильном терапевтическом подходе вполне излечимая. Современные протоколы лечения, назначаемые каждому пациенту индивидуально, позволяют достигнуть высокой эффективности, а в случае наступления длительной ремиссии (рецидив не отмечается 5 и более лет) шансы на возвращение болезни практически полностью исключаются, и человек считается условно выздоровевшим.
Отвечаем на самые важные вопросы про лейкоз
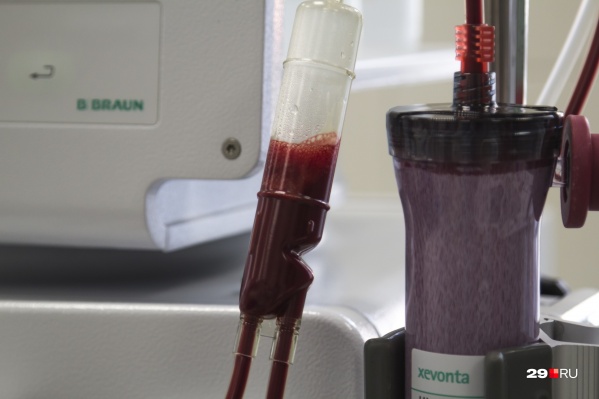
" title="Показать лейкоз может исследование периферической крови
" itemprop="contentUrl">
Показать лейкоз может исследование периферической крови
Фото: Сергей Яковлев
В сентябре мы познакомились с архангелогородкой Вероникой Рожновской, жизнь которой изменилась, когда у её дочери Даши диагностировали лейкоз. Девочка в тот момент училась в пятом классе, а на недомогания врачи не обращали должного внимания. Специалисты отмечают, что рак крови действует тем агрессивнее, чем моложе организм, который поражает болезнь. На другие важные вопросы об этом раке отвечают профессор кафедры онкологии и медицинской радиологии Уральского государственного медицинского университета Сергей Берзин и гематолог из Уфы Нэлли Янтурина.
Лейкоз — опухолевое заболевание клеток крови. При лейкозе происходит патологическая трансформация лейкоцитов и их бесконтрольное деление. В итоге они замещают собой нормальные клетки костного мозга, из которых образуются циркулирующие в крови лейкоциты, эритроциты и тромбоциты.
При хронических лейкозах деление клеток идёт медленнее, и клиника тоже развивается с меньшей скоростью. Лейкозный клон током крови разносится по всей кроветворной ткани. Органами-мишенями, где откладываются метастазы, становятся почки и кости. Оседая в костной ткани, эти клетки, по-другому они называются миеломные, нарушают ее структуру. Это может проявляться частыми переломами, болью в позвоночнике, ребрах. Хронические лейкозы могут годами протекать без каких-либо явных отклонений в самочувствии, тогда выявить их можно только при исследовании крови.
Начало заболевания нередко протекает без выраженных симптомов. Больные отмечают общую слабость, утомляемость, неопределенную боль в костях, непостоянную температуру по вечерам в пределах 37,1–38 градусов. Но уже в этот период у некоторых больных можно обнаружить небольшое увеличение лимфатических узлов, селезенки. В анализе крови тоже будут изменения — повышение или снижение количества лейкоцитов, анемия.
Лейкоз может проявляться разнообразными симптомами. При острой форме пациенты могут жаловаться, что стали часто простывать, у них возникли инфекционные осложнения или синяки на теле, а кого-то будет беспокоить резкая потеря веса, появление шишек на теле или увеличение лимфоузлов.
Симптомы лейкоза неспецифичны, они таковы:
- слабость;
- головокружения;
- высокая температура без явных на то причин;
- боли в руках и ногах;
- кровотечения.
При замещении патологически размножающимися лейкоцитами других клеток крови на первое место выходят анемии и кровотечения из-за уменьшения числа других клеток крови — эритроцитов и тромбоцитов. Из-за накопления лейкоцитов в лимфоузлах, печени или селезёнке эти органы могут увеличиться, но обнаружить эти симптомы уже может только врач.
При лейкозе субстратом опухоли является костный мозг, который находится во всех трубчатых и плоских костях. Здесь же развиваются предшественники крови: эритроциты, лейкоциты и тромбоциты. Когда в ткани начинают развиваться опухолевые клетки, места для нормальных здоровых клеток крови просто не остается. Если в случае с раком желудка пораженный участок можно удалить, вовремя провести химиотерапию и добиться длительной ремиссии, то при раке крови такая тактика не приемлема.
Есть формы острого лейкоза, которые могут развиваться с первых дней жизни человека. Хроническим формам лейкоза подвержены люди старшего возраста. Чем моложе возраст, тем агрессивнее протекает болезнь, но при современных методиках лечения больной может жить до 5–7 лет. На течение хронического миелолейкоза (и это научно доказано) большое влияние оказывает состояние нервной системы больного — если есть стрессы, депрессии, люди сгорают буквально на глазах.
Лечение лейкоза — это достаточно длительный процесс. В среднем на достижение ремиссии при острых лейкозах уходит от 3 месяцев до 2–3 лет.
Первый и самый сложный этап в лечении острого лейкоза — это интенсивная химиотерапия, с помощью которой мы должны убить опухолевые клетки. Пациенты должны находиться в специальном асептическом блоке, в котором созданы стерильные условия, чтобы исключить их контакт с любой инфекцией. Больные в этот момент не имеют никаких собственных факторов защиты, потому что кроветворение у них пострадало от самой болезни и применяемых химиопрепаратов. Для закрепления результатов терапии после этапа восстановления (или поддержки ремиссии) принимается решение о необходимости трансплантации костного мозга.
Пересадку можно делать, если пациента ввели в ремиссию. Она бывает двух видов: аутотрансплантация, когда пересаживается костный мозг самого больного, и аллотрансплантация, в этом случае ткани забирают у донора.
В первом случае у пациента из вены берется периферическая кровь, из нее при помощи сепаратора извлекают стволовые клетки, консервируют и передают на хранение в банк. Затем пациенту проводят сильнейшую химиотерапию, а следом проводят пересадку — так же, через вену, вводят стволовые клетки, и они начинают творить новое потомство. Технически это выглядит как переливание крови. Пересадка может быть сделана и при хроническом лейкозе.
Аллотрансплантация дает хорошие результаты, если доноры — родные сестра или брат, у них самый близкий фенотип. Пересадка даже от двоюродных родственников не всегда бывает столь успешна, но все равно это шанс на то, что человек будет жить.
Лучшие доноры костного мозга — это мужчины в возрасте 30–40 лет, семейные, имеющие постоянное место работы. Желательно — на промышленном производстве, на заводах. Практика показывает, что именно такие люди относятся к донорству с наибольшей ответственностью.
Женщина тоже может стать донором костного мозга. Но здесь важно учесть, что после родов и беременностей в крови у женщин циркулируют антитела, и их лейкоциты уже настроены бороться с чужеродными антигенами. Поэтому результат пересадки может оказаться хуже.
Это крайне опасное состояние для здоровья и жизни. Если страдает концентрации лимфоцитов или лейкоцитов — наблюдается снижение иммунитета. Возможна гибель от простой простуды. Таких вариантов десятки и все имеют неблагоприятный исход.
Потому –то так важно своевременно обнаружить патологический процесс и начать его лечение, сначала симптоматическое, поскольку причины зачастую установить невозможно.
Прогнозы во всех случаях довольно туманны. Конечные перспективы зависят от типа патологического процесса, его агрессивности, скорости развития и формы.
Занимается расстройством врач-гематолог. По потребности привлекают онкологов и прочих специалистов.
Разновидности острого лейкоза
В зависимости от того, какие клетки поражаются (миелопоэзного или лимфопоэзного ростка), выделяют два основных вида острого лейкоза:
- ОЛЛ – острый лимфобластный лейкоз.
- ОМЛ – острый миелобластный лейкоз.
ОЛЛ чаще развивается у детей (80% всех острых лейкозов), а ОМЛ – у людей старшего возраста.
Существует и более детальная классификация острых лейкозов, которая учитывает морфологические и цитологические особенности бластов. Точное определение вида и подвида лейкоза необходимо врачам для выбора тактики лечения и составления прогноза для больного.
Стадии заболевания
В отличие от большинства раковых заболеваний органов, лейкозы имеют три основных стадии.
- На первом этапе мутация только начинает развиваться, у человека появляются первые признаки болезни, а состав крови еще не успел слишком сильно измениться. Лечение наиболее простое, а прогнозы благоприятнее, чем на остальных стадиях, но диагностика может быть затруднена.
- Вторая стадия называется развернутой. Происходит нарастание симптоматики, начинает страдать иммунитет, возможно образование метастазов в органах. На этом этапе лейкозы также поддаются лечению: можно добиться временной или стойкой ремиссии.
- Третья стадия – терминальная. Мутации становятся необратимыми, возможна только поддерживающая терапия.
Наиболее хорошие результаты дает вмешательство на ранних этапах, так что знать, что такое лейкемия крови и как она себя проявляет, необходимо не только врачам. Своевременный поход к врачу существенно увеличивает шансы.
Причины острых лейкозов
Изучение проблемы острых лейкозов – это одно из приоритетных направлений современной медицинской науки. Но, не смотря на многочисленные исследования, точные причины возникновения лейкемий до сих пор не установлены. Ясно лишь то, что развитие недуга тесно связано с факторами, способными вызывать мутацию клеток. К таким факторам можно отнести:
- Наследственную склонность. Некоторые варианты ОЛЛ практически в 100% случаев развиваются у обоих близнецов. Кроме того, не редкими являются случаи возникновения острой лейкемии у нескольких членов семьи.
- Воздействие химических веществ (в частности бензола). ОМЛ может развиться после химиотерапии, проведенной по поводу другого заболевания.
- Радиоактивное облучение.
- Гематологические заболевания – апластическую анемию, миелодисплазию и т.п.
- Вирусные инфекции, а вероятнее всего аномальный иммунный ответ на них.
Однако в большинстве случаев острой лейкемии врачам так и не удается выявить факторы, спровоцировавшие мутацию клеток.
Симптомы острого лейкоза
В течение острого лейкоза выделяют пять стадий:
- Предлейкоз, который часто остается незамеченным.
- Первую атаку – острую стадию.
- Ремиссию (полную или неполную).
- Рецидив (первый, повторный).
- Терминальную стадию.
С момента мутации первой стволовой клетки (а именно с одной клетки все и начинается) до появления симптомов острого лейкоза в среднем проходит 2 месяца. За это время в костном мозге накапливаются бластные клетки, не дающие созревать и выходить в кровяное русло нормальным форменным элементам крови, вследствие чего появляются характерные клинические симптомы недуга.
- Лихорадка.
- Ухудшение аппетита.
- Боль в костях и суставах.
- Бледность кожи.
- Повышенная кровоточивость (геморрагии на коже и слизистых, носовые кровотечения).
- Безболезненное увеличение лимфатических узлов.
Эти признаки очень напоминают острую вирусную инфекцию, поэтому не редко больных лечат от нее, а в ходе обследования (включающего общий анализ крови) обнаруживают ряд изменений, характерных для острого лейкоза.
В целом картина болезни при острой лейкемии определяется доминирующим синдромом, их выделяют несколько:
- Анемический (слабость, одышка, бледность).
- Интоксикационный (ухудшение аппетита, лихорадка, снижение массы, потливость, сонливость).
- Геморрагический (гематомы, петехиальная сыпь на коже, кровотечения, кровоточивость десен).
- Костно-суставный (инфильтрация надкостницы и суставной капсулы, остеопороз, асептический некроз).
- Пролиферативный (увеличение лимфатических узлов, селезенки, печени).
Помимо этого, очень часто при острых лейкозах развиваются инфекционные осложнения, причиной которых является иммунодефицит (в крови недостаточно зрелых лимфоцитов и лейкоцитов), реже – нейролейкемия (метастазирование лейкозных клеток в головной мозг, которое протекать по типу менингита или энцефалита).
Описанные выше симптомы нельзя оставлять без внимания, поскольку своевременное выявление острого лейкоза значительно повышает эффективность противоопухолевого лечения и дает шанс больному на полное выздоровление.
Симптоматика
Лейкоз на разных этапах своего развития проявляет себя по-разному. Кстати, именно от стадии рака крови зависит, сколько живут больные. На первоначальном этапе болезнь острого типа проявляет себя таким образом:
Чаще всего на начальных стадиях заболевание редко диагностируется, потому симптомы очень схожи с другими, менее опасными состояниями.
Изменения клеток крови при наличии рака
Когда же болезнь набирает обороты, то появляются более серьезные признаки, например: тошнота, которая время от времени сопровождается головокружениями и рвотными позывами, внезапные случаи укачивания в транспорте, интенсивное выделение пота ночью, ну и то, что нельзя не заметить – стремительное снижение массы тела.
Приведенные ниже признаки свидетельствуют о том, что рак крови острого типа перешел в свою последнюю и самую опасную 4 стадию, в условиях которой сколько живут, зависит от скорости оказанной медицинской помощи. В данном случае показатель выживаемости близится к нулю. Итак, больному требуется срочная госпитализация, если у него:
- синеют губы и ноги;
- модифицируются все уровни сознания;
- ощущается боль в сердце, в виде тесноты и давления в груди;
- температура тела выше 38 градусов;
- ЧСС зашкаливает;
- в брюшной полости ощущаются толчки;
- сильно течет кровь и не останавливается.
Диагностика острого лейкоза
Диагностика острой лейкемии состоит из нескольких этапов:
- На первом этапе проводится общий анализ крови (в динамике). Повторные исследования необходимы для исключения ошибки. В анализе больных острым лейкоза обнаруживается изменение соотношения клеточных элементов и появление бластов.
- Следующий этап диагностики, который проводится в специализированном онкогематологическом отделении, заключается в исследовании костного мозга с обязательным цитохимическим анализом (окрашиванием мазков крови и костного мозга специальными красителями, которые позволяют продифференцировать клетки и установить вид лейкоза). Далее для уточнения диагноза проводится иммунофенотипирование бластов, а также цитогенетический анализ для выявления хромосомных аномалий. По рекомендациям ВОЗ, диагноз острый лейкоз ставится при обнаружении в костном мозге более 20% бластных клеток.
- Третий этап диагностики – определение степени вовлечения в патологический процесс внутренних органов. Для этого проводится рентгенография грудной клетки, УЗИ внутренних органов, диагностическая люмбальная пункция и другие исследования при наличии показаний.
Лечение острого лейкоза
Существует два метода лечения острых лейкозов: многокомпонентная химиотерапия и трансплантация костного мозга. Протоколы лечения (схемы назначения лекарственных препаратов) при ОЛЛ и ОМЛ применяются различные.
Первый этап химиотерапии – это индукция ремиссии, основная цель которой заключается в уменьшении количества бластных клеток до необнаруживаемого доступными методами диагностики уровня. Второй этап – консолидация, направленная на ликвидацию оставшихся лейкозных клеток. За этим этапом следует реиндукция – повторение этапа индукции. Помимо этого, обязательным элементом лечения является поддерживающая терапия оральными цитостатиками.
Выбор протокола в каждом конкретном клиническом случае зависит от того, в какую группу риска входит больной (играет роль возраст человека, генетические особенности заболевания, количество лейкоцитов в крови, реакция на проводимое ранее лечение и т.п.). Общая длительность химиотерапии при острых лейкозах составляет около 2 лет.
Критерии полной ремиссии острой лейкемии (все они должны присутствовать одновременно):
- отсутствие клинических симптомов недуга;
- обнаружение в костном мозге не более 5% бластных клеток и нормальное соотношение клеток других ростков кроветворения;
- отсутствие бластов в периферической крови;
- отсутствие экстрамедуллярных (то есть расположенных за пределами костного мозга) очагов поражения.
Химиотерапия, хотя и направлена на излечение больного, очень негативно действует на организм, поскольку токсична. Поэтому на ее фоне у больных начинают выпадать волосы, появляется тошнота, рвота, нарушения функционирования сердца, почек, печени. Чтобы своевременно выявлять побочные действия лечения и следить за эффективностью терапии, всем больным необходимо регулярно сдавать анализы крови, проходить исследования костного мозга, биохимический анализ крови, ЭКГ, ЭхоКГ и т.д. После завершения лечения больные также должны оставаться под медицинским наблюдением (амбулаторным).
Немаловажное значение в лечении острых лейкозов имеет сопутствующая терапия, которая назначается в зависимости от появившихся у больного симптомов. Пациентам может потребоваться переливание препаратов крови, назначение антибиотиков, дезинтоксикационное лечение для уменьшения интоксикации, обусловленной заболеванием и применяемыми химиопрепаратами. Помимо этого, при наличии показаний проводится профилактическое облучение головного мозга и эндолюмбальное введение цитостатиков для предупреждения неврологических осложнений.
Также очень важен правильный уход за больными. Их необходимо оберегать от инфекций, создавая условия жизни, наиболее приближенные к стерильным, исключая контакты с потенциально заразными людьми и т.д.
Путь к излечению
Лечение включает в себя три этапа. Первый подразумевает интенсивную терапию нарушений костномозгового кровоснабжения. Химиотерапия помогает ликвидировать бластные клетки. Конечно, цитостатики небезопасны, однако альтернативу ещё не разработали.
Затем следует закрепление ремиссии, длящееся около полугода. Пациенту назначаются процедуры и препараты, направленные на предотвращение размножения раковых клеток, от которых не удалось избавиться в процессе химиотерапии. Последний этап подразумевает поддерживающую терапию.
Грамотное лечение действительно способно продлить жизнь. Есть немало людей, которых не сломило даже такое тяжелое заболевание, как острый лейкоз крови. Сколько живут, отзывы врачей и пациентов не помогут установить однозначно, но важно помнить, что с этим недугом стоит бороться, не сдаваясь. И тогда рак отступит.
Когда у взрослого человека диагностируют рак, это потрясение и большое горе, но если онкология обнаруживается у ребёнка — это огромная трагедия. Лейкемия или лейкоз — это рак крови, при котором поражается костный мозг и система кроветворения. Из-за одной мутирующей клетки, превратившейся в злокачественную, которая беспрерывно делится, вытесняя собой здоровые. Различают две формы течения болезни хроническую и острую, вторая в большинстве случаев развивается именно у детей. Ежегодно в Российской Федерации диагностируют лейкемию примерно у пяти тысяч детей и подростков, в возрасте до 18 лет. В среднем, эта цифра составляет 15-17 человек на сто тысяч населения.
Трансплантация костного мозга
Больным острыми лейкозами пересаживают костный мозг, потому что только в нем есть стволовые клетки, которые могут стать родоначальниками форменных элементов крови. Трансплантация, проводимая таким пациентам, должна быть аллогенной, то есть от родственного или неродственного совместимого донора. Показана эта лечебная процедура и при ОЛЛ, и при ОМЛ, причем пересадку желательно осуществлять во время первой ремиссии, особенно если есть высокий риск рецидива – возвращения болезни.
При первом рецидиве ОМЛ трансплантация вообще является единственным спасением, поскольку выбор консервативного лечения в таких случаях весьма ограничен и часто сводится к паллиативной терапии (направленной на улучшение качества жизни и облегчение состояния умирающего человека).
Противопоказания к трансплантации костного мозга:
- Серьезные нарушения функции внутренних органов.
- Острые инфекционные заболевания.
- Рецидив лейкоза, неподдающийся лечению.
- Пожилой возраст.
Лечебная тактика
Лечение проводят в стерильных условиях стационара, потому что пациент особо подвержен бактериям и инфекциям. Необходима обработка ротовой полости, половых органов и пролежней для предотвращения присоединения патогенной микрофлоры.
Клинические рекомендации основываются на соблюдении высококалорийной богатой витаминами диете. Пища не должна вызывать брожения. Исключаются жирные сорта мяса, копчёная и жареная пища. Строго запрещено употребление спиртосодержащих напитков. Разрешено есть растительную пищу после термической обработки, варёную рыбу и птицу, каши и травяные чаи.
Основное лечение заключается в проведении комплексной химиотерапии, продолжительность которой занимает до 6-ти недель. После достижения ремиссии курс приёма препаратов продолжается в домашних условиях. Следующие 3 года пациент принимает противорецидивные лекарства.
При вторичных новообразованиях применяют лучевую терапию. Метод уничтожает аномальные клетки и устраняет болевые ощущения в теле больного.
Действия врачей направлены на достижение ремиссии, закрепление результата и поддержание эффекта.
Масштабное развитие атипичных клеток и полное поражение костного мозга требует трансплантации донорского материала. Метод проводят путём интенсивной химиотерапии, направленной на уничтожение собственного кроветворного органа. В этот период человек лишается иммунитета и организм не в силах бороться с простейшими инфекциями. Поэтому пациента содержат в специализированном стерильном блоке, доступ в который имеет только медперсонал. Помещение обрабатывается дезинфицирующими средствами. Малейший контакт с внешним миром может стать причиной скоропостижной смерти.
Забор донорского материала проводят из кости бедра или ребра. Введение новых клеток происходит как при переливании крови. Катетер вводят в артерию.
Донорами могут стать близкие родственники или посторонние люди, однако подходящий биоматериал тяжело найти. Для этой роли лучше всего подходят однояйцевые близнецы.
Процент выживших после проведения трансплантации – 50%. Организм остальных пациентов не принимает чужой материал, и развиваются осложнения.
Прогноз при лейкозе
На прогноз влияют следующие факторы:
- возраст больного;
- вид и подвид лейкоза;
- цитогенетические особенности заболевания (например, наличие филадельфийской хромосомы);
- реакция организма на химиотерапию.
Прогноз у детей с острой лейкемией намного лучше, чем у взрослых. Связано это, во-первых, с более высокой реактогенностью детского организма на лечение, а во-вторых, с наличием у пожилых пациентов массы сопутствующих заболеваний, не позволяющих проводить полноценную химиотерапию. Кроме того, взрослые пациенты чаще обращаются к врачам, когда заболевание уже запущенно, к здоровью же детей родители относятся обычно более ответственно.
Если же оперировать цифрами, то пятилетняя выживаемость при ОЛЛ у детей, по разным данным, составляет от 65 до 85%, у взрослых – от 20 до 40%. При ОМЛ прогноз несколько отличается: пятилетняя выживаемость отмечается у 40-60% пациентов моложе 55 лет, и всего у 20 % больных старшего возраста.
Подводя итог, хочется отметить, что острый лейкоз – это тяжелая болезнь, но излечимая. Эффективность современных протоколов ее лечения достаточно высокая, а рецидивы недуга после пятилетней ремиссии практически никогда не возникают.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
39, всего, сегодня
(51 голос., средний: 4,45 из 5)
На заметку
Достижения отечественной онкогематологии, прежде всего детской, стали возможны благодаря вниманию государства к этой отрасли медицины.
В России программы неродственного донорства костного мозга только зарождаются — такие пересадки стали делать всего лет 10 назад. В масштабах страны их ничтожно мало — не более 70–80 в год. Всего в стране 13 клиник имеют лицензии на трансплантацию, и есть 70–75 сертифицированных врачей-гематологов, онкологов и трансфузиологов, которые могут проводить эту процедуру. Одно из самых крупных отделений трансплантации — открывшийся в 2011 году в Москве Научно-клинический центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачёва.
Читайте также:

