У кого была гемангиома на ушной раковине
Что такое гемангиома, люди узнают, только столкнувшись с этим неприятным диагнозом. Заболевание относят к разделу онкологии и характеризуют, как доброкачественную опухоль, что развивается из клеток внутренней оболочки сосудов и эндотелия. В большинстве случаев, гемангиома на коже проявляется и прорастает в подкожную жировую клетчатку, реже формируется на внутренних органах паренхиматозного типа — печень, почки, очень редко отмечается на костях. Болезнь имеет наследственную расположенность и приводит к летальному исходу, если не осуществляется своевременное лечение.
- Что такое гемангиома?
- Причины возникновения
- Симптомы
- Виды гемангиом
- Методы лечения
Что такое гемангиома?

Как выглядит гемангиома, вы можете посмотреть на множестве интернет сайтов, внешне она очень напоминает большую родинку, что возвышается над поверхностью кожи. Размещается новообразование в виде одиночной структуры, очень редко отмечаться многочисленное поражение кожи. У людей может быть гемангиома любой локализации — на лбу, веках, в области волосяного покрова на голове, возле носа, на щеках, а также на конечностях и остальных частях тела, включая область гениталий.
Никогда не развивается гемангиома на коже возле ушной раковины. Если у вас отмечается новообразование в данной области, то необходимо пройти диагностику еще раз, вполне вероятно, что это бородавка или невус, но не гемангиома.
Гемангиомы не перерождаются в злокачественную опухоль и не метастазируют, угрозу человеческому организму они несут, когда начинают увеличиваться в размерах. Большие опухоли нарушают функциональность рядом находящихся органов. Гемангиома шеи вызывает приступы удушья у человека, и нарушает прохождение еды по пищеводу. При образовании опухоли на веке, человек не может нормально открывать глаз, соответственно снижается зрение. Если имеет место крупно сосудистая гемангиома, существует большая вероятность, что она перекроет ток крови и спровоцирует инсульт или инфаркт. Увеличенная в размерах гемангиома волосистой части головы, может быть травмирована расческой. При надрыве образования, отмечается сильное кровотечение, купировать которое можно, только в условиях стационара. Есть также большая вероятность попадания бактериальной инфекции при надрыве опухолей, и распространение ее с током крови ко всем остальным органам.
Причины возникновения
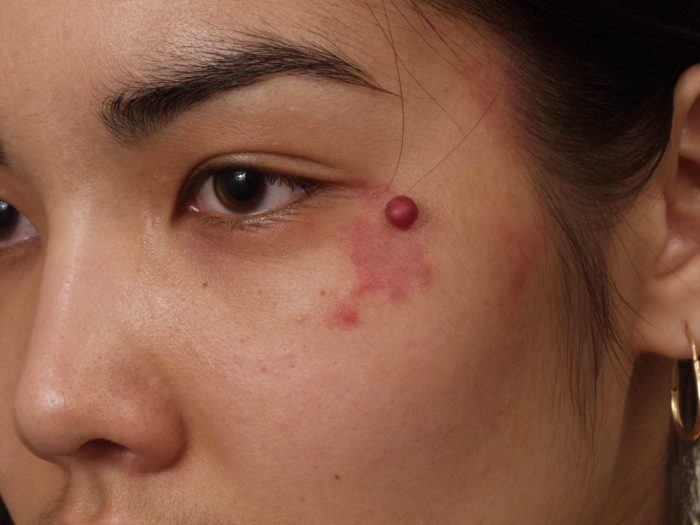
Гемангиома на коже развивается, как правило, при рождении и увеличивается с ростом самого ребенка. Гемангиомы у взрослых могут отмечаться на фоне гормонального всплеска или заболеваний сосудов. Интересно будет узнать, что у мужчин гемангиома на коже развивается намного реже, чем у женщин, и без врожденного порока в сосудах болезнь не отмечается.
Современные медики причины развития патологии детально не изучили, но есть теория, что ее вызывает неправильное развитие сосудов ребенка внутри утробы. Есть три теории развития гемангиомы в человеческом организме:
- Теория заблудших клеток — в процессе развития органов, в ребенка образуется скопление незрелых кровеносных клеток, которые формируют вены и артерии. После окончания эмбриогенеза, в органах могут оставаться неиспользованные сосудистые ткани, но они постепенно исчезают. Под влиянием определенных факторов, эти ткани не уничтожаются, а напротив, начинают активно расти. Именно этим, можно объяснить рождение детей уже с гемангиомой.
- Щелевая теория — на ранних стадиях развития эмбриона в утробе, в его черепе формируются щели, в которых будут развиваться глаза, уши и нос. На 7 неделе начинаю прорастать кровеносные сосуды и заполнять эти отверстия. Согласно данной теории, под воздействием неблагоприятных факторов, развитие сосудистых зачатков нарушается и приводит к неправильному их прорастанию. Этот момент объясняет, почему гемангиома чаще всего локализуется на голове и в области естественных отверстий — рта, носа, глаз.
- Плацентарная теория базируется на сведениях, что клетки эндотелия из плаценты, попадают в кровоток маленького организма, и могут задерживаться в нем, провоцируя активацию роста сосудистой ткани. Этот момент объясняет интенсивный рост новообразования после рождения ребенка.
Каждая из теорий имеет своих привередников и критиков, но все они сходятся в том, что неправильному развитию кровеносных сосудов у ребенка, способствуют такие факторы:
- многоплодная беременность;
- травма во время беременности;
- эклампсия;
- курения во время беременности;
- недоношенность;
- возраст матери — беременность после 40 лет, характеризует повышенным риском развития пороков у плода.
Несмотря на то, что гемангиому относят исключительно к доброкачественным образованиям, определить причину ее образования очень важно, ведь это позволит правильно подобрать терапию и исключить симптомы гемангиомы у детей больного человека, которых он в дальнейшем будет иметь.
Симптомы
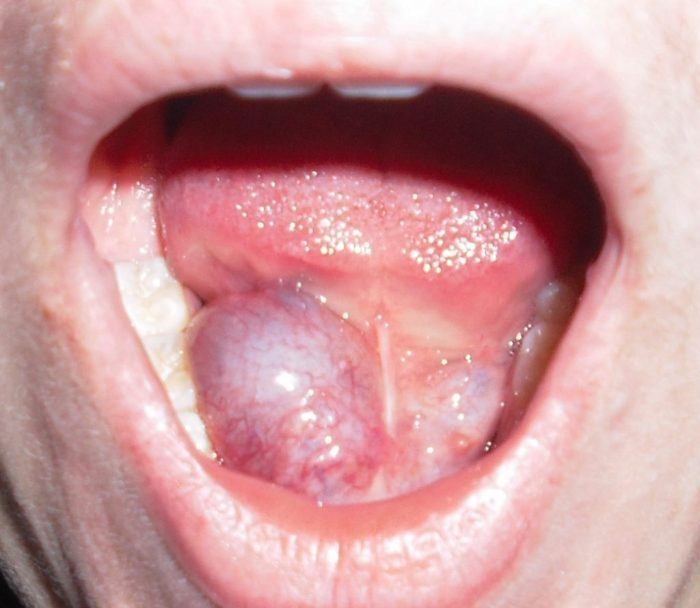
Интересно будет знать, что такое заболевание, как гемангиома проявляет симптомы, в зависимости от зоны своей локализации. К примеру, если она размещается на слизистой части языка, то человек испытывает дискомфорт при употреблении пищи, у него отмечаются нарушения речи, а когда опухоль увеличится в размерах, язык сильно опухает и попросту не помещается во рту. Человек не может нормально дышать, существенно повышается риск асфиксии.
Для внутренней гемангиомы, характерно скрытое течение, опухоль обнаруживают случайно, при диагностике других болезней, или при наличии кровотечения, что отмечается при ее повреждении. Если гемангиома в печени — наблюдается желтуха, нарушение мочеиспускание, крапивница на коже и тяжесть в правом подреберье. В позвоночнике гемангиома приводит к нарушению двигательной активности и постоянных болях в спине. Принимая во внимание похожие симптомы, наличие гемангиомы, часто ошибочно списывают на остеохондроз и возрастные изменения костей.
Узнать поверхностные новообразования можно по характерному окрасу кожи и возвышению над остальным покровом. Гемангиома шеи может характеризоваться некой отечностью в зоне своего поражения, как правило, новообразование не болит, и не доставляет зуда.
Гемангиома руки, гемангиома ноги, шеи, головы и других участков, что образуется на поверхности кожи, кроме эстетического неудобства, не несет никакого дискомфорта. Она не влияет на способность человека вести нормальный образ жизни. В некоторых случаях, может мешать носить определенную одежду или обувь, но не более того.
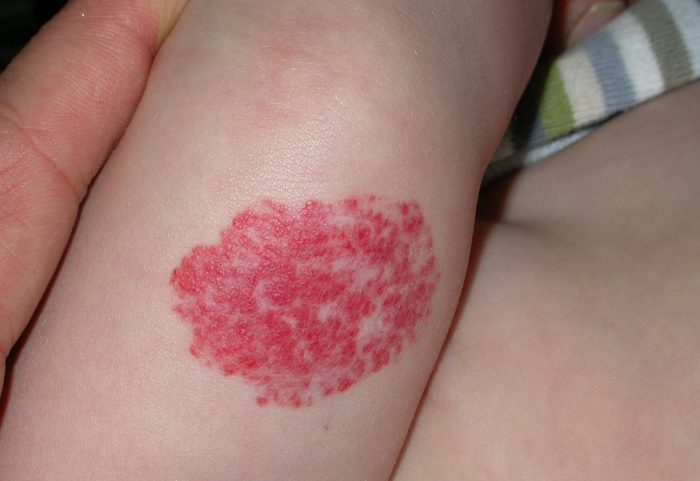
Ученые разработали определенную классификацию гемангиомы кожи, в медицине новообразования делят на несколько видов:
- капиллярная — развивается на поверхности кожи, сосуды, что расположены в верхнем шаре эндотелия, переплетаются между собой и образуют опухоль. Выглядит новообразование, как мягкое сине-багровое пятно с гладкой поверхностью. Гемангиома кожи этого типа имеет четкие границы, при надавливании новообразование начинает бледнеть, но потом возвращает прежний окрас. Особенностью капиллярной гемангиомы есть то, что она очень быстро разрастается;
- венозная — имеет подкожную локализацию, развивается из внутренних клеток кровеносных сосудов. Кровь в сосудистых полостях сворачивается, и образует сгустки, что прорастают соединительной тканью. Новообразование выглядит, как многодольчатая опухоль красного цвета, чаще всего располагается на шее и голове;
- рацемическая — развивается из толстостенных сосудов, встречается реже остальных. Состоит из артериальных ив венозных сосудов, локализуется рацемическая гемангиома на лице и выглядит, как врожденный порок. Внешне напоминает пурпуровое или розовое пятно, приподнятое над основной поверхностью. Новообразование может увеличиваться в размерах и захватывать основную часть лица, приводя этим самым к косметическим дефектам;
- комбинированная — характеризуется самой сложной структурой, в ней присутствует сосудистая, лимфоидная, соединительная и нервная ткани. Данный тип образований часто встречается у взрослых. Характерным представителем новообразований этого типа, есть лимфогемангиома;
- капилярно-каверзная — состоит из межклеточных пространств и капиллярных структур. Может состоять из двух частей — подкожной и поверхностной.
Каждый из видов новообразований имеет свои особенности и требует целенаправленного лечения. На основе диагностических данных, доктор онколог или дерматолог будет выбирать соответствующие препараты, в зависимости от индивидуальных особенностей организма пациента.
Методы лечения
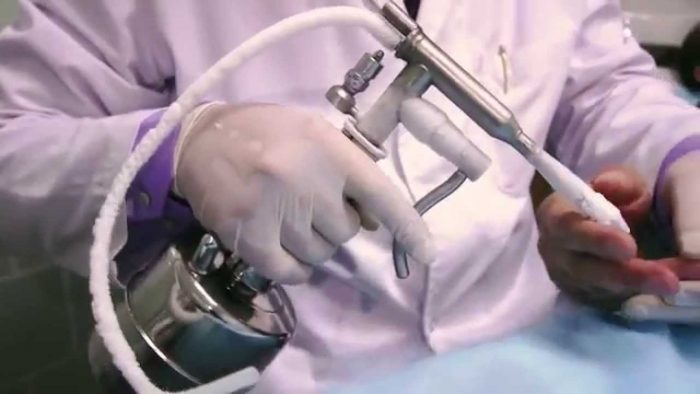
Еще десяток лет назад, главной техникой лечение было выжидание. Врачи следили за поведением новообразования и удаляли его только при активном росте, сегодня же эффективность этой методики опровергли, и чем раньше начнется удаление опухоли, тем выше вероятность избежание последствий и осложнений.
Признаки заболевания, а также саму опухоль, могут устранять хирургическим путем. Врачи полностью извлекают невус, вместе с рядом находящимися участками кожи и кровеносных сосудов, или используют малоинвазивные методы удаления гемангиом. Лечение гемангиом, может проводиться такими способами:
- криодеструкция — воздействие на новообразование жидким азотом;
- лазерная коррекция — воздействие лазерным лучом, что слой за слоем, убирает клетки эндотелия и сосудов;
- склерозирующая терапия — введение непосредственно в сосуды специального вещества, что склеивает стенки между собой и приводит к уменьшению новообразования;
- электрокоагуляция -воздействие высокочастотными импульсами электрического тока.
Терапия гемангиом медикаментами не способна полностью устранять новообразование, но она позволяет уменьшить размеры опухоли и сократить объемы операции. Народные методы лечения использовать в лечении онкологии, не только безболезненно, но и глупо.
У новорожденных гемангиома на лице, на руке и ноге в 5% случаев, проходит без медицинского вмешательства, но надеяться на чудесное исцеление не стоит, заметив признаки патологии нужно, как можно быстрей обращаться к онкологу. В целом, при своевременном лечении, прогноз на полное излечение гемангиомы – благоприятный. Пациентам удается избавиться от новообразования и избежать видимых дефектов на коже за короткие сроки.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Гемангиомы среднего уха - болезнь уха, которая характеризуются развитием ангиоматозных образований из сосудов слизистой оболочки барабанной полости и распространением их на окружающие ткани, сопровождающимися их атрофией посредством давления и различными функциональными нарушениями.

[1], [2], [3]
Симптомы гемангиомы среднего уха
Симптомы гемангиомы среднего уха зависят от величины опухоли и ее распространения. Обычно - это кондуктивный тип тугоухости, при давлении на медиальную стенку барабанной полости и ее узурах присоединяется перцептивный тип тугоухости и симптомы вестибулярной дисфункции (головокружение, спонтанный нистагм, вестибуло-вегетативные симптомы). Разрушение медиальной стенки барабанной полости, как и при гломусной опухоли, ведет к параличу лицевого нерва, а выход гемангиомы в область ММУ и боковой цистерны головного мозга - к поражению нервов слухолицевого пучка и каудальной группы. В указанных признаках - много общего с гломусной опухолью, отличие заключается в отсутствии пульсирующего шума в ухе и появлении в наружном слуховом проходе кровоточащих мясистых тканей и отореи.

[4], [5], [6], [7], [8], [9]
Диагностика гемангиомы среднего уха
Диагностика гемангиомы среднего уха основана на клинических признаков и данных отоскопии, при которой через истонченную барабанную перепонку просвечивает бледно-розовое образование, не разрушающее ее. Гемангиома среднего уха диагностируется с помощью методов ангиографии, при которой сосудистая фаза указывает на размеры участвующих в образовании опухоли сосудов, а тканевая фаза - на ее распространенность. Ценность этого метода заключается в том, что по его результатам можно планировать объем хирургического вмешательства и прогнозировать его результат. Применимы также методы рентгенографии, КТ и МРТ.
При гистологическом исследовании могут определяться морфологические структуры, характерные для капиллярной (наиболее часто), пещеристой, ветвистой артериальной или ветвистой венозной гемангиомы, или для гемангиоэпителиомы.

[10], [11], [12], [13], [14]
Лечение гемангиомы среднего уха
Лечение гемангиомы среднего уха может включать в себя различные методы: непосредственное воздействие на ткани опухоли посредством радиотерапии, облитерация опухоли путем введения в нос склерозирующих средств; разрушение опухоли термокоагуляцией или воздействием углекислотным лазером и хирургическое удаление. Последнее может включать в себя неоперативные методы (перевязка питающих сосудов) и радикальные - путем тотального выскабливания опухоли с последующей диатермокоагуляцией оставшихся островков. Перед радикальным хирургическим вмешательством производят перевязку наружной сонной артерии и наложение провизорной лигатуры на общую сонную артерию.
Какой прогноз имеет гемангиома среднего уха?

Процесс течения гемангиом достаточно сложный и требует постоянного внимания, причем чем меньше ребенок, тем внимательнее надо следить за состоянием гемангиомы. Особенно быстрый рост ангиом наблюдается в первое полугодие жизни ребенка, после этого рост замедляется, кроме гемангиом сложной анатомической локализации.
Поскольку в ранний возрастной период прогноз довольно сложен, лечение гемангиом, по нашему мнению, следует начинать как можно раньше, и даже недоношенность ребенка не является противопоказанием к раннему лечению.
Вероятно, универсального метода лечения гемангиом у детей нет и быть не может. И хотя морфологические данные явно свидетельствуют в пользу опухолевой природы ангиом, использование простых и эффективных хирургических и парахирургических методов лечения приводит к положительному результату.
Клиника детской хирургии РГМУ за 20 лет накопила опыт лечения 300 тыс. детей с гемангиомами различной локализации и вида.
Но занимаясь проблемой лечения гемангиом, мы столкнулись с группой больных с обширными и глубокими гемангиомами сложной анатомической локализации: лицо, околоушная область и шея.
Эти гемангиомы отличаются определенным своеобразием: бурным ростом опухоли, клинической злокачественностью течения, характеризующейся разным уровнем деструкции окружающих тканей, изъязвлениями, артериальными кровотечениями. Лечение таких гемангиом представляет значительные трудности для хирурга, так как традиционные методы чаще всего оказываются неэффективными.
Поэтому мы решили выделить этих больных в отдельную группу (см. табл.).
Распределение детей с гемангиомами по виду и количеству последних
Вид ангиом Количество больных %
Простые 215500 71,8
Кавернозные 19 500 6,6
Комбинированные 53000 17,7
Смешанные 10500 3,5
Гемангиомы сложной анатомической локализации 1500 0,5
Всего 300000 100
При анализе полученных данных подход к лечению детей с гемангиомами становится вполне очевиден. Наименьшую проблему представляют простые гемангиомы, наибольшую — гемангиомы сложной анатомической локализации, хотя в количественном отношении первые явно преобладают над последними.
Из ныне существующих методов наиболее удачным для лечения простых гемангиом является локальная криодеструкция аппаратом, где в качестве хладоагента применяется жидкий азот (с температурой –1960 С) [3, 8].

Криогенное лечение гемангиом проводится амбулаторно. Специальной подготовки ребенка к лечению не требуется. Метод прост, экономичен, не требует анестезии, абсолютно бескровен. Во время процедуры и после нее нарушений общего состояния ребенка, повышения температуры и патологических реакций не наблюдается.
Оптимальное время криовоздействия — 20-30 с для гемангиом, располагающихся на коже, и 7-15 с для гемангиом, локализующихся на слизистых оболочках.
При множественных гемангиомах, особенно если они были малых и средних размеров, мы проводили криодеструкцию одновременно двух или трех ангиом, но так, чтобы общая площадь криоповреждения не превышала 10 см2.
При локализации гемангиом в местах, наиболее подверженных травмированию, особенно в области промежности и ягодиц, площадь однократного криовоздействия не должна превышать 5 см2.
При крупных и обширных гемангиомах лечение должно проводиться в несколько этапов с интервалами между ними 10-14-21 день. За это время местная реакция в области криовоздействия стихает, и лечение может быть повторено.
Для предупреждения распространения опухолевого процесса и с целью ограничения роста гемангиомы рекомендуется начинать лечение с периферии.
Наиболее выраженный перифокальный отек наблюдается после криовоздействия на гемангиомы лица, век, сгибательных поверхностей, а также слизистой оболочки губ и половых органов. Образование сухой корочки отмечается на третий-четвертый день, эпителизации идет под струпом в течение 2-4 недель.
Успеха при криогенном лечении удается достичь в 100% случаев. Очень важной стороной лечения является получение хороших косметических и эстетических результатов (99,7%) благодаря особенностям регенерации кожи после криогенных вмешательств (органотипическая регенерация). Осложнения при криогенном лечении гемангиом наблюдаются крайне редко, в 0,2% случаев.

Среди общепринятых методик лечения наибольшей популярностью пользуется хирургическое иссечение опухоли с пластикой кожи или без нее.
В 95% случаев клиника отказалась от традиционных хирургических методов лечения гемангиом, отдавая предпочтение эффективным консервативным способам. Причем за 20 лет частота оперативных вмешательств снизилась в 50 раз.
Хирургический способ наиболее целесообразен при локализации гемангиом на “закрытых” участках тела, тогда как при расположении опухолей в области лица и шеи иссечение представляет определенную косметическую проблему.
Оперативный метод лечения целесообразно также использовать при зрелых формах гемангиом, которые закончили свою дифференцировку. Операция в качестве корригирующего метода может быть использована при наличии избытка кожи на месте большой туберозной гемангиомы в случае ее полного спонтанного исчезновения.
Для лечения небольших кавернозных гемангиом лица и кончика носа с успехом применяется склерозирующая терапия. Она основана на принципе асептического воспаления или тромбирования сосудов, возникающих в гемангиоме в результате введения склерозирующих веществ.
У всех больных для инъекций использовали 70%-ный спирт, отек на месте инъекции исчезал самостоятельно к 5 – 6 дню.
Недостатком инъекционного метода лечения является болезненность и длительность лечения, 76% больных потребовались дополнительные неоднократные инъекции спирта.
Диатермоэлектрокоагуляция применяется значительно реже, лишь при небольших точечных ангиомах, в тех случаях, когда опухоль располагается в областях, где нельзя воспользоваться другими методами лечения.
Эффективна, особенно в первом полугодии жизни ребенка, гормональная терапия гемангиом по альтернирующей схеме. Данный метод лечения был применен нами у 630 больных.
При подборе больных для кортикостероидной терапии мы руководствовались следующими критериями: сложность, т. е. критичность анатомической локализации; обширность поражения; быстрый рост гемангиом и поражение опухолью различных анатомических областей.
Мы считаем, что гормональной терапии подлежат самые обширные и самые сложные гемангиомы у детей.
Гормональное лечение проводилось преднизолоном по 4-6-8 мг на 1 кг веса ребенка. Суточная доза преднизолона в таблетках делилась на два приема: в 6 часов утра ребенок получал 2/3 дозы, в 9 часов утра 1/3 дозы. Препарат принимался через день без снижения дозировки. Продолжительность курса лечения составляла 28 дней.
Уже после второго или третьего приема преднизолона у большинства больных отмечались признаки регрессии ангиом, побледнение и некоторое уплощение опухоли. А к окончанию курса преднизолонотерапии все гемангиомы уменьшались в объеме, прекращался их рост и на поверхности опухоли появлялись белесоватые островки участков здоровой кожи, которые расчленяли ангиому на все меньшие и меньшие участки. После перерыва в 1-2 месяца, при необходимости, проводили повторные курсы гормонотерапии по той же методике.
Каких-либо осложнений во время лечения преднизолоном и после его отмены мы не наблюдали.

Гормонотерапия является довольно результативным методом лечения ангиом, однако при высокой его эффективности (98%) желаемого косметического результата достичь практически невозможно. Только у 2% детей ангиомы удалось полностью вылечить с помощью гормонотерапии, долечивание гемангиом другими методами позволяет решать лишь косметические проблемы.
Рентгенотерапия гемангиом относится к высокоэффективным методам. Она является весьма результативной, если лечение проводится у детей от 3 до 8 месяцев, так как в этом возрасте чувствительность ангиомной ткани к ионизирующему излучению очень высока, что обеспечивает излечение геманигиом с полным восстановлением нормальной кожи.
Близкофокусная рентгенотерапия применяется для лечения гемангиом таких областей, где другие методы невозможно использовать, например область орбиты, ретробульбарного пространства или простые гемангиомы большой площади.
Разовые очаговые дозы составляли от 0,8 до 1,6 Гр, в зависимости от возраста ребенка. Показанием к прекращению лучевой терапии при ангиомах являлось замедление роста и побледнение гемангиомы, т. е. лечение проводилось до появления симптомов регрессии, аналогичной естественной, после чего облучение прекращалось [7].
При лучевой терапии в дозах, не вызывающих местной реакции, изменения кожи и мягких тканей не развиваются. Надо учитывать, что этот метод лечения все же относительно сложен, и чтобы проявился эффект от лучевой терапии, требуется довольно длительное время.
При лечении кавернозных и комбинированных гемангиом с выраженной подкожной частью, чаще сложной анатомической локализации, следует проводить криоусиление за счет дестабилизации “связанной воды” путем предварительного СВЧ-воздействия на область замораживания. СВЧ-облучение проводится в физиотерапевтическом режиме в течение 3-5 минут, последующая криодеструкция выполняется в упомянутых выше режимах.
На наш взгляд, недоношенность не является противопоказанием к выполнению СВЧ-криодеструкции. В ряде случаев целесообразно проводить СВЧ-криогенное лечение по индивидуальным показаниям, например у новорожденных детей или в случае относительно большого объема опухоли.
Метод СВЧ-криодеструкции позволяет частично или полностью отказаться от хирургического лечения и добиться при этом хорошего результата (98%).
В клинике разработан подход к диагностике обширных и глубоких гемангиом сложной анатомической локализации, заключающийся в обязательной ангиографии. В результате были выявлены определенные закономерности, объясняющие, на наш взгляд, причину неэффективности лечения подобных опухолей. Оказалось, что через гемангиому проходит питающий ее мощный артериальный ствол, чаще аномального характера, который создает условия для активного роста сосудистой опухоли.
После обязательной ангиографии и эмболизации опухоли проводится лечение. Принимая во внимание преимущественную локализацию опухолей в проекции лицевого нерва, наиболее целесообразно было использовать СВЧ-криогенное вмешательство, так как этот способ гарантировал сохранность лицевого нерва, мимической мускулатуры и контуров лица ребенка.
Вмешательство не сопровождалось кровотечением и не было тяжелым для больного. В течение 5-6 месяцев гемангиома исчезала, оставляя после себя участки атрофированной кожи и атрофические рубцы.
К недостаткам этой методики мы отнесли развитие массивных отеков лица, которые держались до 5-7 дней, а затем исчезали самостоятельно, а также хоть и относительную, но все же хирургическую интервенцию.

Классификация гемангиом, предложенная С. Д. Терновским (1959), на наш взгляд, наиболее рациональна и не потеряла своей значимости [2, 9]
Простая гемангиома находится на поверхности кожи
Кавернозная располагается под кожей
Комбинированная имеет подкожную и кожную части
Смешанная состоит из различных тканей (гемлимфангиома, ангиокератома и т. п.)
На рис. 1, 2 представлен ребенок с ангиомой околоушной области до и после лечения (методом СВЧ-криодеструкции).
В последние годы исследуется и не без успеха применяется методика локальной СВЧ-гипертермии обширных и глубоких ангиом околоушной области. Данная методика была реализована у 180 больных. Метод заключается в повышении температуры в опухоли, регистрируемом введением под опухоль датчика в виде иглы. Температура доводится до 43-440С и поддерживается на этом уровне 5-6 минут.
Среди основных преимуществ методики основным является отказ от хирургического вмешательства, отсутствие отеков и возможность быстрой выписки ребенка домой. Косметические вмешательства, если ребенок в таковых будет нуждаться, можно выполнять в более старшем возрасте.
На рис. 3, 4 представлен ребенок с двухсторонней ангиомой сложной локализации до и после лечения (методом локальной гипертермии).
Таким образом, современное лечение гемангиом у детей и использование всего арсенала средств, имеющегося на вооружении в детской хирургии, позволяет добиться полного излечения опухоли с хорошим косметическим результатом. А следовательно, получить не только здорового, но и красивого ребенка!
1. Баиров Г. А. Хирургия пороков развития у детей. Л., 1968, с. 561-577.
2. Исаков Ю. Ф. Хирургические болезни у детей. М., 1993, с. 519-562.
3. Кандель Э. И. Криохирургия. М., 1974, с. 303.
4. Кондрашин Н. И. Клиника и лечение гемангиом у детей. М., 1963, с. 103.
5. Краковский Н. И., Таранович В. А. Гемангиомы. М., 1974, с. 168.
6. Лебкова Н. П., Кодрян А. А. О гистегенезе и механизме регрессии врожденных гемангиом кожи у детей // Архив патол., 1997, вып. 3. с. 44-50.
7. Свистунова Т. М. Низковольтная рентгенотерапия при гемангиомах у детей. Л., 1974, с. 142.
8. Ситковский Н. Б., Гераськин В. И., Шафранов В. В., Новак М. М. Лечение гемангиом у детей жидким азотом. Киев, 1968, с. 120.
9. Терновский С. Д. Хирургия детского возраста. М., 1959, с. 179-200.
10. Федореев Г. А. Гемангиомы. Л., 1974, с. 192.
11. Demuth R. J., Miller S. H., Keller F. Complications of embolization treatment for problem cavernous hemangiomas // Ann. Plast. Surg. 1984. V. 13. № 2. P. 135-144.
12. Edgerton M. T. Steroid therapy of haemangiomas // Symposium on Vascular Malformations and Melonotic Lesions. Ed. By Williams H. G. St. Louis, C. V. Mosby. 1983. P. 74-83.
13. Enjolras O., Herbretean F. Et al., Hemangiomes et Malformations vasculares superficielles: classification // J. Des Maladies Vasculaires. Paris. 1992. V. 17. № 1. P. 2-19.
14. Fingerhut A. Angiomas of the Smallintestine, Diagnostic and therapeutic problems // Gastroenterol. Clin. Biol. 1978. V. 2. № 12. P. 103-104.
15. Pasyk K. Classification and clinical and histopathological features of hemangiomas and other vascular malformations // Vascular Birthmarks. 1987. P. 1-54.
16. Peck J. E. The treatment of hemangiomas // British Med. J. 1974. V. 2. P. 198-200.
17. Traub E. F. Involution of Haemangiomas // Arch. Pediat. 1933. V. 50. P. 272-278.
Читайте также:

