Трофобластическая опухоль плацентарного ложа продуцирует
Гестационная трофобластическая болезнь (ГТБ) — патология, которая включает в себя пузырный занос (полный и частичный), инвазивный пузырный занос, хориокарционому, трофобластическую опухоль плацентарного ложа и эпителиоидную трофобластическую опухоль. Данные заболевания встречаются не очень часто, однако представляют большую угрозу здоровью и жизни пациенток. В недалеком прошлом летальность от различных форм ГТБ могла достигать практически 100 % (например, в случаях с метастазировавшей хориокарциномой) [1]. И, не смотря на успехи, достигнутые в терапии данного заболевания, необходимо иметь настороженность в отношении ГТБ.
Частичный и полный пузырный занос
Важно заметить: после полного пузырного заноса в 15-20 % случаев развивается трофобластическая неоплазия (инвазивный занос или хориокарцинома, см. ниже), тогда как при частичном заносе неоплазии развиваются менее, чем в 5 % случаев [1].
.

Рисунок 1. Полный пузырный занос
Клиническая картина при полном пузырном заносе носит неспецифический характер, симптомы у различных пациенток могут довольно сильно варьировать. Среди наиболее часто встречающихся проявлений следует выделить чрезмерное увеличение матки, анемию, токсемию, гипертиреоидизм и дыхательную недостаточность. Благодаря УЗИ и анализу на ХГЧ, диагностика полного пузырного заноса стала возможной уже в первом триместре, как правило, задолго до появления первых симптомов.
Диагностика осуществляется в основном с помощью УЗИ и анализа на ХГЧ. При полном пузырном заносе хорошо заметна генерализованная гиперплазия, а повышение уровня ХГЧ помогает отличить пузырный занос от замершей беременности. В случае частичного пузырного заноса наиболее специфичными будут фокальные кистозные изменения в плаценте, а также увеличение гестационного мешка в полтора раза (это может свидетельствовать о триплоидии). Сочетание этих двух признаков дает достаточно высокую точность результата.
Уровень хорионического гонадотропина закономерно увеличивается при гиперплазии трофобласта. В случае полного пузырного заноса уровень ХГЧ может достигать 100 000 мЕД/мл и выше; при частичном такие цифры встречаются реже, однако увеличение, тем не менее, определяется также отчетливо [3].
Следует заметить, что окончательно диагностировать полный или частичный пузырный занос может только патологоанатом после гистологической верификации.
Лечение полного и частичного пузырного заносов заключается в удалении аномальной ткани из матки; наиболее оптимальным методом является вакуумная аспирация. Женщинам, которые более не планируют беременность, можно посоветовать гистерэктомию (особенно это оправданно в случае полного заноса) [3].
Однако пузырный занос сам по себе не представляет такой опасности, как возможные неопластические процессы, нередко развивающиеся впоследствии. Как мы помним, после полного пузырного заноса (а иногда и после частичного) могут развиваться хориокарцинома, инвазивный пузырный занос и другие патологические состояния, которые объединяют в группу гестационных трофобластических неоплазий (ГТН).
Следует заметить, что в дальнейшем беременность не противопоказана: женщина может зачать и выносить здорового ребенка. Однако нужно помнить, что риск повторного пузырного заноса увеличивается. Вероятность второго пузырного заноса составляет ≈ 1 %, третьего — ≈ 15–18 % [3].
Гестационная трофобластическая неоплазия
Гестационная трофобластическая неоплазия (ГТН) — термин, который объединяет четыре патологических состояния: инвазивный пузырный занос, хориокарциному, трофобластическую опухоль плацентарного ложа и эпителиоидную трофобластическую опухоль. ГТН — серьезное состояние, которое требует лечения химиотерапией. Но прежде, чем рассматривать неоплазии более предметно, следует заметить, что благодаря современным методам — мониторингу ХГЧ, систематическому наблюдению и химиотерапии — более 90 % случаев оканчиваются благоприятно [5].
Около 50 % ГТН — следствие полного или частичного пузырного заноса, 25 % из них развиваются после эктопической беременности и еще 25 % — вследствие преждевременных родов.
Клиническая картина разнится, наиболее общие симптомы — кровотечение, увеличение матки, текалютеиновые кисты. Но в половине случаев заболевание может не иметь каких-либо симптомов. Основной диагностический критерий ГТН — повышение уровня ХГЧ [6].
Международная федерация гинекологии и акушерства (FIGO) приводит следующую стадийность ГТН [7]:
1 стадия: заболевание развивается в пределах матки;
2 стадия: неоплазия распространилась за пределы матки, но ограничена другими генитальными структурами (влагалищем, широкой связкой);
3 стадия: ГТН метастазирует в легкие;
4 стадия: метастазирование в другие органы.
Лечение любой ГТН заключается в химиотерапии; зачастую достаточно какого-то одного препарата; на 4 стадии рекомендована комбинация терапевтических средств. Наиболее часто используются метотрексат и дактиномицин [6]. При толерантности к препаратам или рецидиве заболевания может быть рекомендован паклитаксел [8].
Также для ГТН с высоким риском метастазирования используется комбинация EMA/CO: этопозид, метотрексат, актиномицин-D (дактиномицин), циклофосфамид и винкристин [9].
Инвазивный пузырный занос
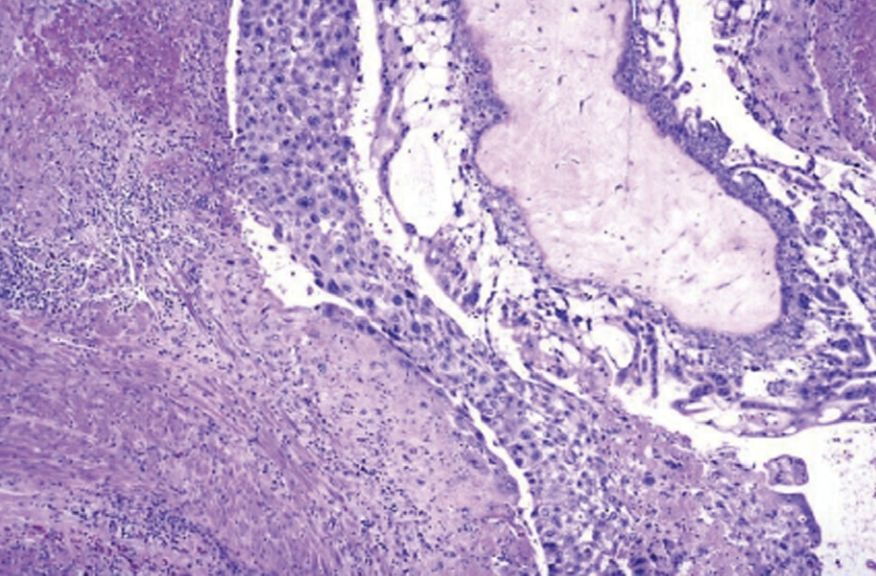
Рисунок 2. Инвазивный пузырный занос
Инвазивный пузырный занос часто диагностируется клинически, так как инвазия в миометрий сопровождается кровотечением, болевым синдромом, а измерение уровня ХГЧ позволяет удостовериться в правильности диагноза. Поэтому терапию инвазивного заноса начинают даже без гистологической верификации [1].
Следует заметить, что данная патология может проявлять себя крайне необычно. Известны случаи внезапной смерти первородящей женщины [10], спонтанное почечное кровотечение [11], развитие инвазивного пузырного заноса с метастазами вследствие ятрогенной перфорации матки [12] и т.п.
Хориокарцинома
Примерно 2-3 % пузырных заносов трансформируются в хориокарциному — злокачественную опухоль, для которой характерна прямая инвазия в миометрий, аномальная гиперплазия и анаплазия трофобласта. Ворсины хориона отсутствуют, в ткани — обширные некрозы; нередки кровотечения [1].
.
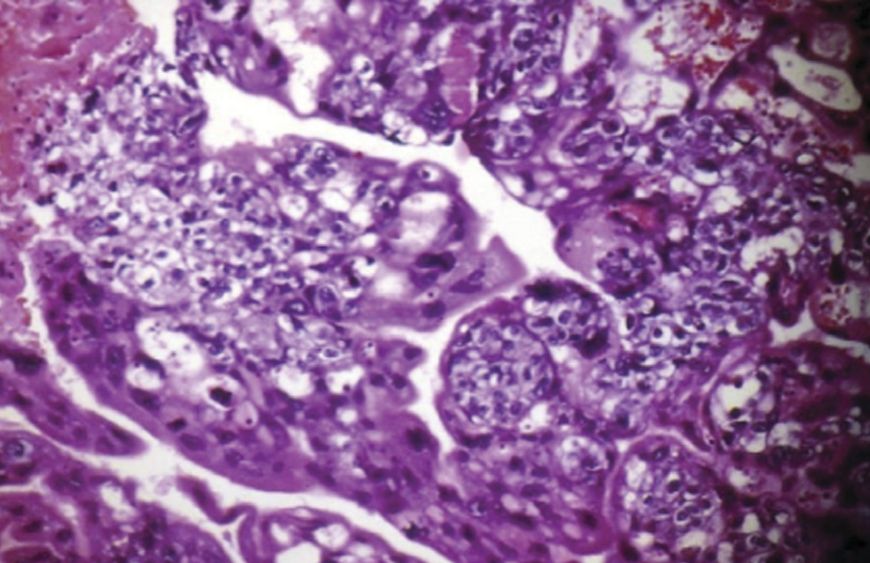
Рисунок 3. Хориокарцинома
Хориокарцинома также имеет множество форм, и, пожалуй, заслуживает отдельного обсуждения. Следует только заметить, что метастазирует данная опухоль практически в любой орган и любую ткань [13].
Трофобластическая опухоль плацентарного ложа и эпителиоидная трофобластическая опухоль
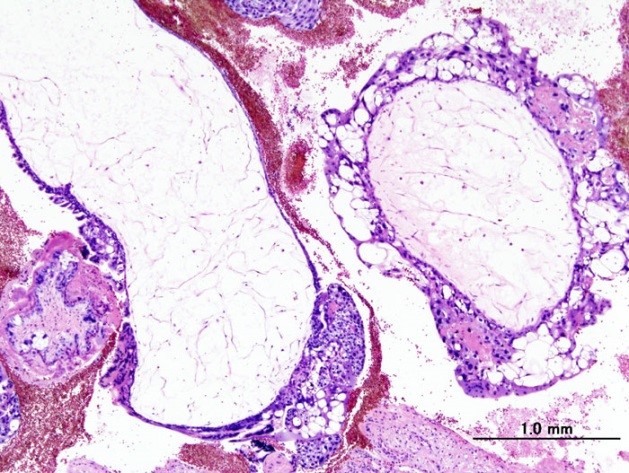
Трофобластическая опухоль плацентарного ложа (ТОПЛ) — крайне редкое злокачественное заболевание. Оно возникает, когда в месте имплантации клетки трофобласта начинают делиться и проникать в миометрий между его мышечными волокнами [1].
.
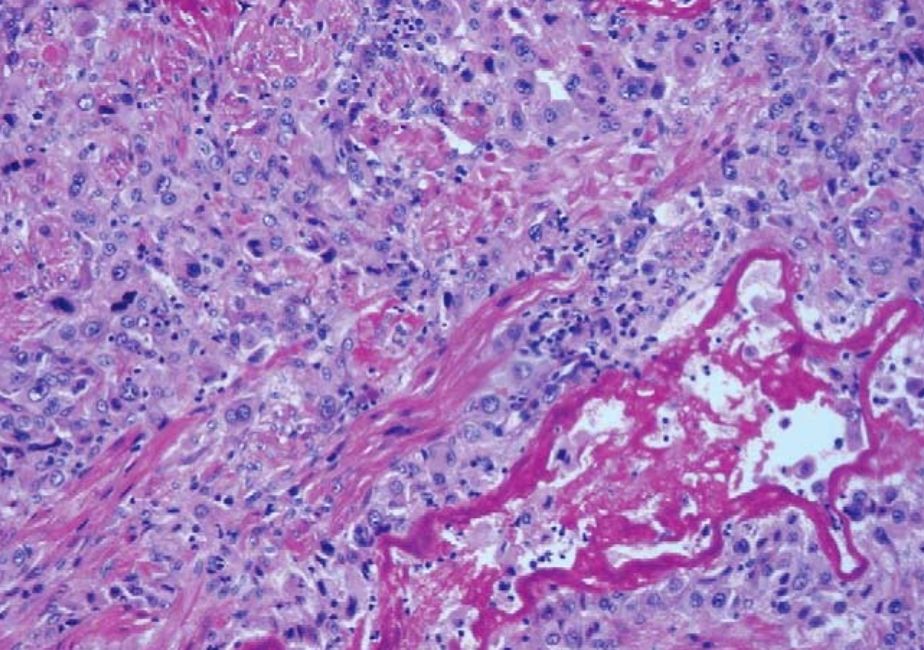
Рисунок 4. Опухоль плацентарного ложа. Клетки опухоли проникают в ткань между мышечными волокнами миометрия [14].
Обычно подобная опухоль имеет форму полиповидного или узелкового плотного образования небольшого размера (≈ 5 см). Сама опухоль гомогенна, состоит из полигональных клеток с выраженным атипизмом; зачастую проникает глубоко в ткань [14], [15]. Как ни странно, ТОПЛ крайне хорошо реагирует на химиотерапию. В случае, если у пациентки нет метастазов — рекомендуется хирургическое лечение.
Эпителиоидная трофобластическая опухоль (ЭТ) — это еще более редкая форма ТОПЛ, которая несколько схожа с хориокарциномой. Представляет собой множество пролиферирующих одноядерных клеток трофобласта. В ряде случаев опухоль может частично заместить собой эпителий эндоцервикса.
Существенной разницы в лечении ТОПЛ и ЭТ нет, однако важно заметить, что эпителиоидная трофобластическая опухоль может возникнуть спустя годы после беременности [1], [16].
Источники:
- J. R. Lurain, ‘Gestational trophoblastic disease I: Epidemiology, pathology, clinical presentation and diagnosis of gestational trophoblastic disease, and management of hydatidiform mole’, Am. J. Obstet. Gynecol., vol. 203, no. 6, pp. 531–539, 2010.
- M. J. Seckl, N. J. Sebire, and R. S. Berkowitz, ‘Gestational trophoblastic disease’, Lancet, vol. 6736, no. 10, pp. 1–13, 2010.
- E. R. M. Jauniaux and J. Johns, ‘Molar pregnancy’, Early Pregnancy, pp. 67–74, 2010.
- Q. Wang et al., ‘Prophylactic chemotherapy for hydatidiform mole to prevent gestational trophoblastic neoplasia’, Cochrane Database Syst. Rev., vol. 2017, no. 9, 2017.
- J. R. Lurain, ‘Gestational trophoblastic disease II: Classification and management of gestational trophoblastic neoplasia’, Am. J. Obstet. Gynecol., vol. 204, no. 1, pp. 11–18, 2011.
- A. Biscaro, A. Braga, and R. S. Berkowitz, ‘Diagnosis, classification and treatment of gestational trophoblastic neoplasia’, Rev. Bras. Ginecol. e Obs., vol. 37, no. 1, pp. 42–51, 2015.
- H. Y. S. Ngan, H. Bender, J. L. Benedet, H. Jones, G. C. Montruccoli, and S. Pecorelli, ‘Gestational trophoblastic neoplasia, FIGO 2000 staging and classification’, Int. J. Gynecol. Obstet., vol. 83, no. SUPPL. 1, pp. 175–177, 2003.
- J. M. Morgan and J. R. Lurain, ‘Gestational trophoblastic neoplasia: An update’, Curr. Oncol. Rep., vol. 10, no. 6, pp. 497–504, 2008.
- L. Deng, J. Zhang, T. Wu, and T. A. Lawrie, ‘Combination chemotherapy for primary treatment of high-risk gestational trophoblastic tumour’, Cochrane Database Syst. Rev., vol. 2013, no. 1, pp. 1–3, 2013.
- M. Chauhan, C. Behera, S. Madireddi, S. Mandal, and S. K. Khanna, ‘Sudden death due to an invasive mole in a young primigravida: Precipitous presentation masquerading the natural manner’, Med. Sci. Law, vol. 58, no. 3, pp. 189–193, 2018.
- S. Xiao, Q. Mu, Y. Wan, and M. Xue, Spontaneous renal hemorrhage caused by invasive mole: a case report, vol. 37, no. 3. 2016.
- Y. Shen, X. Wan, and X. Xie, ‘A metastatic invasive mole arising from iatrogenic uterus perforation’, BMC Cancer, vol. 17, no. 1, pp. 2–5, 2017.
- L. Jiao, E. Ghorani, N. J. Sebire, and M. J. Seckl, ‘Intraplacental choriocarcinoma: Systematic review and management guidance’, Gynecol. Oncol., vol. 141, no. 3, pp. 624–631, 2016.
- R. N. Baergen, J. L. Rutgers, R. H. Young, K. Osann, and R. E. Scully, ‘Placental site trophoblastic tumor: A study of 55 cases and review of the literature emphasizing factors of prognostic significance’, Gynecol. Oncol., vol. 100, no. 3, pp. 511–520, 2006.
- C. M. Feltmate, D. R. Genest, L. Wise, M. R. Bernstein, D. P. Goldstein, and R. S. Berkowitz, ‘Placental site trophoblastic tumor: A 17-year experience at the New England Trophoblastic Disease Center’, Gynecol. Oncol., vol. 82, no. 3, pp. 415–419, 2001.
- O. Fadare, V. Parkash, M. L. Carcangiu, and P. Hui, ‘Epithelioid trophoblastic tumor: Clinicopathological features with an emphasis on uterine cervical involvement’, Mod. Pathol., vol. 19, no. 1, pp. 75–82, 2006.

- Что такое трофобластическая болезнь
- Причины развития патологии
- Признаки заболевания
- Диагностика патологии
- Лечение трофобластической болезни
- Прогноз
Что такое трофобластическая болезнь
Патология развивается при наличии аномалий трофобласта – элемента тканей плодного яйца. Ворсины хориона разрастаются, начинается усиленное деление клеток плацентарного ложа. Обычно процесс приводит к смерти плода. В ряде случаев беременность удается сохранить, но тогда начинаются преждевременные роды. Ребенок появляется на свет с серьезными пороками развития и чаще всего погибает.
Выделяют несколько разновидностей трофобластической болезни:
- Пузырный занос. Составляет более 70% случаев патологии. Характеризуется трансформацией ворсин наружной зародышевой оболочки в пузыри, наполненные жидкостью. Занос бывает полным, при котором эмбрион отсутствует, и неполным, когда части его тканей есть в матке. Также выделяют инвазивный пузырной занос, который является злокачественным. Характеризуется разрастанием трофобласта, при этом ворсины хориона сохраняют структуру. Он может давать метастазы.
- Хорионкарцинома. Злокачественная опухоль, состоящая из трансформированных эпителиальных клеток хориона, трофобласта и зародышевых клеток. Болезнь быстро дает метастазы и распространяется по всему организму. Она вызывает серьезные поражения плода, которые приводят к выкидышу или замиранию беременности.
- Эпителиоидно одноклеточная трофобластическая опухоль. Наиболее редкая трофобластическая опухоль. Формируется из скопления аномальных трофобластов. Вызывает обширный некроз окружающих тканей. Дает метастазы по всему организму вплоть до головного мозга.
- Трофобластическая опухоль плацентарного ложа. Некоторые ученые относят ее к разновидностям хорионкарциномы. Концентрируется в области плацентарной площадки. Отдаленные метастазы дает на поздних этапах.
Каждая из этих разновидностей обладает определенными симптомами. Методы терапии будут различаться.
В гинекологии выделяют 4 стадии поражения:
- Новообразование не выходит за пределы матки.
- Распространение патологических клеток на придатки и влагалище.
- Выход опухоли на границы гениталий.
- Метастазирование на другие органы: почки, печень, легкие, головной мозг.
Симптоматика, методы лечения и прогноз на каждой стадии отличаются.
Причины развития патологии
Точные причины болезни не установлены. Существует несколько теорий ее возникновения. Некоторые ученые считают, что виной всему перенесенные вирусные инфекции. Другие склоняются к тому, что проблема заключается в излишней активности ферментов, дефиците белка и ослабленном иммунитете.
Сторонники вирусной теории говорят, что клетки вируса, например, гриппа, вызывают мутацию яйцеклетки. Эмбрион погибает, а патогенные ткани разрастаются. Некоторые считают, что гормоны эстроген, прогестерон и хориогонадотропин, уровень которых растет при беременности, иногда имеют выраженное иммунодепрессивное действие. Женский организм воспринимает плодное яйцо как инородное тело. В этом случае случается выкидыш. Если иммунный ответ слабый, формируется пузырный занос.
Не менее распространенным является мнение о том, что виной всему фермент гиалуронидаза, разрушающий стенки сосудов. В подтверждение тому выступают результаты анализов больных: при пузырном заносе уровень фермента в 7 раз превышает норму, а при злокачественных новообразованиях – в 15 раз. Также популярна теория о том, что при дефиците протеинов в организме матери хромосомы мутируют. Зародыш становится неполноценным, а его клетки вызывают рост новообразований.
Спровоцировать развитие патологии могут следующие факторы:
- перенесенные аборты, выкидыши, роды;
- внематочная беременность;
- позднее половое созревание;
- трофобластическая болезнь в анамнезе;
- интоксикация;
- прием некоторых препаратов, алкоголя и наркотиков во время беременности;
- диагностированное воспаление внутреннего слоя матки.
Доказано, что эта гестационная патология поражает женщин старше 40 лет в 5 раз чаще. У представительниц западных народов риск заболеть меньше, чем у выходцев с Востока.
Признаки заболевания
При возникновении трофобластической болезни в 90% случаев возникает влагалищное кровотечение. Вместе с кровью выделяются пузырьки. Обильные кровопотери приводят к анемии. Присутствуют отеки, слабость и общее недомогание, боли в животе. При осложнениях появляются следующие симптомы:
- артериальная гипертензия;
- сильный токсикоз с неукротимой рвотой;
- тахикардия;
- повышение температуры тела;
- патологические выделения из сосков.
Если опухоль дает метастазы в легкие, возникает кашель и выделяется мокрота с прожилками крови. При поражении головного мозга ухудшается зрение, женщину мучают головные боли. Вовлечение в процесс желудочно-кишечного тракта сопровождается болями в животе, желудочно-кишечными кровотечениями. Метастазы в почках приводят к появлению крови в моче.
Диагностика патологии
Для выявления пузырного заноса проводят ультразвуковое исследование. В большинстве случаев матка оказывается больше, чем должна быть на данном сроке. Но иногда при частичном заносе детородный орган не увеличивается или даже становится меньше. УЗ картина специфическая, ее достаточно для постановки диагноза. Дополнительно назначают анализ мочи на уровень ХГЧ. При заболевании он может превышать норму в десятки раз.
При подозрении на хорионкарциному проводят гинекологический осмотр. Он должен показать цианоз слизистой влагалища и шейки матки, метастазы в виде темно-красных бугорков и сероватые узелки в некротических тканях. Матка увеличена, ее стенки более мягкие, в области придатков прощупываются кисты. Также необходимо УЗИ. Оно показывает локализацию новообразования.
Проводят анализы на наличие белков и уровень гормона ХГЧ. В ходе диагностического выскабливания берутся ткани для биопсии. При подозрении на метастазы проверяют головной мозг, легкие, брюшную полость и почки путем УЗИ, компьютерной томографии или рентгенографии.
Лечение трофобластической болезни
Доброкачественную форму заболевания лечат путем удаления новообразований. Для этого используют выскабливание или вакуумную аспирацию. Также прописывают кровоостанавливающие препараты. После процедуры в течение 2 месяцев необходим постоянный врачебный контроль с периодической проверкой уровня хориогонадотропина и УЗИ органов малого таза. Клинические рекомендации включают в себя исследование ХГ каждые 2 недели в течение 3 месяцев, а затем раз в месяц в течение полугода, соблюдение контрацепции на протяжении года.
При удовлетворительных результатах исследований и нормализации менструального цикла в течение 8 недель дополнительное лечение не показано. Но если в течение этого срока симптомы болезни не пропали, а результаты ультразвукового исследования показывают патологические участки в матке, пациентке необходима химиотерапия. Для подтверждения или исключения метастаз в легких делают рентгенографию органов грудной клетки.
При отсутствии положительных результатов терапии и возникновении маточного кровотечения проводят операцию. Она заключается в удалении матки и придатков или надвлагалищная ампутация. Пациенткам репродуктивного возраста может быть проведена органосберегающая операция с иссечением пораженных участков.
Инвазивный пузырный занос, хорионкарциному и другие виды злокачественных новообразований лечат путем химиотерапии. Схема и длительность лечебных мероприятий зависит от точности диагноза и степени поражения внутренних органов. При отсутствии положительного результата от медикаментозного лечения проводят операцию по удалению матки. В обязательном порядке хирургическое вмешательство назначают больным старше 40 лет. Перед операцией проводят 1-2 курса химиотерапии.
Прогноз
При своевременной диагностике и своевременных лечебных мероприятиях болезнь проходит без осложнений. При отсутствии метастаз химиотерапия успешна в 100% случаев, а при их наличии – в 70%. После успешной терапии женщина остается способна к зачатию. Рецидивы наблюдаются лишь в 3-8% случаев.
Трофобластическая болезнь заканчивается смертью ребенка и грозит летальным исходом матери. Но эта патология – не приговор. Абсолютное большинство женщин после успешного лечения сохраняют репродуктивную функцию. Главное, не допускать осложнений и обращаться за медицинской помощью при первых признаках заболевания.
Трофобластическая опухоль плацентарной площадки - редкая опухоль обладает способностью к ме-тастазированию и может привести к гибели больной. В литературе описано примерно 100 случаев этого заболевания. Опухоль может возникать после аборта, ПЗ или нормальной беременности.
Кровотечение — самый распространенный симптом, появляющийся как сразу после завершения беременности, так и несколько лет спустя. Этот симптом часто сопровождается увеличением матки, что заставляет думать о беременности. Результат теста на беременность может быть положительным, но от других форм ГТБ эти опухоли отличаются низким уровнем синтеза ХГ.
Макроскопическая картина может быть представлена от диффузных узлов в миометрии с четкими границами до больших полиповидных разрастаний, поражающих мышечный слой и выступающих в полость матки. Инвазия может распространяться на серозную оболочку и даже придатки матки.
Микроскопически трофобластическая опухоль плацентарной площадки (ТОПП) трудно отличить от доброкачественной трофобластической инфильтрации. Она характеризуется мононуклеарной инфильтрацией матки и ее кровеносных сосудов с вкраплениями многоядерных гигантских клеток. Преобладающие клетки — промежуточные трофобласты с большими многогранными клетками и полиморфными ядрами. Иногда встречаются гигантские клетки синцитиотрофобласта. Митотический индекс — недостоверный прогностический фактор.
Трофобластическую опухоль плацентарной площадки (ТОПП) следует отличать от хориокарциномы; иногда их принимают за саркомы. Гистохимическое окрашивание па плацентарный лактоген обычно дает диффузный положительный результат, а ХГ присутствует лишь локально. Сывороточный уровень ХГ низкий даже при появлении метастазов, но достаточный для положительного теста на беременность, поэтому для прогноза его не используют.
Большинство ТОПП обладает локальной инвазией, но они могут метастази-ровать; описано примерно 20 случаев летальных исходов; смертность составляет 15—20 %. Метастазы возникали в разных местах. В некоторых случаях для излечения достаточно выскабливания слизистой оболочки матки, но у большинства пациенток оптимальным и адекватным методом лечения считается гистерэктомия.
Swisher и Drescher сообщали о полном ответе при лечении по схеме ЕМА/СО у больной с метастазами в легких и влагалище. По их опыту, полный ответ на ЕМА/ СО отмечен у 2 из 7 больных. Chang и соавт. лечили 88 женщин с ТОПП, 58 из 62 пациенток с I—II стадией по FIGO выжили, им выполнили гистерэктомию с дальнейшей XT или без нее. 9 из 10 больных выжили после одного выскабливания матки. В группе из 21 пациентки с III или IV стадией выжило всего 7.
Все получали XT, а гистерэктомию — только 6. Leiserowitz и Webb сообщали о пациентке, у которой диагноз локальной опухоли был установлен с помощью УЗИ и МРТ; лечение заключалось в иссечении опухоли с реконструктивной операцией. Удаление новообразования выполнено в пределах здоровых тканей, и у пациентки было впоследствии 3 беременности, 2 из которых закончились самопроизвольными абортами, а одна — своевременными родами.

a Иногда для лечения метастазов в головном мозге метотрексат назначают в виде 12-часовой в/в инфузии в дозе 500-1000 мг/м 2 с натрия фолинатом (антидот) в дозе до 15 мг каждые 6 ч в течение 48 ч или 30 мг каждые 12 ч в течение 48 ч.
b Некоторые исследователи применяют интратекальную инъекцию метотрексата в дозе 15 мг для профилактики или лечения метастазов в головном мозге.
- Вернуться в оглавление раздела "Онкология"
Заболевание представляет собой группу редких доброкачественных и злокачественных опухолей, в основе которых лежит аномальный рост и развитие трофобласта.
Что это такое
Трофобластическая болезнь — уникальная группа опухолей женского организма, возникновение которых всегда ассоциировано с беременностью. Они могут возникнуть как во время беременности, так и после её завершения независимо от срока окончания беременности и её исхода. Это может быть благополучно протекавшая беременность, завершившаяся родами, самопроизвольный выкидыш или прерывание на любом сроке беременности. При этом сроки развития заболевания могут составлять от нескольких дней до нескольких лет.
Источником трофобластических опухолей являются трофобласты – клетки, которые окружают эмбрион и участвуют в процессе его прикрепления к стенке матки, а затем – в образовании плаценты во время беременности. При чрезмерном размножении трофобластов возникает опухоль.
Частота развития данной патологии составляет не более 1 % случаев среди всех злокачественных заболеваний женских половых органов. Наиболее склонны к заболеванию женщины, у которых беременность наступила до 21 года или после 35 лет.
Уникальной особенностью этих неоплазий является высокая частота излечения даже при наличии отдаленных метастазов, при этом у большинства пациенток после завершения лечения сохраняется репродуктивная функция.
Классификация
Трофобластическая болезнь – собирательное понятие доброкачественных и злокачественных опухолей. В число первых входит морфологическое изменение, из-за которого возникает:
- частичный пузырный занос. Образуется при оплодотворении яйцеклетки сразу двумя сперматозоидами. Такой эмбрион содержит дополнительный набор хромосом, и, к сожалению, является нежизнеспособным;
- полный пузырный занос. Образуется при оплодотворении яйцеклетки с отсутствием хромосом. При дальнейшем делении клеток отцовские хромосомы удваиваются и становятся заменой материнских, однако эмбрион не образуется.
Полный пузырный занос
Эти доброкачественные опухоли диагностируются у 70 % больных, при этом как при полном, так и неполном пузырном заносе наблюдается только разрастание трофобластической ткани и превращение ворсинок хориона в пузырьки. Однако в 20 % случаев трофобласты приобретают способность к малигнизации и метастазированию. По мере распространения злокачественных клеток в окружающие ткани различают инвазивный пузырный занос, диссеминированный пузырный занос, хорионкарционому, трофобластическую опухоль плацентарного ложа и эпителиоидную трофобластическую опухоль.
Трофобластическая опухоль
плацентарного ложа
Симптомы
Женщину должны насторожить следующие признаки:
- безболезненные выделения из влагалища с примесью крови разной интенсивности и выраженности;
- увеличение размера матки, несоответствующее сроку беременности при полном пузырном заносе;
- уменьшенный размер матки, несоответствующий сроку беременности при частичном пузырном заносе;
- токсикоз на поздних сроках беременности.
При злокачественной трофобластической болезни изменяется характер выделений во время менструаций. Ежемесячные кровотечения или вовсе отсутствуют, или идут дольше обычного срока и обильно. Вместе с этим появляются жалобы на изменение вкусовых пристрастий, тошноту и головокружение – симптомы, позволяющие предположить наступление беременности. Нередко возникает тупая боль в нижней части живота, связанная со сдавливанием опухолью стенок матки.
Течение заболевания зависит от провоцирующего фактора. Так, после нормальной беременности, закончившейся родами или абортом, болезнь развивается стремительно, нарушая восстановление женского организма. Если опухоль образовалась после внематочной беременности или трансформировалась из пузырного заноса, то течение болезни более благоприятное.
Клиническая картина может существенно варьировать в зависимости от локализации метастатических очагов:
- при метастазах в лёгких возникают кровохарканье, постоянный кашель, одышка, боли в грудной клетке;
- при метастазах во влагалище пальпируется уплотнение через переднюю стенку живота;
- при метастазах в печени появляется боль в правом подреберье;
- при метастазах в головном мозге беспокоят постоянные головные боли, тошнота, возможны судороги и потеря сознания.
Диагностика
После гинекологического осмотра, сбора анамнеза и фиксирования жалоб пациентка направляется на обследование:
Стадии
В зависимости от степени распространения процесса различают 4 стадии заболевания:
- 1 стадия – опухоль ограничена полостью матки;
- 2 стадия – опухоль распространяется на придатки, шейку матки и влагалище;
- 3 стадия – появляются метастазы в легких;
- 4 стадия – метастазы в других органах.

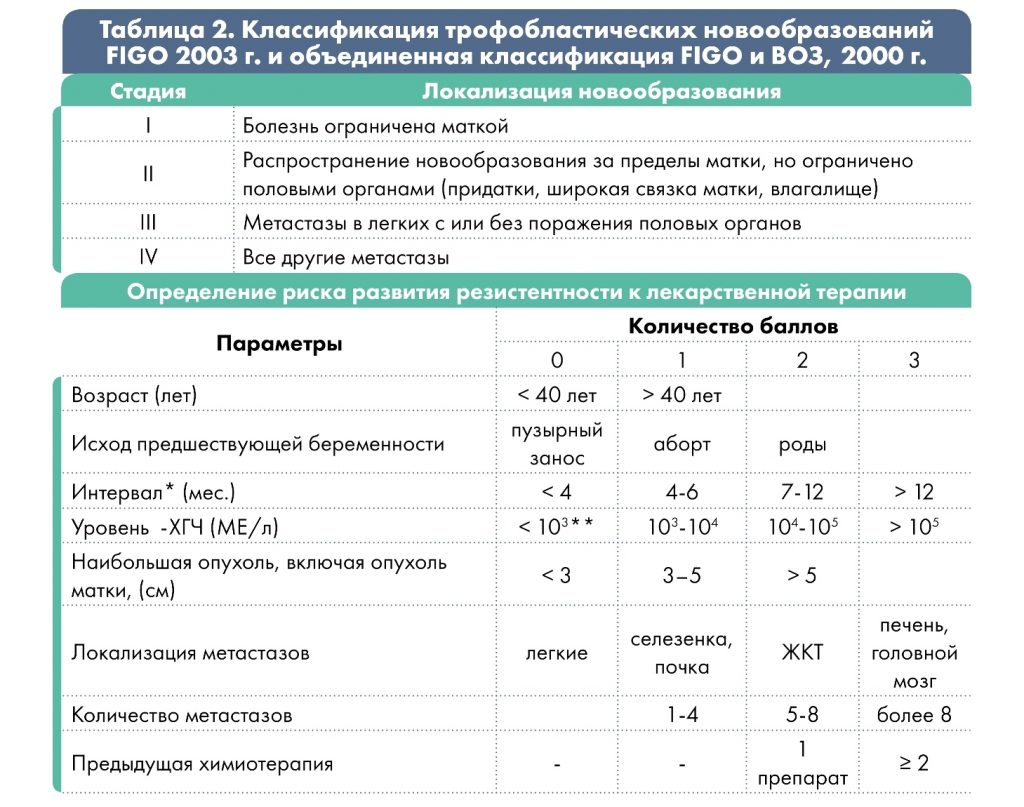
* интервал между окончанием предыдущей беременности и началом химиотерапии;
** низкий уровень β-ХГЧ может быть при трофобластической опухоли на месте плаценты.
При сумме баллов ≤ 6 – низкий риск развития резистентности опухоли; ≥ 7 баллов – высокий.
Лечение
Лечение доброкачественной опухоли невозможно без прерывания беременности. Выполняется аборт, а далее патологические ткани удаляются вакуумным аспиратором. После процедуры на протяжении месяца контролируется уровень β-ХГЧ. Женщина еженедельно сдает анализ крови, пока не получит отрицательный результат три раза подряд. Далее контрольные анализы проводятся ежемесячно в течение года. Важно после эвакуации пузырного заноса выполнить рентгенографию органов грудной клетки и УЗИ органов малого таза.
Если анализ β-ХГЧ остаётся положительным или обнаруживается злокачественная опухоль, то пациентка нуждается в продолжении лечения. Больную следует направить в специализированный центр, имеющий опыт работы и знающий данную патологию, что крайне важно для определения прогноза и эффективности терапии.
Ведущий метод лечения – химиотерапия, которая должна быть начата в кратчайшие сроки. Основные показания для ее проведения:
- стабильный или растущий уровень β-ХГЧ после сдачи трех анализов крови с интервалом в семь дней;
- повышенный уровень β-ХГЧ через полгода после процедуры;
- выявление хориокарциномы, опухоли плацентарного ложа или эпителиоидной трофобластической опухоли;
- обнаружение метастазов.
Врач выбирает рекомендованную схему терапии, основываясь на особенности анамнеза и характеристики опухолевого процесса, т.е. в зависимости от группы риска резистентности опухоли к химиотерапии. Группа риска определяется по шкале FIGO (2000 г.) с учётом результатов обследования: менее 6 баллов соответствует низкому риску, 7 и более баллов – высокому риску.
Если риски рецидива заболевания минимальны, то назначается монотерапия препаратом метотрексат. При высоких рисках рецидива опухоли используется комбинация препаратов, включающих этопозид, дактиномицин, метотрексат, винкристин и циклофосафамид.
Количество циклов химиотерапии определяется индивидуально и зависит от степени снижения уровня β-ХГЧ после каждого цикла. При нормализации уровня специфического маркера дополнительно проводится 2-4 цикла химиотерапии в том же режиме для консолидации полученного эффекта.
Если опухоль приобретает резистентность и нет нормализации уровня маркера, то требуется переход к противоопухолевым препаратам второй линии, например, такие комбинации как дактиномицин, этопозид + дактиномицин + метотрексат + цисплатин или цисплатин + паклитаксел + этопозид.
В некоторых случаях прибегают к хирургическому лечению с последующим проведением адъювантной химиотерапии. Основные показания к оперативному вмешательству являются:
- перфорация опухолью стенки матки;
- кровотечение, не поддающееся консервативной терапии и угрожающее жизни пациентки;
- резистентность опухоли к стандартной химиотерапии при отсутствии отдаленных метастазов;
- резистентность одиночных метастазов при отсутствии первичной опухоли.
Лучевая терапия используется только при метастазах в головном мозге.
Прогноз
Правильное и своевременное выявление заболевания, а также адекватное лечение в настоящее время позволяют достичь 100 % ремиссии на протяжении пяти лет при простом пузырном заносе и более 90 % – при хорионкарциноме без наличия метастазов.
Повторное развитие опухоли возможно в течение первых 36 месяцев до 10 % случаев. Частота излечение рецидива составляет около 75 %.
Фертильность
После завершения лечения у большинства женщин сохраняется репродуктивная функция. Планировать повторную беременность для пациенток с I-II стадией разрешается через год после последнего цикла химиотерапии, а для больных с III-IV стадией – через полтора-два года. Такие сроки установлены с целью правильной интерпретации наступления беременности или рецидива заболевания, а также для профилактики развития аномалий плода.
Профилактика
После удаления пузырного заноса необходимо следить за уровнем β-ХГЧ, а также выполнить рентгенографию органов грудной клетки и УЗИ органов малого таза. После завершения лечения уровень β-ХГЧ определяется каждые две недели на протяжении первых трех месяцев, затем ежемесячно в течение года. В дальнейшем контрольный анализ крови проводится раз в два месяца, а еще через год – один раз в четыре месяца.
Обязательна контрацепция в течение первого года после нормализации уровня β-ХГЧ. Специалисты рекомендуют в качестве метода контрацепции выбирать комбинированные оральные контрацептивы.






Читайте также:

