Tmn классификация опухолей тонкой кишки
Система TNM широко распространена (системы Дюкс и Астлер-Колер не используются): Т = первичная опухоль, N = вовлечение лимфоузлов, М = отдаленные метастазы. Ниже представлена TNM классификация рака толстой кишки.
а) Первичная опухоль
Тx Первичная опухоль не может быть оценена
Т0 Признаки первичной опухоли отсутствуют
Tis Рак in situ: интраэпителиальный или с инвазией в собственную пластинку
Т1 Опухоль прорастает в под слизистый слой
Т2 Опухоль прорастает в собственную мышечную оболочку
Т3 Опухоль прорастает через мышечную оболочку в субсерозный слой или в неперитонизированные параколические/параректальные ткани
Т4 Опухоль прорастает висцеральную брюшину или непосредственно прорастает в соседние органы
б) Регионарные лимфатические узлы (N)
Nx Региональные лимфатические узлы не могут быть оценены
N0 Нет метастазов в региональные лимфатические узлы
N1 Метастазы в 1-3 региональных лимфатических узлах
N2 Метастазы в >4 региональных лимфатических узлах
в) Отдаленные метастазы (М)
Mx Наличие отдаленных метастазов не может быть оценено
M0 Отдаленных метастазов нет
Ml Отдаленные метастазы
г) Протяженность резекции
Rx Наличие резидуальной опухоли не может быть оценено
R0 Резидуальной опухоли нет
R1 Резидуальная опухоль определяется микроскопически
R2 Резидуальная опухоль определяется макроскопически
д) Модификаторы
р Патоморфологическая оценка
с Клиническая оценка
и Ультрасонографическая оценка
у Оценка после химиолучевой терапии
е) Клиническое стадирование, основанное на наиболее значимом компоненте TNM
- Стадия I М0 + N0 =>Т1 или Т2
- Стадия II М0 + N0 => Т3 или Т4
IIА Т3 N0 М0
IIВ Т4 N0 М0
- Стадия III М0 => N+, любая Т
IIIА Т1-Т2 N1 М0
IIIВ Т3-Т4 N1 М0
IIIС любая Т N2 М0
- Стадия IV M1, любая Т, любая N
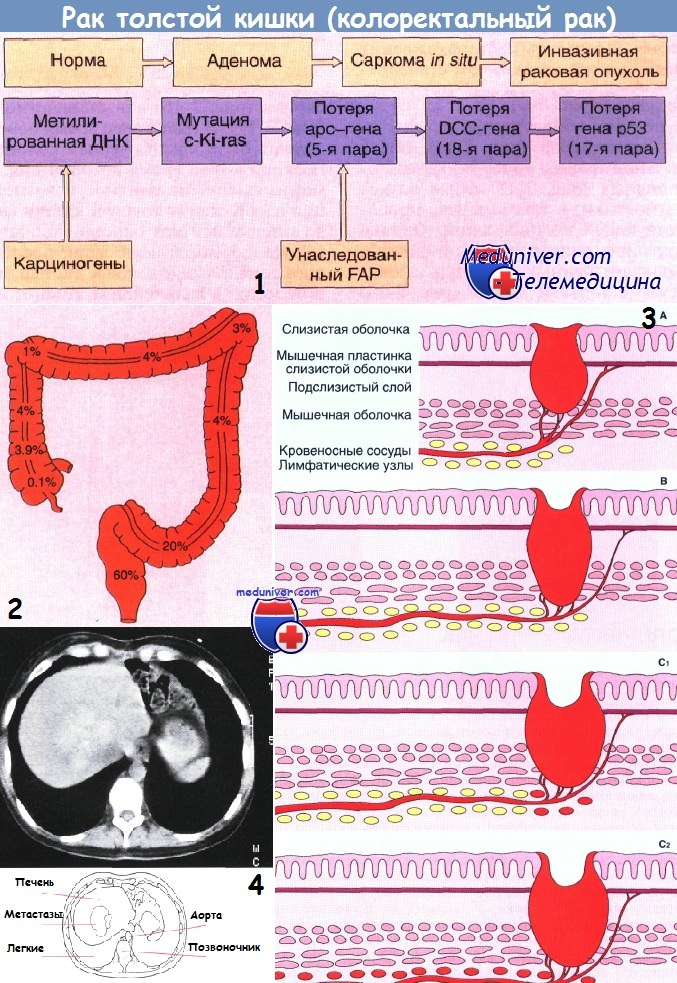
1 - Прогрессирование генетического дефекта, ведущее к развитию колоректального рака. Считают, что такая последовательность событий встречается часто, но необязательно включает все приведенные изменения и не всегда соответствует указанному порядку событий.
2 - Схема, иллюстрирующая частоту встречаемости рака в разных частях толстой кишки.
3 - Стадии развития рака толстой кишки по Дьюку (схема):
А — опухоль ограничена стенкой кишки;
В — прорастание мышечного слоя без вовлечения в процесс лимфатических узлов;
С1 — прорастание всех слоев стенки кишки с вовлечением ближайших лимфатических узлов;
С2 — то же, что и при стадии С1, плюс поражение отдаленных лимфатических узлов.
4 - Метастазы с центральным кальцинозом у больного с желтухой, вызванной диссеминированным колоректальным раком (без клинических симптомов поражения толстой кишки). Компьютерная томография.
На тонкую кишку приходится около ¾ общей длины и 90% площади всего пищеварительного тракта. Но злокачественные опухоли здесь встречаются намного реже, чем в пищеводе, желудке, толстой и подвздошной кишке. Общая протяженность тонкой кишки взрослого человека составляет 4,5–6 метров, в ней выделяют три отдела:
- Двенадцатиперстная кишка — самая короткая часть, она начинается от желудка и огибает поджелудочную железу.
- Далее следует тощая кишка.
- Подвздошная кишка впадает в слепую в нижней правой части живота (правой подвздошной области). В этом месте находится илеоцекальный клапан, он обеспечивается движение содержимого только в одном направлении — из тонкого кишечника в толстый.
Почему злокачественные опухоли в тонкой кишке встречаются очень редко? Считается, что на это есть несколько причин. Содержимое тонкого кишечника имеет жидкую консистенцию и очень быстро движется, поэтому оно не раздражает слизистую оболочку. Канцерогены, попавшие с пищей, не успевают навредить. В тонкой кишке очень мало бактерий, но много лимфоидной ткани. В качестве защитных факторов рассматривают щелочной pH и фермент бензпиренгидроксилазу.
Классификация рака тонкой кишки
В тонком кишечнике встречается пять разновидностей злокачественных опухолей:
- Аденокарцинома — только она, строго говоря, и является раком. Эти опухоли развиваются из железистых клеток слизистой оболочки, чаще всего встречаются в тощей и двенадцатиперстной кишке.
- Саркома — злокачественная опухоль из соединительной ткани. Чаще всего встречаются лейомиосаркомы — опухоли из гладких мышц в стенке кишки. Эти опухоли, как правило, поражают подвздошную кишку.
Гастроинтестинальные стромальные опухоли происходят из клеток Кахаля, которые находятся в стенках пищеварительного тракта от пищевода до ануса и обеспечивают моторику — сокращения гладких мышц. - Карциноидные опухоли относятся к группе нейроэндокринных опухолей. Они чаще всего встречаются в подвздошной кишке.
- Лимфомы — опухоли лимфоидной ткани. В тонкой кишке чаще всего встречаются неходжкинские лимфомы, как правило, в тощем и подвздошном отделах.

Причины и факторы риска рака тонкой кишки
Причины заболевания неизвестны: нельзя точно сказать, что именно привело к мутациям в клетке и ее злокачественному перерождению в каждом конкретном случае. Известны лишь факторы, которые повышают риски заболевания:
- Рацион с высоким содержанием жиров и низким содержанием клетчатки.
- Болезнь Крона — хроническое воспалительное заболевание кишечника — повышает риск рака тонкой кишки примерно в 6 раз.
- Целиакия — заболевание, при котором повреждены ворсинки тонкой кишки, и человек не переносит глютен (клейковину) — белок, который содержится во многих злаках.
- Семейный аденоматозный полипоз — наследственное заболевание, при котором в толстом кишечнике находятся сотни и тысячи полипов. Со временем эти полипы с высокой вероятностью могут трансформироваться в злокачественную опухоль, кроме того, повышается риск рака двенадцатиперстной кишки, желудка, щитовидной железы, печени (гепатобластома), поджелудочной железы.
Симптомы рака тонкой кишки
Зачастую опухоль не вызывает каких-либо симптомов. Но даже если симптомы имеются, они неспецифичны и чаще всего свидетельствуют о каком-либо другом заболевании. Нужно посетить врача и провериться, если в течение длительного времени присутствует кровь в стуле, либо стул стал темным, черным, как деготь. Длительные боли в животе, диарея, необъяснимая потеря веса, сильная тошнота и рвота — все это возможные признаки рака тонкой кишки. Точный диагноз можно установить только после обследования.
Диагностика рака тонкой кишки
Осмотреть изнутри двенадцатиперстную кишку можно во время фиброгастродуоденоскопии (ФГДС). Если врач обнаруживает на слизистой оболочке патологически измененный участок, он может сразу провести биопсию и отправить фрагмент ткани на гистологическое, цитологическое исследование.
Для осмотра тощей и подвздошной кишки применяют специальные эндоскопические техники. Во время капсульной эндоскопии пациенту дают проглотить капсулу с миниатюрной видеокамерой. Она проходит по пищеварительному тракту и записывает изображение. При баллонной энтероскопии в тонкую кишку вводят трубку, оснащенную одним или двумя баллонами, внутри нее проводят эндоскоп. Он может выдвигаться из трубки. Во время баллонной энтероскопии можно провести биопсию, остановить кровотечение, удалить небольшую опухоль. Конечную часть тонкой кишки можно осмотреть во время колоноскопии — исследования, во время которого специальный инструмент — колоноскоп — вводят через задний проход.
Место сужения в кишечнике может показать рентгенография с контрастным усилением. За некоторое время до того, как сделать рентгеновские снимки, пациенту дают выпить взвесь сульфата бария. Препарат проходит по пищеварительному тракту и создает заметную тень на снимках. Иногда контраст вводят через зонд сразу в двенадцатиперстную кишку. Применяют бариевые клизмы — с помощью такого контрастирования иногда можно осмотреть конечную часть тонкой кишки.
Компьютерную томографию и МРТ применяют для того, чтобы оценить расположение, размеры и количество опухолей, выявить очаги поражения в печени, легких и других органах. Чтобы получить более информативное изображение, применяют контраст: его вводят внутривенно или дают в виде таблетки.
ПЭТ-сканирование помогает найти мелкие метастазы, которые не были обнаружены другими методами. Пациенту вводят сахар с радиоактивной меткой. Так как опухолевым клеткам нужно много энергии, они поглощают этот сахар в намного большем количестве, чем здоровая ткань. Из-за накопления радиоактивной метки опухолевые очаги хорошо заметны на снимках, выполненных с помощью специального аппарата. Зачастую ПЭТ совмещают с КТ.

Стадии рака тонкого кишечника
Выделяют пять стадий аденокарциномы кишечника:

Лечение рака тонкой кишки
Рак тонкой кишки встречается очень редко, поэтому проведено не так много исследований, которые помогли бы выяснить, какие методы лечения оптимальны в том или ином случае. Аденокарциномы тонкого кишечника похожи на рак толстой кишки, поэтому зачастую их лечат похожими методами. План лечения зависит от типа и стадии опухоли, возраста и общего состояния пациента.
Хирургическое лечение
Операции при раке тонкого кишечника бывают радикальными и паллиативными. Во время радикальной операции хирург удаляет пораженный участок кишки с захватом здоровой ткани выше и ниже, близлежащие лимфатические узлы. Если рак распространился в соседние органы, их тоже удаляют.
Паллиативные операции направлены на то, чтобы улучшить состояние больного. Если опухоль блокирует просвет кишечника, накладывают обходной анастомоз.
Лучевая терапия
Облучение может быть назначено после операции для того, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива. Такая лучевая терапия называется адъювантной. Также этот вид лечения применяют при опухолях с метастазами, после рецидива. При запущенном раке лучевая терапия помогает бороться с болью и другими симптомами.
Химиотерапия
Если раковые клетки при аденокарциноме распространились в лимфатические узлы, после операции назначают адъювантную химиотерапию для профилактики рецидива. При аденокарциноме с метастазами химиопрепараты применяют в паллиативных целях, чтобы затормозить прогрессирование опухоли, улучшить состояние пациента, продлить жизнь.
Часто при аденокарциномах назначают комбинации химиопрепаратов:
- FOLFOX: лейковорин + фторурацил + оксалиплатин.
- FOLFORI: лейковорин + фторурацил + иринотекан.
Если после операции происходит рецидив, может быть назначен фторурацил в сочетании с лучевой терапией. Такая терапия называется химиолучевой.
Прогноз выживаемости при раке тонкой кишки
Пятилетняя выживаемость при аденокарциноме тонкой кишки на разных стадиях составляет:
- Стадия I — 70%.
- Стадия II — 55%.
- Стадия III — 30%.
- Стадия IV — 5–10%.
классификация злокачественных опухолей по системе TNM.
Индекс Т (опухоль) — обозначает размер опухоли:
ТО — первичная опухоль не определяется;
Т1 — опухоль до 2 см, расположена на поверхности органа;
Т2 — опухоль таких же или больших размеров, но с инфильтрацией более глубоких слоев или с переходом на соседние анатомические части органа; ТЗ — опухоль значительных размеров, или прорастающая в глубину органа, или переходящая на соседние органы и ткани;
Т4 — опухоль прорастает соседние структуры с полным ограничением подвижности органа.
Индекс N (нодули) — характеризует поражение регионарных лимфоузлов:
N0 — метастазы отсутствуют;
N1 — одиночные (меньше 3) метастазы;
N2 — множественные метастазы в ближайшие регионарные лимоузлы, смещаемые по отношению к окружающим тканям;
N3 — множественные несмещаемые метастазы или поражение лимфоузлов в более отдаленных областях регионарного метастазирования; nx — судить о поражении лимфоузлов до операции невозможно.
Индекс М (метастазы) — обозначает отдаленные гематогенные или лимфогенные метастазы:
МО — метастазы отсутствуют;
Ml — имеются отдаленные метастазы.
Индекс Р (прорастание) — характеризует степень прорастания стенки органа ЖКТ (определяется после гистологического исследования).
Индекс G (градус) — обозначает степень злокачественности при опухолях ЖКТ и яичников (определяется после гистологического исследования).
КЛАССИФИКАЦИЯ ПО СТАДИЯМ
Рак губы
Стадия I. Ограниченная опухоль или язва до 1 см диаметром в толще слизистой оболочки и подслизистого слоя красной каймы губы без метастазов.
Стадия II. а) Опухоль или язва, ограниченная слизистой оболочкой и подслизистым слоем, размером до 2 см, занимающая не более половины красной каймы губ; б) опухоль или язва той же величины или меньших размеров, но при наличии одиночного смещаемого метастаза в регионарных лимфатических узлах.
Стадия III. а) Опухоль или язва до 3 см в диаметре, занимающая большую часть губы, с прорастанием ее толщи или распространением на угол рта, щеку и мягкие ткани подбородка; б) опухоль или язва той же величины или меньшего распространения, но с наличием в подбородочной, подчелюстных областях ограниченно смещаемых метастазов.
Стадия IV. а) Распадающаяся опухоль, занимающая большую часть губы, с прорастанием всей ее толщи и распространением не только на угол рта, подбородок, но и на костный скелет челюсти. Несмещаемые метастазы в регионарных лимфатических узлах; б) опухоль любого диаметра с метастазами.
Рак языка
Стадия I. Опухоль слизистой оболочки или подслизистого слоя до 1 см в диаметре, без метастазов.
Стадия II. а) Опухоль до 2 см в диаметре, не распространяющаяся за среднюю линию языка, без метастазов; б) таких же размеров опухоль, но с наличием единичных смещаемых регионарных метастазов.
Стадия III. а) Опухоль или язва до 3 см в диаметре, переходящая за среднюю линию языка, на дно полости рта, без метастазов; б) то же с наличием множественных смещаемых или одиночных несмещаемых метастазов.
Стадия IV. а) Опухоль поражает большую часть языка, распространяется на соседние мягкие ткани и на кость челюсти, с множественными ограниченно смещаемыми или одиночными несмещаемыми метастазами; б)опухоль тех же размеров с несмещаемыми регионарными или отдаленными метастазами.
Рак гортани
Стадия I. Опухоль или язва, ограниченная слизистой оболочкой и подслизистым слоем и не распространяющаяся за пределы одного отдела гортани.
Стадия II. Опухоль или язва занимает почти целиком какойлибо один отдел гортани, но не выходит за его пределы, подвижность гортани сохранена, на шее определяется с одной стороны смещаемый метастаз.
Стадия III. Опухоль переходит на подлежащие ткани гортани, вызывает неподвижность соответствующей ее половины, имеются единичные или множественные подвижные метастатические узлы на шее с одной или с двух сторон.
Стадия IV. Обширная опухоль, занимающая большую часть гортани, инфильтрирующая подлежащие ткани, прорастающая в соседние органы с инфильтрацией подлежащих тканей.
Рак щитовидной железы
Стадия I. Ограниченная опухоль в пределах щитовидной железы.
Стадия II. Опухоль таких же размеров с единичными метастазами в регионарные лимфатические узлы.
Стадия III. Опухоль прорастает в капсулу железы, имеются метастазы в регионарных лимфатических узлах.
Стадия IV. Опухоль прорастает в соседние органы, имеются отдаленные метастазы.
Рак кожи
Стадия I. Опухоль или язва не более 2 см в диаметре, ограниченная эпидермисом и собственно дермой, совершенно подвижная вместе с кожей (без инфильтрации соседних тканей) и без метастазов.
[bСтадия II.][/b] Опухоль или язва более 2 см в диаметре, прорастающая всю толщу кожи, без распространения на соседние ткани. В ближайших лимфатических узлах может быть один не большой подвижный метастаз.
Стадия III. а) Значительных размеров ограниченно подвижная опухоль, проросшая всю толщу кожи, но не перешедшая еще на кость или хрящ, без метастазов; б) такая же опухоль или меньших размеров, но при наличии множественных подвижных или одного малоподвижного метастаза.
Стадия IV. а) Опухоль или язва, широко распространяющаяся по коже, проросшая подлежащие мягкие ткани, хрящевой или костный скелет; б) опухоль меньших размеров, но при наличии неподвижных регионарных или отдаленных метастазов.
Меланома кожи
Стадия I. Малигнизированный невус или ограниченная опухоль размером до 2 см в наибольшем диаметре, плоская или бородавчатая пигментная, прорастающая только кожу без подлежащих тканей. Регионарные лимфатические узлы не поражены метастазами.
Стадия II. а) Пигментные опухоли бородавчатого или папилломатозного характера, а также плоские изъязвляющиеся, величиной более 2 см в наибольшем диаметре, с инфильтрацией подлежащей клетчатки без метастазов в регионарных лимфатических узлах; б) такие же опухоли, как при стадии Па, но с поражением регионарных лимфатических узлов.
Стадия III. а) Различной величины и формы пигментные опухоли, прорастающие в подкожную клетчатку, ограниченно смещаемые, без метастазов; б) меланомы любого размера с множественными регионарными метастазами.
Стадия IV. Первичная опухоль любой величины, но с образованием в прилежащих участках кожи мелких пигментных метастатических образованийсателлитов (лимфогенная диссеминация) или наличие отдаленных метастазов.
Рак молочной железы
Стадия I. Опухоль небольших размеров (менее 3 см), расположена в толще молочной железы, без перехода на окружающую клетчатку и кожные покровы, без метастазов.
Стадия II. Опухоли, не превышающие 5 см в наибольшем диаметре, с переходом из ткани молочной железы на клетчатку, с симптомом спаянности с кожей, без метастазов; б) опухоль того же или меньших размеров с поражением одиночных лимфатических узлов первого этапа.
Стадия III. а) Опухоли более 5 см в диаметре, с прорастанием (изъязвлением) кожи, проникновением в подлежащие фасциальномышечные слои, но без метастазов в регионарных лимфатических узлах; б) опухоли любого размера с множественными подмышечными или подключичными и подлопаточными метастазами; в) опухоли любого размера с метастазами в надключичных лимфатических узлах с выявленными парастернальными метастазами.
Стадия IV. Распространенное поражение молочной железы с диссеминацией в коже, опухоли любого размера, прорастающие грудную стенку, опухоли с отдаленными метастазами.
Рак легкого
Стадия I. Небольшая ограниченная опухоль крупного бронха с эндо или перибронхиальным ростом, а такие небольшая опухоль мелких или мельчайших бронхов без поражения плевры, без метастазов.
Стадия II. Опухоль таких же или больших размеров, но без поражения плевры при наличии одиночных метастазов в ближайших регионарных лимфатических узлах.
Стадия III. Опухоль, прорастающая плевру, врастающая в один из соседних органов, при наличии множественных метастазов в регионарных лимфатических узлах.
Стадия IV. Опухоль с обширным распространением на грудную стенку, средостение, диафрагму, с диссеминацией по плевре, с обширными регионарными или отдаленными метастазами.
Рак пищевода
Стадия I. Четко ограниченная небольшая опухоль, прорастающая только слизистый и подслизистый слой. Опухоль не суживает просвет пищевода, мало затрудняет прохождение пищи. Метастазы отсутствуют.
Стадия II. Опухоль или язва, прорастающая мышечный слой пищевода, но не выходящая за пределы его стенки. Опухоль значительно нарушает проходимость пищевода. Имеются единичные метастазы в регионарных лимфатических узлах.
Стадия III. Опухоль или язва, занимающая больше полуокружности пищевода или циркулярно охватывающая его, прорастающая всю стенку пищевода и окружающую клетчатку, спаянная с соседними органами. Проходимость пищевода нарушена значительно или полностью. Имеются мнонественные метастазы в регионарных лимфатических узлах.
Стадия IV. Опухоль, поражающая пищевод циркулярно, выходит за пределы органа, вызывает прободение в ближайшие органы. Имеются конгломераты неподвижных регионарных лимфатических узлов и метастазы в отдаленных органах.
Рак желудка
Стадия I. Небольшая опухоль, локализующаяся в слизистом и подслизистем слое желудка без регионарных метастазов.
Стадия II. Опухоль, прорастающая мышечный слой желудка, но не прорастающая серозной оболочки, с одиночными регионарными метастазами.
Стадия III. Опухоль значительных размеров, прорастающая всю стенку желудка, спаянная или проросшая в соседние органы, ограничивающая подвижность желудка. Такая же или меньших размеров опухоль, но с множественными регионарными метастазами.
Стадия IV. Опухоль любых размеров с отдаленными метастазами.
Рак ободочной кишки
Стадия I. Небольшая опухоль, инфильтрирующая слизистый и подслизистый слой кишечной стенки при отсутствии метастазов.
Стадия II. а) Опухоль большего размера, занимающая не более полуокружности кишки, не выходящая за ее пределы и не проросшая в соседние органы, без метастазов; б) опухоль того же или меньшего размера, но с наличием метастазов в регионарных лимфатических узлах.
Стадия III. а) Опухоль занимает более полуокружности кишки, прорастает всю ее стенку или соседнюю брюшину, без метастазов; б) опухоль любого размера с наличием множественных регионарных метастазов.
Стадия IV. Обширная опухоль, проросшая в соседние органы, с множественными регионарными метастазами или любая опухоль с отдаленными метастазами.
Рак прямой кишки
Стадия I. Небольшая, четко ограниченная подвижная опухоль или язва, локализующаяся на небольшом участке слизистой оболочки и подслизистого слоя, не выходящая за пределы, без метастазов.
Стадия II. а) Опухоль или язва занимает до половины окружности прямой кишки, не выходя за ее пределы, без метастазов; б) опухоль того же или меньшего размера с одиночными подвижными регионарными метастазами.
Стадия III . а) Опухоль занимает более полуокружности прямой кишки, прорастает стенку или спаяна с окружающими органами и тканями; б) опухоль любых размеров с множественными метастазами в регионарных лимфатических узлах.
Стадия IV. Обширная распадающаяся неподвижная опухоль, прорастающая окружающие органы и ткани, с регионарными или отдаленными метастазами.
Аденокарцинома почки
Стадия I. Опухоль не выходит за пределы капсули почки.
Стадия II. Поражение сосудистой ножки или околопочечной клетчатки.
Стадия III. Поражение опухолью регионарных лимфатических узлов.
Стадия IV. Наличие отдаленных метастазов.
Рак мочевого пузыря
Стадия I. Опухоль не выходит за пределы слизистой оболочки мочевого пузыря.
Стадия II. Опухоль инфильтрирует внутренний мышечный слой.
Стадия III. Опухоль прорастает все стенки мочевого пузыря; имеются метастазы в регионарных лимфатических узлах.
Стадия IV, Опухоль прорастает соседние органы, имеются отдаленные метастазы.
Рак яичка
Стадия I. Опухоль не выходит за пределы белочной оболочки яичка, не увеличивает и не деформирует его.
Стадия II. Опухоль, не выходя за пределы белочной оболочки, приводит к деформации и увеличению яичка.
Стадия III. Опухоль прорастает белочную оболочку и распространяется на придаток яичка, имеются метастазы в регионарных лимфатических узлах.
Стадия IV. Опухоль распространяется за пределы яичка и его придатка, прорастает мошонку и/или семенной канатик; имеются отдаленные метастазы.
Рак предстательной железы
Стадия I. Опухоль занимает менее половины предстательной железы, не прорастая ее капсулу, метастазы отсутствуют.
Стадия II. а) Опухоль занимает половину предстательной железы, не вызывает ее увеличения или деформации, метастазы отсутствуют; б) опухоль той же или меньшей величины с одиночными удалимыми метастазами в регионарных лимфоузлах.
Стадия III. а) Опухоль занимает всю предстательную железу или опухоль любых размеров прорастает капсулу, метастазы отсутствуют; б) опухоль той же или меньшей степени распространения с множественными удалимыми регионарными метастазами.
Стадия IV. а) Опухоль предстательной железы прорастает окружающие ткани и органы, метастазы отсутствуют; б) опухоль той не степени местного распространения с любыми вариантами местного метастазирования или опухоль любой величины при наличии отдаленных метастазов.
Рак шейки матки
Стадия I. а) Опухоль ограничена шейкой матки с инвазией в строму не более 0,3 см при диаметре не более 1 см; б) опухоль ограничена шейкой матки с инвазией более 0,3 см, регионарные метастазы отсутствуют.
Стадия II. а) Опухоль распространяется за пределы шейки матки, инфильтрирует влагалище в пределах верхних 2/3 или распространяется на тело матки, регионарные метастазы не определяются; б) опухоль той же степени местного распространения с инфильтрацией клетчатки с одной или обеих сторон. Регионарные метастазы не определяются.
Стадия III. а) Опухоль распространяется на ниинюю треть влагалища и/или имеются метастазы в придатках матки, регионарных метастазов нет; б) опухоль распространяется с одной или обеих сторон на параметральную клетчатку до стенок таза, имеются регионарные метастазы в лимфоузлах таза.
Стадия IV. а) Опухоль прорастает мочевой пузырь и/или прямую кишку, регионарные метастазы не определяются; б) опухоль той же степени распространения с регионарными метастазами, любого распространения опухоль с отдаленными метастазами.
Рак тела матки
Стадия I. Опухоль ограничена телом матки, регионарные метастазы не определяются. Имеет три варианта: а) опухоль ограничена эндометрием, б) инвазия в миометрий до 1 см, в) инвазия в миометрий более 1 см, но нет прорастания серозной оболочки.
Стадия II. Опухоль поражает тело и шейку матки, регионарные метастазы не определяются.
Стадия III. Имеет два варианта: а) рак с инфильтрацией параметрия на одной или обеих сторонах, перешедшей на стенку таза; б) рак тела матки с прорастанием брюшины, но без вовлечения. близлежащих органов.
Стадия IV. Имеет два варианта: а) рак тела матки с переходом на мочевой пузырь или прямую кишку; б) рак тела матки с отдаленными метастазами.
Рак яичников
Стадия I. Опухоль в пределах одного яичника.
Стадия II. Поражены оба яичника, матка, маточные трубы.
Стадия III. Кроме придатков и матки поражается париетальная брюшина, метастазы в регионарных лимфоузлах, в сальнике, определяется асцит.
Стадия IV. В процесс вовлекаются соседние органы: мочевой пузырь, кишечник, имеется диссеминация по париетальной и висцеральной брюшине метастаза в отдаленные лимфатические узлы, сальник; асцит, кахексия.
Клиническая классификация TNM
Система TNM принятая для описания анатомического распространения поражения, основана на 3 компонентах:
Т- распространение первичной опухоли;
N - отсутствие или наличие метастазов в регионарных лим¬фатических узлах и степень их поражения;
М- отсутствие или наличие отдаленных метастазов.
Кэтим трем компонентам добавляются цифры, указывающие на распространенность злокачественного процесса:
T0, Т1, Т2, ТЗ, Т4 N0, N1, N2, N3 М0, Ml
Эффективность системы - в "кратности обозначения" степени распространения злокачественной опухоли.
Общие правила, применимые для всех локализаций опухолей
1. Во всех случаях должно быть
гистологическое подтверждение диагноза, если его нет, то такие случаи описываются отдельно.
2. При каждой локализации описываются две классификации:
Клиническая классификация применяется до начала лечения и основана на данных клинического, рентгенологи¬ческого, эндоскопического исследования, биопсии, хирургических методов исследования и ряда дополнительных методов.
Патологическая классификация (постxирургическая, патогисто-логическая классификация), обозначаемая рТNМ, основана на данных, полученных до начала лечения, но дополненных или измененных на основании сведений, полученных при хирургическом вмешательстве или исследовании операционного материала. Пато¬логическая оценка первичной опухоли (рТ) делает необходимым выполнение биопсии или резекции первичной опухоли для воз¬можной оценки высшей градации рТ.
Для, патологической оценки состояния регионарных лимфати¬ческих узлов ( pN) необходимо их адекватное удаление, что позволяет определить отсутствие (рN0) или оценить высшую грани¬цу рN категории. Для патологической оценки отдаленных мета¬стазов (рМ) необходимо их микроскопическое исследование.
3. После определения Т, N М и (или) рТ, pN и рМ категорий может быть выполнена
группировка по стадиям. Установленная степень распространения опухолевого процесса по системе TNM или по стадиям должна оставаться в медицинской документации без изменений. Клиническая классификация особенно ваяна для выбора и оценки методов лечения, тогда как патологическая позволяет получать наиболее точные данные для прогноза и оценки отдаленных результатов лечения.
4. Если имеется сомнение в правильности определения категорий Т, N или М, то надо выбирать низшую (т.е. менее распространенную) категорию. Это такие распространяется и на группировку по стадиям.
5. В случае множественных синхронных злокачественных опухолей в одном органе классификация строится на оценке опухоли с наивысшей T категорией, а множественность и число опухолей указывается дополнительно Т2(m) или Т2 (5). При возникновении синхронных билатеральных опухолей парных органов каждая опухоль классифицируется отдельно. При опухолях щитовидной железы, печени и яичника множественность является критерием Т категории.
6. Определение Т NМ категорий или группировка по стадиям могут использоваться для клинических или исследовательских целей, пока не изменятся критерии классификации.
Читайте также:

