Так здорово рак кишечника
Заболеваемость
Частота случаев рака прямой кишки в Европе составляет около 35% от всех случаев колоректального рака, т.е. 15-25 случаев на 100 тыс. чел. в год. Смертность от этой патологии составляет 4-10 случаев на 100 тыс. чел. в год, являясь более низкой среди женщин.
Диагностика
Диагноз базируется на данных осмотра прямой кишки с помощью ректоскопа с биопсией и морфологическим исследованием биоптата. Опухоли, локализующиеся на расстоянии .15 см от ануса, классифицируются как ректальные, а расположенные проксимальнее – как опухоли толстой кишки.
Стадирование и факторы риска
При определении стадии должны быть известны подробная история заболевания, данные физикального обследования, общий и биохимический (с определением функции печени и почек) анализы крови, карциноэмбриональный антиген (РЭА), R-графия (или КТ) органов грудной клетки, КТ или МРТ или УЗИ органов брюшной полости.
Эндоскопическое УЗИ (при небольших опухолях ― pT1 –T2) или МРТ (для всех опухолей) рекомендуются для отбора больных, нуждающихся в предоперационном лечении [III, B]. Необходима полная колоноскопия до или после операции.
Гистопатологическое исследование должно отражать информацию о проксимальных, дистальных и латеральных краях резекции ― circumferential resection margin (CRM), а также о регионарных лимфатических узлах (рекомендуется исследование, по меньшей мере, 12 лимфатических узлов). В морфологическом заключении должна указываться степень дифференцировки опухоли, а также наличие сосудистой и периневральной инвазии [III, A].
При стадировании необходимо пользоваться системой TNM. 5-я версия от 1997 года предпочтительнее 6-й (2002) и 7-й (2010) версий, так как в последних классификациях имеется значительная субъективная вариабельность в установлении II и III стадий. В то же время необходимо дальнейшее подразделение ряда признаков, в частности ― сT3, как это представлено в таблице 1. Опухоли T1 также могут быть классифицированы по Haggitt (если возникли в аденоме на ножке), либо по sm (если развились в плоской аденоме). Обе системы могут несоответствовать друг другу. Уровень инвазии в субмукозу (sm) предсказывает риск поражения регионарных лимфоузлов и позволяет определять вариант хирургического лечения [III, B].
Таблица №2. Классификация Haggitt для Т1 опухолей, развившихся в аденоматозных полипах на ножке.
0 – Отсутствие инвазивной карциномы
1 – Инвазия в головку полипа
2 – Инвазия в шейку полипа
3 – Инвазия в ножку полипа
4 – Инвазия в основание полипа
Таблица №3. Классификация для Т1 опухолей, основанная на глубине инвазии в подслизистый слой.
1 – Верхняя треть
2 – Средняя треть
3 – Нижняя треть
Лечение
Локальные стадии
Важной задачей лечения является максимально возможное снижение риска развития локального рецидива (желательно до 80 лет) или очень ослабленных пациентов альтернативой является проведение короткого курса лучевой терапии (5 дней по 5 Гр) с последующим хирургическим лечением через 8 недель может быть опцией, хотя и еще не до конца изученной [IV, A].
Полное удаление мезоректальной клетчатки (TME)
TME в наши дни стала стандартом хирургического вмешательства и подразумевает под собой удаление всей мезоректальной клетчатки и лимфоузлов. В редких случаях TME может быть вариантом лечения при T1 или у ослабленных больных с более распространенными опухолями. Критично, чтобы во время операции не было повреждения фасции, окружающей мезоректум, т.к. это повышает риск местного рецидива.
Кроме ранних опухолей, которые могут быть вылечены одной трансанальной резекцией, в лечении более распространенных процессов для уменьшения первичной опухоли все чаще применяется предоперационная химиолучевая терапия. После химиолучевой терапии выполняются множественные биопсии. В случае достижения pCR пациенты остаются под частым наблюдением на протяжении не менее 5 лет. Несмотря на привлекательность такого подхода, данное лечение не изучалось в контролируемых проспективных исследованиях [IV. D].
Оценка эффективности предоперационной химиолучевой и лучевой терапии
Оценка эффективности предоперационной химиолучевой терапии несет важную информацию, необходимую для прогнозирования объема хирургического вмешательства и определения показаний к послеоперационной химиотерапии. В то же время нет большого опыта в применении МРТ и ПЭТ-КТ с целью рестадирования. Уменьшение опухоли по данным МРТ может маскироваться увеличением фиброза. Поэтому в настоящее время еще нет убедительных данных, поддерживающих изменение объема хирургии в зависимости от результатов рестадирования [IV, C].
Объем и дозы лучевой терапии
Цели лучевой терапии при раке прямой кишки зависят от стадии заболевания: снизить риск развития рецидива при операбельных местнораспространенных опухолях и позволить выполнить хирургическое вмешательство при истинных неоперабельных местнораспространенных опухолях. На ложе опухоли обычно дополнительно подводится 4-6 Гр за две-четыре фракции. Оптимальная суммарная доза точно не известна, но считается, что в комбинации с фторпиримидинами она должна составлять не менее 46Гр при стандартном фракционировании [III, A].
Наибольшее число местных рецидивов локализуется в мезоректальной клетчатке, поэтому она обязательно должна включаться в клинический объем облучения (clinical target volume ― CTV). Исключением могут быть высоко расположенные опухоли, где вполне достаточно расширить поле на 5-6 см дистальнее опухоли. Кроме лимфоузлов мезоректальной клетчатки в CTV включаются пресакральные узлы вместе с верхней прямокишечной артерией вплоть до уровня S1-2 и лимфоузлы вдоль внутренних подвздошных артерий вплоть до уровня бифуракции или уровня S1-2.
Наружные подвздошные лимфоузлы включаются в поля облучения только в случаях прорастания в органы, расположенные кпереди ― мочевой пузырь, простата, органы женской репродуктивной системы.
Fossae ischiorectalis облучается только при поражении леватора, внутреннего или наружнего сфинктера.
Паховые лимфоузлы необходимо облучать при прорастании опухоли ниже зубчатой линии.
Если поражение регионарных лимфоузлов определяется по данным обследования, необходимо помнить о возможности ретроградного метастазирования, что может потребовать расширения CTV.
Послеоперационная химиолучевая терапия
Послеоперационная лучевая терапия (СОД 50,4 Гр, РОД 1,8 Гр) с одновременной химиотерапией на основе 5-фторурацила, учитывая меньшую эффективность и большую токсичность, в настоящее время не проводится. Тем не менее, она показана всем больным с pT3-4 или N+, с наличием опухолевых клеток по краю резекции, при перфорации в зоне опухоли, а также во всех иных случаях повышенного риска рецидива, если не проводилась предоперационная лучевая терапия [I;А].
Как и при раке ободочной кишки адъювантная химиотерапия показана больным III стадией (или II стадией с высоким риском рецидива), хотя по–прежнему недостаточно убедительных доказательств о ее достаточной эффективности при раке прямой кишки [II,A]. Эффективность адъювантной химиотерапии, по-видимому, ниже у пациентов, не ответивших на предоперационную химиолучевую терапию [IV;A].
Местные рецидивы
Больные с местными рецидивами, если лучевая терапия не проводилась на этапе первичного лечения, должны получать предоперационную химиолучевую терапию [II;A]. У ранее облученных пациентов необходимо рассмотреть вопрос о возможности проведения дополнительной лучевой терапии (дистанционной или интраоперационной) [IV,D]. Попытка радикального хирургического вмешательства должна быть предпринята через 6-8 недель после лучевой терапии [II,A].
В неоперабельных случаях, если ранее уже была проведена лучевая терапия, возможно проведение системной химиотерапии [I,A].
Диссеминированные формы заболевания
В случае первично диссеминированного заболевания (синхронные метастазы) до сих пор остается малоизученным вопрос об оптимальной последовательности локального и системного лечения. Возраст, сопутствующие заболевания, пожелания пациента, распространенность первичного и метастатического процесса должны учитываться при выборе режима.
В отдельных случаях лечение может включать хирургическое удаление резектабельных печеночных или легочных метастазов [III,A]. Другие хирургические и стентирующие процедуры [III,A], а также лучевая терапия должны рассматриваться в качестве паллиативных мероприятий [II,A].
Первая линия паллиативной химиотерапии должна быть начата как можно раньше и включать 5-фторурацил/лейковорин в комбинации с другими препаратами, в частности с оксалиплатином или иринотеканом с добавлением или без бевацизумаба [I,A], цетуксимаба или панитумумаба при отсутствии мутации гена K-RAS в опухоли [I,A].
Химиотерапия второй линии показана больным при их общем удовлетворительном состоянии [I,A]. У отдельных пациентов при их общем удовлетворительном состоянии возможно проведение и третьей линии химиотерапии [II,A].
Наблюдение
Цель наблюдения состоит в выявлении пациентов, нуждающихся в проведении паллиативной химиотерапии или хирургического лечения, а также в предупреждении случаев повторного колоректального рака. В настоящее время нет убедительных доказательств того, что систематическое наблюдение за больными после успешного первичного лечения способствует улучшению выживаемости.
Рекомендации по наблюдению:
выяснение жалоб и ректосигмоидоскопия каждые 6 мес. в течение 2 лет [V,D]. Если колоноскопия не была выполнена до операции (например, из-за непроходимости), то ее следует сделать в течение года.
Колоноскопия каждые 5 лет с резекцией имеющихся полипов [I,В].
Польза лабораторного и радиологического обследования не доказана. Подобные обследования рекомендуются для больных с наличием специфических симптомов [A].
Рак толстого кишечника - злокачественная опухоль, которая растет из слизистой оболочки, выстилающей стенки толстого кишечника.
Рак кишечника чаще всего встречается в пожилом возрасте. Причем с каждым годом таких больных становится все больше и больше, особенно в развитых странах с высоким уровнем жизни.
Рак толстой кишки имеет тенденцию к учащению, смертность от него увеличивается. Из различных отделов толстой кишки рак чаще встречается в прямой кишке, реже - в сигмовидной, слепой, печеночном и селезеночном углах поперечной ободочной кишки.
Предраковые состояния:
- аденомы;
- ворсинчатая опухоль;
- полипы, полипоз кишечника;
- хронический язвенный колит;
- хронические свищи прямой кишки.
Возникновению рака толстой кишки способствуют:
1) характер питания - преобладание в рационе мясных, жирных и мучных блюд, недостаточное содержание продуктов растительного происхождения;
2) нарушение стула (запоры);
3) заболевания толстой кишки: колиты и полипы (риск развития рака начинает увеличиваться через 7 лет от начала заболевания и каждые последующие 10 лет возрастает на 10 %, достигая через 25 лет 30 %).
4) наследственная предрасположенность;
5) пожилой возраст.
Макроскопические чаще всего встречаются язвенная, язвенно-инфильтративная формы, но могут быть раки в форме узла (полипозный и крупнобугристый).
Гистологические типы рака.
Самой распространенной является аденокарцинома (до 80%). Могут встречаться также перстневидноклеточный рак, а в области анального отверстия - плоскоклеточный ороговевающий и неороговевающий раки.
Метастазирование: в параректальные лимфоузлы и лимфоузлы малого таза, затем в брыжеечные лимфоузлы, а у женщин - в оба яичника. Гематогенном рак кишки может метастазировать в печень, легкие.
При избыточном содержании животных жиров и белков в пище в кишечнике образуются вещества, способствующие развитию опухоли (канцерогены). При запорах время воздействия этих веществ на стенки толстого кишечника значительно увеличивается, что может привести к перерождению нормальных клеток в раковые.
Злокачественная опухоль также может возникать и на фоне длительно текущих воспалительных заболеваний в кишечнике (при колитах), а также трансформироваться из полипов (доброкачественных выростов на слизистой оболочке кишечника).
Атипичные клетки начинают размножаться, опухоль постепенно увеличивается в размерах и заполняет собой просвет кишки, в результате развивается непроходимость кишечника. Если опухоль прорастает стенку кишечника, она может разрушить его сосуды кишечника, и стать причиной кишечного кровотечения.
На поздних этапах болезни опухоль распространяется за пределы кишки: прорастает стенку кишечника и внедряется в окружающие органы; вместе с током лимфы попадает в лимфатические узлы и поражает их; вместе с током крови заносится в удаленные органы (печень, легкие, кости и головной мозг) и образует новые опухоли там.
Из других осложнений рака кишечника можно выделить:
- перфорация кишки с развитием перитонита, парапроктита (в зависимости от локализации опухоли);
- формирование свищей (кишечно-мочепузырный, кишечно-влагалищный).
На ранних стадиях рака толстой кишки обычно больной чувствует себя не хуже, чем обычно. Лишь когда опухоль достигает больших размеров, может появиться целый букет неприятных симптомов:
- боли в животе (длительные, тупые, ноющие);
- запоры;
- вздутие и урчание в животе;
- появление крови в кале;
- плохой аппетит,
- бледность;
- слабость и разбитость;
- повышение температуры;
- потеря веса.
Любую опухоль легче лечить, пока она имеет небольшие размеры. Именно поэтому очень важно проходить профилактическое обследование у врача-гастроэнтеролога, которое включает исследование кала на скрытую кровь. После 40 лет профилактические осмотры у врача необходимо проходить каждые три года, а сдавать анализ кала на скрытую кровь ежегодно.
В некоторых случаях после осмотра врач назначит проведение следующих процедур:
1) Ирригоскопия - рентген кишечника с предварительным его наполнением контрастным веществом при помощи клизмы;
2) Ректороманоскопия - осмотр части кишечника (до 30 см) при помощи специального аппарата (ректороманоскопа), вводимого в задний проход;
3) Колоноскопия - исследование аналогично ректороманоскопии, только осматривается большая часть кишечника (до одного метра).
Во время ректороманоскопии или колоноскопии врач может провести биопсию взятие маленького кусочка кишки для подробного исследования под микроскопом. Эта процедура практически безболезненна. Выполнение биопсии особенно необходимо тем пациентам, у которых есть полипы кишечника.
Для профилактики рака толстой кишки необходимо включать в рацион больше овощей и фруктов, бороться с запорам, своевременно лечить воспалительные заболевания толстой кишки (колиты). Очень важно вовремя удалять полипы толстой кишки, не дать развиться рака кишечника.
Лечебные грибы:
Шиитаке, рейши, майтаке, агарик бразильский, Герициум гребенчатый :
применяются при лечении:
• злокачественных опухолях (саркома, меланома, лейкоз и другие онкологические заболевания);
• доброкачественных опухолях (полипы, кисты, аденомы и др.)
В последние десятилетия заболеваемость колоректальным раком выросла в разы. Если сравнивать ситуацию с 60-ми гг. прошлого века, то рак прямой кишки тогда составлял 1,2 % от всех злокачественных опухолей, рак ободочной кишки – 1,8 %. В 2017 г. статистика выглядит уже так: 5,2 % и 7,3 %, соответственно.
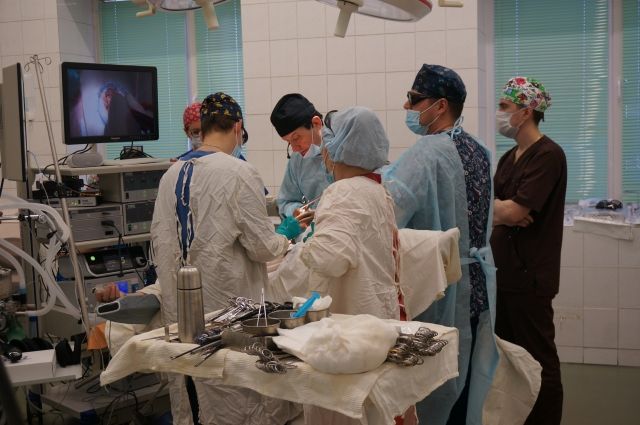
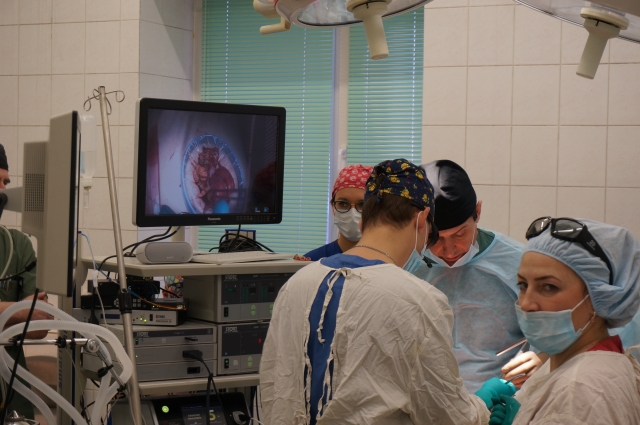
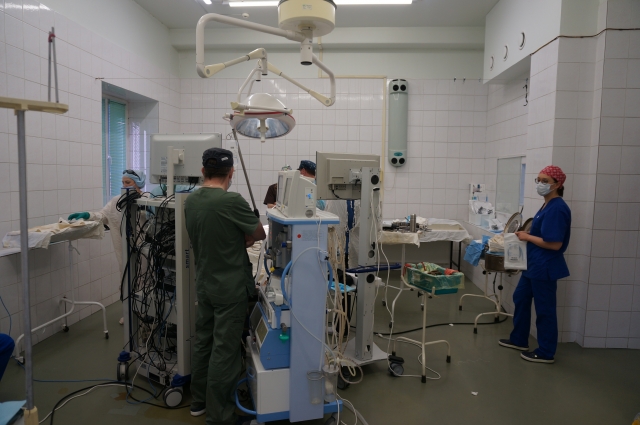
На днях в Пермском краевом онкологическом диспансере 74-летней пациентке сделали лапароскопическую операцию по удалению большой правосторонней опухоли кишечника. На хирургическое вмешательство, которое транслировали на экране в 3D-изображении, пригласили не только врачей-онкологов, но и журналистов.
Где чаще болеют?
Результат питания деликатесами – это частые запоры. И лечение недуга – одна из проблем современного здравоохранения. Это становится настолько актуальным, что в странах, где хорошо развит туризм, уже учитывают этот факт. В отелях гостям на завтрак обязательно предлагают распаренный чернослив, курагу, инжир.

Факторы риска
Запоры являются основным из факторов риска онкологических заболеваний. Если кишечник опорожняется ежедневно и своевременно, то канцерогенные газы и каловые массы не успевают активно воздействовать на его слизистую оболочку. А в случае запоров концентрация и время воздействия шлаков на слизистую толстой и прямой кишки увеличивается.
Ещё один фактор риска рака кишечника – хронические колиты, когда воспалительный процесс проявляется сменой запоров и поносов. Человек испытывает дискомфорт и болевые ощущения в животе, у него нередки вздутия и бурления. Есть случаи, когда повышается температура.
Ещё к группе риска относятся те, у кого есть наследственное заболевание – семейный полипоз. Ведь злокачественная опухоль может развиться и из полипа. Если у кого-то из родных заболевание было, нелишним будет обратиться к врачу и пройти плановое обследование.
Мужская или женская проблема?
Исходя из опыта, злокачественная опухоль кишечника чаще встречается у женщин, чем у мужчин. Несмотря на то что женщины внимательнее следят за здоровьем, обнаружить рак прямой и ободочной кишки на ранних стадиях удаётся нечасто. И это общая проблема выявления онкологических заболеваний: на ранних стадиях они протекают бессимптомно. Поэтому многие пациенты приходят к врачам в лучшем случае на второй, а иногда и на третьей стадии рака.
Немалый процент заболевших обращается лишь тогда, когда у них обнаруживают четвёртую стадию болезни. Человек идёт к медикам по другой проблеме. Его беспокоят сильные боли в печени или непрекращающийся кашель, а обследование обнаруживает у него метастазы в лёгких и печени.
Врачи начинают искать первопричину и нередко обнаруживают рак толстой и прямой кишки. Когда начинают подробно расспрашивать пациента о самочувствии, выясняют, что проблемы были давным-давно, но с обращением к доктору он тянул до последнего.
Выявить рак на ранних стадиях, говорят медики, нередко можно в ходе обычной диспансеризации в поликлинике, ведь в общий осмотр обязательно входит пальцевое обследование прямой кишки. Другое дело, что пациенты сами нередко отказываются от проведения такой диагностики.
Какие симптомы должны насторожить?
Признаков колоректального рака немного, но если они есть, то стоит своевременно записаться к врачу.
Что должно насторожить? Для рака правой половины ободочной кишки характерно необоснованное повышение температуры. Она может подняться и держаться несколько дней, потом становится нормальной, а через какое-то время ситуация снова повторяется.

Следующие симптомы – это ложные позывы, когда после опорожнения кишечника нет ощущения, что он пустой. Также пациента могут беспокоить точечные боли в правой половине живота. Это проявление развившегося воспаления на фоне злокачественной опухоли. Бывает, что опухоль справа иногда может прощупать и сам пациент, и врач.
При раке правой стороны кишечника не бывает непроходимости, пациента беспокоят ноющие боли, а при раке левой стороны, к сожалению, может развиться острая кишечная непроходимость. С резкой острой приступообразной болью люди попадают в экстренные хирургические отделения, и уже на операции у них обнаруживают опухоль.
Что делает врач?
Прежде всего узкий специалист-онколог проведёт пальцевое исследование прямой кишки. Это исключит геморрой и наличие полипов. Дальше он сам будет выстраивать методику обследования и лечения. Чаще, чтобы подтвердить диагноз, назначают обычное для таких заболеваний обследование – ректоскопию и колоноскопию.

Многих волнует вопрос: как быстро развивается рак прямой кишки? По мнению врачей-онкологов, все злокачественные опухоли развиваются от трёх до десяти лет до начала клинических проявлений. Поэтому любому заболеванию, когда его выявят, будет минимум три года. А вот за сколько времени процесс разовьётся от первой до четвёртой стадии, вам не скажет ни один врач. В этом вопросе всё индивидуально и зависит от уровня злокачественности опухоли, иммунитета человека и от множества других показателей.
Как проводят операцию?
Эндоскопические (через прокол) операции по удалению рака прямой кишки – более щадящие. Они позволяют пациенту быстрее покинуть хирургическое отделение и начать лечение, которое назначил врач. Однако эндоскопические операции делают в Пермском крае не так часто, как полостные.
В ряде случаев у прооперированных пациентов случаются рецидивы. Пусковым механизмом проявления метастазов могут стать стрессовые ситуации, которые происходят с человеком: тяжело заболел гриппом, потерял близкого человека, уволили с работы, ограбили. В такой период у человека снижается уровень иммунного ответа и иммунной защиты, и раковые клетки начинают быстрее размножаться и проявляться как отдалённые метастазы.
От 50 до 60 % прооперированных больных колоректальным раком первой-третьей стадии переживают пятилетний рубеж. Статистика такова: если рак прямой кишки удалили на первой стадии – то более 80 % пациентов живут дольше пяти лет, на второй – 70 %, на третьей – 50 % и ниже.
Если говорить о профилактике рака, то всем кажется: не ешь одного, не пей другого, и будет тебе счастье. Однако первичной профилактики в онкологии не существует. Тем более от рака нельзя поставить прививку, как, например, от гриппа или кори. Однако прислушаться к организму и своевременно обратиться к врачам при перечисленных выше симптомах вам обязательно стоит!
Александр Владимирович Воробей, 64 года, окончил Минский мединститут, интернатуру по хирургии. Завкафедрой хирургии БелМАПО, член-корреспондент НАН, доктор медицинских наук, профессор, главный внештатный проктолог Минздрава РБ. Член Международной ассоциации университетских колоректальных хирургов; Всемирной ассоциации хирургов, гастроэнтерологов и онкологов; Европейской медицинской лазерной ассоциации; почетный член ассоциации хирургов-гепатологов России и стран СНГ ; член Правления Белорусской ассоциации хирургов. Председатель аттестационной комиссии МЗ РБ по хирургии и экспертного совета ВАК Беларуси по хирургии.
- Александр Владимирович, рак толстой кишки выходит в Беларуси на первое место, в мире ежегодно диагностируют 600 миллионов новых случаев. В чем причина?
- Влияет урбанизация, особенности питания: много мяса, особенно прожаренного, отсутствие клетчатки - банальные вещи. В Африке , где живут в основном на фруктах и овощах, этих заболеваний гораздо меньше. А цивилизованный мир любит мясо, гриль - гастроэнтерологи уже считают его вредным.
У нас заболеваемость этим видом рака выше, чем у ряда европейских стран. На 9,5 миллиона белорусов почти 5,5 тысяч новых случаев (за 2017 год. - Ред.) - это огромная цифра.
Плюс масса пациентов, которые продолжают лечение. Толстая кишка состоит из ободочной и прямой - в среднем это 1,5 метра. На I - III стадиях выявляется всего 52% случаев. Пятилетняя выживаемость на этих операбельных стадиях около 60%, а при запущенном раке пятилетняя выживаемость - 8%. Раньше этой патологии было меньше, мы выявляли ее поздно: если брать времена конца СССР , запущенных случаев было 60%.
- Поздно - потому что колоноскопии не было?
- В 80-е годы ее только учились делать. Я застал эту ситуацию, придя в нашу областную больницу. Был один колоноскоп, он был большего диаметра, чем теперешние, не очень удобный, картинка выводилась на экран не очень качественно.
Сегодня аппараты цифровые, есть технологии усиливающей колоноскопии - врачу проще увидеть проблему и более прицельно взять анализ для биопсии.
Залог улучшения 5-летней выживаемости - это раннее выявление опухоли. А усиливающая эндоскопия дает возможность увидеть образование на ранней стадии - еще плоское и не выступающее над поверхностью кишки.
У нас постепенно идет переоснащение с устаревших волоконно-оптических колоноскопов на цифровые. Есть эндоскопы высокого разрешения с зум-увеличением на экране монитора - как у современного фотоаппарата. Кроме того, есть возможность проведения виртуальной окраски слизистой с помощью различных технологий. Но, к сожалению, такие аппараты пока единичные в стране.
- Не проблема обезболить - проблема, скорее, в анестезиологах, в выделении дополнительных ставок для тех из них, которые будут обеспечивать обезболивание только на эндоскопиях. Это чисто материальный вопрос. 10-я и 2-я клиники Минска уже добились, что у них каждая колоноскопия идет с обезболиванием.
У нас в Минской областной больнице проблему решили отчасти - с обезболиванием идут процедуры в понедельник и пятницу. Человеку вводят седативный препарат, и он не так остро реагирует на процесс, состояние можно назвать легким сном. В это время возле пациента должны находиться анестезиолог и медсестра, поскольку любой наркоз может дать осложнение.

-Есть малые признаки опухоли толстой кишки: потливость, слабость, урчание в животе, потеря интереса к жизни. Это малые признаки любой опухоли. Человеку стало неинтересно жить - в организме уже может идти болезнь. Фото: Святослав ЗОРКИЙ
- Рак толстой кишки - один из медленно растущих раков. От первой клетки до видимой эндоскопом опухоли может пройти от двух до четырех лет.
- Как человеку понять, что у него проблема?
- Самое первое - любые нарушения нормального пищеварения: началось повышенное газообразование, урчание в животе, изменение стула, запоры, поносы. У пожилых людей и так есть склонность к запорам - так вот на фоне запоров появилось что-то новое: острые боли, еще тяжелее оправляться, появилась кровь. Кровь в кале важно не списывать на геморрой. После 40 лет он у многих, и это повод для ошибок - люди долго не подозревают, что это не геморрой, а запущенный рак. Должно тревожить появление в кале слизи - беловатого желе, как вареный крахмал. Это один из ярких симптомов либо большого полипа - предрака, либо опухоли левой половины толстой кишки.
- Слизь может быть признаком дисбактериоза кишечника?
- И это тоже повод для ошибок, лучше перестраховаться. Еще симптомом опухоли толстой кишки может быть анемия. Но у нас есть и примеры, когда у пациента тяжелейшая опухоль с метастазами, а анализ крови в норме. Хороший анализ крови при появившихся нарушениях пищеварения - повод не для спокойствия, а для колоноскопии. Есть малые признаки опухоли толстой кишки: потливость, слабость, урчание в животе, потеря интереса к жизни. Это малые признаки любой опухоли. Человеку стало неинтересно жить - в организме уже может идти болезнь.
Это медленно развивающийся рак, и умереть до развития непроходимости почти никому не удается. Человек с дикими болями, с огромным животом и крайне запущенным раком все равно придет в больницу. А оперировать уже поздно и помочь невозможно.
- Это те случаи, когда отрезанную кишку выводят в бок с калоприемником?
- Да, это та ситуация. При запущенной опухолевой непроходимости не идет речь об органосохраняющих операциях - задача попытаться спасти жизнь. И это уже удается плохо: при запущенной непроходимости до 80% пациентов умирают после операции. Но когда человек приходит своевременно, если нет метастазов, иногда достаточно одной операции: удаляем опухоль, восстанавливаем кишечную проходимость - и все. При необходимости, как и во всем мире, делаем пластические операции на толстой кишке.
- Тогда зачем калоприемник?
- Есть ситуации, когда необходимо удалить задний проход вместе с опухолью. Мы пытались, как и многие страны, воссоздавать из мышц бедра искусственный сфинктер, но эффективность таких операций невысокая. В хирургии толстой кишки позиция такая: если сохранен хотя бы задний проход длиной в несколько сантиметров и его сфинктеры - принципиально возможно восстановить кишечную проходимость и не иметь стому.
- Были в вашей практике случаи, когда люди сами себе сильно вредили?
- Был у меня пациент - умнейший человек, крупный строитель, я знаю всю его семью. Еще в 80-е мы выявили у него опухоль, еще не было кишечной непроходимости, но он решил, что его огромная сила воли в сочетании с таинственными упражнениями победят рак. Кончилось как у всех - метастазами, когда оперировать было поздно.
- Правда, что часто раком болеют целые семьи?
- Слышала, что иногда семьи болеют раком негенетическим.
- Да, есть так называемый семейный раковый синдром - по необъяснимым причинам в конкретной семье раки возникают чаще, причем разные. Был пациент из Борисова , в 30 лет у него диагностировали рак прямой кишки. В 28 лет такой же рак возник у его сына. И генетики тут нет - это подтвердила наша лаборатория. Но есть особенность семьи: может, питания, может, что-то есть такое в жилище - никто не знает.
- При боязни кононоскопии можно для начала сделать УЗИ органов брюшной полости. Совсем маленькую опухоль не увидят, но есть так называемый симптом полого органа - и это подозрение на рак толстой кишки.
- А онкомаркеры для рака толстой кишки информативны?
- Да, можно начать с этого. Это не 100% диагностика, но сигнал для пациента. Есть маркер РЭА (раково-эмбриональный антиген), если результат больше 5 - это повод для беспокойства. Есть и так называемая виртуальная колонография, ее делают в компьютерном томографе (без введения каких-либо аппаратов в толстую кишку), где есть специальная программа для обследования кишечника.
- Где лучше делать колоноскопию?
- В частных центрах нередко работают специалисты стационаров, по совместительству. Главное - выбирайте колоноскопию с усиливающей эндоскопией, не во всех аппаратах она есть.
- Есть страх, что во время колоноскопии удалят полип, и это даст толчок раку…
Считалось, что если размер полипа меньше сантиметра - он доброкачественный. Первыми забили тревогу японцы - даже в 5-миллиметровых полипах могут быть раковые клетки. Любой полип нужно немедленно удалять и сдавать на исследование - чтобы исключить ранний рак. В раннем отщипывании полипов не опасность, а профилактика рака.
Еще один повод для возникновения рака анального канала - длительно существующие анальные трещины или свищи. Это хронические воспаления, которые рано или поздно приведут к раку, в данном случае - к раку кожи. Если такой пациент долго не обращается к врачу, то почти безобидная болезнь превращается в рак перианальной области - они плохо протекают и имеют высокую смертность.

- Не проблема обезболить - проблема, скорее, в анестезиологах, в выделении дополнительных ставок для тех из них, которые будут обеспечивать обезболивание только на эндоскопиях. Фото: Святослав ЗОРКИЙ
- Сколько лет было самому молодому вашему пациенту?
- 18 лет, парнишка из Гомеля . На разных этапах ему долго ставили болезнь Крона (воспалительная болезнь кишечника), а у него была огромная опухоль прямой кишки.
- Почему не диагностировали вовремя?
- Потому что 18 лет - всем хотелось думать, что в таком возрасте рака толстой кишки не бывает. И ему долго не делали полнослойную биопсию (исследование подозрительных тканей прямой кишки).
- С возрастом обмен веществ замедляется. Посоветуйте - как поддержать работу кишечника?
- Нужно менять образ жизни, следить за питанием, есть побольше овощей, фруктов, клетчатки. Полезно делать себе массаж живота - поглаживая круговыми движениями по часовой стрелке. И не нужно слишком всего бояться, важно вовремя обследоваться. Страхов много, например, у молодых женщин с полипозами, после наших операций.
ЧИТАЙТЕ ТАКЖЕ
О таком докторе для своего ребенка мечтает каждая мама. Только вот встретиться с ним - недетский труд даже для журналиста [продолжение здесь]
Уролог Антон Главинский: На приеме у уролога жена узнает про мужа много интересного!
Узнали, как ЗОЖ мужа мешает наступлению беременности, всегда ли можно сказать, кто первый заболел, почему частенько мужчина с любовницей может, а с женой – нет и как укрепить брак [продолжение здесь]
Читайте также: