Светлоклеточная карциномы легкого прогноз
Эта разновидность рака легких принадлежит к опухолям с недифференцированными клетками. Особенности – начало развития процесса в субсегментарных бронхах и раннее метастазирование в лимфатические узлы средостения, надпочечники, плевру, кости и головной мозг. Название вид получил из-за формы клеток, которая хорошо видна при гистологическом исследовании – все клетки плохо дифференцированы, крупные и примерно одного размера.
Симптомы крупноклеточного рака
Основными признаками болезни являются:
- кашель, который первое время остается сухим, а затем начинает сопровождаться отделением мокроты с примесью крови;
- беспричинная утомляемость, слабость;
- одышка, или боли в груди, боку, спине;
- беспричинное увеличение лимфатических узлов.
При наличии метастазов к описанным симптомам добавляются признаки поражения других органов. Например, развитие воспаления плевры проявляется усилением боли в груди, одышки.
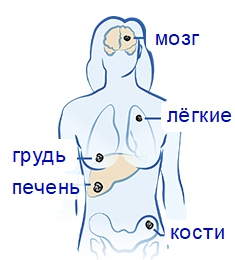
При метастазах в кости могут возникать патологические переломы после легких травм, при поражении надпочечников – гормональные нарушения и т.д. Эта разновидность опухоли отличается выраженным злокачественным течением со склонностью к метастазированию.
Подвиды крупноклеточного рака легкого
Большее значение разделение опухоли на подвиды имеет для тех специалистов-гистологов, которые подтверждают данный диагноз.
- солидный;
- светлоклеточный;
- гигантоклеточный подтипы.
Светлоклеточный считается очень редким. Чаще встречается гигантоклеточный, а еще чаще – солидный. Все они отличаются низкой дифференцировкой клеток и поражают чаще нижнюю треть дыхательных путей.
Диагностика
Метод, которые дает основания заподозрить любой вид рака легкого или другие схожие с ним заболевания – это флюорография. Более четкие результаты позволяет получить компьютерная томография и МРТ. Здесь можно определить форму и внешний вид образования, его размер и т.д.
Иногда для уточнения диагноза прибегают к УЗИ, которое позволяет также определить поражение органов средостения и ближних сосудов. Полезную в диагностике информацию может дать анализ крови на онкомаркеры. Для точной постановки диагноза проводится биопсия (трансторакальная пункционная). Изучение полученного образца под микроскопом позволяет специалисту гистологу выставить диагноз. До этого точно установить тип невозможно.
Показаниями для пункционной биопсии служит наличие округлого образования, одной или нескольких шаровидных теней в легком, которые можно заметить на снимке.
Лечение
При крупноклеточной карциноме может применяться комбинация любых из трех видов терапии – лучевой, хирургической и химиотерапии. Однако выбирает комбинацию врач совместно с пациентом с учетом стадии болезни.
При множественном метастазировании (в средостение, головной мозг и т.д.) выбор обычно делается в пользу химиотерапии и лучевого воздействия. На начальных стадиях особенно эффективно хирургическое лечение в комбинации с одним или двумя оставшимися методами.
Контролировать результат лечения можно с помощью оценки концентрации онкомаркеров в крови (Cyfra 21-1, РЭА, и NSE).
В ОН КЛИНИК: химиотерапия проводится в Москве, а основное лечение проходит в Израиле, где доступны все описанные методы, а врач-специалист подберет оптимальное их сочетание для каждого конкретного случая. Мы также внимательно относимся к назначению вспомогательной терапии, которая позволяет легче переносить побочные эффекты и быстрее восстанавливаться.
Почечно-клеточный рак – это группа злокачественных новообразований, относящихся к аденокарциномам, клетки которых дифференцируются в направлении тубулярного почечного эпителия. Гистологическая основа карциномы – кубический эпителий почечных канальцев. Светлоклеточная карцинома – это наиболее злокачественный тип почечного рака, характеризующийся накоплением в клетках холестерина, фосфолипидов и гликогена.
Рак характеризуется ранним гематогенным метастазированием в органы малого таза.
Клинического излечения рака позволяет добиться только своевременное лечение опухоли на ранней стадии.
Эпидемиология
Злокачественные новообразования почек составляют 3% от всех случаев онкологических новообразований. Светлоклеточная карцинома обнаруживается у 70% больных, страдающих от рака почки.
Чаще опухоль односторонняя, но встречаются и первичные множественные опухоли на обеих почках.
Мужчины болеют в 1,5 раза чаще женщин. Повышен риск рака у мужчин, достигших возраста 50-80 лет. Возраст пациента не коррелирует с тяжестью симптомов, вероятностью излечения и прогнозом пятилетней выживаемости.
Причины злокачественного процесса
Не установлено достоверной причины развития опухолей почки. Доброкачественные новообразования по типу тубулярной аденомы могут сочетаться с раком, но не являются его прямыми предшественниками.
Ряд внешних факторов и соматических заболеваний способен увеличить вероятность злокачественного процесса. Выделяют:

- длительный стаж курения;
- ожирение 2-3 степени;
- сахарный диабет 1 и 2 типа;
- хронические инфекционные болезни;
- воздействие химических канцерогенов (профессиональные вредности);
- постоянный приём петлевых диуретиков.
Особую роль играет наследственный фактор. Если у близких родственников присутствет схожая патология, риск развития опухоли в 2-3 раза выше.
Стадии и степени дифференцировки
Чтобы выработать адекватный подход к лечению светлоклеточной карциномы, врачу потребуется определить стадию ракового процесса и степень злокачественности ткани опухоли. От этого также зависит прогноз успешности лечения.
- Диаметр узла в наибольшем измерении меньше 4 см. Эпителиальный рак имеет экзофитный или эндофитный рост, но не прорастает в капсулу почки или стенки крупных сосудов органа.
- Карцинома размером 4-7 см, прорастающая в капсулу и околопочечную жировую клетчатку.
- Опухоль любого размера, прорастающая в сосуды (почечную или нижнюю полую вены), или дающая регионарные метастазы в лимфатические узлы.
- Узел любого размера, прорастающий в близлежащий орган (надпочечники, поджелудочную железу), или дающий отдалённые метастазы (лёгких, яичника).
Указанный параметр характеризует, насколько изменились раковые клетки по сравнению с нормальным почечным эпителием. Для её определения потребуется гистологическое или цитологическое исследование материала, взятого при операции или биопсии. Обозначается буквой G и цифрой, в порядке увеличения злокачественности.
G1 – высокодифференцированный рак с низкой степенью злокачественности. Похож на нормальную ткань. Узел редко метастазирует и медленно растет.
G2 – клетка узла с оптически пустой цитоплазмой и округлым темным ядром. Они образуют альвеолярные или ацинарные структуры, занимающие более 50% объёма опухоли.
G3 – раковые клетки образуют в основном солидные поля и бесструктурные скопления, занимающие до 60% объёма узла.
G4 – опухоль представлена преимущественно сплошными полями ткани. Такие узлы отличаются быстрым ростом и ранним появлением отдалённых метастазов.
Gх – степень злокачественности не определена. Фигурирует как элемент предварительного диагноза или если пациент умер прежде, чем проведено гистологическое исследование.
Симптомы
Почка – это орган с большими компенсаторными возможностями, поэтому опухоли 1-2 стадии порой не дают специфических симптомов, проявляясь общим интоксикационным синдромом с низкой выраженностью проявлений:
- общая утомляемость, часто сонливость;
- раздражительность;
- длительная субфебрильная температура (около 37 градусов);
- похудение, сперва незначительное, при длительном течении болезни – до кахексии.
При дальнейшем росте опухоли и поражении почечной ткани проявляются специфические почечные симптомы:

- Гематурия – эритроциты в моче. При микрогематурии обнаруживаются только под микроскопом. Макрогематурия определяется визуально, моча приобретает красный цвет.
- Повышение кровяного давления – вторичная или почечная артериальная гипертензия.
- Бледность кожи – из-за анемии, вызванной гематурией и снижением выработки эритропоэтина в почке.
- Отёки ног и подкожной клетчатки.
- Снижение свертываемости крови и появление петехиальных кровоизлияний.
- Боли в области поясницы – ноющего или острого характера, не снимаются приёмом спазмолитиков.
- лейкоцитоз;
- повышение СОЭ;
- снижение уровня эритроцитов и гемоглобина;
- повышение содержания ионов калия в крови;
- повышение уровня мочевины и креатинина.
При физикальном обследовании опухолевый узел удаётся пропальпировать только на 3-4 стадии болезни. На поздних стадиях появляются симптомы роста отдалённых метастаз:
- Кости: боли, патологические переломы.
- Печень: паренхиматозная или обтурационная желтуха, повышение содержания почечных ферментов в крови.
- Головной мозг: боли в голове, неврологические нарушения.
- Надпочечники: боли, анорексия, гормональный дисбаланс.
- Лёгкие: одышка, пневмонии или плеврит.

Симптомы отдалённых метастазов проявляются редко; когда вторичные узлы нарушают работу поражённых органов, они свидетельствуют о длительно текущем процессе. Они означают неблагоприятный прогноз лечения и дальнейшей жизни.
Диагностика
При раке почки важна ранняя диагностика на 1-2 стадии, только в оговорённом случае присутствует вероятность клинического излечения.
Диагностические мероприятия включают:
- Сбор анамнеза – с особым вниманием на факторы риска, наследственность и общие жалобы.
- Физикальное обследование – позволяет выявить гипертонию, отёки, заподозрить анемию.
- Общий, биохимический анализ крови.
- Общий анализ мочи.
- Анализ на онкомаркеры.
- Определение скорости клубочковой фильтрации.
- УЗИ почек – позволяет оценить размер, положение почки, толщину паренхимы, состояние лоханок. даёт примерные размеры опухолевого узла и его прорастание в соседние ткани.
- Рентгеноконтрастная урография и ангиография – снимки после введения контраста в мочевыводящие пути или кровеносные сосуды. Визуализирует контуры почечных чашечек, лоханок. При ангиографии видны сосуды, в том числе питающие раковый узел.
- МРТ и КТ – позволяет достоверно оценить форму и размеры узла, степень его инвазии в околопочечную клетчатку, выявить регионарные и отдалённые метастазы.
- Пункционная биопсия – осуществляется под контролем УЗИ. Берётся материал для гистологического исследования. Гистология – это золотой стандарт при диагностике любых новообразований. Только с её помощью возможно достоверно определить тип почечно-клеточного рака и его злокачественность.
Проводится, чтобы исключить заболевания, которые могли дать похожие симптомы:
- Хронические и острые гломерулонефриты, пиелонефрит.
- Опухоли мочевого пузыря.
- У женщин: болезни эндометрия, опухоли тела и шейки матки.
Ранние стадии рака почки сложны для диагностики, требуется большая онконастороженность врачей общей практики для своевременного направления подозрительных больных к специалистам.
Лечение
Светлоклеточный вариант почечного рака проявляет устойчивость к химио- и лучевой терапии, поэтому эти методы используются как вспомогательные. Они назначаются в предоперационный период для уменьшения размера или замедления темпов роста узла и метастазов. Это способствует уменьшению болевого синдрома и улучшению качества жизни.
В послеоперационный период их используют для предотвращения рецидивов опухоли.
Основной метод лечения – хирургический.
В ходе обследования врач определяет объём необходимой операции. Он зависит от размера, распространённости узла, наличия регионарных и отдалённых метастазов и состояний второй почки.
Показана резекция узла в пределах здоровых тканей. Убирают ближайшие лимфатические узлы в целях профилактики рецидивов.
Микроинвазивные операции – органосохраняющие методы лечения. Позволяют убрать узел, не затрагивая ткань органа. Применяются при опухолях минимального размера.
Эмболизация сосудов – просвет артерии, питающей опухоль, перекрывают пузырьком воздуха. Это замедляет рост либо вызывает некроз узла.
Радиочастотная абляция – опухолевую ткань разрушают при помощи местного воздействия радиоволн высокой частоты, которые выжигают клетки.
Криодеструкция – разрушение новообразования жидким азотом.
Проводится нефрэктомия. Убирается вся почка, околопочечная клетчатка, а в некоторых случаях и надпочечник. Обязательно удаление лимфатических узлов.
Отдалённые метастазы осложняют ход лечения. Возможно как оперативное лечение, так и терапия цитостатиками.
При двустороннем поражении почек также показано оперативное лечение с последующим переводом пациента на гемодиализ и трансплантацией почки.
Прогноз выживаемости
Успешность лечения зависит от стадии ракового процесса. Полное клиническое излечение возможно на 1-2 стадиях рака, и достигается у 90% больных. Пятилетняя выживаемость после нефрэктомии составляет 50%.
На 3 стадии высока вероятность появления рецидива опухоли в виде узла на второй почке, появления новых региональных метастазов или вторичных узлов в других органах.
У 30% больных на момент обращения есть онкологический процесс 4 стадии. Пятилетняя выживаемость при этом падает до 5-7%.
Светлоклеточный рак почки — злокачественная опухоль, которая развивается из эпителия проксимальных канальцев или собирательных трубочек — участков, где образуется моча. Новообразование характеризуется появлением бесконтрольно делящихся клеток, которые постепенно разрушают орган. Как и любая другая злокачественная опухоль, данное новообразование склонно к метастазированию. В настоящее время наблюдается рост заболеваемости светлоклеточным раком почки. Мужчины болеют практически в два раза чаще женщин.
- Факторы риска
- Клиническая картина
- Диагностика
- Классификация
- Метастазирование
- Лечение
- Диспансерное наблюдение
Факторы риска
Специалисты выделяют ряд состояний, которые могут увеличивать риск развития светлоклеточного рака почки. К ним относятся:
- Наследственная предрасположенность (наличие рака почки у родителей или кровных родственников).
- Синдром фон Гиппеля-Линдау — генетическое заболевание, проявлением которого являются опухоли различных внутренних органов, в том числе и почек.
- Приобретенные факторы — курение, ожирение, сахарный диабет, артериальная гипертензия и др.
Кроме того, имеются научные данные, доказывающие, что заболевание может развиваться при длительном приеме некоторых мочегонных средств.
Клиническая картина
Ранняя стадия светлоклеточного рака почки протекает бессимптомно. Часто новообразование является случайной находкой при выполнении инструментальных методов диагностики. По мере развития опухоли могут присоединяться следующие симптомы поражения ткани почек:
- Гематурия — появление эритроцитов в моче. При большом их количестве моча приобретает красноватый оттенок (цвет мясных помоев). Небольшое количество эритроцитов не изменяет внешний вид мочи и выявляется только лабораторными методами.
- Болевой синдром в области поясницы или подреберья.
- Пальпируемое образование в области подреберья. Соответствует запущенной форме рака почки, когда опухоль достигает больших размеров.
К экстраренальным (внепочечным) симптомам опухоли относят:
- Варикоцеле (расширение вен) яичка. Является редким признаком новообразования почки и встречается всего у 3% больных. Наличие данного симптома у пациентов с другими признаками рака почки или при наличии факторов риска врач должен проявить настороженность и назначить дополнительное обследование.
- Синдром сдавления нижней полой вены. Возникает у 50% больных. Характеризуется отеком обеих ног, двусторонним варикоцеле, появлением венозной сети в области живота, тромбозом глубоких вен нижних конечностей.
- Симптоматическая гипертензия. Почки участвуют в поддержании нормального артериального давления. Нарушение их функции вызывает гипертензию.
К общим симптомам, характерным для любой злокачественной опухоли, относится слабость, недомогание, потеря массы тела и лихорадка.
Диагностика
Диагностика светлоклеточного рака почки начинается со сбора анамнеза, осмотра и пальпации. Врач проводит опрос больного, уточняет наличие жалоб и факторов риска. При осмотре особое внимание уделяется признакам сдавления нижней полой вены, варикоцеле, исследованию лимфатических узлов, которые могут быть поражены метастазами.
Инструментальные способы включают в себя следующие мероприятия по диагностике рака:
- Ультразвуковое исследование органов забрюшинного пространства. Позволяет узнать точное расположение и распространенность рака, метастазы в близлежащих лимфатических узлах, опухолевое поражение нижней полой вены.
- Компьютерная томография с контрастированием. Чувствительность метода превышает 95%. Позволяет визуализировать опухоль и метастатические поражения органов и лимфатических узлов.
- Магнитно-резонансная томография области почек. Отличается высокой информативностью и безопасностью, не оказывает лучевой нагрузки на организм.
- Биопсия почки. Наиболее часто применяются чрескожные методы. Врач осуществляет пункцию почки и затем отправляет материал на микроскопическое исследование.
Классификация
Рак почки насчитывает несколько классификаций. С помощью гистологического исследования специалист устанавливает морфологическую форму и степень злокачественности (дифференцировки) опухоли. Светлоклеточный рак встречается в 70-85% случаев злокачественных новообразований почки. По степени злокачественности выделяют четыре градации:
- G1. Клетки содержат одинаковые, ровные ядра. Эта стадия рака обнаруживается у 10-15% всех больных.
- G2. Ядра крупные, имеют неправильную форму. Диагностируется чаще всего — у 35-50% больных.
- G3. Ядра крупные, неправильной формы. Наблюдается у 25-35% больных.
- G4. Клетки содержат несколько крупных ядер, неправильной причудливой формы. Диагностируется у 5-15% больных.
Классификация по TNM насчитывает четыре стадии рака. Они формируются на основании размера опухоли, поражения внутренних органов (кости, легкие и другие) и лимфатических узлов. Стадия рака почки по TNM определяет тактику лечения и прогноз.
Метастазирование
Метастазы — это вторичные опухолевые очаги, которые образуются в результате распространения опухолевых клеток по организму из первичного образования. Светлоклеточный рак почки может метастазировать гематогенным и лимфогенным путями. В первом случае опухолевые клетки распространяются с током крови во внутренние органы. Наиболее часто поражаются легкие, головной мозг, кости. Также метастазы рака могут распространяться по лимфатическим сосудам и образовывать вторичные очаги в лимфоузлах. В первую очередь поражаются сторожевые узлы — первые на пути оттока лимфы.
Лечение
Главным способом лечения является оперативный метод. Различают следующие его разновидности:
- Резекция почки. Представляет собой удаление светлоклеточной опухоли. Является органосохраняющей операцией. Показаниям является наличие рака единственной почки, небольшие размеры опухоли.
- Нефрэктомия — удаление почки целиком. Дополнительно удаляется околопочечная клетчатка и региональные лимфатические узлы. В случае распространения опухолевого процесса на надпочечник, он удаляется вместе с почкой. Показаниями к удалению органа являются: большой размер опухоли, распространение рака на нижнюю полую вену или почечную артерию.
Оперативное лечение рака может быть выполнено открытым и лапароскопическим способом. Альтернативой вышеописанному лечению является радиочастотная абляция и криоабляция.
Радиочастотная абляция (РЧА) — это локальное уничтожение опухоли. Суть метода заключается в подведении к раку почки электрода, который испускает радиочастотные волны на опухолевые ткани. Это приводит к их нагреву и разрушению. Основной задачей РЧА является создание температуры 50-100 оС в области новообразования. В этом случае гибель раковых клеток происходит в течение 4-6 минут. Показанием к выполнению РЧА является маленькая опухоль размером не более 4 см, расположенная на периферии почки. Часто РЧА выполняют пожилым людям с высоким операционным риском.
Криоабляция также является точечным методом удаления опухолевых тканей и имеет такие же показания, как и РЧА. Метод позволяет разрушить светлоклеточный рак почки путем подведения к ним специальных криозондов и последовательной заморозки патологических тканей. Криоабляция может быть выполнена тремя способами:
- Открытый. Криоабляция осуществляется в процессе оперативного вмешательства. Преимуществами являются высокая точность в уничтожении рака и низкая вероятность повреждения здоровых тканей, нервных волокон и сосудов.
- Чрескожный. Выполняется под контролем УЗИ. Является операцией с малой травматичностью.
- Лапароскопический — является эффективным оперативным вмешательством по лечению рака. Позволяет с высокой точностью расположить криозонды, при этом обладает меньшей травматичностью в сравнении с открытым способом.
Лекарственная терапия, как правило, используется при диссеминированных формах рака почки. Преимущественно применяются таргетные препараты. Они ингибируют белки и ферменты, которые контролируют процесс роста светлоклеточного рака почки. Используются ингибиторы тирозинкиназы, моноклональные антитела, ингибиторы мишени рапамицина млекопитающих.
Лучевая терапия используется при метастатическом поражении костной ткани и головного мозга. Данные методы не позволяют добиться радикального лечения метастазов светлоклеточного рака почки, но позволяют уменьшить симптомы и улучшить качество жизни больного.
Диспансерное наблюдение
Регулярное медицинское наблюдение позволяет своевременно выявить рецидивы светлоклеточного рака, метастазы и оценить работоспособность почек. Диспансерный надзор осуществляется с помощью УЗИ или КТ и длится не менее 5 лет. Для оценки работы почки используют лабораторные методы исследования — определение уровня креатинина, электролитный состав, скорость клубочковой фильтрации.

Рак легких в развитых странах является наиболее часто диагностируемым злокачественным образованием и самой распространённой причиной смерти в результате онкологической патологии. Согласно данным многочисленных исследований, каждый год в мире регистируется более 1млн. новых случаев заболевания, 60% пациентов погибает.
Среди основных факторов, которые оказывают влияние на клиническое течение заболевания, являются темпы роста опухоли, скорость метастазирования, а также прогноз лечения, хотя большинством исследователей признана гистологическая структура опухоли и степень ее дифференцировки.
Согласно классификации ВОЗ, крупноклеточный рак легкого выделяют как недифференцированный и относят его вместе с плоскоклеточным и железистым к группе немелкоклеточного вида, хотя крупноклеточный вид отличается худшим прогнозом. Кроме того, он обладает более выраженной склонностью к генерализации злокачественного процесса, в результате чего летальный исход наступает в более короткие сроки.
На основании изучения морфологических, клинических и иммуногистохимических показателей, выделены следующие подтипы крупноклеточного злокачественного образования:
- классический крупноклеточный рак легкого – встречается у 54,8% больных
- светлоклеточный – 29,8%
- нейроэндокринный – 6,0%
- гигантоклеточный – 4,8%
- комбинированный – 4,8%
Сегодня подтверждена связь между курением и возникновением крупноклеточного рака легкого. Согласно статистике, около 93,5% больных в течение длительного времени страдали этой пагубной привычкой.
Наиболее часто встречается центральная форма опухоли. Соотношение центральной и периферической форм крупноклеточного рака составляет 2,9 : 1. Злокачественное образование одинаково часто диагностируется как в правом, так и в левом легком, преимущественно в верхней доле. Отличительной особенностью этого варианта опухоли от других видов немелкоклеточного рака является более частое поражение недугом женщин, соотношение женщин и мужчин составляет 1:5.
Клиническая картина
У большей части всех заболевших на ранней стадии болезнь протекает бессимптомно. На III- IV стадиях болезни абсолютное большинство пациентов предъявляют жалобы на:
- Кашель, поначалу сухой, который со временем становится надсадным, постоянно беспокоящим больного.
- Повышение температуры тела
- Боли в грудной клетке различной интенсивности. Постоянный и мучительный характер они принимают, когда в процесс вовлекаются близлежащие ткани.
- Одышку, дыхательный дискомфорт, которые со временем лишь нарастают
- Кровохарканье при этом виде опухоли наблюдается гораздо реже
- Кроме того, довольно часто встречаются симптомы, обусловленные интоксикацией: немотивированная общая слабость, постоянное недомогание, снижение аппетита и необъяснимая потеря веса.
Диагностика
Одним из основных диагностических методов является бронхологическое исследование:
- Бронхоскопия дает возможность в 83% случаев визуально определить прямые признаки опухоли.
- Рентгенография органов грудной клетки
- Компьютерная томография показана для более детального изучения опухоли
- Биопсия необходима для определения характера злокачественного образования
- Торакоскопия – назначается в неясных случаях для уточнения диагноза
Прогноз
Основным методом лечения пациентов с этим видом опухоли является хирургический или комбинированный. Благодаря операции удается добиться 5-ти летней выживаемости у 63,6% пациентов, диагноз которым был поставлен на I стадии. На II стадии выживаемость составляет 20,5% и лишь 8,1% больных выживают в течение пятилетнего периода на III стадии заболевания. При комбинированном лечении показатели выживаемости значительно выше. На прогноз лечения влияет состояние внутригрудных лимфоузлов и гистологический подвид опухоли. Наиболее неблагоприятный прогноз у нейроэндокринного и комбинированного подвида рака – большая часть пациентов погибает в течение года после проведенного лечения.
Аденокистозный рак — злокачественная эпителиальная опухоль характерного криброзного строения. Клетки опухоли форми руют структуры, напоминающие небольшие протоки или, располагаясь в виде солидных полей, образуют мелкие кистояные пространства, придающие опухоли кружевной вид.
Встречается только в трахее и крупных бронхах, составляя 20-35% от всех форм рака трахеи (в больших сериях наблюдений). Встречается одинаково часто у мужчин и женщин в возрасте 18—65 лет (средний возраст больных 45 лет). Опухоль растет в виде полипа или кольца, плотная, белого или серо-розового цвета, достигает нескольких сантиметров в диаметре. Покрывающая ее слизистая оболочка не изменена или изъязвлена. Опухоль может прорастать вдоль стенки и через хрящ в окружающие ткани. Хотя эти опухоли могут метастазировать, обычно хирургическое лечение дает хорошие результаты.
Мукоэпидермоидный рак — злокачественная эпителиальная опухоль, редко встречающаяся в легких. Образована эпидермоидными, слизеобразующими клетками и клеточными элементами промежуточного типа. Почти одинаково часто встречается у мужчин и женщин в любом возрасте, преимущественно в 20—60 лет (средний возраст больных 40 лет). Поражаются в основном крупные бронхи, реже трахея.
Макроскопически имеет вид плотной экзофитно растущей опухоли диаметром до 5 см, белого цвета. Обычно спаяна со стенкой крупного бронха и растет в его просвет. Распространяется вдоль стенки бронха и неглубоко — в окружающую паренхиму. Большие опухоли распространяются вдоль просвета, вовлекая сегментарные бронхи. Вследствие закупорки бронха часто возникают ателектаз и пневмония.
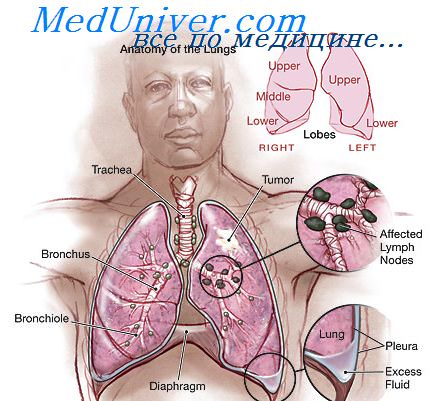
При микроскопическом исследовании опухоль состоит главным образом из крупных полигональных клеток с округлыми ядрами. Клетки образуют ячейки и пласты разной величины. В пластах встречаются единичные или расположенные группами клетки, образующие слизь крупные с базально расположенным ядром, над которым имеется обильная светлая цитоплазма, содержащая слизь. Обнаруживаются полости разных размеров со слизью, выстланные призматическими слизеобразующими клетками, в которых лежат пласты клеток, имеющих вид клеток плоского эпителия, и переходные формы. Во всех клетках хорошо выражены цитоплазма и ядро. Степень атипии клеток и ядер может быть различна. Митозы встречаются, но в небольшом количестве. Опухоль характеризуется местно-деструирующим ростом, однако может давать лимфогенные и гематогенные метастазы.
При дифференциальном диагнозе следует отличать от адеиосквамозного рака.
При электронно-микроскопическом исследовании определяют гранулы гликогена, в ряде случаев - гранулы нейросекреторного типа. Имеется небольшое количество липидов, неопределяемое на световом уровне при специальных окрасках.
Необходимо дифференцировать светлоклеточную опухоль от метастазов рака почки (в последнем — участки некроза, кровоизлияний, полиморфизм клеток, отсутствие гликогена в цитоплазме клеток и наличие липидов). В отличие от гемангиоперицитомы клетки светлоклеточной опухоли крупные, полигональной формы, содержат большое количество гликогена. В эпителиоидной лейомиоме, альвеолярной саркоме мягких тканей и периферическом карциноиде отсутствует гликоген.
Читайте также:

