Субхондральная киста полулунной кости
Киста кости – это полостное доброкачественное образование в костной ткани, похожее на опухоль. Патология диагностируется у 55 – 60 пациентов из ста.
- чаще определяется у малолетних пациентов 9 – 15 лет;
- среди взрослых патология диагностируется редко, поражает людей 20 – 30 лет;
- наиболее часто выявляется в длинных трубчатых костях;
- в начальной стадии может не давать симптомов или проявляется лишь слабыми болями;
- не несет прямой угрозы для жизни пациента;
- может трансформироваться в злокачественное образование (рак).
Лечение костной кисты осуществляют ортопеды, хирурги, травматологи.
Причины и механизм образования
Заболевание появляется в результате развития двух основных аномальных состояний:
- нарушения циркуляции крови на определенном участке костной структуры;
- активности определенных ферментов, что ведет к разрушению органического костного вещества.
Но причины этих аномальных состояний до конца не исследованы.

Образование псевдоопухоли начинается с нарушенного внутрикостного кровоснабжения конкретного участка. Дефицит кислорода, микроэлементов, других важных веществ ведет к постепенному разрушению ткани и стимулирует активность ферментов, способных расщеплять белковые соединения, включая коллагеновые волокна и полисахариды, приводя к деструктивным процессам. Вместо костной ткани на участке дегенеративных изменений формируется полость с жидкостью – киста костной ткани. Эти же ферменты провоцируют дальнейший рост стенок капсулы и накопление в ней экссудата.
Существует предположение, что на запуск механизма образования кистозной капсулы влияют:
- полученные травмы – ушибы, переломы;
- внутриутробное нарушение формирования костной ткани у эмбриона;
- патологии, ведущие к вымыванию кальция;
- воспалительные процессы и инфекционные очаги в организме;
- сниженная иммунная защита, как местная, так и общая;
- неполноценное питание с нехваткой микроэлементов и витаминов.
Диагностика
При обращении к ортопеду пациенту назначат ряд диагностических обследований, на основании их результатов врач разработает тактику лечения.
- Рентгенография. Рентгенограмма (снимок) покажет наличие дегенеративных изменений, по которым специалист определит вид образования, фазу патологического процесса, размеры и локализацию.
- Компьютерная и МР-томография. Позволяют точнее установить степень и характер поражения, уровень изменений в кровоснабжении, кистовидную перестройку костной структуры и глубину разрушений.
- Пункция. Процедура, при которой с помощью прокола вытягивают маленький объем жидкости из кистозной капсулы, чтобы исследовать ее и исключить вероятность онкологии.
- Киста в кости требует точной дифференциации (отличия) от других опухолей. В том числе от раковых внутрикостных образований — карциномы, остеогенной саркомы, при которых необходимо специфическое экстренное лечение.
Виды и симптомы
Клинические признаки костной опухоли определяются видом образования, скоростью ее роста, местонахождением и воздействием на смежные структуры.

Опасность аномального выроста в том, что нередко его развитие протекает, не давая заметных симптомов, пациент лишь периодически испытывает слабые боли во время активности. Но патологический процесс продолжается и приводит к неожиданному перелому на том участке, где ощущалась боль, что заставляет пациента впервые обратиться за лечением.
В классификации по виду наполняемого содержимого выделяют 2 базовые формы костных новообразований. Костная киста бывает:
- солитарной, полость которой наполнена водянистым секретом;
- аневризматической, полость которой содержит секрет с примесью крови.
Оба образования имеют аналогичные причины формирования, но их симптоматика и диагностические показатели во многом различны.
Солитарная костная киста (простая) в 65 – 75% случаев обнаруживается у мальчиков-подростков 10 – 15 лет, однако зарегистрирован случай выявления патологии у младенца 2 месяцев.
Особенности симптомов при росте солитарной опухоли кости:
- Типичное место формирования — трубчатые длинные костные структуры. Опухоль выявляют в зоне плечевого пояса (60%), реже (25%) диагностируется киста бедренной кости, ключицы, грудины, таза, челюсти и черепа.
- Растет образование медленно, чаще всего бессимптомно и очень длительно (иногда до десятка лет).
- Среди косвенных диагностических признаков — временные боли в месте локализации опухоли.
- При увеличении образования до 30 – 50 мм у детей моложе 10 лет иногда становится видна небольшая безболезненная припухлость и контрактура (ограничение сгибания-разгибания) в соседнем суставе.
- Характерным основным признаком зрелой внутрикостной капсулы выступает произвольный патологический перелом, который случается даже после небольшого ушиба, причем типичные признаки менее яркие, чем при обычном переломе.
- При прощупывании и надавливании иногда врач обнаруживает утолщение, а также прогиб стенки кистозной полости в месте размягчения кости.
- Функция смежных суставов может нарушаться. Особенно часто двигательную активность ограничивает киста бедренной кости, при которой у ребенка проявляется перемежающаяся хромота.
- При крупной кисте плечевого пояса появляется напряженность и боль во время движений, ослабление мышц.
Аневризматическая киста кости – редкая разновидность патологии, которая диагностируется у 20% больных.

Особенности:
- Отличием от солитарного вида образования является то, что подобная опухоль проявляется интенсивно выраженными признаками.
- Аневризмальная костная киста представляет собой многокамерную (иногда – единичную) капсулу с кровянистым содержимым и включениями мелких костных фрагментов.
- Наиболее часто (63% случаев) наблюдается у подрастающих девочек 10 – 15 лет, реже у мальчиков от 5 лет.
- Типичные места формирования – костные структуры руки (до 37%), зона поясницы и крестца (18%), область позвоночного столба (35%). У 25% пациентов образуется киста тазовых костей, включая опухоль в подвздошной кости. Очень редко обнаруживают кисту в пятке.
- Аневризматическая киста кости формируется с характерным расширением полости, отличается активным увеличением и крупными размерами. Способна сильно разрастаться, увеличиваясь до 200 мм.
- Первичные симптомы аневризматической опухоли в позвоночнике носят неявный характер: ребенок страдает от ноющих, иногда обостряющихся болей.
В активной фазе подобные доброкачественные опухоли дают остро выраженные симптомы:
- интенсивные боли в месте поражения, которые усиливаются во время кашля, смеха (при опухоли в грудине, ключице), движений (при поражении конечностей, таза, позвоночника), иногда появляются во время сна;
- выраженная припухлость и нарастающий отек;
- ограничение движения сустава, рядом с которым локализуется киста, и контрактуры (аномальное стягивание);
- невозможность опираться на пораженную ногу, появление хромоты при кисте в бедренной кости;
- повышение температуры кожи и тканей над образованием;
- расширение подкожных сосудов;
- неврологические расстройства, включая параличи, обусловленные давлением опухоли на спинномозговые корешки.
В соответствии с фазой развития костные кисты подразделяют на активные и пассивные:
- Активная фаза роста длится от полугода до 12 месяцев. При больших полостях кортикальный (верхний) слой в месте поражения выпячивается. Если новообразование растет, повторные переломы происходят самопроизвольно или при слабых ударах, подъеме тяжести, падении.
- Пассивная стадия (6 – 8 месяцев). Образование медленно уменьшается, смещаясь к центру кости.
- Стадия восстановления. Спустя 18 – 24 месяца от начала появления киста исчезает, симптомы перестают проявляться, но вследствие деструктивных изменений прочность кости снижается, поэтому и на этой стадии возникают переломы.
По завершении цикла роста и обратного развития в месте локализации полости остается или остаточная микрополость или утолщенный участок с повышенной плотностью.
Внутрикостное образование на руке чаще появляется в зоне плечевой кости, гораздо реже — на ключице, в зоне предплечья, лучевой и локтевой части тела. Иногда ее обнаруживают на запястье – в зоне ладьевидной и полулунной костной структуры, на фалангах пальцев.
Основным признаком можно считать ограничение при движении сустава и перелом — показатель активной фазы аномального процесса. На рентгенограмме костная структура просматривается в виде светлого участка с четкими границами, оболочка кости (кортикальный слой) истончается и вздувается.
Киста ноги у детей обычно диагностируется в период 9 – 14 лет и локализуется в области малоберцовой и большой берцовой кости, бедра.

Внутренняя поверхность суставов покрыта хрящом, и многие из костных кист формируются в субхондральной – подхрящевой области. При резорбции (аномальном рассасывании) кости и хряща, полость капсулируется, и субхондральная киста может прорастать в просвет между двумя суставами, затрудняя движение и провоцируя боль в конечностях.
Киста большеберцовой кости характеризуется медленным ростом. Как правило, ведет к типичному появлению болей при движении, изменению походке и хромоте. В области медиального мыщелка на рентгенограмме выявляют утолщение с неровными контурами, в субкортикальной области мыщелка хорошо просматривается участок разрушенной костной ткани.
При развитии опухоли на бедре указывают:
- сильные боли в тазобедренном суставе;
- отечность;
- перелом головки бедра;
- наружный выворот конечности при переломе.
Киста в позвоночнике обычно обнаруживается в крестцовой и поясничной области, зоне шейных и грудных позвонков. Чаще она вырастает на дугах или корнях позвонков. В самих позвонках ее обнаруживают гораздо реже.
Характерные проявления выступают, как неврологические признаки, возникающие обычно при повреждениях спинномозговых нервных волокон:
- мучительные головные боли;
- посторонние шумы в ушах, головокружения;
- боли в разных местах позвоночника;
- мышечная слабость в ногах;
- расстройство работы кишечника, мочевыделительной системы;
- частичные параличи ног и рук.
Если при повреждении происходит разрыв кисты пяточной кости, окружающие ткани ступни сильно воспаляются и отекают, в стопе появляется острая боль (даже в покое), наступить на ногу пациент не способен. Без принятия срочных мер, существует риск разрушения всей пяточной костной структуры.
Киста подвздошной кости – самой крупной и крепкой костной структуры скелета – чаще формируется в крыле. Именно крыло подвержено значительной нагрузке на участке сопряжения с крестцом и тазовой костью. Симптомы не явные, выражаются в форме ноющий болей и ломоты в области таза. Типичным признаком активной кисты, как и при других локализациях новообразований, является перелом, который случается даже без ударов и падений – самопроизвольно.
Киста таранной кости обычно обнаруживается у подростков старше 14 лет. Голеностоп испытывает интенсивную динамическую нагрузку и очень уязвим, особенно, если у пациента обнаруживается дефицит кальция.
Растущая киста таранной кости голеностопного сустава проявляется постепенно усиливающимися болями, которые нарастают при ходьбе, прыжках, беге. Ограниченная суставная подвижность и перелом голеностопа при такой патологии – частое явление.

Опухоли в этой части скелета способны часто рецидивировать даже после профессионально выполненной операции. Вероятность осложнений обусловлена строением и активным кровоснабжением зоны. Перекрытие кровотока при переломе или при хирургическом вмешательстве у взрослых иногда приводит к некрозу и инвалидности.
Наиболее часто полости в черепе обнаруживаются в затылочной зоне и решетчатой кости, отделяющей носовую полость от мозгового отдела черепной коробки. Такие опухоли способны при разрастании сдавливать ткани и разрушать черепные структуры.
Вокруг очага резорбции (рассасывания) кости может просматриваться зона нарушения кровоснабжения. Если область разрушения располагается в субкортикальном слое (под оболочкой кости), появляются периостальные (надкостные) наслоения и уплотнения.
Осложнения
Хотя костные опухолевидные образования не угрожают жизни пациента, киста опасна, так как осложнения при ее росте могут быть достаточно серьезными. Среди них:
- рецидивирующие переломы при слабой нагрузке или даже без нее;
- деформация кости в зоне кистозной полости;
- остеолиз – полное рассасывание кости без замещения ее другими тканями;
- патологическое укорочение конечности в результате деформации кости;
- формирование пассивных контрактур (стягивания) в суставе, при которых рука или нога не может сгибаться или разгибаться;
- злокачественное перерождение тканей;
- парезы (ослабление мышц) и необратимые параличи при крупной кисте в позвоночнике, захватывающей несколько (4 – 5) позвонков;
- аваскулярный некроз (омертвение) костной ткани при недостаточности кровоснабжения и ее разрушение;
- осложнения со стороны спинного мозга при сдавливании нервных волокон и узлов.
Так как последствия патологии могут быть критическими, необходимо при первых признаках заболевания сразу же обратиться к врачу. Читайте в нашей следующей работе о том, что такое остеома кости.
У рабочих, занятых тяжелым ручным физическим трудом — молотобойцев, рабочих каменоломен, кузнецов, слесарей, машинисток, при рубке зубилом и клепке, при работе с напильником, рашпилем и шабром, при отвороте гаек, нарезке болтов и отверстий вручную, а также на ряде работ с пневматическими вибрирующими инструментами большой энергии, — кисти подвергаются хронической микротравматизации, усиленному давлению, растяжению.
При рентгенологическом исследовании кистей лиц указанных профессий часто обнаруживаются костные очаговые изменения дистрофического характера. Изменения характеризуются разрежением спонгиозной костной ткани очагового типа или, наоборот, образованием участков уплотнения по типу компактных известковых островков и изменением спонгиозной структуры. Очаговое разрежение костной ткани носит характер кистоподобных просветлений величиною от 1—2 мм до 5—6 мм, правильно округлой формы, отделенных обычно от нормальной окружающей ткани склеротическим ободком. С ними не нужно смешивать мелкие кольцевидные просветления отверстий питающих сосудов.
Кальцинированные островки — эностозы встречаются реже, достигают величины чечевицы, имеют также округлую, овальную или неправильную форму, отличаются четкими контурами и, чаще, располагаются в головках метакарпальных костей и дистальных эпиметафизах лучевой и локтевой кости. Обычно островки уплотняются и кистевидные образования встречаются одновременно.
В мелких костях запястья как кисты, так и кальцинированные островки встречаются в единственном или множественном числе и чаще всего локализуются в полулунной, головчатой и ладьевидных костях.
При достижении кисточками крупных размеров, или при поражениях несколькими кисточками, может произойти патологический перелом с деформацией и сплющиванием кости. В подобных случаях рентгенологическая и клиническая картины, если речь идет о полулунной кости, весьма напоминают болезнь Кинбека. От ошибки может уберечь сравнение с прежними рентгенограммами, на которых видно, что перелому предшествовало наличие кисты. Хотя кисты чаще встречаются в головчатой, полулунной, ладьевидной и в головках пястных костей, патологические переломы мы наблюдали только в полулунной и ладьевидной. Приводим пример.
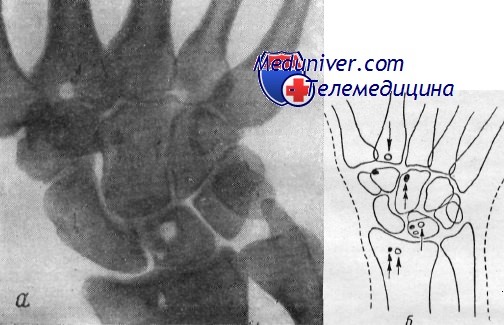
Рентгенограмма (а) и схема (б) лучезапястного сустава. Пишущая машинистка, 42 лет, с 26-летним стажем работы. Множественные кистевидные просветления (одинарная стрелка) и участки склероза (двойная стрелка) в костях запястья.
Пишущая машинистка, 42 лет, стаж 26 лет. 4 года тому назад появились ноющие боли в кистях. Лечилась по поподу нейромиалгии. В течение года усилились боли в левом лучезапястпом суставе, не работала. Сейчас работает с облегченной нагрузкой.
Объективно: припухлость и болезненность при ощупывании с тыльной поверхности левого лучезапястного сустава; движения в нем несколько ограничены.
При рентгенологическом исследовании: с обеих сторон, но более выраженные справа, по два округлых просветления в полулунных костях и основании II пястной кости и мелкие эностозы луча, головчатой кости слева, в полулунной кости и основании III пястной кости справа. Кольцевидная тень отверстия питающего сосуда в правой головчатой кости, симулирующая мелкую кисту.
Диагноз: хронический артрит лучезапястного сустава с кистевидными образованиями и эностозами в мелких костях запястья и пястья.
Спустя 6 лет — лишь некоторое увеличение размеров и отграничение и виде усиленного краевого склероза по окружности кистевидных образований.
Подобные изменения особенно часто развиваются при работе с пневматическими инструментами больших энергий.
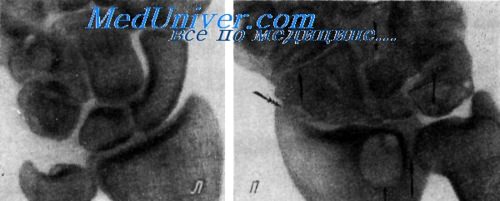
Рентгенограмма лучезапястных суставов. Кузнец, 47 лет, стаж работы 25 лет. Два года болит правый сустав. Ушиба не было. Справа мелкие многочисленные кистовидные образования в костях запястья (одинарные стрелки) и крупная в дистальном конце луча (двойная стрелка); выраженный деформирующий остеоартроз в лучезапястном суставе и суставах запястья (тройные стрелки); нерезкий регионарный остеопороз
Патологоанатомические исследования показывают ограниченный фиброз костного мозга, окруженный костной скорлупой, постепенно переходящей в окружающую нормальную спонгиозную ткань.
Большинство исследователей считает хроническую микротравматизацию основной причиной развития кистовидных изменений. В частности, есть указание на особеннее значение нарушений целости межкостных связок запястья, в которых залегают кровеносные сосуды.
Явления местного эностоза, так же как и изменения кистозного характера, патогенетически следует рассматривать как следствие сосудистых и нервно-трофических расстройств травматического характера, повлекших за собою образование ограниченных участков асептического некроза. Дальнейшая их эволюция может идти как по линии склероза, так и по линии фиброзно-кистозной дегенерации. То обстоятельство, что эностозы локализуются главным образом в фалангах, а кисты — в мелких костях запястья, заставляет предполагать наличие анатомо-физиологических особенностей, влияющих на различную эволюцию асептических некрозов.
По нашим многолетним наблюдениям, на месте кистовидных и склеротических изменений нормальная костная ткань не восстанавливается.
В результате порочного формирования тканей образуются субхондральные кисты суставов. Сразу уточняем, что это доброкачественные образования, не склонные к перерождению. Размер полой оболочки, насыщенной жидкостью или видоизмененными клетками, варьируется от нескольких миллиметров до 8 см. Киста соединяется своим устьем с полостью сустава, либо организовывается в отдельную камеру.
Очаг локализации патологических отклонений – суставная сумка или связки подвижных сочленений. Преобладающие варианты расположения – задняя стенка коленного, тазобедренного, плечевого сустава. Полость не спаивается с жировой клетчаткой и кожей. Своеобразные капсулы отличаются лабильностью (меняют размер, самоустраняются) и формированием (одиночные, множественные). При значительном увеличение киста лопается, извергая содержимое в межклеточное пространство.

Причинно-следственная связь
Аномальные отклонения в первую очередь связывают с осложнениями, вызванными перенесенными патологиями:

Клинически подтверждены механические факторы воздействия:
-
травматические поражения суставов – переломы, вывихи, подвывихи, повреждение менисков; чрезмерные физические нагрузки; частые переохлаждения.
В некоторых случаях определить точные причины зарождения субхондральных кист в суставах не удается.
Симптоматика
От старта заболевания до вхождения в активную фазу проходит несколько месяцев. Независимо от локализации, на начальном этапе патологический процесс характеризуется бессимптомным течением. Наружная часть кожного покрова над капсулой не подвергается изменениям.
Прогрессируя и увеличиваясь в размерах кистозные образования обнаруживаются в виде овальной или округлой грыжи. При пальпации определяются четкие границы опухоли и ее твердо-эластичная консистенция, при этом болезненных ощущений не возникает.
Выраженность симптоматических проявлений усиливается, если рост кисты провоцирует сдавливание нервных волокон, кровеносных сосудов, мышечных тканей.
Поэтапно это выглядит таким образом:
-
отечность в области пораженного сустава; дискомфорт, постепенно переходящий в острый болевой синдром при двигательной активности; ограничение подвижности сустава, в тяжелых случаях – ступор.
При кисте Бейкера коленного сустава к симптомам добавляются парестезии и онемение в подошве.

Методы диагностики
Определение причины и степени развития новообразования осуществляется по результатам физических, лабораторных и аппаратных методов исследования.
С этой целью выполняют:
-
сбор полного анамнеза; пальпацию патологической области; забор крови для общего и биохимического анализа; забор содержимого кисты для цитологического и гистологического изучения (пункция); рентгенографию; артрографию; УЗИ; МРТ или КТ.
Самый информативный метод – артроскопия, показана в тяжелых случаях для диагностики, лечения и планирования радикального вмешательства.

Методы лечения
Медикаментозная терапия при кистозных образованиях несостоятельна. К ней прибегают в острой стадии для уменьшения выраженности симптоматических проявлений. Купировать болевой синдром, уменьшить отек позволяют нестероидные противовоспалительные препараты и анальгетики. Средства используются для перорального, парентерального и местного применения.
Лечебная пункция – удаление содержимого кисты через введенную в полость толстую иглу с последующим введением глюкокортикоидных средств или антисептических растворов.
Склерозирование осуществляют при кистозных образованиях не более 1 см в диаметре. Для этого в дренированную полость вводят склерозирующую смесь, которая склеивает ее стенки. Минус процедуры – высокий процент рецидивов. Часто на месте старого патологического очага образуются новые множественные капсулы.
После манипуляций сустав иммобилизуется, чтобы снизить уровень вырабатываемой синовиальной жидкости.
Длительное существование, значительный размер, ущемление нервных окончаний и кровеносных сосудов, отсутствие положительных результатов консервативной терапии дает основание прибегнуть к радикальному методу – иссечению субхондральной кисты.
Хирургическую операцию проводят под местной или спинномозговой анестезией, в зависимости от размеров образования и его расположения. Над кистой производят надрез, выделяют аномальную полость. Прошивают и перевязывают устье, соединяющее синовиальную сумку с суставом, капсулу удаляют.

Большинство ортопедических клиник выполняют все манипуляции с помощью артроскопа. Метод позволяет существенно снизить травматичность хирургических вмешательств и уменьшить период времени, необходимый для восстановления. Обычно недельной реабилитации в условиях стационара бывает достаточно. Иссечение кисты с большой вероятностью устраняет риски осложнений и рецидивов.
Если образование субхондральных кист не сопровождается развитием воспаления, а также в качестве реабилитационных мероприятий прибегают к физиотерапевтическим методам лечения:
-
лазеротерапии; магнитотерапии; электропунктуре; ударной волновой терапии.
Процедуры обладают анальгезирующим и гипосенсибилизирующим потенциалом. Активно стимулируют кровоток в близлежащих к суставу тканях, помогают вернуть двигательную активность в полном объеме.
Последствия
Не совсем понятны советы народных целителей: помассировать кисту, прогреть в бане, сауне, разработать с помощью активных упражнений. Все действия, связанные с усилением кровотока и значительной нагрузкой, могут спровоцировать разрыв полостной оболочки и протекание серозной жидкости в межклеточное пространство. Что чревато развитием острого воспалительного процесса со всеми вытекающими последствиями: боль, озноб, температура, общая интоксикация организма, утрата двигательных функций.

Из-за несвоевременного лечения длительное давление кисты на нервные волокна, мышечные ткани, кровеносные сосуды обуславливается нарушением обмена веществ. Он же в свою очередь провоцирует развитие некроза и трофических язв.
Компрессия венозных сосудов грозит развитием тромбофлебита. Кровяные сгустки, отделенные от просвета воспаленной вены, свободно перемещаются по кровотоку. При их попадании в легкие происходит мгновенная закупорка легочной артерии.
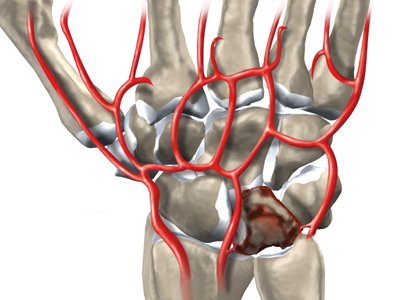
Болезнь Кинбека (m. Kienbock) - остеонекроз полулунной кости. Заболевание имеет и другие синонимы (остеохондропатия полулунной кости, деформирующий остеохондрит запястья, травматический остеопороз костей запястья, лунатомаляция, асептический некроз полулунной кости запястья, аваскулярный некроз полулунной кости), но в настоящее время принято считать корректным именно трактовку "остеонекроз" полулунной кости. Впервые описано австрийским врачом рентгенологом R. Kienbock в 1910 году.
Полулунная кость - одна из восьми костей запястья.
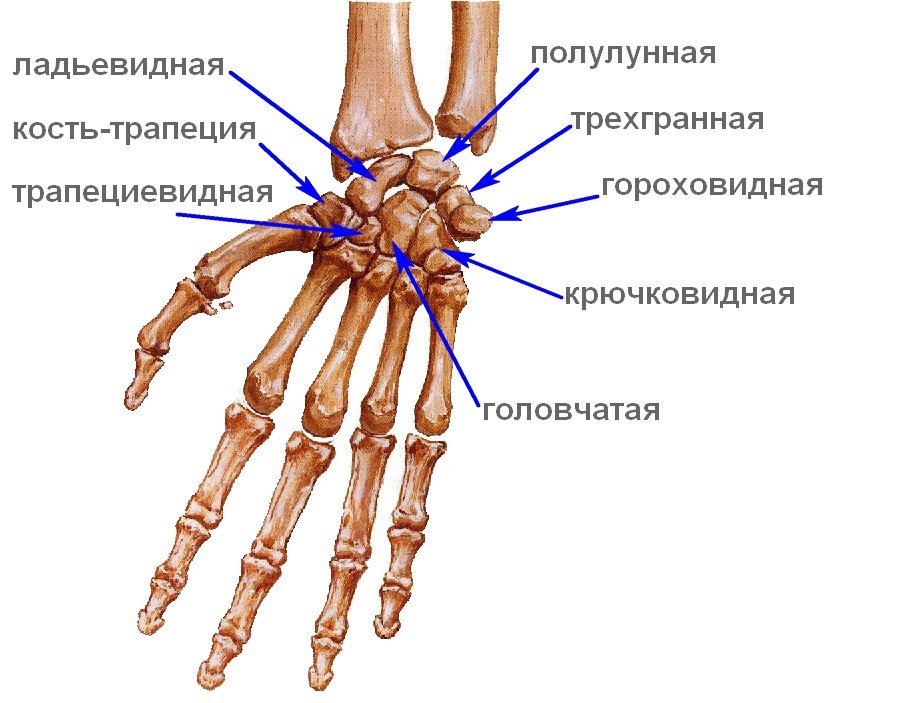
Кости запястья.
Считается, что причиной развития заболевания может служить однократная травма (падение на ладонь или кисть), а также постоянная травматизация (микротравматизация), что может привести к нарушению кровоснабжения костей запястья.
Поэтому болезнь Кинбека чаще встречается у людей, чья физическая активность связана с высокой нагрузкой на область лучезапястного сустава. Полулунная кость занимает центральное место в запястье, располагаясь между головчатой костью запястья и лучевой костью, и поэтому больше других костей травмируется при физической нагрузке. Заболевание развивается постепенно, и встречается чаще всего у мужчин рабочих профессий: рубщиков, столяров, слесарей, крановщиков, лиц, работающих с вибрирующими устройствами (отбойные молотки, перфораторы, и т.п.). НО, может возникать и у женщин других специальностей: парикмахер, повар, пекарь, кондитер, косметолог, визажист, массажист и т.п. Чаще всего поражается ведущая рука (у правшей - правая, у левшей - левая) при болезни Кинбека. Еще одна из причин развития болезни Кинбека - врожденная короткая локтевая кость. При таком случае давление на полулунную кость возрастает и может развиться остеонекроз полулунной кости (болезнь Кинбека).
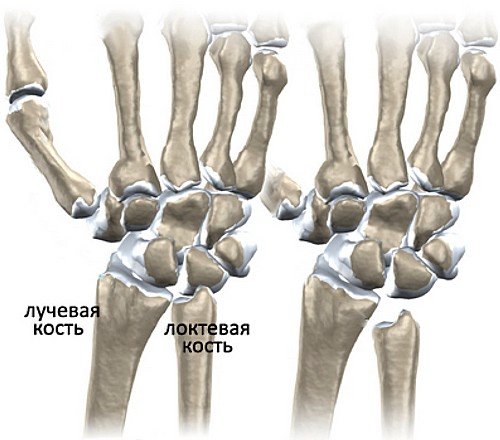
Слева - нормальная длина лучевой и локтевой костей, справа - врожденная короткая локтевая кость.
Сущность болезни состоит в постепенно нарастающем асептическом некрозе (или, точнее остеонекрозе) полулунной кости, который со временем приводит к ее фрагментации и полному разрушению. Все это сопровождается болью в запястье, в области лучезапястного сустава. Боль усиливается при движениях и возрастает по мере прогрессирования заболевания.
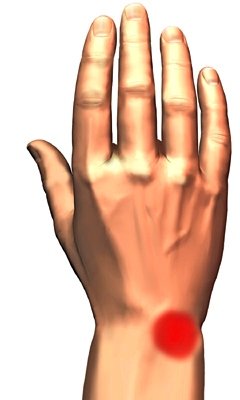
Место болезненности при болезни Кинбека.
Схематическое изображение болезни Кинбека При тяжелых поражениях полулунной кости область болезненности может быть не такой локальной, а охватывать всю область лучезапястного сустава, запястья
- Первая стадия: Полулунная кость теряет свое кровоснабжение, может возникнуть патологический спонтанный перелом.
- Вторая стадия: Полулунная кость становится слишком твердой, как камень - (склероз кости) из-за недостаточного кровоснабжения.
- Третья стадия: Коллапс полулунной кости. Кость спадается, уменьшается в размерах, фрагментируется (распадается на кусочки), фрагменты кости могут мигрировать.
- Четвертая стадия: Повреждаются соседние кости, что приводит к артрозу суставов запястья.
В дальнейшем рентгенологически определяются, деформация полулунной кости, сплющивание вдоль продольной оси и укорочение в поперечнике. Контуры кости становятся неровными; в центре определяются участки просветления, которые соответствуют зонам рассасывания кости. Не часто, но отмечаются сужение суставной щели, как проявление деформирующего остеоартроза. Также могут определяться рентгенологические признаки ложного сустава полулунной кости, патологические переломы, полулунная кость может стать фрагментированной, т.е. распасться на части.
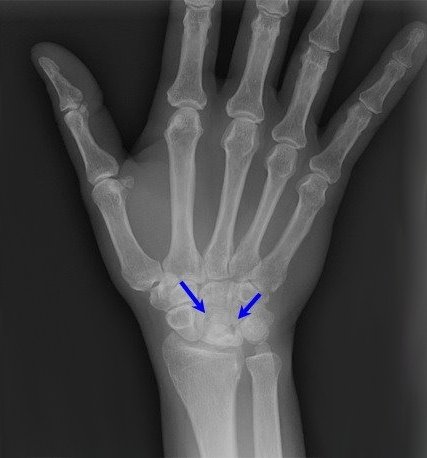
Рентгенограмма при болезни Кинбека.
В сомнительных случаях, когда рентгенография не позволяет с уверенностью говорить о диагнозе, выполняется КТ или МРТ:
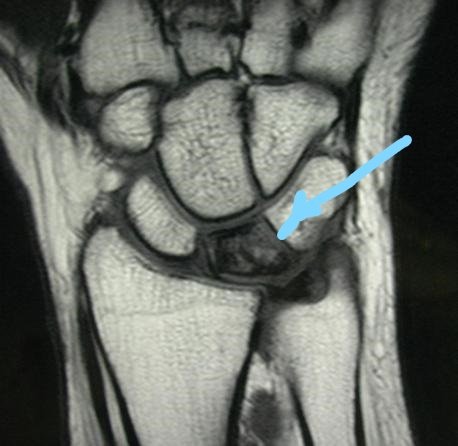
МРТ при болезни Кинбека.
Лечение болезни Кинбека определяется стадией заболевания.
При начальных стадиях заболевания используется иммобилизация (консервативное лечение): лучезапястный сустав обездвиживают специальным ортезом на 3-3,5 недели. Врач травматолог-ортопед подбирает оптимальный вариант ортезирования (лангет, тутор, ортез, повязка из полимерного бинта) с целью создание максимального покоя для полулунной кости. Принимая во внимание и учитывая характеристики материала, конструкцию и функциональность подобранного им ортеза может привести к регрессу заболевания на ранних стадиях, восстановлению кровоснабжения полулунной кости за счет прорастания новых сосудов или усиления-восстановления кровотока по старым кровеносным сосудам. Вопрос восстановления кровотока, иннервации, нормализации периферической нервной системы -берет на себя врач невролог и врач физиотерапевт. Составление поэтапного плана реабилитации и восстановления привычных и профессиональных навыков движения в кисти и лучезапястном суставе пораженной правой или левой руки- это удел врача ЛФК и профессионального инструктора по лечебной физкультуре. Если консервативное лечение привело к успеху, то в дальнейшем обязательны контрольные рентгенограммы каждые 4-6 недель в течение 1 года, наблюдение у травматолога, невролога. И если так случится, что заболевание начнет прогрессировать, то в первую очередь об этом будут знать наблюдающие специалисты, которые своевременно направят пациента на оперативное лечение с последующей поэтапной послеоперационной реабилитацией, которая будет похожа на этапы консервативного лечения, что, по сути, и есть выработанная тактика полного восстановления.

Удачи. Здоровья.
Врач травматолог-ортопед по направлению ортопедической реабилитации, ЛФК и СМ Тарасов А.Б.
Читайте также:

