Субамниотические кисты плаценты что это

-
4 минут на чтение

Плацента является уникальным эмбриональным органом, который может развиваться в женском организме лишь в период вынашивания ребёнка. Её формирование заканчивается только на четвёртом месяце беременности.
- Причины
- Симптомы
- Может ли перерасти в рак
- Диагностика и лечение
- Возможные осложнения и прогноз
- Профилактика
Без плаценты плод не смог бы получать питательные вещества и кислород. Также её немаловажной функцией считается выделение гормонов для развития и роста будущего ребёнка. Учитывая то, что между матерью и плодом имеется тесная взаимосвязь, плацента не позволяет смешиваться их крови, а, следовательно, и передавать различные болезни.
Однако у этого органа нередко возникают различного рода патологии. К числу наиболее часто встречающихся заболеваний относится киста плаценты. Оно представляет собой полое новообразование, которое заполнено жидкостью.
У кисты такого типа есть чёткие границы. Она зачастую имеет небольшой размер и отделяется стенками от здоровых тканей органа. Структура нароста не отличается от кистозных образований в почках, яичниках и других внутренних органах.
Причины
Главной причиной появления кисты на плаценте является наличие воспалительных процессов в организме матери. На раннем сроке беременности (до 5 месяцев) её относят к приспосабливаемым реакциям органа, которые защищают от негативного влияния существовавшего ранее воспаления.

- Женская репродуктивная система
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Таким образом, до 20 недели возникновение кистозного образования считается нормой. Также в этот период происходит активный рост плаценты, что провоцирует незначительные изменения воспалительного характера в стенках матки. Киста во время развития плаценты выполняет защитную функцию, оберегая её от негативного воздействия воспалений.
Возникновение новообразования на поздних стадиях беременности указывает на присутствие иных видов воспаления, и считается отклонением от нормы. Наиболее распространёнными причинами такой ситуации являются полученные травмы, инфекционные заболевания, рубцы на стенке матки после абортов или кесарева сечения.
Симптомы
В случае образования кисты плаценты беременная женщина не ощущает каких-либо негативных изменений. Образования зачастую обнаруживаются лишь при плановом осмотре у гинеколога.
При единичном наросте небольшого размера его влияния на развитие ребёнка не происходит. Однако бывают ситуации, когда множественные кисты располагаются на большой площади плаценты, тем самым нарушают её снабжение кровью и кислородом.
Тогда может наблюдаться снижение активности плода и вялость движений. Но стоит учитывать, что малоподвижность не всегда является последствием кистозного образования.
Также в случае аномального роста новообразования могут возникнуть различные осложнения. При разрыве капсулы появляется острая боль и колики в нижней части живота. Этот процесс сопровождается тошнотой, головокружением, болезненностью при пальпации живота.
Иногда наблюдается снижение артериального давления, головокружения, кратковременная потеря сознания, повышение температуры тела и внутренние кровотечения.
Может ли перерасти в рак
Вероятность перерождения кисты плаценты в злокачественную опухоль очень низкая. В процессе диагностики часто раковое образование на ранней стадии имеет внешние признаки кисты, поэтому трудно поддаётся дифференциации.
Стоит понимать, что кистозное образование может располагаться как в плаценте, так и внутри злокачественной опухоли. В свою очередь рак развивается при нетипичном клеточном росте, разрушая ткани и поражая другие анатомические структуры метастазами.
Таким образом, киста и опухоль — это абсолютно разные патологические образования, которые не могут переродиться друг в друга. Основной задачей врача и в первом, и во втором случае является правильная и своевременная постановка диагноза для назначения адекватного лечения.
Диагностика и лечение
Врачи, обнаружив единичную кисту плаценты, применяют выжидательную тактику, ведя постоянный контроль над изменением нароста.
Для дифференциации заболевания и установления точного диагноза применяется наиболее информационный метод инструментальной диагностики – ультразвуковое исследование.
Во время процедуры УЗИ изображение транслируется на экране монитора. Основным признаком кисты считается эхонегативное образование, имеющее чёткие контуры. У опухоли наблюдаются неровные размытые края.
Чтобы оценить состояние маточно-плацентарного кровотока, используется ультразвуковая допплерография. По результатам исследования даётся оценка качеству обеспечения плода кислородом и питательными веществами.
Субамниотические кисты плаценты относят к локальным патологическим изменениям, приводящим, по данным ряда авторов, к плацентарной недостаточности. В то же время Ю.Г. Вишевская приводит описание двух случаев пренатальной ультразвуковой диагностики субамниотической кисты плаценты с благоприятным исходом. В обоих случаях проводилось динамическое наблюдение: обе кисты регрессировали в разные сроки беременности. Патологии со стороны плода, околоплодных вод и пуповины не было выявлено. Обе беременности закончились рождением нормальных детей.
Субамниотические кисты плаценты определяются в виде анэхогенных однокамерных образований над плодовой поверхностью плаценты, размеры их могут колебаться от 0,5 до 7-8 см. По мнению A.M. Стыгараи М.В. Медведева, субамниотические кисты чаще всего являются следствием субамниотических гематом, возникающих в конце I - начале II триместров беременности. При этом гематомы первоначально имеют анэхогенную, а в дальнейшем - гетерогенную структуру, что может явиться причиной их ошибочной интерпретации как опухолей плаценты. Через 4-8 нед содержимое гематомы приобретает эхографические признаки кисты.
Среди опухолей плаценты наиболее часто обнаруживаются хориоангиомы. Первое описание сосудистой опухоли плаценты встречается уже в 1798 г. В последующем под разными названиями приводится описание около 400 случаев этой опухоли. Термин хориоангиома был предложен R. Beneke в 1900 г.
Хориоангиома - это нетрофобластическая опухоль, исходящая из сосудов хориона. Она может являться как первичной опухолью плаценты, так и метастатической опухолью карциномы шейки матки, молочной железы, меланомы, фетальной нейробластомы. В работе D. Ollendorff и соавт. представлены данные о возможности метастазирования хориокарциномы в легкие матери.
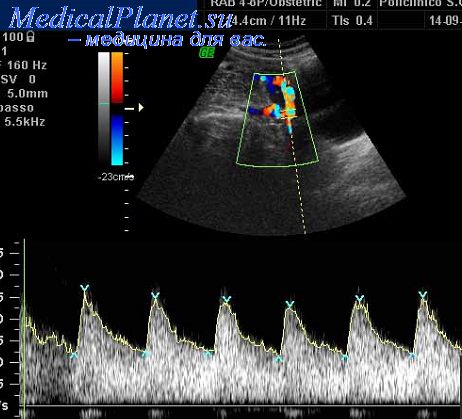
По своему происхождению хориоангиома относится к аномалиям развития сосудов хориона. Частота встречаемости хориоангиом, поданным разных авторов, колеблется от 1 : 7000 до 1: 50 000 случаев и зависит от размеров опухоли. Чаще диагностируются образования, размеры которых превышают 5 см (0,2-4 : 10 000 родов), опухоли меньших размеров встречаются значительно чаще (14-139 : 10 000 родов). Маленькие хориоангиомы нередко обнаруживаются патоморфологами случайно при рутинном исследовании плацент. В настоящее время принято считать, что маленькие по размерам опухоли не имеют клинического значения.
Хориоангиома является, как правило, одиночной опухолью, но может быть представлена несколькими мелкими узлами. Обычно она располагается на плодовой поверхности плаценты. Реже хориоангиома может локализоваться на материнской поверхности плаценты, на амниальныхоболочках, прикрепляясь к плаценте сосудистой ножкой, а также на корне пуповины.
Первое сообщение о пренатальной диагностике хориоангиомы относится к 1978 г.. При ультразвуковом исследовании хориоангиома представляет собой образование с четкими контурами сложной эхоструктуры с кистозным и солидным компонентом. Иногдахориоангиомы бывают гомогенными с множественными эхогенными септами или образованиями, локализованными на плодовой поверхности плаценты, пониженной эхогенности с неоднородной структурой. При прогрессировании беременности эхогенность опухоли может меняться. С. Caldwell и соавт. и L. Вгасего и соавт. диагностировали диффузный тип хориоангиомы с множественными округлыми эхонегативными включениями в плаценте больших размеров.
В ряде случаев узлы хориоангиомы имеют большое эхографическое сходство с миоматозными узлами, гематомами в стадии организации, гидатидомольной трансформацией плаценты, липомой плаценты. В отличие отхориоангиом миоматозные узлы локализованы под материнской поверхностью плаценты, а не на ее плодовой поверхности. Гематомы любой локализации имеют изменяющуюся во времени эхоструктуру. Дифференциальный диагноз между хориоангиомой и гидатидомольной трансформацией плаценты весьма проблематичен в связи с высоким эхографическим сходством.
Реальную помощь в верификации хориоангиомы может оказать ЦДК. Поданным H.Schulman и соавт. и И.И. Рябова и соавт., при допплерографии в хориоангиоме регистрируются кривые скоростей кровотока, подобные кривым в артерии пуповины. При исследовании в режиме ЦДК внутри опухоли визуализируются сосуды разного калибра. Сосудистая сеть опухоли может иметь непосредственную связь с сосудами плаценты и пуповины.
Течение беременности при хориоангиоме плаценты зависит в первую очередь от размеров опухоли. Наиболее часто при хориоангиоме отмечается многоводие. Степень выраженности многоводия зависит от размеров опухоли. Многоводие отмечается у 18-35% пациентов с большим узлом.
Хориоангиомы больших размеров могут приводить к формированию артериовенозных шунтов. Это создает реальную угрозу адекватному развитию плода за счетувеличения венозного возврата к сердцу плода и усиления сердечного выброса. Следствием таких изменений является тахикардия, гиперволемия и кардиомегалия, а также отеки и антенатальная гибель. В некоторых случаях гемодинамические нарушения приводят к фетальной анемии, которая в свою очередь способствует возникновению ЗВРП. В случае, если опухоль непосредственно не вовлечена в фетальный кровоток, в артерии пуповины плода регистрируется обычные типы кривых скоростей кровотока. При формировании артериовенозного шунта в сосудах опухоли и в артерии пуповины обычно регистрируется нулевой или отрицательный диастолический кровоток, однако, по мнению Ю.В. Войковой и соавт., компенсаторно-приспособительные механизмы в плаценте могут нивелировать отрицательное воздействие хориоангиомы на развитие плода.
В настоящее время нет доказательных данных о достоверной связи хориоангиом с врожденными пороками плода. Однако прослеживается взаимосвязь между опухолью и единственной артерией пуповины (2,7% по сравнению с 0,7% в группе контроля), атакже между гемангиомами кожи плода и хориоангиомой (12,2% против 2,1% в контроле). В работах З.М. Дубоссарскои и соавт. и А.Е. Волкова и соавт. отмечено, что хориоангиома часто сочетается с пороками развития плода, в частности с сердечно-сосудистыми аномалия ми. По данным P.P. Ибрагимова, хориоангиома может сочетаться с гидроцефалией.
По мнению ряда авторов, имеется определенная ассоциация междухориоангиомой и хромосомными аномалиями (ХА).
Медицинский эксперт статьи


Как отмечают специалисты, киста плаценты при беременности является реакцией органа на воспаление (на начальных этапах формирования плаценты подобные образования считаются нормой).
Плацента обладает множеством функций, но основное её предназначение в обеспечении кислородом плода. Помимо этого плацента поставляет все необходимые будущему ребенку питательные вещества, вырабатывает гормоны, защищает плод от проникновения большинства небезопасных веществ и бактерий. Ряд исследований показал, что плацента способствует формированию иммунитета у новорожденного.
Плацента играет важную роль во время беременности, поэтому врачи уделяют внимание не только состоянию здоровья будущей матери и её ребенка, но и проверяют состояние плаценты.
Если киста плаценты диагностируется позже, то это говорит каком-либо воспалении в недавнем времени. Киста ограничена от оставшейся части плаценты и не снабжается кровью, чем больше она по размеру, тем сильнее нарушен кровоток. При одиночной кисте небольшого размера практически исключается вред для ребенка, но при выявлении множественных кист нарушается плацентарное кровообращение, в этом случае принимают меры по профилактике плацентарной недостаточности.

[1], [2], [3], [4], [5]
Код по МКБ-10
Причины кисты плаценты при беременности
Киста плаценты при беременности развивается из-за воспалительного процесса. До двадцатой недели беременности воспаление является следствием приспосабливания организма, в этот период плацента интенсивно формируется, что и приводит к незначительным воспалениям в матке. Появление кисты во время роста плаценты служит некоторой защитой от воспаления и его последствий.
Появление кисты после двадцатой недели говорит о патологии, поскольку на этом сроке никаких воспалительных процессов быть не должно.
Киста может появиться также в результате перенесенной инфекции, травм, рубцовых изменений в стенках матки после абортов, кесарева сечения и т.п.

[6], [7], [8], [9], [10], [11]
Симптомы кисты плаценты при беременности
Киста плаценты при беременности обычно не проявляет себя и развивается не вызывая каких-либо симптомов. Киста обнаруживается во время ультразвукового исследования.
При единичной кисте небольших размеров, специального лечения не требуется. В этом случае врач наблюдает за развитием патологического образования. Единичная киста занимает немного места на плаценте и, несмотря на то, что этот участок отрезан от кровоснабжения, существенной роли для ребенка это не играет. Если кисты множественные, они занимают довольно большую площадь (или одна киста очень больших размеров), нарушается плацентарное кровоснабжение, в этом случае женщина может заметить, что движения ребенка стали менее активными, вялыми (однако не всегда сниженная активность ребенка указывает на появление кисты).
Диагностика кисты плаценты при беременности
Киста плаценты при беременности выявляется при ультразвуковом исследовании.

[12], [13], [14]
К кому обратиться?
Лечение кисты плаценты при беременности
Единичная киста плаценты при беременности обычно не требует лечения. При выявлении одной кисты небольшого размера врач, скорее всего, станет наблюдать за ней. В случае если киста не разрастается и не появляются новые образования, она оставляется в покое до родов (после рождения ребенка плацента выходит наружу и киста больше не беспокоит женщину).
При множественных кистах обычно назначается профилактика плацентарной недостаточности. При кисте кровоснабжение нарушается, но небольшая единичная киста не приводит к серьезным осложнениям, в то время как множественные образования могут привести к тому, что ребенок не получает питательных веществ и кислорода в необходимом количестве.
В качестве профилактики плацентарной недостаточности используются препараты улучшающие обмен веществ, кровоток и регенерацию тканей:
Инстенон – комбинированное средство, которое улучшает обмен веществ, сердечную деятельность и кровообращения мозга у плода. Препарат используется в комплексном лечении для устранения негативных последствий нехватки кислорода для нервной системы будущего ребенка.
Инстенон обычно назначается по 1-2 таблетке 2-3 раза в день, курс лечения определяется индивидуально лечащим врачом.
Хорошо способствует плацентарно-маточному кровообращению и расширению сосудов Эуфиллин. Препарат используется в форме таблеток или инъекций. В каждом конкретном случае дозировка подбирается индивидуально, как правило, назначается по 0,5 – 1 таблетки 3 раза в день. Доза для внутривенного введения препарата подбирается врачом с учетом скорости выведения в каждом отдельном случае.
В гинекологической практике широко используется Актовегин, который улучшает кровообращение между матерью и плодом, способствует росту плода. Препарат производится из телячьей крови и обладает минимальными побочными эффектами, в крайне редких случаях возникают аллергические реакции. Актовегин используется в виде раствора для внутривенного или внутримышечного введения и таблеток. На первых этапах лечения используется раствор для инъекций, дозировка определяется индивидуально, в зависимости от состояния женщины. Обычно, назначается по 10-20 мл два раза в день, через 5-10 дней, по усмотрению лечащего врача, возможен переход на таблетированную форму лечения.
Традиционное лечение можно дополнить эффективными средствами народной медицины, которые помогут устранить кислородное голодание и недостаток питательных веществ у плода. Для этих целей хорошо подходят настойки или отвары из листьев подорожника, березы, черной смородины, плоды рябины, цветы липы, боярышника, а также березовый сок.
Профилактика кисты плаценты при беременности
Киста плаценты при беременности является следствием воспалительных процессов в ней. Нормой считается появление небольших кист на сроке до 20 недель, когда идет формирование плаценты, в этом случае никаких профилактических мер проводить не стоит. На более поздних сроках появление кисты считается патологией и требует тщательного контроля.
Воспалительные процессы матки могут стать причиной появления кисты во время беременности. Чтобы этого не допустить, необходимо своевременно лечить заболевания половых органов, соблюдать личную гигиену.
Прогноз кисты плаценты при беременности
Киста плаценты при беременности, в случае если она одна и имеет небольшие размеры, в большинстве случаев имеет благоприятный прогноз. Такая киста не приводит к значительному нарушению кровоснабжения и не лишает ребенка в утробе матери необходимых для развития веществ и кислорода.
Многочисленные образования на плаценте или киста большого размера могут практически полностью перекрыть кровоснабжение. В этом случае прогноз зависит от своевременного и эффективного лечения. Обычно используемые для улучшения метаболизма и кровоснабжения препараты показывают хороший результат и позволяют женщине доходить до конца срока и родить здорового ребенка.
Киста плаценты при беременности - результат патологических процессов, однако, не всегда такие образования представляют опасность для ребенка и матери. Мелкие кисты не угрожают здоровью будущего малыша и не требуют лечения. Как правило, при выявлении одной небольшой кисты врачи предпочитают следить за её развитием при помощи УЗИ.
Если киста не разрастается, то её оставляют в покое до родов. В том случае если киста интенсивно увеличивается или появляются все новые образования, врач может принять решение провести профилактику плацентарной недостаточности, чтобы усилить кровоснабжение и приток кислорода и питательных веществ к плоду.
Течение беременности у пациенток
Замедленное созревание плаценты встречается при некоторых видах внутриутробной инфекции, при сахарном диабете беременных, иммунном отеке плода, нередко и при физиологически протекающей беременности.
Среди патологических образований, выявляемых патоморфологами и плаценте, различают: межворсинчатые тромбы, инфаркты, абсцессы, опухоли, субамниотические кисты, истинные кисты плацентарных перегородок и пузырный занос.
Следует отметить, что при использовании эхографии возможна идентификация большинства из них.
По данным литературы, межворсинчатые тромбы плаценты встречаются в 0,4-5% случаев. Они встречаются чаще во второй половине беременности и в основном располагаются субхориально, реже в области краевого синуса. Первично на сканограммах тромбоз межворсинчатого пространства визуализируется как образование округлой, иногда неправильной формы, гипоэхогенной сетчатой структуры с нежной неподвижной взвесью и тонкими тяжами.

При ЦДК кровоток внутри образования не определяется. С течением времени взвесь постепенно оседает и уплотняется, а тромб трансформируется в кисту с плотными стенками и неровным внутренним контуром.
Данные литературы свидетельствуют о высоком риске задержки внутриутробного развития плода у пациенток с межворсинчатыми тромбами плаценты.
Сходную с межворсинчатыми тромбами эхоструктуру имеют опухоли плаценты — хориоангиомы. Эту опухоль в разных литературных источниках называют гемангиомой, хорангиомой, биброангиомиксомой или фибромой плаценты. По данным патологоанатомических исследований последов, частота встречаемости этой патологии составляет 0,3-1%.
Крупные опухоли плаценты встречаются значительно реже; их частота колеблется от 1:8000 до 1:50 000 родов. Время и причины возникновения хориоангиомы точно не установлены. На эхограммах опухоль чаще располагается под хориальной пластинкой и выступает в полость амниона. Форма узла овальная, а контур четкий.
Опухоли больших размеров иногда приобретают причудливую форму и имеют неровные контуры.
Структура узла неоднородная, с множеством гиперэхогенных, иногда сливающихся включений. Опухоль имеет тенденцию к медленному росту. В 80% случаев при ЦДК в узле определяется интенсивный кровоток.
В литературе идут дискуссии о возможных влияниях этой опухоли на течение беременности и исход родов. Перинатальная смертность при крупных хориоангиомах плаценты колеблется от 16 до 40%.
Если общий объем поражения хориона превышает биологические резервы плаценты, это ведет к тяжелой плацентарной недостаточности, хронической гипоксии и внутриутробной гибели плода.
Инфаркты плаценты в подавляющем большинстве случаев невозможно идентифицировать на ранней стадии их возникновения. Изредка у пациенток с гестозом, проявляющимся повышением артериального давления, и толще плаценты визуализируются участки повышенной эхогенности без четких контуров, которые в некоторых случаях удается верифицировать как свежие инфаркты.
В редких публикациях указано на значительные трудности диагностики инфарктов плаценты. Достоверность эхографии в выявлении этих образований колеблется, по данным литературы, от 15 до 60%.
Выявление инфарктов плаценты с помощью эхографии облегчается после отложения в зону некроза солей кальция В подобных случаях инфаркт идентифицируют как располагающееся в толще плаценты гиперэхогенное.
Содержимое кист по составу сходно с амниотической жидкостью. Их размеры колеблются от нескольких миллиметров до 25 см в диаметре. Частота выявления субамниотических кист при морфологическом исследовании последов варьирует от 0,5 до 1,7%.
Ультразвуковая идентификация субамниотических кип обычно не представляет каких-либо сложностей, поскольку, в отличие от других объемных образований плаценты, они всегда располагаются на ее плодовой поверхности, имеют четкие ровные контуры, гладкие и тонкие пенки. Их содержимое анэхогенное, иногда со взвесью, и мало меняется в течение беременности. В основном они единичные, реже множественные.
Течение беременности у пациенток с субамниотическими кипами, по данным литературы, не имеет каких-либо характерных особенностей. Кисты размерами более 4,5 см и множественные образования могут приводить к внутриутробной задержке развития плода.

Пузырный занос плаценты по международной классификации онкологических болезней относится к трофобланическим новообразованиям. Частота встречаемости этого заболевания среди неразвивающихся беременностей составляет 0,13%. Морфологи различают частичный и полный, простой и инвазивный пузырный занос.
Макроскопический пузырный занос представлен множеством пузырьков разной величины, заполненных прозрачной жидкостью; они полностью или частично замещают ткань плаценты. Гистологически разнокалиберные пузырьки представлены резко отечными ворсинами мезенхимального типа, в самых крупных из них определяются кинозные полости. Кровоснабжение таких ворсин нарушено.
Отличительная особенность инвазивного пузырного заноса — проникновение измененных ворсинчатых структур за пределы d. basalts, в миометрий и распространение по его сосудистой системе в вены малого таза, вследствие чего возможно метастазирование пузырных ворсин в отдаленные органы женщины.
Субамниотическая киста? | Блог специалиста УЗ: Кравцова А.П.
Беременная 24 лет, акушерско-гинекологический анамнез не отягощен, роды предстоят первые. Срок 13 недель.
Думала насчет второго пустого плодного яйца или субамниотической кисты, пришла к выводу, что киста. Как Вы считаете, что это может быть?
симптомы, причины, лечение, профилактика, осложнения
Главная причина ретенционной кисты — атрофия слюнной железы, которая возникает в результате травмирования. Схема образования доброкачественной опухоли, которая никогда не перерождается в рак, во всех случаях одинакова:
- выводной проток слюнной железы забивается,
- слюна и эпителиальные клетки начинают накапливаться,
- с каждым увеличением накоплений слюны (а происходит это постоянно) киста начинает увеличиваться в объёмах.
У женщины, которая вынашивает малыша, ретенционная киста на губе или внутренней поверхности щеки может появиться лишь потому, что в какой-то момент представительница прекрасного пола прикусила себе губу. Произошло травмирование железы. Результат — формирование шарика, наполненного слизью. В принципе, любая травма ротовой полости может привести к такому исходу.
В момент формирования кисты беременная женщина ничего не чувствует. Симптоматика отсутствует до тех пор, пока новообразование не разрастается до весьма существенных объёмов. Как только это произойдёт пациентка начнёт ощущать шарик в своей ротовой полости. У кого-то этот шарик твёрдый и упругий. У других, наоборот, достаточно мягкий и пластичный. По мере роста шарика беременная начнёт ощущать дискомфорт в момент говорения или приёма пищи. Особенно тогда, когда приходится интенсивно жевать.
Если попробовать прощупать кисту языком, то беременной покажется, будто внутри шарика находится множество миниатюрных пузырьков. Цвет опухли, как правило, розовый — такой же, как и цвет губ. Однако иногда киста приобретает голубоватый оттенок. Это свидетельствует об её росте и о том, что из-за увеличения объёмов опухоль истончает слизистую оболочку.
В большинстве случаев пациентка обращается к стоматологу (а лечит ретенционную кисту именно он) самостоятельно. У представительницы прекрасного пола появляются характерные симптомы, с которыми она и идёт к доктору. В принципе, болезнь может быть обнаружена и в ходе планового стоматологического осмотра, который является обязательным при постановке на учёт в женскую консультацию, а также на поздних сроках беременности.
Если стоматолог обнаруживает на языке, на внутренней стороне щеки или на губе девушки ретенционную кисту, он, как правило, не назначает никакой дополнительной диагностики. Распознать кистозное новообразование можно сразу и без особых трудностей. Однако в некоторых случаях врач считает необходимым отправить пациентку ещё и на ультразвуковое исследование.
Одним из главных осложнений ретенционной кисты во время проведения операции является риск возникновения сильного кровотечения. Этот риск повышается во сто крат в случае, если беременная решила самостоятельно выдавить содержимое кисты, будто это и не опухоль вовсе, а маленький прыщик.
Бывают случаи, когда киста формируется в месте расположения ветвей лицевого нерва. Это довольно опасная ситуация, при которой врач должен быть очень аккуратным. Если ветвь лицевого нерва будет задета, это может окончиться даже параличом.
Представительница прекрасного пола, которая находится в “интересном” положении, ни в коем случае не должна действовать самостоятельно. Ей необходимо поскорее попасть на приём к дантисту и прислушаться к тому, что он ей скажет. Кисту ретенционного типа невозможно вылечить народными средствами и традиционными лекарствами, поэтому:
- ни в коем случае нельзя распаривать новообразование,
- ни в коем случае нельзя давить на него с целью выдавить содержимое капсулы.
Эти действия не только не помогут (ведь после вскрытия кисты через время она вновь наполнится секретом), но ещё и усугубят положение. Выдавливание кисты может стать началом воспалительного процесса и процесса нагноения.
Обнаружив в ротовой полости беременной ретенционную кисту, врач может принять решение подождать. Нередки случаи, когда такие доброкачественные опухоли начинают регрессировать спустя пару недель после формирования. Возможно, пациентке повезёт, новообразование рассосётся само собой и делать операцию не придётся. Но даже если придётся, беременной не стоит этого бояться. В некоторых случаях стоматолог намеренно отказывается от проведения операции из-за положения пациентки. В таких случаях оперативное вмешательство проводится в период лактации — то есть уже после того, как женщина рожает малыша.
Ликвидацию кистозного ретенционного новообразования проводят под местным наркозом. После обезболивания губы врач производит её фиксацию. Это очень важный момент: так как губы испещрена кровеносными сосудами, если правильно не зафиксировать её перед операцией, то кровопотери могут быть очень существенными.
Ход операции таков:
- доктор разрезает губу в двух местах над кистой,
- далее вылущивает шарик кисты,
- если опухоль имеет несколько камер, то вместе с ней приходится вырезать все имеющие малые железы,
- врач накладывает на рану шов иотпускает пациентку домой.
Профилактические мероприятия, которые позволят предотвратить развитие недуга, это:
- избегание травмоопасных ситуаций, которые могут негативно отразиться на ротовой полости и её содержимом;
- качественная и регулярная гигиена рта.
Иногда даже взрослым необходимо напоминать о том, что:
- зубы нужно чистить дважды в день,
- язык необходимо очищать в процессе чистки зубов,
- после каждого приёма пищи желательно прополоскать ротовую полость, чтобы удалить оттуда остатки обеда или ужина.
спасибо, ваш голос принят
Узнайте, что может вызвать недуг ретенционная киста при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как ретенционная киста при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга ретенционная киста при беременности, и почему так важно избежать последствий. Всё о том, как предупредить ретенционная киста при беременности и не допустить осложнений. Будьте здоровы!
симптомы, причины, лечение, профилактика, осложнения
Во время планирования семьи, а также в период беременности вы проходите комплексное обследование, которые позволяют определить точные показатели здоровья, особенности протекания беременности, состояние половых органов. При этом иногда у некоторых девушек обнаруживают доброкачественные образования в яичниках – дермоидные кисты.
На данный момент точные причины, от чего может быть такая опухоль, не определены. Медики связывают такие проявления с гормональным всплеском, сопровождающим весь срок беременности. Однако такой фактор скорее обусловливает рост кисты, чем её появление, поскольку подобные опухоли определяются как врождённые патологии.
Медики утверждают, что дермоидная киста развивается ещё в период формирования эмбриона. Появляется такая опухоль вследствие неправильного разделения клеток яичника. По результатам некоторых исследований, такие изменения может вызвать генетическая предрасположенность, наследственность.
В детстве такие патологии диагностировать бывает достаточно сложно. Так, киста может годами находиться в организме женщины, никак не проявляя себя. Гормональные изменения провоцируют рост опухоли, что нередко становится причиной некоторых проблем во время беременности.
Многие будущие мамы желают знать, как проявляется дермоидная киста, чтобы определить такую патологию на ранних сроках. К сожалению, в большинстве случаев заболевание протекает бессимптомно. Кисту обнаруживают случайно, во время плановой ультразвуковой диагностики.
Симптоматика заболевания даёт возможность определить наличие опухоли при её увеличении. Ваше внимание должны привлечь некоторые первые признаки:
- возникновение чувства давления, тяжести внизу живота;
- появление тупых ноющих болей внизу живота;
- учащение позывов к мочеиспусканию;
- расстройство стула.
Такие проявления могут говорить об увеличении размеров дермоидной кисты до 10-15 см. Если в кисте начинается воспалительный процесс, вы можете чувствовать сильные боли, сопровождающиеся стремительным повышением температуры. Такие признаки нельзя оставлять без внимания.
Существует несколько способов, с помощью которых можно распознать дермоидную кисту яичников:
Основным осложнением, чем опасна дермоидная киста во время беременности, является её рост. Увеличенная в размерах опухоль оказывает давление на половые органы, провоцируя их смещение, а также нарушая развитие плода. Определённую угрозу несёт и возможность перекручивания ножки кисты. Такие изменения могут спровоцировать воспалительный процесс и нагноение.
Дермоидная киста может никак не повлиять на ваше здоровье во время беременности, а также здоровье малыша. Однако такие новообразования необходимо держать под строгим контролем. Так вы сумеете защитить себя и ребёнка от возможных осложнений в будущем.
Дермоидная киста, проявившая себя во время беременности, не влияет на ваше здоровье и вашего малыша. Однако опухоль, увеличиваясь в размерах, может создать некоторые трудности при вынашивании плода, а также во время родов. Именно поэтому её необходимо лечить.
Многие беременные девушки задаются вопросом о том, что делать при дермоидной кисте. Такую опухоль можно вылечить одним способом – путём удаления. Вы можете только вовремя посещать плановые осмотры, а также своевременно обращаться к специалисту при появлении первых симптомов.
Если киста была обнаружена до зачатия, её, как правило, удаляют. Делают это хирургическим путём.
Сейчас операции по удалению дермоидных новообразований в яичниках дают возможность минимизировать негативное влияние кисты на близлежащие органы, сохранив детородную функцию. У молодых девушек проводят удаление кисты с сохранением здоровых тканей. У пациенток более зрелого возраста могут проводить удаление поражённого яичника.
Лечение дермоидных образований у беременных девушек определённым образом отличается:
- если при плановом обследовании у девушки обнаружили небольшую кисту, которая не увеличивается в размерах, её необходимо наблюдать в течение всего периода беременности;
- если киста стремительно растёт, её следует удалить, однако делать это нужно во втором триместре, не ранее 16-й недели беременности;
- если кисту оставляют до конца беременности, её обязательно удаляют во время родов, чтобы исключить возможность изменения доброкачественного характера опухоли на злокачественный.
Так как точные причины появления дермоидных образований не определены, конкретных рекомендаций, как предотвратить такую патологию, нет. Однако в ваших силах избежать возможных осложнений во время беременности. Необходимо проходить регулярные плановые осмотры до зачатия, а также проводить комплексные исследования при планировании беременности.
спасибо, ваш голос принят
Узнайте, что может вызвать недуг дермоидная киста при беременности, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как дермоидная киста при беременности. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга дермоидная киста при беременности, и почему так важно избежать последствий. Всё о том, как предупредить дермоидная киста при беременности и не допустить осложнений. Будьте здоровы!
Читайте также:


