Стернальная пункция при лейкозе результаты

Заболевания системы кроветворения не щадят никого — ни взрослых, ни маленьких детей. Успех лечения, сохранение жизни пациентов прежде всего зависит от своевременной диагностики. Обязательным диагностическим методом контроля состояния костного мозга является костно-мозговая пункция. Получаемая при этом миелограмма покажет все, что происходит с органами кроветворения, поможет выявить злокачественные новообразования на ранних стадиях, назначить правильное лечение.
Что такое миелограмма?

Мазок нормального костного мозга
Миелограмма — это данные гематологического микроскопического исследования, полученные в результате пункции красного костного мозга.
Цель проведения анализа — оценка качественного и количественного состава клеток костного мозга (миелоидная ткань), содержание различных миелокариоцитов в процентах.
Клеточное содержание костного мозга является отражением кроветворной функции организма человека. В нем происходит образование, созревание (дифференцировка) клеток-предшественниц миелоидного ростка кроветворения — форменных элементов крови:
- эритроцитов,
- лейкоцитов,
- тромбоцитов.
Любое изменение со стороны гемопоэза отражается в миелограмме, по данным которой судят о наличии патологии системы крови, оцениваются типы кроветворения, динамика заболевания, назначается, корректируется получаемое лечение.
Для максимально полной оценки состояния системы кроветворения полученные данные миелограммы обязательно необходимо оценивать вместе с общим развернутым клиническим анализом периферической крови.
Нормы миелограммы

Миелограмма — картина красного костного мозга в микроскопе
В норме в образцах костного мозга допускается содержание не более 1,7% бластных клеток.
Изменение даже одного показателя миелограммы является показанием для более детального дальнейшего обследования пациентов.
Ниже приведены показатели миелограммы в норме:
| Клеточные элементы | Содержание клеток, % |
|---|---|
| Бласты | 0,1-1,1 |
| Миелобласты | 0,2-1,7 |
| Нейтрофильные клетки: | |
| Промиелоциты | 1,0-4,1 |
| Миелоциты | 7,0-12,2 |
| Метамиелоциты | 8,0-15,0 |
| Палочкоядерные | 12,8-23,7 |
| Сегментоядерные | 13,1-24,1 |
| Все нейтрофильные элементы | 52,7-68,9 |
| Эозинофилы (всех генераций) | 0,5-5,8 |
| Базофилы | 0-0,5 |
| Эритробласты | 0,2-1,1 |
| Пронормоциты | 0,1-1,2 |
| Нормоциты: | |
| Базофильные | 1,4-4,6 |
| Полихроматофильные | 8,9-16,9 |
| Оксифильные | 0,8-5,6 |
| Все эритроидные элементы | 14,5-26,5 |
| Лимфоциты | 4,3-13,7 |
| Моноциты | 0,7-3,1 |
| Плазматические клетки | 0,1-1,8 |
| Кол-во мегакариоцитов (клеток в 1 мкл) | 50-150 |
| Кол-во миелокариоцитов (в тыс. в 1 мкл) | 41,6-195,0 |
| Лейко-эритробластическое соотношение | 4(3):1 |
| Костно-мозговой индекс созревания нейтрофилов | 0,6-0,8 |
Повышенный показатель

Преобладание эритроцитов — признак миелоидного лейкоза
В зависимости от того, какие показатели миелограммы повышены, будет идти речь о каком-либо заболевании крови.
Если в костном мозге отмечается увеличение количества мегакариоцитов, это говорит о наличии метастазов в костях. В случае увеличения бластов на 20% и более речь идет об остром лейкозе. Повышенное соотношение эритроциты/лейкоциты свидетельствует о миелозе, хроническом миелолейкозе, миелозе сублейкемического характера. Индекс созревания нейтрофилов — маркер бластного криза, хронического миелолейкоза.
Рост эритробластов присущ острому эритромиелозу, анемиям. Повышение количества моноцитов наблюдается при хронических миелолейкозах, лейкозах, генерализованных инфекциях. Повышение концентрации плазматических клеток указывает на агранулоцитоз, миеломную болезнь, анемии апластического генеза.
Увеличение эозинофилов в миелограмме говорит о выраженных аллергических реакциях, онкологических заболеваниях различной локализации, лимфогранулематозе, острых лейкозах.
При каждом из обнаруженных изменений необходима дальнейшая диагностика с целью скорейшего начала противоопухолевой терапии и стабилизации состояния пациентов.
Повышение в пунктате костного мозга базофилов может свидетельствовать о миелолейкозе, эритремии, лейкозе базофильного характера. Лимфоцитоз определяется в случае хронических лимфолейкозов, апластической анемии.
Пониженный показатель

Угнетающее влияние на кроветворение могут оказывать цитостатики
Обнаружение снижения синтетической функции костного мозга также свидетельствует о заболеваниях системы кроветворения или является следствием противоопухолевой терапии.
При понижении мегакариоцитов предполагаются аутоиммунные нарушения гипопластического или апластического генеза. Часто такое явление диагностируется на фоне приема цитостатических лекарственных препаратов, радиотерапии.
Снижение данных роста эритроцитарного и лейкоцитарного ростков кроветворения указывает на эритремию, гемолиз, состояния после профузных кровотечений, острый эритромиелоз.
Анемия, вызванная недостатком В12, будет характеризоваться понижением индекса эритробластной дифференцировки. Снижение же количества эритробластов непосредственно характерно для аплазии костного мозга, апластической анемии, статуса после химиотерапевтического и радиологического лечения онкологических больных.
Снижение нейтрофильных миелоцитов, метамиелоцитов, сегментоядерных и палочкоядерных нейтрофилов наблюдается при иммунном агранулоцитозе, анемия апластического генеза, после лечения цитостатическими препаратами.
Показания и противопоказания к проведению

Проведение процедуры имеет показания и противопоказания
Взятие пунктата костного мозга осуществляется по абсолютным или относительным показания.
Обязательно проведение пункции при следующих состояниях:
- любые анемии (кроме анемии, обусловленной недостатком железа);
- понижение клеточного состава любого ростка кроветворения, обнаруживаемые в общем анализе крови;
- лейкозы острые;
- манифестация хронических лейкозов для уточнения диагноза и исключения/подтверждения наличия лейкемоидных реакций;
- одиночное повышение скорости оседания эритроцитов без наличия каких-либо инфекционно-воспалительных заболеваний. В данном случае миелограмма нужна для исключения макроглобулинемии Вальденстрема, множественной миеломы;
- подтверждение/исключение костно-мозговых метастазов;
- лимфогранулематозы;
- неходжкинские лимфомы;
- увеличение селезенки невыясненной этиологии;
- определение тканевой совместимости при операциях по пересадке костного мозга.
К относительным показаниям относят:
- анемии вследствие нехватки железа;
- хронические лейкозы.
Не показано исследование лицам с острой патологией сердечно-сосудистой системы, острой недостаточностью мозгового кровообращения, в периоды обострений патологии сердца, бронхиальной астмы.
Как происходит взятие образца

Проведение стернальной пункции
Процедура занимает 10-15 минут и проводится в стерильных условиях под местной анестезией.
Для этого больного укладывают на кушетку, область прокола обрабатывается антисептическими растворами, а обезболивающее средство вводится подкожно и в надкостницу.
После этого иглой с полым каналом внутри производится прокол по середине грудины на уровне третьей пары ребер. В полость шприца полой иглой набирается приблизительно 0,3 мл пунктата костного мозга, на место прокола накладывается стерильная повязка.
Из полученного образца, ввиду быстрого свертывания крови, сразу же готовится мазок и проводится исследование. Ориентировочное время подсчета миелограммы составляет 4 часа.
Проведение пункции детям младше 2 лет проводится из большеберцовой кости или пяточной кости, детям более старшего возраста — из гребня подвздошной кости, у взрослых образцы берутся не только из грудины, но и из подвздошной кости.
Расшифровка результатов миелограммы

В расшифровке миелограммы помогает следование алгоритму
Для аналитики результатов каждой пункции существует алгоритм, с помощью которого миелограмма полностью отражает картину кроветворения пациентов.
Для этого при описании миелограммы обязательно включаются в описание гемопоэтических характеристик:
- клеточность полученного содержимого;
- состав клеток;
- тип кроветворения;
- очаги атипичных клеток и/или их конгломератов;
- значение индекса соотношения красные/белые кровяные тельца;
- индексы дифференциации нейтрофилов, эритрокариоцитов.
Особую важность составляет отсутствие крови в полученном пунктате. При наличии крови миелограмма будет некорректна, а исследование необходимо будет повторить.
Возможные осложнения

Качественный забор пунктата — минимальный риск осложнений
При неправильной технике забора биологического материала возможны следующие осложнения:
- кровотечение,
- сквозные проколы кости,
- присоединение инфекции в области прокола,
- перелом грудины.
Во избежание развития осложнений необходимо придерживаться рекомендаций врача и тщательно выбирать место проведения пункции костного мозга.
Казалось бы, о состоянии системы крови можно и нужно судить по общему анализу – с детства известной рутинной медицинской процедуре. Но на самом деле, данные этого анализа — отражение процессов, происходящих в кроветворной системе, и ее главном органе – костном мозге. Поэтому при подозрении на болезнь кроветворной системы анализируют состояние костного мозга. Пункция костного мозга – это вмешательство, которое позволяет получить 0,5-1мл. этой субстанции для дальнейшего исследования.
Что такое костный мозг и зачем его изучают?
Красный костный мозг находится в плоских костях – ребрах, грудине, позвонках, костях черепа и таза – и в эпифизах (концевых частях) трубчатых костей. Он состоит из двух типов клеток – стромы, или, говоря простым языком, основной структуры, и кроветворных ростков из которых, собственно, и формируются форменные элементы: эритроциты, лейкоциты и тромбоциты.

Все элементы крови развиваются из одинаковых стволовых клеток-предшественников. Созревая (в медицине этот процесс называется дифференцировкой), клетки формируют два ростка кроветворения: лимфоидный, из которого потом созревают лимфоциты и миелоидный, создающий остальные форменные элементы. Незрелые клетки крови называются бластами. Обычно 90% всех стволовых клеток находятся в состоянии покоя.
В организме взрослого мужчины в сутки созревает 300г. форменных элементов крови, то есть 9 кг за год и около 7 тонн за 70 лет жизни. Новые клетки формируются взамен состарившихся или погибших по другим причинам (например, в борьбе с инфекциями).
В норме количество вновь созревших клеток строго равно числу погибших. При гемобластозах (лейкозах) клетки кроветворного ростка мутируют, перестают реагировать на регуляторные сигналы организма, и начинают бесконтрольно делиться. Если активность этого процесса настолько велика, что вновь сформированные клетки не успевают созреть, лейкоз называется острым. Если преобладают зрелые формы – хроническим.
Прежде чем выйти в кровоток, измененные лейкозные клетки накапливаются в красном костном мозге. И только инфильтрировав (заполонив) его, поступают сосуды. Изменения в анализе крови далеко не всегда соответствуют происходящему в костном мозге: на некоторых стадиях развития лейкоза количество форменных элементов в крови может не только не увеличиваться, но и уменьшаться.
Именно по этим причинам пункцию костного мозга и миелограммы выполняют при подозрении на любые болезни кроветворной системы.
Как и для чего выполняют пункцию костного мозга?
Чтобы получить материал для исследования, нужно проткнуть (пунктировать) кость там, где она находится близко к коже. В зависимости от возраста (а количество костного мозга в разных анатомических структурах изменяется со временем), это могут быть:
- у детей младше 2 лет – пяточная или большеберцовая кость;
- у детей старшего возраста – гребень подвздошной кости;
- у взрослых – грудина или гребень подвздошной кости.
Прокол делают специальной иглой с ограничителем – иглой Кассирского. 
Она может выглядеть по-разному. Но суть в том, что ограничитель позволяет зафиксировать глубину прокола.
Иногда полученный материал бывает неинформативен. Тогда (и при некоторых других показаниях) делается трепанобиопсия – метод, при котором специальной толстой иглой одним блоком забирают не только красный костный мозг, но и участок костного фрагмента над ним. Такую биопсию обычно делают в области гребня подвздошной кости.

Место прокола закрывается стерильной повязкой или пластырем. Боль может беспокоить и некоторое время после процедуры. Если нет противопоказаний, можно принять обезболивающие. Место прокола нельзя мочить в течение суток, соответственно, не рекомендуют принимать душ или ванну. Какого-то дополнительного ухода после пункции костного мозга не требуется.
Процедура эта безопасна, единственное абсолютное противопоказание – тяжелые нарушения свертывающей системы крови, когда любая травма приводит к обширным гематомам. Относительные противопоказания (когда сравнивают возможную пользу и вред), это:
- острый инфаркт миокарда;
- декомпенсированная сердечнососудистая патология;
- декомпенсированный сахарный диабет;
- гнойные поражения кожи в области предполагаемой пункции.
- кровотечение;
- инфицирование;
- аллергия – при непереносимости обезболивающих средств;
- сквозной прокол грудины, перелом (если пункция выполняется из грудины).
Вероятность осложнений невелика – по данным Британского общества гематологов за время с 1995 по 2001 год на 54890 проведенных пункций пришлось 26 осложнений разной степени тяжести.
Расшифровка и оценка результатов: миелограмма.
В первую очередь, в счетной камере подсчитываются мегакариоциты и миелокариоциты.
Мегакариоциты – это крупные клетки с большими ядрами, предшественники тромбоцитов. Их должно быть более 20, но менее 50 в 1 мкл.
Далее в окрашенных мазках подсчитывают процентные соотношения клеток различных рядов кроветворения. Полученный результат называется миелограммой.

Чтобы оценить по миелограмме качество костного мозга, важно знать не только процентное и количественное содержание гемопоэтических (кроветворных) элементов, но и их соотношение. Вот расшифровка некоторых показателей.
Высчитывается по формуле: (Промиелоциты + миелоциты + метамиелоциты) / (Палочкоядерные + сегментоядерные нейтрофилы). Нормальное значение 0,6 – 0,8.
Формула расчета: (Полихроматофильные + оксифильные нормобласты) / (Все ядросодержащие клетки красного ростка этого пунктата). Норма 0.8 – 0.9 и снижение индекса говорит о чрезмерно медленном наполнении гемоглобином эритроцитов (например, при железодефицитной анемии).
Как и у любого инструментального исследования, референсные значения (нормы) миелограммы могут изменяться в зависимости от лаборатории и используемых аппаратов.
Особенности миелограммы при лейкозах.
Как при остром, так и при хроническом лейкозе усиленный рост патологических клеток сопровождается уменьшением количества эритроцитов и тромбоцитов на всех стадиях созревания.
Если в миелограмме видны признаки лейкоза, пунктат костного мозга дополнительно проходит иммуногистохимическое, цитохимическое и генотипическое исследования – они нужны чтобы определить характерные особенности мутации опухолевого клона. Это важно для выбора схемы лечения конкретного пациента.
Пункция костного мозга и миелограмма при лейкозах
Казалось бы, о состоянии системы крови можно и нужно судить по общему анализу – с детства известной рутинной медицинской процедуре. Но на самом деле, данные этого анализа — отражение процессов, происходящих в кроветворной системе, и ее главном органе – костном мозге. Поэтому при подозрении на болезнь кроветворной системы анализируют состояние костного мозга. Пункция костного мозга – это вмешательство, которое позволяет получить 0,5-1мл. этой субстанции для дальнейшего исследования.
Что такое костный мозг и зачем его изучают?
Красный костный мозг находится в плоских костях – ребрах, грудине, позвонках, костях черепа и таза – и в эпифизах (концевых частях) трубчатых костей. Он состоит из двух типов клеток – стромы, или, говоря простым языком, основной структуры, и кроветворных ростков из которых, собственно, и формируются форменные элементы: эритроциты, лейкоциты и тромбоциты.

Все элементы крови развиваются из одинаковых стволовых клеток-предшественников. Созревая (в медицине этот процесс называется дифференцировкой), клетки формируют два ростка кроветворения: лимфоидный, из которого потом созревают лимфоциты и миелоидный, создающий остальные форменные элементы. Незрелые клетки крови называются бластами. Обычно 90% всех стволовых клеток находятся в состоянии покоя.
В организме взрослого мужчины в сутки созревает 300г. форменных элементов крови, то есть 9 кг за год и около 7 тонн за 70 лет жизни. Новые клетки формируются взамен состарившихся или погибших по другим причинам (например, в борьбе с инфекциями).
В норме количество вновь созревших клеток строго равно числу погибших. При гемобластозах (лейкозах) клетки кроветворного ростка мутируют, перестают реагировать на регуляторные сигналы организма, и начинают бесконтрольно делиться. Если активность этого процесса настолько велика, что вновь сформированные клетки не успевают созреть, лейкоз называется острым. Если преобладают зрелые формы – хроническим.
Прежде чем выйти в кровоток, измененные лейкозные клетки накапливаются в красном костном мозге. И только инфильтрировав (заполонив) его, поступают сосуды. Изменения в анализе крови далеко не всегда соответствуют происходящему в костном мозге: на некоторых стадиях развития лейкоза количество форменных элементов в крови может не только не увеличиваться, но и уменьшаться.
Именно по этим причинам пункцию костного мозга и миелограммы выполняют при подозрении на любые болезни кроветворной системы.
Как и для чего выполняют пункцию костного мозга?
Чтобы получить материал для исследования, нужно проткнуть (пунктировать) кость там, где она находится близко к коже. В зависимости от возраста (а количество костного мозга в разных анатомических структурах изменяется со временем), это могут быть:
- у детей младше 2 лет – пяточная или большеберцовая кость;
- у детей старшего возраста – гребень подвздошной кости;
- у взрослых – грудина или гребень подвздошной кости.
Прокол делают специальной иглой с ограничителем – иглой Кассирского. 
Она может выглядеть по-разному. Но суть в том, что ограничитель позволяет зафиксировать глубину прокола.
Иногда полученный материал бывает неинформативен. Тогда (и при некоторых других показаниях) делается трепанобиопсия – метод, при котором специальной толстой иглой одним блоком забирают не только красный костный мозг, но и участок костного фрагмента над ним. Такую биопсию обычно делают в области гребня подвздошной кости.

Место прокола закрывается стерильной повязкой или пластырем. Боль может беспокоить и некоторое время после процедуры. Если нет противопоказаний, можно принять обезболивающие. Место прокола нельзя мочить в течение суток, соответственно, не рекомендуют принимать душ или ванну. Какого-то дополнительного ухода после пункции костного мозга не требуется.
Процедура эта безопасна, единственное абсолютное противопоказание – тяжелые нарушения свертывающей системы крови, когда любая травма приводит к обширным гематомам. Относительные противопоказания (когда сравнивают возможную пользу и вред), это:
- острый инфаркт миокарда;
- декомпенсированная сердечнососудистая патология;
- декомпенсированный сахарный диабет;
- гнойные поражения кожи в области предполагаемой пункции.
- кровотечение;
- инфицирование;
- аллергия – при непереносимости обезболивающих средств;
- сквозной прокол грудины, перелом (если пункция выполняется из грудины).
Вероятность осложнений невелика – по данным Британского общества гематологов за время с 1995 по 2001 год на 54890 проведенных пункций пришлось 26 осложнений разной степени тяжести.
Расшифровка и оценка результатов: миелограмма.
В первую очередь, в счетной камере подсчитываются мегакариоциты и миелокариоциты.
Мегакариоциты – это крупные клетки с большими ядрами, предшественники тромбоцитов. Их должно быть более 20, но менее 50 в 1 мкл.
Далее в окрашенных мазках подсчитывают процентные соотношения клеток различных рядов кроветворения. Полученный результат называется миелограммой.

Чтобы оценить по миелограмме качество костного мозга, важно знать не только процентное и количественное содержание гемопоэтических (кроветворных) элементов, но и их соотношение. Вот расшифровка некоторых показателей.
Высчитывается по формуле: (Промиелоциты + миелоциты + метамиелоциты) / (Палочкоядерные + сегментоядерные нейтрофилы). Нормальное значение 0,6 – 0,8.
Формула расчета: (Полихроматофильные + оксифильные нормобласты) / (Все ядросодержащие клетки красного ростка этого пунктата). Норма 0.8 – 0.9 и снижение индекса говорит о чрезмерно медленном наполнении гемоглобином эритроцитов (например, при железодефицитной анемии).
Как и у любого инструментального исследования, референсные значения (нормы) миелограммы могут изменяться в зависимости от лаборатории и используемых аппаратов.
Особенности миелограммы при лейкозах.
Как при остром, так и при хроническом лейкозе усиленный рост патологических клеток сопровождается уменьшением количества эритроцитов и тромбоцитов на всех стадиях созревания.
Если в миелограмме видны признаки лейкоза, пунктат костного мозга дополнительно проходит иммуногистохимическое, цитохимическое и генотипическое исследования – они нужны чтобы определить характерные особенности мутации опухолевого клона. Это важно для выбора схемы лечения конкретного пациента.
Диагностика лейкоза острого лимфобластного
Можно ли острый лимфолейкоз выявить на ранней стадии?
Для многих видов онкологии постановка диагноза на начальном этапе заболевания значительно повышает эффективность лечения. Но в настоящее время нет специальных тестов, рекомендованных для диагностики лейкоза острого лимфобластного на ранней стадии. Лучший способ обнаружить заболевание – сообщать о любых возможных признаках и симптомах лейкемии сразу врачу. Людям с повышенным риском из-за наследственных недугов специалисты рекомендуют проходить регулярные медицинские осмотры.
Для диагностики лейкоза острого лимфобластного проводятся следующие виды тестов в Израиле.
Сбор анамнеза и физикальное обследование
При наличии признаков врач в Израиле захочет получить полную историю болезни и информацию о воздействии каких-либо факторов риска. Во время медицинского осмотра обратит особое внимание на увеличенные лимфатические узлы, кровоподтеки или области кровотечений, возможные признаки инфекций. Тщательно будет осматриваться кожа, область рта, глаза, печень и селезенка.
Лабораторная диагностика лейкоза острого лимфобластного в Израиле
Если есть подозрения на лейкоз, проверяются образцы клеток крови и костного мозга для подтверждения диагноза.
Образцы крови, как правило, берут из вены.
Выполняется клинический анализ крови: измеряется число разных видов клеток. Кроме того, исследуется мазок периферической крови под микроскопом. Изменения в количестве и во внешнем виде клеток помогают диагностировать лейкоз.
У большинства пациентов слишком много незрелых лейкоцитов – лимфобластов, которые, как правило, не функционируют как зрелые лейкоциты и не обнаруживаются в крови, а также недостаточное количество эритроцитов и тромбоцитов.
Может быть проведен анализ на свертываемость крови.
Биохимические анализы крови не используются для диагностики лейкоза. Их применяют для выявления нарушений, вызванных проблемами с печенью или почками из-за распространения лейкозных клеток или побочных эффектов некоторых химиотерапевтических препаратов.
Даже если эти анализы подтверждают подозрение на лейкоз, диагноз ставится после исследования образцов клеток костного мозга.
Клиники Израиля располагают современным диагностическим оборудованием, на постоянной основе осуществляется его обновление. Израиль занимается разработкой и поставкой на мировой рынок медицинской техники для лечения и диагностики – томографов, сканеров, лазеров и пр. Кроме того, страна является лидером по патентам на медицинскую технику.
В случае проведения аспирации пациент находится в положении лежа на боку или на животе. Перед инъекцией применяется местный анестетик. С помощью тонкой полой иглы из костного мозга врач извлекает небольшое количество жидкости. Возможны кратковременные болевые ощущения.
Биопсию костного мозга проводят сразу после аспирации. Посредством иглы большего размера удаляется небольшой кусочек кости и костного мозга. Данные процедуры применяют для диагностики лейкоза, а также с целью проверки эффективности лечения.
В ходе исследования изучают размер, форму и другие признаки лейкоцитов, классифицируют их в определенные типы. Выясняется процент незрелых лимфоцитов. При диагностике лейкоза этот показатель может быть от 20 до 30%. Для здорового человека он составляет не более 5%.
В некоторых случаях этих исследований недостаточно, и применяются другие лабораторные тесты.
При проведении цитохимических тестов на клетки воздействуют специальными химическими красителями, которые вступают во взаимодействие только с некоторыми типами лейкозных клеток. Изменяется цвет патологических элементов, и это можно увидеть под микроскопом, чтобы определить вид лейкоза.
Проточная цитометрия при диагностике лейкоза обнаруживает определенные вещества (рецепторы) на поверхности клеток, которые помогают определить тип лейкоза. Образец клеток обрабатывают специальными антителами, которые прилипают к клеткам, если упомянутые вещества присутствуют на поверхности. Затем клетки облучают лазером, и они становятся флуоресцентными. С помощью компьютерного оборудования производятся измерения и анализ.
В иммуногистохимических тестах также применяются специальные антитела. Но вместо лазера и компьютера определенные типы клеток обрабатываются таким образом, что изменяют цвет, если рассматривать их под микроскопом.
Эти тесты могут быть использованы для иммунофенотипирования – метода, используемого для точного определения типа лейкоза. Разные виды лимфоцитов имеют различные антигены (маркеры) на поверхности, которые могут измениться, когда клетка созревает. Лейкозные же клетки имеют одинаковые антигены. Лабораторные анализы на антигены является точным способом диагностики лейкоза в Израиле.
Под микроскопом изучают хромосомы в лейкозных клетках на предмет каких-либо изменений. Здоровые клетки человека содержат 23 пары хромосом, каждая из которых имеет определенный размер. В некоторых случаях заболевания лейкозом хромосомные изменения можно увидеть под микроскопом.
Например, 2 хромосомы могут обменяться фрагментами, так что часть одной из них прикрепляется к другой. Это изменение называется транслокацией, и его можно увидеть с помощью микроскопа. Большинство хромосомных мутаций у взрослых являются транслокациями. Наиболее распространенная — между 9 и 22 – встречается у одного из четырех взрослых.
Информация о транслокациях может быть полезна, чтобы спрогнозировать реакцию организма человека на лечение. Поэтому большинство врачей обращаются к данному виду диагностики лейкоза.
Цитогенетическое исследование обычно занимает от 2 до 3 недель, потому что лейкозным клеткам необходимо вырасти, чтобы их хромосомы можно было увидеть под микроскопом. Данный тест применяют при изучении образцов костного мозга, при анализе крови.
Однако не все хромосомные изменения можно увидеть с помощью микроскопа. Другие лабораторные тесты часто помогают их найти.
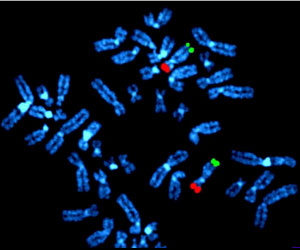
Еще один тип хромосомного теста. Для этого применяются специальные флуоресцентные красители, которые присоединяются к определенным генам или частям отдельных хромосом. С помощью данного метода можно обнаружить изменения, которые визуализируются в стандартных тестах, а также те, которые слишком малы, чтобы их можно было увидеть посредством обычного цитогенетического анализа.
Флуоресцентную гибридизацию применяют для изучения образцов крови и костного мозга, иногда – лимфатических узлов. Анализ отличается высокой точностью, для получения результата требуется несколько дней, он выявляет определенные генные изменения.
Это очень чувствительный тест ДНК, выявляющий малейшие генные изменения, которые невозможно увидеть при помощи микроскопа, даже если в образце присутствует малое количество лейкозных клеток.
Люмбальная пункция выявляет лейкозные клетки в спинномозговой жидкости (ликворе), окружающей головной и спинной мозг. Лейкоз может распространиться на данные области, для проверки удаляют образец ликвора.
При проведении теста пациент может находиться в положении лежа на боку или сидя. Врач обезболивает нижнюю часть спины вдоль позвоночника. Жидкость извлекает, помещая малую полую иглу между костями позвоночника и в область вокруг спинного мозга.
Также люмбальную пункцию назначают для введения химиопрепаратов в ликвор, чтобы предотвратить или лечить распространение лейкоза на область спинного и головного мозга.
Данный вид диагностики редко требуется для постановки диагноза лейкоз, обычно достаточно анализов крови и костного мозга.
В ходе проведения процедуры рассекается кожа для удаления всего лимфатического узла или его части. Если узел располагается вблизи поверхности кожи, применяется местная анестезия, когда внутри грудной клетки или брюшной полости – используется общий наркоз. Эксцизионная биопсия предполагает удаление всего лимфатического узла, инцизионная – его сегмента.
Методы медицинской визуализации в диагностике лейкоза острого лимфобластного в Израиле
Данные способы обследований используют рентгеновские лучи, ультразвук, магнитные поля, радиоактивные частицы для получения изображений внутренних органов. Поскольку лейкоз не образует опухоли, эти методы не являются столь полезными, как при других видах онкологии.
Их применяют для выявления инфекции или других каких-то проблем, иногда – для установления степени заболевания, если есть подозрения на распространение недуга за пределы костного мозга и крови.
Рентгенограмму грудной клетки выполняют, когда предполагают наличие инфекции в легких, либо для диагностики увеличенных лимфатических узлов.

Данный вид диагностики является одним из видов рентгеновский исследований. КТ создает изображения поперечного сечения организма. От обычного рентгена отличается тем, что визуализирует состояние мягких тканей, к примеру, внутренних органов.
КТ могут назначать, если врач подозревает наличие лейкозных клеток, к примеру, в селезенке. Обследование поможет выявить увеличенные размеры лимфоузлов или каких-либо органов.
Могут применять контрастное вещество, его выпивают или вводят внутривенно с помощью инъекции.
Иногда КТ используют при биопсии для установления точной локализации, если есть подозрения на аномалии.
В ряде случаев КТ совмещают с ПЭТ с целью сканирования. Перед процедурой в кровь вводят радиоактивное вещество – фтордезоксиглюкозу или ФДГ (биологический аналог глюкозы) с низким уровнем радиоактивности. Для злокачественных клеток характерен быстрый рост, поэтому они поглощают в больших количествах глюкозу. Специальная камера помогает сформировать картину областей радиоактивности в организме. Данная процедура не часто требуется пациентам с диагнозом лейкоз.
МРТ создает детальные изображения мягких тканей в организме, применяя сильные магниты и радиоволны. Часто используют контрастное вещество – гадолиний перед сканированием для усиления детализации.
МРТ – незаменимая процедура при обследовании головного и спинного мозга.
Ультразвук при диагностике лейкоза в Израиле могут применять, чтобы выявить увеличенные органы (селезенку, почки, печень) и лимфатические узлы вблизи поверхности тела.
Данный вид диагностики является полезным, если имеют место боли в костях, вызванные инфекцией или злокачественными опухолями в костной ткани.
Перед проведением вводится радиоактивный препарат, накапливающийся в области поражения, которая будет рассматриваться с помощью особого типа камеры. Детализация в данном случае отсутствует, для ее получения обращаются к рентгену, МРТ.
Успешное лечение начинается с точной и достоверной диагностики. Достаточно высокий показатель больных лейкемией получают ошибочный диагноз. Специалисты по лабораторным/клиническим исследованиям в Израиле имеют большой опыт в диагностике лейкоза.
Читайте также:

