Статус локалис при раке легкого
ИСТОРИЯ БОЛЕЗНИ
Клинический диагноз: периферический рак S2 правого лёгкого T2N0M0 стадия IБ. Хронический бронхит.
Формальные данные
Жалобы больного на момент курации.
На сухой надсадный кашель, боль в грудной клетке, усиливающийся при кашле и глубоком вдохе, , одышка при физической нагрузке.
История настоящего заболевания.
На ФГ за 14.06.99 отмечается мелкая тень 1,0-1,5 см в диаметре. Обратился к терапевту в 16 поликлинику в декабре 1999 года с жалобами на изменение характера кашля. Получал антибиотики. Кашель не изменился, но в течение 3-х месяцев в поликлинику не обращался. 02.03.00 появилось кровохарканье. Обратился в 16 поликлинику. После ФГ и R-ииследования заподозрен туберкулёз. Направлен в НИИДПиФ, где обследован 14.03.00. Заподозрена онкопатология. Направлен в МГКОД. На приёме 16.03.00 после пересмотра рентгенограмм установлен клинический диагноз: рак правого лёгкого. Направлен в ОХО-1 для дальнейшей диагностики и лечения.
История жизни больного.
Родился в г. Минске. Рос здоровым ребёнком, в физическом и умственном развитии не отставал от сверстников. Закончил 8 классов. Поступил и впоследствии успешно окончил ПТУ №31 по специальности автослесарь. Материально-бытовые условия относительно благополучные. Не женат. Наследственный анамнез не отягощён. У родственников онкопатологии не выявлено. Вредные привычки: курит по 1 пачке в день в течение 30 лет, употребляет алкоголь.
Аллергоанамнез: аллергических реакций не отмечал.
Из перенесённых заболеваний: Хронический бронхит с 1986 года.
Данные объективного исследования больного.
Общий статус.
Общее состояние компенсированноеное. Сознание ясное. Положение активное. Питание больного удовлетворительное. Рост 168см, вес 72 кг. Телосложение правильное, гиперстенический тип конституции.
Кожа, слизистые.
Цвет кожи розовый, на ощупь эластична, влажность нормальная. Патологические изменения отсутствуют. Видимые слизистые обычной окраски. Цианоз губ отсутствует. Подкожно-жировая клетчатка развита умеренно. Температура при пальпации нормальная, равномерная во всех участках тела. Отёков нет. Волосы и ногти без патологии. Лимфатические узлы доступные пальпации не увеличены, безболезненны, мягкоэластической консистенции, с окружающими тканями не спаяны.
Опорно-двигательный аппарат.
Мышцы безболезненны при активных/пассивных движениях, пальпации. Тонус умеренный. Сила достаточная. Рельеф не выражен. Мышцы брюшной стенки не напряжены.
Конечности симметричны по длине и форме. Грудная клетка нормостеническая, симметричная, без деформаций, эпигастральный угол близок к 90 градусам. Кости головы без деформаций и выпячиваний. Кости конечностей безболезненны в покое, при движении, пальпации. Деформации, утолщения отсутствуют.
Суставы безболезненны в покое, при активных/пассивных движениях, пальпации. Суставы симметричны, форма не изменена. Температура кожных покровов над суставами нормальная. Цвет кожи над суставами не изменен. Объем пассивных и активных движений достаточный.
Мочеполовая система:
Поясничная область симметрична, припухлость отсутствует, симптом поколачивания отрицательный. Почки не пальпируются. Мочевой пузырь над симфизом перкуторно не определяется. Мочеиспускание регулярное, безболезненное.
Органы дыхания.
Дыхание свободное. Грудная клетка правильной формы, симметрична, без деформаций. Обе половины грудной клетки одинаково участвуют в акте дыхания. ЧД=20 в минуту. Голосовое дрожание не изменено.
Перкуссия грудной клетки: сравнительная — звук легочной, одинаковый над обеими половинами грудной клетки; топографическая:
- ·верхняя граница слева и справа на 3 см выше ключицы по среднеключичной линии, поля Кренига справа и слева составляют по 5 см.;
- ·нижние границы соответствуют: правое легкое — 5-ое межреберье по окологрудинной линии, 6-ое ребро— по среднеключичной, 7-ое—по передней подмышечной, 8-ое—по средней подмышечной, 9-ое—по задней подмышечной, 10-ое—по лопаточной, остистый отросток 11-го грудного позвонка—по околопозвоночной линии; границы левого легкого- 7-ое—по передней подмышечной, 8-ое—по средней подмышечной, 9-ое—по задней подмышечной, 10-ое—по лопаточной, остистый тросток 11-го грудного позвонка—по околопозвоночной линии.
Аускультация легких: дыхание везикулярное, хрипы отсутствуют, шум трения плевры, бронхофония отсутствуют.
Дыхание незначительно ослаблено.
Сердечно-сосудистая система.
а). пальпация: верхушечный толчок нормальной резистентности, умеренной силы, не разлитой, локализуется в 5-ом межреберьи на один см кнутри от срединно-ключичной линии, шириной в 2 см.
в). перкуссия области сердца: границы относительной сердечной тупости справа (2-ое м/реберье-2,5см, 3-е м/реберье — 3 см , 4-ое м/реберье — 3 см ) и слева ( 2-ое м/реберье — 2,5 см , 3-ее м/реберье- 4 см ,5-ое м/реберье — 8 см) от linea mediana anterior; границы абсолютной тупости сердца соответственно : справа — в 4-ом м/реберье по linea sternalis sinstra , слева- в 5-ом м/реберье по linea parasternalis, конфигурация сердца обычная.
г). при аускультации тоны сердца приглушены, ритмичные. Патологических шумов не выявлено.
д). исследование сосудов: частота пульса 76 уд/мин, ритм правильный, наполнение и напряжение удовлетворительное, на симметричых участках показатели одинаковы, АД 120/80 мм.рт.ст..
Органы пищеварения.
Аппетит удовлетворительный. Акты жевания, глотания и прохождения пищи по пищеводу не нарушены. Отрыжки, изжоги, тошноты, рвоты нет. Стул не изменен. Язык, зев, миндалины, глотка без изменений. Слизистые чистые, розовые, влажные. Форма живота округлая. Перистальтика не нарушена. Живот участвует в акте дыхания. Живот мягкий, спокойный, безболезненный. Симптомы раздражения брюшины отрицательные. Напряжения мышц передней брюшной стенки не выявлено.
Селезёнка.
Селезенка не пальпируется, из-под края реберной дуги не выступает. Перкуторные размеры — 7см на 5см.
Печень.
С-мы: Кера, Мерфи, с-мы Ортнера-Грекова, Мюсси-Георгиевского отрицательны.
Нижний край из-под края реберной дуги не выступает. Печень безболезненна.
Нижний край острый. Поверхность нижнего края гладкая, мягкоэластич. консистенции. Желчный пузырь не пальпируется. Размеры по Курлову: 9/8/7см.
Щитовидная железа.
Щитовидная железа: безболезненна, мягкой консистенции, не увеличена. Экзофтальм, тремор рук отсутствуют. Глазная щель средней ширины, не превышает диаметр радужки.
Нервная система.
Больной контактен. Эмоционально устойчив. Сон и память не нарушены. Дермографизм красный.
Нарушений чувствительной и двигательной сферы не выявлено. Патологические рефлексы отсутствуют. Зрачки равновеликие, реакция на свет адекватная и содружественная. Патологических изменений со стороны ЧМН не выявлено. Сухожильные и периостальные рефлексы одинаковы на конечностях с обеих сторон.
Описание местного статуса.
Голос не изменён. Грудная клетка симметрична. Грудные железы не изменены. В лёгких аускультативно – чистое дыхание, незначительно ослаблено. Региональные лимфоузлы (надключичные) не изменены. Другие лимфоузлы грудной клетки не изменены.
Полную версию истории болезни по онкологии вы можете скачать здесь.
Постановка клинического диагноза пациента с основным заболеванием – центральный рак левого легкого с поражением верхнедолевого бронха I ст. (плоскоклеточный). Жалобы, гистологическое исследование, осмотр системы органов дыхания, органов кровообращения.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 04.12.2010 |
| Размер файла | 24,4 K |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Московский Государственный Медико-Стоматологический Университет
ИСТОРИЯ БОЛЕЗНИ
Каляева Михаила Павловича
Клинический диагноз
Основное заболевание - центральный рак левого легкого с поражением верхнедолевого бронха I ст T2N0M0 (плоскоклеточный)
Сопутствующие заболевания - ИБС, постинфарктный кардиосклероз, НК I ст, гипертоническая болезнь II ст, степень II, риск III, ХОБЛ, хронический обструктивный бронхит, пневмосклероз, эмфизема правого легкого, ДН II ст. Поверхностный гастрит. Грыжи межпозвоночных дисков L5-S1 с корешковым синдромом, остеохондроз позвоночника. Ангиопатия сетчатки обоих глаз
диагноз заболевание рак легкое
Общие сведения
Фамилия, имя, отчество Каляев Михаил Павлович
Возраст 60 лет
Профессия, должность, место работы пенсионер
Время поступления в клинику 10 апреля 2009
Диагноз при поступлении центральный рак левого легкого с поражением верхнедолевого бронха
Дата курации 20.04 - 5.05.2009
При поступлении больной жаловался на кашель с выделением гнойной мокроты с прожилками крови, похудение, одышку при физической нагрузке, боли в левой половине грудной клетке, повышение температуры в вечернее время до 38 С
История настоящего заболевания (anamnesis morbi)
С начала января 2005 года у больного появились жалобы на кашель с выделением гнойной мокроты с прожилками крови, похудение, одышку при физической нагрузке, боли в левой половине грудной клетке, повышение температуры в вечернее время до 38 С. Обратился к терапевту по месту работы. При обследовании были выявлены изменения в левом легком. 28.01.05 был направлен в хирургическое торакальное отделение для дополнительного обследования. Неоднократно проходил обследования, по результатам которых был поставлен диагноз - рак легкого. 10.04.09 был госпитализирован в хирургическое торакальное отделение для обследования и лечения
История жизни (anamnesis vitae)
Краткие биографические данные - родился в 1948 году в Москве
Семейный анамнез - женат, имеет двух детей
Трудовой анамнез - работает с 20 лет, профессиональных вредностей не было, в настоящее время пенсионер
Вредные привычки - вредных привычек не имеет
Перенесенные заболевания - в течение жизни болел ОРВИ, ангиной, пневмонией С 1985 года - ИБС, постинфарктный кардиосклероз, гипертоническая болезнь, с 1992 года - хронический обструктивный бронхит, пневмосклероз, гастрит
Аллергический анамнез - не отягощен
Наследственность - не отягощена
Гистологическое исследование
Плоскоклеточный ороговевающий рак верхнедолевого бронха. Во всех лимфатических узлах опухолевого роста нет. В легочной ткани очаговая пневмония, отек, гнойный бронхит
Настоящее состояние больного (status praesens)
Общее состояние больного удовлетворительное
Состояние сознания ясное
Положение больного активное
Рост 165 см, вес 60 кг, температура тела 36,7°С
Общий осмотр
Кожные покровы - бледные, умеренно влажные, тургор кожи снижен, патологических высыпаний нет
Придатки кожи - очагового или генерализованного выпадения волос не отмечается. Ногти правильной формы, бледно-розового цвета, продольная или поперечная исчерченность отсутствует, ломкости ногтей не наблюдается
Видимые слизистые - видимые слизистые ротовой полости, глотки, конъюнктивы бледно-розового цвета, склеры белого цвета, патологические изменения и выраженность сосудистого рисунка не обнаружено
Подкожно-жировая клетчатка - развита умеренно, отеков нет
Лимфатические узлы - пальпируются надключичные лимфатические узлы, увеличенные, безболезненные
Костно-мышечная система - без особенностей
Суставы - конфигурация не изменена, активные и пассивные движения в суставах сохранены в полном объеме, безболезненны
Система органов дыхания
Осмотр грудной клетки - форма грудной клетки правильная, симметричная, тип грудной клетки эмфизематозный, деформаций нет, отставание левой половины грудной клетки при дыхании
Дыхание - тип дыхания брюшной, ЧД 16 в минуту, дыхание через нос свободное, ритмичное, средней глубины
Пальпация - при пальпации болезненных участков не выявлено
Сравнительная перкуссия - отмечается коробочный звук
Топографическая перкуссия - границы легких в пределах нормы
Аускультация - при аускультации выслушивается ослабленное везикулярное дыхание, равномерно проводится во все отделы, хрипы отсутствуют во всех отделах
Система органов кровообращения
Осмотр области сердца - при осмотре области сердца выпячиваний и патологической пульсации не выявлено
Пальпация - верхушечный толчок локализован в V межреберье по левой срединно-ключичной линии
Перкуссия - границы относительной и абсолютной тупости сердца в пределах нормы
Аускультация - сердечные сокращения ритмичные, ЧСС 80 уд/мин, тоны сердца приглушены, шумы отсутствуют
Исследование сосудов
Пульс одинаковый на обеих лучевых артериях, ритмичный, 80 уд/мин, умеренного напряжения и наполнения, АД 140/80 мм рт ст
Система органов пищеварения
Полость рта - слизистые чистые, язык бледно-розовый, влажный, сосочковый слой умеренно выражен, изъязвлений нет
Живот - правильной формы, симметричный, вздутий нет, участвует в акте дыхания
Пальпация живота
Поверхностная пальпация - живот мягкий, безболезненный, перитонеальных симптомов нет
Глубокая пальпация - сигмовидная кишка цилиндрической формы, безболезненная, обладает пассивной подвижностью. Слепая кишка цилиндрической формы, безболезненная, обладает пассивной подвижностью. Поперечно-ободочная, восходящая, нисходящая кишки и пилорический отдел желудка не пальпируются
Перкуссия - над всей поверхностью живота отмечается тимпанический звук
Аускультация - шумов со стороны брюшной аорты и почечных артерий нет, шум трения брюшины отсутствует
Печень и желчный пузырь
Осмотр - выпячиваний и ограничения дыхания в области правого подреберья нет
Пальпация - край печени острый, ровный, мягкий, безболезненный, желчный пузырь не пальпируется
Перкуссия - верхняя и нижняя границы печени не изменены
По правой срединно-ключичной линии - 9 см
По передней срединной линии - 8 см
По левой реберной дуге - 7 см
Аускультация - шум трения брюшины в области правого подреберья отсутствует
Осмотр - выпячиваний и ограничения дыхания в области левого подреберья нет
Пальпация - селезенка не пальпируется
Система органов мочеотделения
Дизурических явлений нет
Пальпация - почки и мочевой пузырь не пальпируются
Перкуссия - при перкуссии поясничной области болезненных участков не выявлено
Нейро-психическая сфера
Сознание ясное, память сохранена, больной адекватный, ориентирован во времени и пространстве
Местный статус
Осмотр грудной клетки
Форма грудной клетки правильная, симметричная. Тип грудной клетки эмфизематозный. Ход ребер горизонтальный, межреберные промежутки расширены. Деформаций и искривлений позвоночника не выявлено
Дыхание - частота дыхания 16 в минуту, дыхание через нос свободное, ритмичное, средней глубины. Тип дыхания брюшной. Левая половина грудной клетки отстает при дыхании. Экскурсия грудной клетки при дыхании ограничена
Пальпация грудной клетки
Грудная клетка эластичная, целостность ребер не нарушена. Болезненность при пальпации грудной клетки не выявляется. Голосовое дрожание одинаковое на симметричных участках
Сравнительная перкуссия - над симметричными участками отмечается коробочный звук
Топографическая перкуссия - границы легких в пределах нормы
Над симметричными участками грудной клетки дыхание ослабленное везикулярное, равномерно проводится во все отделы. Хрипы, крепитация, шум трения плевры не выявлены.
Бронхофония одинаковая над симметричными участками
Результаты исследований
Общий анализ крови 15.04.09
Гемоглобин 142 г/л
Эритроциты 4,9 млн/л
Цветовой показатель 0,94
Лейкоциты 7,9 тыс/л
Тромбоциты 323 тыс/л
Биохимический анализ крови 15.04.09
Общий белок 78,1 г/л
Общий билирубин 5 мкмоль/л
Холестерин 5,3 ммоль/л
Щелочная фосфатаза 214 ЕД/л
Мочевина 6,4 ммоль/л
Креатинин 101 мкмоль/л
Глюкоза 5,56 ммоль/л
Общий анализ мочи 15.04.09
Цвет - светло-желтый, прозрачная
Относительная плотность 1015
Кетоновые тела - нет
Эпителий 1-2 в п/зр
Лейкоциты 2-4 в п/зр
Коагулограмма 15.04.09
ЭКГ 16.04.09
Ритм синусовый, положение ЭОС вертикальное. Признаки гипертрофии левого желудочка, Синдром ранней реполяризации желудочков. Выраженные изменения в миокарде
Компьютерная томография грудной клетки 16.04.09
Средостение дифференцировано, смещено влево. В левом корне легкого гетерогеннное образование до 3 см в диаметре, сдавливающее верхний долевой бронх, вызывает ателектаз верхней доли. В клетчатке на уровне аорто-пульмонального окна видны единичные мелкие лимфатические узлы размером до 1 см. В правом легком эмфизема, верхняя доля пролабирует в левую половину грудной клетки. В паренхиме легких свежих очагов и инфильтративных изменений не определяется. Трахея и бронхи проходимы, главные бронхи без видимых узловых образований. Корни легких структурные. В плевральной полости жидкости нет
Фибробронхоскопия 17.04.09
Гортань без особенностей. Трахея свободная, не деформирована. Карина острая, подвижная. Слизистая главных бронхов бледно-розовая. Слизистая трахеи и бронхов умеренно гиперемирована. Сосуды инъецированы, хрящевые кольца отчетливые, в просвете скудная слизь. На 1 см дистальнее верхнедолевого бронха слева опухолевидное разрастание с нечеткими контурами, белого цвета, полностью обтурирует просвет бронха, покрыто слизью. Косвенные признаки прорастания соседних органов отсутствуют
Заключение - центральный рак левого легкого, ателектаз верхней доли слева
УЗИ лимфатических узлов и органов брюшной полости 20.04.09
Справа на шее видны лимфоузлы смешанной эхогенности диаметром 1,8 см
В надключичной области лимфоузлы не видны
В подключичной области лимфоузлы не видны
В аксилярной области лимфоузлы не увеличены
Слева на шее видны лимфоузлы смешанной эхогенности диаметром 1,5 см
В надключичной области лимфоузлы не видны
В подключичной области лимфоузлы не видны
В аксилярной области лимфоузлы не увеличены
Жидкости в брюшной полости не выявлено
Косой вертикальный размер левой доли 15,5 см. Эхоструктура умеренно повышенной эхогенности, без видимых очаговых изменений. Внутрипеченочные сосуды и протоки не расширены
Желчный пузырь обычной формы и размеров, содержит анэхогенную желчь. Стенки пузыря не изменены, толщиной 0,2 см
Поджелудочная железа обычной формы, размерами 2,8 х 1,87 х 3,01 см. Эхоструктура мелкозернистая, значительно превосходит эхогенность печени. Вирсунгов проток не расширен
Селезенка обычной формы и размеров, однородная
Правая почка с четкими ровными контурами, обычной формы и размеров. Функциональные слои дифференцированы удовлетворительно. Средняя толщина паренхимы 1,8 см. Центральный эхокомплекс не деформирован, без признаков нарушения оттока мочи
Левая почка с четкими ровными контурами, обычной формы и размеров. Функциональные слои дифференцированы удовлетворительно. Средняя толщина паренхимы 1,6 см. Центральный эхокомплекс не деформирован, без признаков нарушения оттока мочи
Диффузные изменения в печени и поджелудочной железе, гиперплазия шейных лимфатических узлов
Рентгенография грудной клетки 21.04.09
Справа легочные поля прозрачные. Слева ограниченное однородное интенсивное затемнение с четкими контурами. Размеры уплотненной доли уменьшены. Тень средостения смещена влево. Сердце в норме
Клинический диагноз - центральный рак левого легкого с поражением верхнедолевого бронха I ст T2N0M0 (плоскоклеточный)
Обоснование диагноза
Диагноз центральный рак левого легкого с поражением верхнедолевого бронха I ст T2N0M0 можно поставить на основании
1) жалоб - кашель с выделением гнойной мокроты с прожилками крови, похудение, одышка при физической нагрузке, боли в левой половине грудной клетке, повышение температуры в вечернее время до 38 С
2) анамнеза - хронические легочные заболевания (хронический обструктивный бронхит, пневмосклероз), возраст старше 50 лет
3) осмотра - отставание левой половины грудной клетки при дыхании, увеличение надключичных лимфатических узлов
4) пальпации - пальпируются надключичные лимфатические узлы
5) перкуссии - отмечается коробочный звук
6) аускультации - ослабленное везикулярное дыхание
7) инструментальных исследований
КТ - объемное образование левого легкого с ателектазом верхней доли
фибробронхоскопия - центральный рак левого легкого, ателектаз верхней доли слева
рентгенография грудной клетки - стеноз верхнедолевого бронха слева, ателектаз верхней доли слева, ограниченное однородное затемнение с четкими контурами слева
T2 - опухоль размером более 3 см, распространяется на долевой бронх, сопровождается ателектазом верхней доли
N0 - нет метастазов во внутригрудных лимфатических узлах
Написание истории болезни - один из этапов обучения студентов медицинских университетов и колледжей. Таким образом они учатся описывать конкретную нозологию со всеми симптомами, анамнезом. Узнают, как поставить диагноз, какие методы лечения применяются в конкретном случае.
Многие этапы написания истории болезни являются чисто академическими и не используются во врачебной практике. Но этого нельзя сказать про раздел под названием "Локальный статус". Данный этап является очень важным для постановки правильного диагноза. О нем и пойдет речь в этой статье.
Схема истории болезни
Прежде чем перейти к особенностям описания локального статуса при разных патологиях, разберем общую схему написания истории больного. Она состоит из таких главных частей:
- Паспортная часть - указывается полное имя больного, пол, дата рождения, место проживания и работы.
- Жалобы - подробно описывается, на что жалуется больной, интенсивность проявления симптомов.
- Анамнез заболевания - включает в себя описание развития симптомов в динамике с момента начала болезни до госпитализации.
- Анамнез жизни - узнают, какие заболевания, травмы и операции перенес больной, как он рос и развивался. Выясняют семейный и аллергологический анамнез.
- Данные объективного обследования - постепенно указывается состояние всех органов и систем больного. Не задетые патологическим процессом системы описываются более кратко.
- Локальный статус - раздел, в котором подробно характеризуется место возникновения патологического процесса.
- Предварительный диагноз.
- План обследования и полученные результаты.
- Дифференциальный диагноз - предполагаемый диагноз сравнивается с двумя-тремя другими заболеваниями, имеющими похожую симптоматику.
- Клинический диагноз - указывают основное, сопутствующее заболевания и осложнения, если таковые имеют место.
- Лечение - указывают препараты, форму выпуска, способ введения и кратность приема в день.
- Дневник наблюдений - отмечается состояние больного каждый день его нахождения в больнице.
- Эпикриз - краткий пересказ истории болезни.
- Дата, подпись.

Описание локального статуса
Раздел истории болезни, в котором описывается место возникновения патологического процесса, должен быть одним из наиболее подробных. Отдельные специфические особенности локального статуса в истории болезни разных состояний будут описаны в соответствующих разделах.
Какова общая схема написания этого раздела? При любой патологии он должен содержать следующие пункты:
- положение больного;
- состояние кожных покровов: цвет, влажность, эластичность, местная температура, наличие высыпаний или повреждений;
- положение конечности или туловища, если речь идет о травме или хирургической патологии;
- пальпация места развития патологического процесса;
- перкуссия (простукивание) этого отдела;
- аускультация (прослушивание), если имеет место повреждение легких, сердца или желудочно-кишечного тракта.
Техника проведения осмотра
При описании локального статуса врач первым делом осматривает место патологии. Чтобы осмотр был наиболее информативным, нужно придерживаться некоторых правил.

В зависимости от тяжести состояния больного, его осматривают в положении лежа, сидя или стоя. При этом обращают внимание не только на место патологии, но и сравнивают его с симметричными неповрежденными участками. Так как то, что патологично для одного человека, является абсолютной нормой для другого.
Осмотр больного проведен полностью только при полном его обнажении.
Описывая положение больного, указывают конкретный его вид:
- активное - свидетельствует о том, что повреждение не тяжелое и не отражается на поведении пациента;
- пассивное - определяется при тяжелых состояниях;
- вынужденное - пациент принимает конкретную позу, чтобы облегчить свое состояние.
Если положение описано как вынужденное, обязательно указывают, как именно расположен пациент. Так как это может натолкнуть на конкретный диагноз.
Важен также осмотр кожных покровов. Существуют специфические для конкретных заболеваний симптомы. Поэтому описанию состояния кожи также нужно уделять внимание.
При наличии покраснения или кровоизлияний указывается их количество, размер, форма, цвет и локализация. Если выявлены высыпания, конкретизируют их тип: петехии, экхимозы, папулы, везикулы и прочее.
Если выявлены отеки, описывают их консистенцию, скорость распространения, обширность, цвет и температуру кожи над ними.
Техника пальпации, перкуссии, аускультации
При пальпации места патологического процесса обращают внимание на такие особенности:
- изменение температуры кожи;
- наличие уплотнений или, наоборот, размягчений;
- болезненность при пальпации, а также куда отдает боль;
- наличие напряжения мышц;
- присутствие уплотнений в глубине тела.
Если врач нащупал уплотнение, он должен его детализировать. Необходимо указать локализацию, размер, болезненность, количество, консистенцию, однородность, характер его поверхности (бугристая или гладкая).
Перкуссия проводится двумя руками. Палец одной руки кладется на пораженный участок, а средним пальцем другой проводится аккуратное постукивание. Звук при перкуссии может быть укороченным, притупленным, тупым или звонким.
Аускультативно можно определить характер дыхания, тоны сердца, наличие шумов в легких, сердце и кишечнике, крепитацию в костной ткани при переломах.
Описание перелома
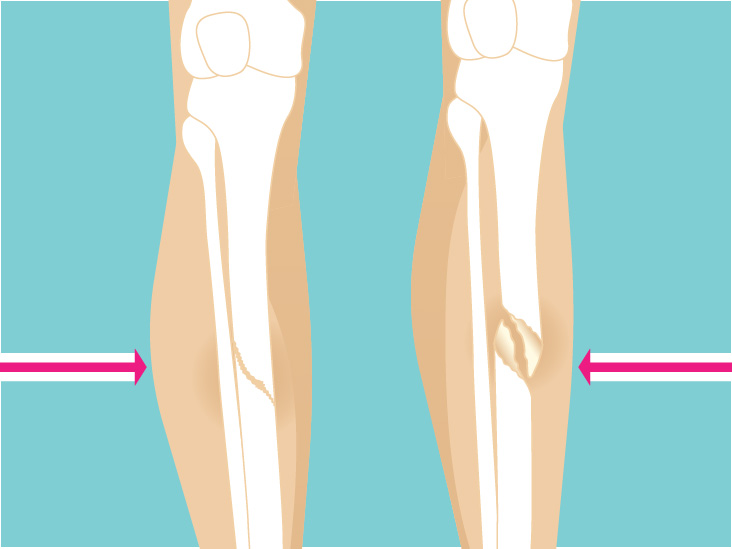
Описание локального статуса при переломе должно содержать такие элементы:
- характеристика деформации поврежденной конечности;
- наличие или отсутствие повреждения кожных покровов;
- наличие патологической подвижности конечности и крепитации;
- присутствие асимметрии конечностей;
- характеристика объема активных и пассивных движений;
- возможность движений в близлежащих суставах.
Например, при переломе правой ключицы локальный статус может выглядеть следующим образом: "Правый плечевой пояс опущен, наблюдается деформация в наружной трети ключицы. Здесь же незначительное подкожное кровоизлияние. При пальпации определяется патологические движения, при аускультации слышны звуки крепитации отломков кости. Больной не может отвести руку из-за боли. Наблюдается ротация правой руки внутрь. Движения в области плечевого сустава практически отсутствуют".
Описание ожога
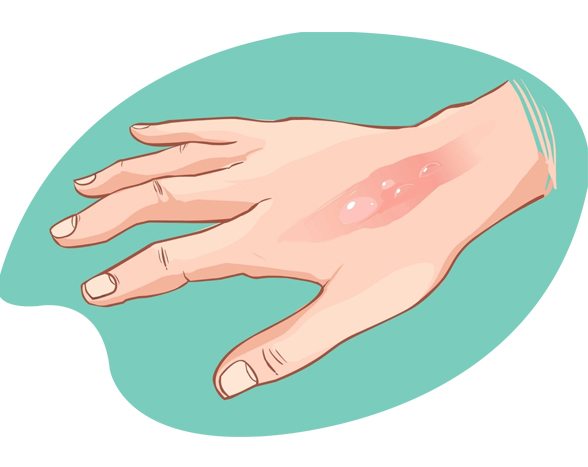
При написании локального статуса по ожогу нужно обратить внимание на такие характеристики:
- локализация и обширность поражения;
- отслоился ли эпидермис (наружный слой кожи);
- есть ли струп, какой характер он имеет (влажный или сухой);
- цвет кожи;
- края раны;
- определяются ли пузыри, каково их содержимое;
- предположительная давность ожога.
В качестве примера приведем описание термического ожога на нижней конечности: "На коже в области правого голеностопного сустава виднеется ожог, который занимает 2/3 стопы. Примерно 4 % ожоговой поверхности находится под сухим струпом. Рана имеет неровные края, покрыта грануляциями. Из раны выделяется серозно-гнойная жидкость".
Описание раны

При написании локального статуса при повреждении кожных покровов описывают такие их характеристики:
- локализация повреждения;
- форма и размер раны;
- есть ли кровотечение;
- состояние краев раны;
- особенности кожных покровов вокруг повреждения: их цвет, отечность, болезненность.
Так, описание локального статуса резаной раны может выглядеть следующим образом: "На тыльной поверхности верхней трети правого плеча расположена рана. Она имеет неправильную форму, напоминающую веретено. Ее длина равна 6 см, ширина - 0,9 см. От правого конца раны отходят еще два надреза, расположенные параллельно. Их размеры составляют 1 и 1,2 см, соответственно. Глубина раны равна 0,5 см".
Описание абсцесса
Выделяют два вида гнойных процессов мягких тканей: абсцесс и флегмона. Последняя представляет собой обширное, разлитое гнойное воспаление. Оно не имеет конкретных границ и склонно к еще большему распространению. Абсцесс, в свою очередь, является ограниченным воспалением. Он отгорожен от окружающих тканей при помощи капсулы.
При описании локального статуса абсцесса указывают особенности осмотра (цвет кожи, наличие отека) и данные пальпации (болезненность, размягчение тканей, жар кожи). Также обязательно указывают размеры и локализацию абсцесса.
Пример описания абсцесса: "При нагноении мягких тканей ягодицы после инъекции отмечается покраснение и припухлость кожи над местом укола. Пальпаторно определяется болезненный инфильтрат с размягчением по центру. Температура кожи над ним повышена. Кожные покровы отечны".
Описание отека Квинке

Отек Квинке - это острая аллергическая реакция, которая возникает при повышенной чувствительности организма к определенным веществам. Это состояние возникает внезапно и может стать летальным, если вовремя не оказать помощь пострадавшему.
Локальный статус при отеке Квинке характеризуется припухлостью кожи, подкожной жировой клетчатки и слизистой оболочки. Наиболее часто он возникает в следующих участках тела:
- губы;
- лоб;
- щеки;
- веки;
- мошонка;
- кисти;
- тыльная часть стоп.
Если происходит отек гортани, больного беспокоит осиплость голоса, кашель. Возникает нарушение глотания и трудность вдоха. При отеке желудочно-кишечного тракта пациент жалуется на тошноту, рвоту, колики в кишечнике.
Обычно в студенческих историях болезни описывают отек гортани. Он возникает чаще всего и требует неотложных мер.
Заключение
Каждый студент медицинского колледжа или института должен уметь правильно писать локальный статус. Если при описании объективного статуса органов, не пораженных процессом, что-то можно упустить, то в данном случае все нужно описывать максимально подробно. От того, как хорошо врач охарактеризует место развития патологического процесса, зависит дальнейшая диагностика и лечение. Также это важно для наблюдения за заболеванием в динамике.
Читайте также:

