Стандарты обследования при раке прямой кишки
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив - Клинические протоколы МЗ РК - 2012 (Приказы №883, №165)
Общая информация
Рак прямой кишки - злокачественное новообразование прямой кишки.
Код протокола: РH-S-036 "Рак прямой кишки"


Классификация
Клиническая классификация TNM (ICD-O C18-20):
Т – размеры первичной опухоли и степень ее инвазии в стенку кишки
Тх – недостаточно данных для оценки первичной опухоли.
Т0 – первичная опухоль не определяется.
Tis – интраэпителиальная-преинвазивная карцинома (carcinomainsitu): внутрислизистая или инвазия в собственную пластинку слизистой оболочки (включает раковые клетки до базальной мембраны или в слизистом слое без распространения в подслизистый слой).
Т1 – опухоль инфильтрирует подслизисгую основу.
Т2 – опухоль инфильтрирует мышечный слой стенки кишки.
Т3 – опухоль инфильтрирует в субсерозную основу или в не покрытые брюшиной ткани вокруг толстой либо прямой кишки.
Т4 – опухоль распростаняется на соседние органы или структуры/ткани: влагалище, мочеиспускательный канал, мочевой пузырь (вовлечение одного мышечного сфинктера не классифицируется как Т4).
N – региональные лимфатические узлы
Nх – недостаточно данных для оценки региональных лимфатических узлов N0 Нет метастазов в региональных лимфатических узлах.
N0 – нет признаков метастатического поражения регионарных лимфатических узлов.
N1 – метастазы в 1-3 региональных лимфатических узлах.
N1а – метастаз в 1 региональном лимфатическом узле.
N1b – метастазы в 2-3 региональных лимфатических узлах.
N1с – опухолевые депозиты* в подсерозной основе или в не покрытых брюшиной мягких тканях вокруг толстой кишки и прямой кишки без метастазов в региональных лимфатических узлах.
N2 – метастазы в 4 и более региональных лимфатических узлах.
N2a – метастазы в 4-6 региональных лимфатических узлах.
N2b – метастазы в 7 и более региональных лимфатических узлах.
* Опухолевые депозиты (сателлиты) - макроскопически или микроскопически выявляемые гнезда или очаги опухолевой ткани в жировой ткани вокруг толстой и прямой кишки, находящейся в области лимфатического дренирования от первичной карциномы, при отсутствии ткани лимфатических узлов в этих участках, подтверждаемом при гистологическом исследовании, могут рассматриваться как прерывистое распространение опухоли, инвазия в венозные сосуды с внесосудистым распространением (V1/2) или полное замещение лимфатических узлов (N1/2). Если такие депозиты выявляют при наличии опухоли, то их следует классифицировать.
рTNM патоморфологическая классификация
Категории pT, pN и рМ отвечают категориям Т, N и М.
Гистологически должны быть исследованы не менее 12 регионарных лимфатических узлов. Если исследованные лимфоузлы без опухолевого роста, то категория N классифицируются как pN0.
Гистологическая классификация опухолей прямой кишки:
2. Слизистая аденокарцинома.
3. Перстневидно-клеточная карцинома.
4. Плоскоклеточная карцинома.
5. Железисто-плоскоклеточная карцинома.
6. Недифференцированная карцинома.
7. Неклассифицируемая карцинома.
Группировка по стадиям
Диагностика
Ирригоскопия позволяет при полуциркулярных или циркулярных опухолях со стенозом оценить протяженность опухоли по длиннику, форму роста, выявить вторую опухоль, крупные полипы, дивертикулы, в известной степени судить о прорастании в окружающие ткани.
Рентгенологическая картина рака прямой кишки разнообразна и диагноз можно установить только на основании нескольких рентгенологических признаков при соблюдении правильной методики исследования. К ним относят: дефект наполнения, ригидность, нечеткость и неровность контуров стенки кишки, сужение просвета, тень внутрипросветного образования, стойкое депо бариевой взвеси, деформацию кишки, локальные изменения рельефа слизистой оболочки. О прорастании рака прямой кишки в окружающие ткани можно предположить при выявлении отчетливого увеличения пресакрального пространства, если оно сочетается с оттеснением кишки в области опухоли.
Дифференциальный диагноз
Существует ряд заболеваний прямой кишки, которые но своей клинической картине могут напоминать рак этого органа. К ним относятся: геморрой, аденоматозные полипы, ворсинчатая опухоль, саркома, болезнь Никола-Фавра, сифилис, актиномикоз и эндометриоз.
Сходство рака с геморроем заключается в выделении крови со стулом. Однако если кровь при геморрое завершает акт дефекации, при раке она открывает его. Кроме того, геморроидальная кровь имеет неизменный вид, а при раке кровь обычно перемешана со слизью, гноем и нередко с калом, часто обладает неприятным запахом.
Железистые полипы прямой кишки, особенно на широком основании, могут давать повод для смешения с полиповидным раком. Уточнение диагноза нередко возможно только после гистологической верификации.
Ворсинчатые опухоли в большинстве случаев распознаются по экзофитному росту, мягкой консистенции, бархатистой поверхности, покрытой тонким слоем липкой слизи, легкой ранимости. Вместе с тем склонность их к малигнизации настойчиво побуждает производить микроскопическое исследование для исключения рака.
Проктит при болезни Никола-Фавра (паховом лимфогранулематозе) отличается от рака прямой кишки на основании анамнеза (заражение половым путем), длительности течения, реакции Фрея и связывания компонента. В сомнительных случаях показана биопсия.
Туберкулезное поражение прямой кишки, как и рак, сопровождается болями, особенно во время дефекации, выделением слизи, гноя и крови. При обследовании выявляется проктит с образованием единичных или множественных эрозий и язв, склонных к периферическому росту. Комплексное исследование с дополнительным привлечением бактериологических, биологических и микроскопических методов лежит в основе дифференциальной диагностики.
Сифилитический проктит относится к редким заболеваниям. Он может возникать в любом периоде болезни. Существенную роль в распознавании этой патологии, помимо общепринятых, играют серологические методы.
- Рекомендуется выполнить тотальную колоноскопию с биопсией - наиболее информативный метод исследования при раке прямой кишки, позволяющий непосредственно визуализировать опухоль, определить ее размеры, локализацию и макроскопический тип, оценить угрозу осложнений (кровотечение, перфорация), а также получить материал для морфологического исследования. Для получения достаточного количества материала требуется выполнить несколько (3 - 5) биопсий стандартными эндоскопическими щипцами.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
Комментарий: План лечения не следует составлять до получения данных биопсии. При подслизистом инфильтративном росте опухоли возможен ложноотрицательный результат, что требует повторной глубокой биопсии. Чувствительность и специфичность метода возрастает при использовании современных технологий эндоскопической визуализации (увеличительной эндоскопии, узкоспектральной эндоскопии, хромоэндоскопии, флуоресцентной диагностики). Если тотальная колоноскопия не была выполнена на дооперационном этапе, ее необходимо провести в течение 3 - 6 месяцев после хирургического лечения.
- Рекомендуется выполнить МРТ малого таза перед планированием химиолучевой терапии и перед хирургическим лечением [38, 42 - 45].
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - IIb)
Комментарий: МРТ малого таза позволяет определить локализацию, протяженность, глубину инвазии опухоли, оценить состояние регионарных лимфатических узлов. Протокол заключения МРТ малого таза при раке прямой кишки должен включать следующую информацию:
размеры опухоли, глубину инвазии в стенку прямой кишки, минимальное расстояние от края опухоли до мезоректальной фасции, количество и размеры лимфатических узлов параректальной клетчатки, наличие МР-признаков их злокачественного поражения, наличие вовлечения мезоректальной фасции потенциально пораженными лимфатическими узлами, наличие венозной инвазии, количество и размеры экстрафасциальных лимфатических узлов, наличие МР-признаков их злокачественного поражения; для рака нижнеампулярного отдела прямой кишки - наличие инвазии внутреннего сфинктера/межсфинктерного пространства/наружного сфинктера/мышц поднимающих задний проход.
Современные режимы МРТ с использованием диффузно-взвешенных изображений могут повысить информативность проводимого исследования. Внутривенное контрастирование не повышает информативность оценки распространенности опухоли [46]. Окончательное принятие решение о тактике лечения больных раком прямой кишки возможно только по результатам МРТ-исследования.
- Рекомендуется выполнить ирригоскопию или КТ-колонографию при невозможности выполнения тотальной колоноскопии.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
Комментарий: В 4 - 5% случаев встречаются синхронные образования, которые могут быть пропущены при пальпаторной ревизии на операции [15, 16]. Поэтому полное обследование толстой кишки рекомендуется выполнять всем пациентам до хирургического лечения, при технической невозможности - не позднее 3 месяцев после хирургического лечения. КТ-колонография имеет большую по сравнению с ирригоскопией чувствительность в выявлении полипов, особенно в проксимальных отделах толстой кишки [17].
- Рекомендуется до начала лечения выполнить УЗИ органов брюшной полости и забрюшинного пространства либо КТ органов брюшной полости с внутривенным контрастированием.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
Комментарий: КТ органов брюшной полости и грудной клетки является стандартом уточняющей диагностики при раке прямой кишки в большинстве развитых стран. На практике данные исследования могут быть отчасти заменены УЗИ органов брюшной полости и рентгенографией грудной клетки в двух проекциях у пациентов с небольшой местной распространенностью опухолевого процесса.
- Рекомендуется выполнить рентгенографию грудной клетки либо КТ органов грудной клетки.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
- Рекомендуется выполнить ЭКГ.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
- Рекомендуется выполнить УЗ-колоноскопию при планировании местного иссечения T1sm1 и ворсинчатых опухолей прямой кишки. [18]
Уровень убедительности рекомендаций - B (уровень достоверности доказательств - IIb)
- Рекомендуется выполнить МРТ органов брюшной полости с внутривенным контрастированием при планировании резекции печени в случаях, когда КТ не позволяет в полной мере высказаться о распространенности процесса в печени. [19]
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - Ia)
- Рекомендуется выполнить остеосцинтиграфию при подозрении на метастатическое поражение костей скелета.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
- Рекомендуется выполнить биопсию под контролем УЗИ/КТ при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
- Рекомендуется выполнить ПЭТ - КТ при подозрении на метастазы по данным КТ или МРТ в случаях, когда их подтверждение принципиально меняет тактику лечения.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
- Рекомендуется выполнить лапароскопию при подозрении на диссеминацию опухоли по брюшине.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
- Рекомендуется выполнить МРТ или КТ головного мозга с внутривенным контрастированием при подозрении на метастатическое поражение головного мозга.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
- Рекомендуется при подготовке к хирургическому лечению с целью оценки функционального статуса по показаниям проводить дополнительное обследование: эхокардиографию, холтеровское мониторирование сердечной деятельности, исследование функции внешнего дыхания, УЗДГ сосудов шеи и нижних конечностей, консультации кардиолога, эндокринолога, невропатолога и т.п.
Уровень убедительности рекомендаций - C (уровень достоверности доказательств - IV)
Толстая кишка – это конечный сегмент пищеварительного тракта, она делится на ободочную и прямую. Ободочная кишка расположена по периметру брюшной полости и имеет следующие отделы: слепая кишка, восходящая ободочная, поперечно-ободочная, нисходящая ободочная и сигмовидная. Длина толстого кишечника 1,5 — 2 метра.
Колоректальный рак занимает третье место по частоте среди всех онкологических заболеваний. Количество больных с таким диагнозом увеличивается с каждым годом.
Опухоли толстой кишки развиваются достаточно медленно, поздно метастазируют. Выявленные на ранних стадиях, имеют большие шансы быть полностью излеченным. Однако начальные этапы развития носят бессимптомный характер, вследствие чего пациенты поздно обращаются за медицинской помощью. Мотивировать человека, которого ничего не беспокоит, пройти такое неприятное обследование, как колоноскопия, достаточно сложно.
Эта проблема актуальна во всем мире. Существуют рекомендации по скрининговому обследованию населения на колоректальный рак.
Клиническая картина
При злокачественных новообразованиях толстой кишки пациенты чаще всего предъявляют жалобы на следующие симптомы: нарушения стула (поносы, запоры), периодические боли в животе, выделения крови, слизи при дефекации. При карциноме правой половины ободочной кишки на первый план выходят анемический и интоксикационный синдромы: слабость, одышка, головокружение, тошнота, потеря веса.
Большое значение имеет возраст. Заболеваемость резко возрастает после 50 лет.
В анамнезе возможны случаи рака кишечника у кровных родственников (у таких лиц шанс иметь тот же диагноз возрастает в 3-4 раза).
В ряде случаев, опухоли ободочной кишки могут быть пропальпированы через переднюю брюшную стенку. При локализации новообразования в прямой кишке — опухоль может быть обнаружена при ректальном исследовании.
Лабораторная диагностика
- Общий анализ крови. Характерные изменения: снижение показателей эритроцитов, гемоглобина, повышение количества лейкоцитов, скорости оседания эритроцитов (СОЭ).
- Анализ кала на скрытую кровь, бензидиновая проба и гваяковый тест. Группа исследований, направленная на выявления макроскопически незаметных кровотечений, к которым склонны опухоли ободочной и прямой кишки. В ряде случаев служит как метод для выявления бессимптомных злокачественных и доброкачественных новообразований колоректальной локализации. Недостатками данных исследований являются: низкая специфичность:
1. существует значительный риск получения ложноположительных результатов (например, при наличии десневых кровотечений);
2. необходимость соблюдения диеты с исключением продуктов животного происхождения перед обследованием.
- Иммунохимический тест на скрытую кровь. Является наиболее совершенным лабораторным методом исследования, который лишен вышеописанных недостатков.
- Онкомаркеры кишечника. Группа белковых соединений, которые образуются в процессе метаболизма опухоли или же вырабатываются организмом в ответ на неоплазию. Они могут быть обнаружены в крови иммунохимическими методами. 100% специфичных онкомаркеров кишечника и прямой кишки не существует. Определение их не рекомендовано в качестве достоверного метода диагностики ранних форм рака. Однако исследование имеет ценность в определении прогноза заболевания, контроля эффективности лечения, а также выявления рецидивов. При раке кишечника наиболее часто определяют РЭА (раково-эмбриональный антиген), СА 19.9, СА 242, TIMP-1.
- В процессе экспериментальных разработок в крупных центрах внедряют так называемую жидкую биопсию: инновационный генетический метод, при котором в крови выявляют обрывки опухолевой ДНК, определяющейся уже на ранних, бессимптомных стадиях роста карциномы.
Инструментальные методы обследования

- УЗИ брюшной полости и малого таза. Проводится с целью выявления патологии в паренхиматозных органах и лимфоузлах. С помощью УЗИ можно выявить инвазию опухоли в соседние структуры и метастазы в лимфоузлы.
- КТ брюшной полости с контрастом — метод визуализации, позволяющий высокоинформативно диагностировать метастазы в печени и лимфоузлах, прорастание опухоли в окружающие ткани. Для исследования патологии малого таза (при раке прямой кишки) предпочтительно выполнение МРТ.
Морфологические методы
Окончательное заключение невозможно без патоморфологического подтверждения. Именно на данном этапе выставляется или опровергается диагноз злокачественного новообразования. Для анализа берется соскоб или отщипывается кусочек ткани.
- Цитологическое исследование – это метод выявления атипичных клеток. С поверхности, подозрительной на карциному, выполняется забор материала, наносится на предметное стекло, которое в последующем исследуют врачи-цитологи на наличие злокачественных клеток.
- Гистологический метод. Для этого исследования во время колоноскопии щипцами берутся образцы тканей (не менее 3-5) и отсылаются в патологоанатомическую лабораторию. На гистологическую экспертизу отправляются иссеченные при эндоскопии полипы, а также удаленные во время операции ткани и органы. Ответ приходит через 7-10 дней.
- Иммуногистохимическое исследование (ИГХ). Уточняющий метод диагностики злокачественных опухолей, при котором проводится анализ антигенных свойств присланной ткани. Выполняется при сомнениях в гистологической принадлежности опухоли.
Основные рекомендации по ранней диагностике колоректального рака
Исследование кала на скрытую кровь. Такой анализ рекомендовано делать ежегодно всем лицам начиная с 50 лет. При положительном результате теста пациент направляется на колоноскопию.
Диагностическую ФКС рекомендуется проводить лицам после 50 лет с интервалом в 5 лет, а людям с отягощенным наследственным анамнезом эту процедуру следует выполнять уже в возрасте 40 — 45. Альтернативой обычной эндоскопии может стать виртуальная КТ-колоноскопия (МСКТ).
График контрольного обследования в послеоперационном периоде
Любое злокачественное новообразование опасно прогрессией и рецидивами. После радикального лечения пациент осматривается онкологом в первый год – каждые 3 месяца, затем – полгода. После 3-х лет частота осмотров – ежегодно.
Колоноскопия после операции выполняется через год и через 3 года, затем – каждые 5 лет. При обнаружении полипов это обследование выполняется ежегодно.
Исследование онкомаркеров рака кишечника РЭА и С 19.9 проводится первые 2 года каждые 3 месяца, в последующие 3 года – каждые 6 месяцев. Повышение уровня онкомаркеров – повод для тщательного обследования.
КТ или МРТ органов грудной клетки и брюшной полости проводится в срок 1-1,5 года после операции.
Если в течение 5 лет у пациента нет данных за прогрессию или рецидив, то он считается полностью излеченным и снимается с диспансерного учета.
Заключение
Колоректальный рак, выявленный на ранних стадиях, в 80-90% полностью излечим. Чем выше клиническая стадия, тем меньше шансов. Диагностика рака кишечника не так сложна. Трудность заключается в недостаточной информированности, отсутствии настороженности и самомотивации у населения. Все, что требуется от человека – это решиться на колоноскопию. Проверка кишечника на онкологию должна стать рутиной процедурой, такой как прохождение флюорографии или осмотр стоматолога.

- Группа особого риска: причины рака прямой кишки
- Полипы кишечника
- Стадии рака прямой кишки
- Чем может проявляться рак прямой кишки?
- Метастазы при раке прямой кишки
- Симптомы рака прямой кишки
- Диагностика рака прямой кишки
- Лечится ли рак прямой кишки?
- Варианты лечения рака прямой кишки на разных стадиях
- Профилактика рака прямой кишки
- Продолжительность жизни
- Цены на лечение рака прямой кишки
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже - до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины .
В зависимости от этих характеристик, выделяют пять стадий:
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение , что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего - в аноректальном отделе (5-8 %).
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак - аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин "колоректальный рак", врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
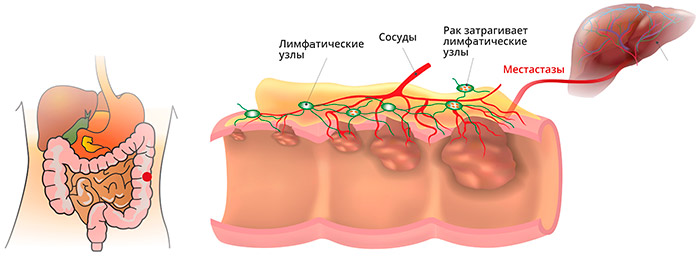
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:

Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры , развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию. Запись на консультацию круглосуточно
Читайте также:

