Стандарты медицинской помощи больным со злокачественной меланомой кожи
Утверждающий документ:
Приказ Минздрава России от 07.11.2012 N 604н
СТАНДАРТ
СПЕЦИАЛИЗИРОВАННОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ МЕЛАНОМЕ КОЖИ
С ГЕНЕРАЛИЗАЦИЕЙ ИЛИ РЕЦИДИВОМ ЗАБОЛЕВАНИЯ
(ХИМИОТЕРАПЕВТИЧЕСКОЕ ЛЕЧЕНИЕ)
Категория возрастная: взрослые
Фаза: первичный процесс
Осложнения: вне зависимости от осложнений
Вид медицинской помощи: специализированная медицинская помощь
Условия оказания медицинской помощи: стационарно
Форма оказания медицинской помощи: плановая
Средние сроки лечения (количество дней): 10
С43 Злокачественная меланома кожи
1. Медицинские мероприятия для диагностики заболевания, состояния
Прием (осмотр, консультация) врача-специалиста
Код
медицинской
услуги
Наименование медицинской услуги
Усредненный
показатель частоты
предоставления
Усредненный
показатель кратности
применения
Прием (осмотр, консультация) врача-
онколога первичный
Вероятность предоставления медицинских услуг или назначения лекарственных препаратов для медицинского применения (медицинских изделий), включенных в стандарт медицинской помощи, которая может принимать значения от 0 до 1, где 1 означает, что данное мероприятие проводится 100% пациентов, соответствующих данной модели, а цифры менее 1 - указанному в стандарте медицинской помощи проценту пациентов, имеющих соответствующие медицинские показания.
Лабораторные методы исследования
Код
медицинской
услуги
Наименование медицинской услуги
Усредненный
показатель частоты
предоставления
Усредненный
показатель кратности
применения
Общий (клинический) анализ крови
развернутый
Анализ крови биохимический
общетерапевтический
Анализ мочи общий
Инструментальные методы исследования
Код
медицинской
услуги
Наименование медицинской услуги
Усредненный
показатель частоты
предоставления
Усредненный
показатель кратности
применения
Ультразвуковое исследование мягких
тканей (одна анатомическая зона)
Ультразвуковое исследование
лимфатических узлов (одна
анатомическая зона)
Ультразвуковое исследование органов
брюшной полости (комплексное)
Ультразвуковое исследование
забрюшинного пространства
Магнитно-резонансная томография
головного мозга с
контрастированием
Рентгенография пораженной части
костного скелета
Компьютерная томография органов
грудной полости
Спиральная компьютерная томография
грудной полости
Компьютерная томография органов
брюшной полости и забрюшинного
пространства с внутривенным
болюсным контрастированием
2. Медицинские услуги для лечения заболевания, состояния и контроля за лечением
Прием (осмотр, консультация) и наблюдение врача-специалиста
Код
медицинской
услуги
Наименование медицинской услуги
Усредненный
показатель частоты
предоставления
Усредненный
показатель кратности
применения
Ежедневный осмотр врачом-онкологом
с наблюдением и уходом среднего и
младшего медицинского персонала в
отделении стационара
Лабораторные методы исследования
Код
медицинской
услуги
Наименование медицинской услуги
Усредненный
показатель частоты
предоставления
Усредненный
показатель кратности
применения
Общий (клинический) анализ крови
3. Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, с указанием средних суточных и курсовых доз
Анатомо-
терапевтическо-
химическая
классификация
Наименование
лекарственного
препарата
Усредненный
показатель
частоты
предоставления
Блокаторы
серотониновых 5НТЗ-
рецепторов
Другие противорвотные
препараты
Другие
антианемические
препараты
Другие ирригационные
растворы
Другие алкилирующие
средства
Водорастворимые
нефротропные
низкоосмолярные
рентгеноконтрастные
средства
Парамагнитные
контрастные средства
4. Виды лечебного питания, включая специализированные продукты лечебного питания
Наименование вида лечебного питания
Усредненный показатель
частоты предоставления
Основной вариант стандартной диеты
Международная статистическая классификация болезней и проблем, связанных со здоровьем, X пересмотра.
Международное непатентованное или химическое наименование лекарственного препарата, а в случаях их отсутствия - торговое наименование лекарственного препарата.
Средняя суточная доза.
Средняя курсовая доза.
1. Лекарственные препараты для медицинского применения, зарегистрированные на территории Российской Федерации, назначаются в соответствии с инструкцией по применению лекарственного препарата для медицинского применения и фармакотерапевтической группой по анатомо-терапевтическо-химической классификации, рекомендованной Всемирной организацией здравоохранения, а также с учетом способа введения и применения лекарственного препарата.
2. Назначение и применение лекарственных препаратов для медицинского применения, медицинских изделий и специализированных продуктов лечебного питания, не входящих в стандарт медицинской помощи, допускаются в случае наличия медицинских показаний (индивидуальной непереносимости, по жизненным показаниям) по решению врачебной комиссии (часть 5 статьи 37 Федерального закона от 21 ноября 2011 г. N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации" (Собрание законодательства Российской Федерации, 2011, N 48, ст. 6724; 2012, N 26, ст. 3442, 3446)).
Заболеваемость
Средний показатель заболеваемости меланомой кожи варьирует от 3-5 случаев на 100 тыс. чел. в год в странах Средиземноморья до 12-20 случаев на 100 тыс. чел. в год в странах Северной Европы и продолжает расти. Показатель смертности составляет 2-3 случая на 100 тыс. чел. в год с небольшими изменениями в зависимости от географического положения, и остается относительно стабильным в последнее десятилетие. Однако, показатель смертности у мужчин, в отличие от женщин, увеличился в течение последних 25 лет. Возросшая экспозиция к ультрафиолетовому излучению генетически предрасположенной популяции, по меньшей мере, отчасти обусловливает постоянный рост заболеваемости на протяжении последних десятилетий.
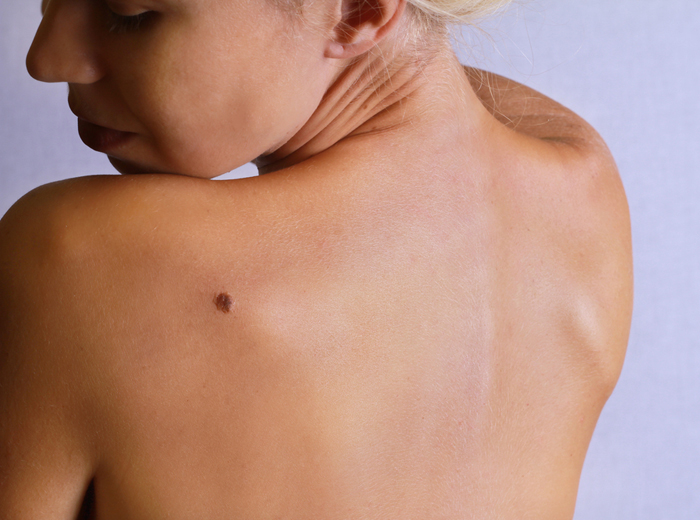
Диагноз
Подозрительные образования характеризуются асимметричностью, нечеткостью границ, неоднородным цветом, а также изменением цвета, уровня и размеров в течение последних месяцев («правило ABCD”). В настоящее время многие первичные новообразования имеют диаметр менее 5 мм [B]. Демография, проведенная опытным врачом, повышает диагностическую достоверность [B].
Диагноз должен быть поставлен после выполнения полной эксцизионной биопсии опухолевого образования с отступом от края опухоли с последующим морфологическим исследованием материала в специализированном онкологическом учреждении.
Гистологическое заключение должно соответствовать классификации AJCC (Американский объединенный онкологический комитет) и включать в себя максимальную толщину опухоли в миллиметрах (по Below), уровень инвазии (по Clark I-V), наличие изъязвления, наличие и выраженность признаков регрессии, и расстояние до краев резекции. Однако в определенный момент оценка уровня инвазии по Clark была опущена и заменена определением скорости митозов в первичной опухоли.
Стадирование
Необходимы общий осмотр пациента и особое внимание к подозрительным пигментированным образованиям на коже, сателлитным образованиям, транзиторным метастазам, метастазам в регионарные лимфоузлы и системным метастазам [V,D].
При меланоме с низким риском рецидива (толщина
Лечение локальных стадий
Необходимо широкое иссечение первичной опухоли в пределах здоровых тканей с краями резекции от границы опухоли [II, B]:
- 0,5 см для меланомы in situ;
- 1,0 см при толщине опухоли по Breslow 1–2 мм;
- 2,0 см при толщине опухоли 2 мм. Модифицированные варианты резекции возможны для сохранения функций при меланоме кожи пальцев или кожи ушной раковины.
Не рекомендуется рутинное выполнение избирательной лимфаденэктомии или проведение лучевой терапии на регионарные лимфатические узлы [II, B].
В настоящее время не существует стандартной адъювантной терапии для пациентов с высоким риском рецидива заболевания после удаления первичной опухоли (стадия IIB/C) или радикального удаления регионарных лимфоузлов (стадия III).
В ряде проспективных рандомизированных исследований изучалось лечение низкими, средними и высокими дозами интерферона (ИФН-.). Проведение данной терапии после резекции первичной опухоли улучшило показатели безрецидивной выживаемости (RFS), однако не повлияло существенно на общую выживаемость (OS).
Первым исследованием, в котором отмечалось улучшение общей выживаемости, было исследование ECOG 1684: в него было включено 287 пациентов, 1-я группа пациентов получала терапию высокими дозами ИФН-альфа, 2-я группа была оставлена под наблюдением. Из-за тяжелых побочных эффектов лечение у 25% пациентов было отменено. 5-летняя безрецидивная выживаемость составила 37% против 26%, общая выживаемость была 46% против 37%. Результаты этого протокола привели к регистрации FDA данного режима терапии в качестве адъювантного лечения. Мета-анализ исследований тяжелой высокодозной терапии интерфероном не выявил статистически значимого влияния на показатель общей выживаемости. Тогда было сделано предположение, что лечение ИФН наиболее эффективно при длительной терапии.
Предположение о целесообразности пролонгированного назначения ИНФ в высоких дозах послужило предпосылкой для проведения Европейской организацией по исследованию и лечению рака (EORTC) крупного проспективного рандомизированного исследования для изучения эффективности пегилированного интерферона-альфа2b (ПЭГ-ИФН-альфа-2b) в адъювантном режиме у пациентов с III стадией меланомы. Всего 1256 больных только III стадией меланомы после удаления первичного образования были рандомизированы в лечебную группу или группу наблюдения. Рандомизация была стратифицирована в соответствии с микроскопическим (N1) и макроскопическим (N2) поражением лимфатических узлов, количеством вовлеченных узлов, наличием изъязвления и толщиной опухоли. Безрецидивная выживаемость (первичная конечная точка), выживаемость без отдаленных метастазов и общая выживаемость были проанализированы у всех, включенных в исследование пациентов, принявших хотя бы одну дозу препарата.
Это исследование показало, что пролонгированная адъювантная терапия ИФН-альфа улучшает безрецидивную выживаемость и выживаемость без отдаленных метастазов в подгруппе пациентов с небольшой массой опухоли.
Таким образом, в данной популяции пациентов пегилированный интерферон может быть рекомендован к использованию, если пациент хорошо переносит его применение [C].
Адъювантную терапию пациентов с резекцией пораженных макроскопических узлов предпочтительно проводить в рамках рандомизированных клинических исследований в специализированных центрах. И, тем не менее, данный диагноз является утвержденным показанием к применению высоких доз ИФН-альфа-2b.
Адъювантная химиотерапия или гормонотерапия не улучшают результаты лечения.
Адъювантная иммунотерапия другими цитокинами с включением интерлейкина- 2, вакцинотерапия и иммунохимиотерапия являются экспериментальными лечебными подходами [III], которые не рекомендуется использовать вне клинических исследований.
Возможность проведения лучевой терапии должна быть рассмотрена в случае неадекватной резекции краев опухоли при невозможности выполнения повторной резекции у больных меланомой типа злокачественного лентиго или при неадекватной резекции (R1) метастазов меланомы [B].
Лечение локорегионарных стадий
В случае изолированного поражения регионарных лимфоузлов всем пациентам должна выполняться радикальная лимфодиссекция. Удаление только пораженного лимфоузла является недостаточным объемом операции [II–III,C].
При наличии транзиторных метастазов или неоперабельных первичных опухолей конечностей может быть применена изолированная регионарная перфузионная терапия с включением мелфалана и фактора некроза опухоли (TNF) [II–III,C]. Данная терапия требует расширенного хирургического вмешательства и должна быть использована в отдельных лечебных учреждениях, имеющих опыт проведения подобного лечения. Лучевая терапия может использоваться в качестве альтернативы, хотя не существует четких данных о ее положительном влиянии на результаты лечения [V,D].
Лечение диссеминированных стадий (стадия IV; классификация AJCC 2002 г.)
Преимущественно лечение должно проводится в рамках клинических исследований. Однако не все пациенты c отдаленными метастазами меланомы могут в них участвовать. В этих случаях в качестве паллиативной терапии распространенного процесса с метастазами в нескольких различных анатомических областях для начала можно использовать хорошо переносимые цитостатики, такие как дакарбазин (DTIC), таксаны, фотемустин и др., а также цитокины (интерферон, интерлейкин-2) или их комбинации. Не cуществует стандартной терапии. Однако в таких ситуациях дакарбазин рассматривается как препарат выбора. При агрессивном метастатическом процессе многокомпонентная полихимиотерапия [C], включающая паклитаксел и карбоплатин или цисплатин, виндезин и дакарбазин дают частичный ответ и стабилизацию процесса у большого числа пациентов.
Рандомизированных клинических исследований интерлейкина-2 в монотерапии нет.
Некоторые центры до сих пор используют его в качестве первой линии терапии при небольшой массе опухолей. Рандомизированных исследований не выявили улучшения выживаемости при интенсивной терапии ИЛ-2. За последние десятилетия несколько клинических исследований II фазы показали возможность блокады CTLA4, а также ее применение в комбинации с вакцинами или химиотерапией. Лечение с использованием CTLA4 блокады способствовало увеличению выживаемости больных меланомой с метастатическим поражением до двух лет и больше. Однако эти перспективные результаты должны быть подтверждены рандомизированными клиническими исследованиями III фазы (таблица №2).
Хирургическое удаление висцеральных метастазов может быть проведено в отдельных случаях у больных с хорошим соматическим статусом и изолированным опухолевым поражением.
Возможности паллиативной лучевой терапии рассматриваются при наличии симптомов поражения головного мозга или локализованного поражения костей.
Наблюдение за больными с локальными и локорегионарными стадиями
Пациенты и члены их семей (особенно маленькие дети) должны быть предупреждены о необходимости регулярного осмотра кожи и лимфоузлов, а также о необходимости избегать появление солнечных ожогов или продолжительного воздействия искусственного UV-излучения без защитных средств. Пациенты должны быть предупреждены о повышенном риске развития заболевания у членов их семей [B].
Повторное заболевание развивается у 8% пациентов в течение 2-х лет после выявления первичной меланомы. Пациенты с меланомой кожи имеют повышенный риск развития других опухолей кожи. У пациентов со злокачественным лентиго вероятность развития других опухолей кожи в течение 5 лет достигает 35%.
Больные меланомой после первичного лечения активно мониторируются с целью более раннего выявления рецидива или повторной опухоли.
В настоящее время нет единого мнения в отношении необходимой частоты наблюдения за больными и рекомендуемого объема обследования. Не существует достаточных оснований для рекомендации регулярного проведения анализов крови, радиографического обследования с включением УЗИ, КТ и ПЭТ исследования вне протоколов по изучению адъювантной терапии и наблюдения за больными.
Больные с наследственным или спорадическим синдромом диспластического невуса имеют высокий риск и должны наблюдаться в течение жизни.
Рекомендации по наблюдению за пациентами строятся в зависимости от риска рецидива заболевания.
Клинический осмотр рекомендуется проводить каждые 3 месяца в течение первых 3 лет и далее каждые 6-12 месяцев. Поскольку пациенты с первичной опухолью методов исследования или специфических анализов крови при наблюдении за больными.
Перечень нормативных актов, вводящих в действие стандарты медицинской помощи онкологическим больным
Приказ Минздравсоцразвития РФ от 14.11.2007 № 704
Приказ Минздравсоцразвития РФ от 09.01.2007 № 9
Приказ Минздравсоцразвития РФ от 09.01.2007 № 8
Приказ Минздравсоцразвития РФ от 09.01.2007 № 7
Приказ Минздравсоцразвития РФ от 09.01.2007 № 10
Приказ Минздравсоцразвития РФ от № 882
Приказ Минздравсоцразвития РФ от 06.12.2006 №828
Приказ Минздравсоцразвития РФ от 06.12.2006 № 827
Приказ Минздравсоцразвития РФ от 06.12.2006 № 826
Приказ Минздравсоцразвития РФ от 29.11.2006 № 817
Приказ Минздравсоцразвития РФ от 29.11.2006 № 816
Приказ Минздравсоцразвития РФ от 29.11.2006 № 815
Приказ Минздравсоцразвития РФ от 29.11.2006 № 814
Приказ Минздравсоцразвития РФ от 29.11.2006 № 813
Приказ Минздравсоцразвития РФ от 29.11.2006 № 812
Приказ Минздравсоцразвития РФ от 29.11.2006 № 811
Приказ Минздравсоцразвития РФ от 29.11.2006 № 810
Приказ Минздравсоцразвития РФ от 29.11.2006 № 809
Приказ Минздравсоцразвития РФ от 29.11.2006 № 808
Приказ Минздравсоцразвития РФ от 29.11.2006 № 807
Приказ Минздравсоцразвития РФ от 29.11.2006 № 806
Приказ Минздравсоцразвития РФ от 29.11.2006 № 805
Приказ Минздравсоцразвития РФ от 29.11.2006 № 804
Приказ Минздравсоцразвития РФ от 20.11.2006 № 784
Приказ Минздравсоцразвития РФ от 20.11.2006 № 780
Приказ Минздравсоцразвития РФ от 20.11.2006 № 779
Приказ Минздравсоцразвития РФ от 20.11.2006 № 782
Приказ Минздравсоцразвития РФ от 20.11.2006 № 783
Приказ Минздравсоцразвития РФ от 20.11.2006 № 781
Приказ Минздравсоцразвития РФ от 20.11.2006 № 778
Приказ Минздравсоцразвития РФ от 20.11.2006 № 777
Приказ Минздравсоцразвития РФ от 20.11.2006 № 776
Приказ Минздравсоцразвития РФ от 20.11.2006 № 774
Приказ Минздравсоцразвития РФ от 20.11.2006 № 773
Приказ Минздравсоцразвития РФ от 20.11.2006 № 775
Приказ Минздравсоцразвития РФ от 20.11.2006 № 771
Приказ Минздравсоцразвития РФ от 09.10.2006 № 700
Приказ Минздравсоцразвития РФ от 09.10.2006 № 699
Приказ Минздравсоцразвития РФ от 21.07.2006 № 562
Приказ Минздравсоцразвития РФ от 21.07.2006 № 556
Приказ Минздравсоцразвития РФ от 21.07.2006 № 570
Приказ Минздравсоцразвития РФ от 21.07.2006 № 566
Приказ Минздравсоцразвития РФ от 21.07.2006 № 565
Приказ Минздравсоцразвития РФ от 21.07.2006 № 568
Приказ Минздравсоцразвития РФ от 21.07.2006 № 554
Приказ Минздравсоцразвития РФ от 21.07.2006 № 549
Приказ Минздравсоцразвития РФ от 06.07.2006 № 526
Приказ Минздравсоцразвития РФ от 06.07.2006 № 514
Приказ Минздравсоцразвития РФ от 14.06.2006 № 488
Приказ Минздравсоцразвития РФ от 05.06.2006 № 456
Приказ Минздравсоцразвития РФ от 02.06.2006 № 453
Приказ Минздравсоцразвития РФ от 02.06.2006 № 450
Приказ Минздравсоцразвития РФ от 02.06.2006 № 447
Приказ Минздравсоцразвития РФ от 02.06.2006 № 446
Приказ Минздравсоцразвития РФ от 02.06.2006 № 448
Приказ Минздравсоцразвития РФ от 31.05.2006 № 437
Приказ Минздравсоцразвития РФ от 30.05.2006 № 428
Приказ Минздравсоцразвития РФ от № 427
Приказ Минздравсоцразвития РФ от 26.05.2006 № 398
Приказ Минздравсоцразвития РФ от 22.05.2006 № 378
Приказ Минздравсоцразвития РФ от 22.05.2006 № 377
Приказ Минздравсоцразвития РФ от 22.05.2006 № 375
Приказ Минздравсоцразвития РФ от 22.05.2006 № 379
Приказ Минздравсоцразвития РФ от 22.05.2006 № 374
Приказ Минздравсоцразвития РФ от 22.05.2006 № 373
Приказ Минздравсоцразвития РФ от 22.05.2006 № 372
Приказ Минздравсоцразвития РФ от 22.05.2006 № 376
Приказ Минздравсоцразвития РФ от 22.05.2006 № 371
Приказ Минздравсоцразвития РФ от 22.05.2006 № 369
Приказ Минздравсоцразвития РФ от 22.05.2006 № 370
Приказ Минздравсоцразвития РФ от 07.04.2006 № 263
Приказ Минздравсоцразвития РФ от 07.04.2006 № 262
Приказ Минздравсоцразвития РФ от 07.04.2006 № 261
Приказ Минздравсоцразвития РФ от 07.04.2006 № 260
Приказ Минздравсоцразвития РФ от 07.04.2006 № 259
Приказ Минздравсоцразвития РФ от 04.04.2006 № 243
Приказ Минздравсоцразвития РФ от 04.04.2006 № 241
Приказ Минздравсоцразвития РФ от 28.03.2006 № 205
Приказ Минздравсоцразвития РФ от 28.03.2006 № 204
Приказ Минздравсоцразвития РФ от 28.03.2006 № 203
Приказ Минздравсоцразвития РФ от 28.03.2006 № 202
Приказ Минздравсоцразвития РФ от 02.03.2006 № 133
Приказ Минздравсоцразвития РФ от 02.03.2006 № 131
Приказ Минздравсоцразвития РФ от 14.02.2006 № 79
Приказ Минздравсоцразвития РФ от 09.02.2006 № 74
Приказ Минздравсоцразвития РФ от 01.12.2005 № 749
Приказ Минздравсоцразвития РФ от 01.12.2005 № 747
Приказ Минздравсоцразвития РФ от 01.12.2005 № 748
Приказ Минздравсоцразвития РФ от 01.12.2005 № 746
Приказ Минздравсоцразвития РФ от 01.12.2005 № 742
Приказ Минздравсоцразвития РФ от 01.12.2005 № 741
Приказ Минздравсоцразвития РФ от 01.12.2005 № 743
Приказ Минздравсоцразвития РФ от 01.12.2005 № 736
Приказ Минздравсоцразвития РФ от 01.12.2005 № 745
Приказ Минздравсоцразвития РФ от 01.12.2005 № 733
Приказ Минздравсоцразвития РФ от 01.12.2005 № 744
Приказ Минздравсоцразвития РФ от 01.12.2005 № 739
Приказ Минздравсоцразвития РФ от 01.12.2005 № 740
Приказ Минздравсоцразвития РФ от 01.12.2005 № 738
Приказ Минздравсоцразвития РФ от 01.12.2005 № 737
Приказ Минздравсоцразвития РФ от 12.09.2005 № 564
Приказ Минздравсоцразвития РФ от 07.12.2004 № 303
Приказ Минздравсоцразвития РФ от 22.11.2004 № 233
Приказ Минздравсоцразвития РФ от 22.11.2004 № 231
Анти-CTLA4 – моноклональное антитело, блокирующее антиген цитотоксических Т-лимфоцитов 4 типа
Анти-PD-L - моноклональное антитело, блокирующее лиганд(ы) рецептора программируемой смерти 1
Анти-PD1 – моноклональное антитело, блокирующее рецептор программируемой смерти 1
БСЛУ - биопсия сторожевого лимфатического узла
БСЛУ – биопсия сторожевого лимфатического узла
ВОЗ – всемирная организация здравоохранения
КТ – компьютерная томография
МК – меланома кожи
МКА – моноклональные антитела
МКБ-10 – международная классификация болезней, 10 пересмотр
МРТ – магниторезонансная томография
ПЭТ – позитронно-эмиссионная томография
ПЭТ-КТ – позитронно-эмиссионная томография, свомещенная с компьютерной томографией
УЗДГ – ультразвуковая допплерография
УЗИ – ультразвуковое исследование
AJCC – American Joint Committee on Cancer
BRAF - человеческий ген (прото-онкоген), который кодирует белок серин-треониновую протеинкиназу B-Raf
BRAF V600 – мутация в гене BRAF в 600 позиции 15 экзона с заменой нуклеотида, кодирующего валин на другую аминокислоту (чаще всего на нуклеотид, кодирующий глутаминовую кислоту V600E)
CKIT - Рецептор фактора роста тучных и стволовых клеток (SCFR), или белковая тирозинкиназа Kit (CD117) — рецепторная тирозинкиназа, продукт гена KIT
CTLA4 – антиген цитотоксических Т-лимфоцитов 4 типа (также известен как СD152) (выполняет функции рецептора, лигандом служит молекула B7.1 или B7.2)
ECOG – восточная кооперированая онкологическая группа
iBRAF – ингибитор мутантного белка BRAF (малая молекула, блокирующая тирознкиназу BRAF)
iMEK – ингибитор немутатного белка MEK (малая молекула, блокирующая тирознкиназу МЕК)
MEK – внутриклеточная сигнальная молекула (протеинкиназа, также известная как MAPK/ERK киназа)
PD-L1,2 – лигадн рецептора программируемой смерти 1 или 2
PD1 – рецептор программируемой смерти 1
UICC – Union International Contre Le Cancer (Union International for Cancer Control)
1. 2016 Клинические рекомендации "Меланома кожи" (Ассоциация онкологов России, Ассоциация специалистов по проблемам меланомы).
Алгоритм лечения
Медикаментозная терапия
- Для определения показаний к назначению адъювантной терапии рекомендуется оценить риск прогрессирования и смерти от меланомы кожи после радикального хирургического лечения . Для оценки риска рекомендуется использовать классификацию TNM AJCC/UICC 2009 которая включает в себя основные прогностические факторы (см. также таблицу 6).
Уровень убедительности рекомендаций - A (уровень достоверности доказательств – Ia)
- Рекомендуется предлагать пациентам с высоким и промежуточным риском прогрессирования после радикального хирургического лечения (т.е. больными со стадиями IIВ–III, т.е. при толщине опухоли по Breslow 2,01-4,0 мм с изъязвлением поверхности [T3b] или при толщине по Breslow 4,01 мм и более вне зависимости от наличия изъязвления [T4a-b], или при наличии поражения регионарных лимфоузлов (см. таблицу 6)) при отсутствии противопоказаний адъювантную иммунотерапию, информируя пациента о потенциальных преимуществах и ограничениях данного метода лечения.
Уровень убедительности рекомендаций - A (уровень достоверности доказательств – Ia)
К настоящему моменту показано, что существует эффективное адъювантное лечение меланомы кожи препаратами рекомбинантного интерферона альфа 2 a,b (ИФН альфа) и МКА блокаторами рецептора CTLA4 (ипилимумаб). Результаты последнего метаанализа 14 международных рандомизированных исследований, проведенного в 2009 году, продемонстрировали снижение относительного риска смерти на 11% (95% ДИ 0,83-0,96; Р=0,002), а относительного риска прогрессирования на 18% (95% ДИ 0,77-0,87; Р лечения /наблюдения. Результаты нескольких крупных проспективных рандомизированных исследований свидетельствуют, что использование рекомбинантного ИФН альфа приводит к статистически значимому увеличению медианы безрецидивной выживаемости больных МК II-III стадий на 9-11 мес. Увеличение 5-летней безрецидивной выживаемости на фоне терапии интерфероном по сравнению с наблюдением составляет 9-11%. Эффект рекомбинантного ИНФ альфа на общую выживаемость больных менее очевиден и подтвержден данными двух исследований и одного метаанализа. Результаты недавно проведенного исследования EORTC 18071 продемонстрировали, что ипилимумаб в дозе 10 мг/кг достоверно увеличивает общую выживаемость, выживаемость без прогрессирования, время до появления отдаленных метастазов. Снижение риска смерти при применении ипилимумаба составляет 28%, снижение риска появления отдаленных метастазов и прогрессирования 24%. Пятилетняя общая выживаемость, пятилетняя выживаемость без отдаленных метастазов и пятилетняя выживаемость без прогрессирования составляют 65% в и 54%, 48% и 39%, 41% и 30% соответственно в группе ипилимумаба и в группе плацебо. Частота иммунно-опосредованных нежелательных явлений в группе ипилимумаба существенно выше. Прямое сравнение двух лекарственных препаратов (ИФН альфа и ипилимумаба) в настоящее время продолжается (NCT01274338).
Не рекомендуется в рутинной практике (вне рамок клинических исследований) в адъювантном режиме использовать другие препараты, кроме препаратов ИФН альфа, включая ипилимумаб.
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - IV)
- Для пациентов, радикально оперированных по поводу отдаленных метастазов меланомы кожи, в настоящее время не разработано. Рекомендовано проводить таким пациентам динамическое наблюдение или предлагать участие в клинических исследованиях (если таковые имеются).
Уровень убедительности рекомендаций - С (уровень достоверности доказательств - IV)
- Не рекомендуется проводить адъювантную терапию ИФН альфа больным МК благоприятного прогноза, имеющим низкий риск прогрессирования заболевания (IA, IB, IIA стадии).
Уровень убедительности рекомендаций - В (уровень достоверности доказательств – IIa)
- Не рекомендуется проводить адъювантную терапию ИФН альфа больным МК, у который риски, связанные с развитием нежелательных явлений на фоне применения ИФН, перевешивают ожидаемую пользу.
Уровень убедительности рекомендаций - В (уровень достоверности доказательств – IIa)
Учитывая, что проведение иммунотерапии ИФН альфа сопряжено с известными рисками нежелательных явлений, следует выделить группу пациентов, которым это лечение противопоказано. После анализа данных литературы эксперты пришли к выводу, что риск превосходит пользу от назначения ИФН альфа в следующих случаях (но не ограничивается ими):
- Тяжелая депрессия
- Цирроз печени любой этиологии
- Аутоиммунные болезни
- Выраженная (степ. 3-4 поCTCAEver. 3.0) органная недостаточность (сердечная, печеночная, почечная и др.)
- Беременность или планируемая беременность
- Псориаз
- Неспособность пациента адекватно выполнять назначения врача
В связи с этим, эксперты рекомендуют перед назначением адъювантной иммунотерапии интерфероном исключить наличие у пациентов перечисленных противопоказаний, при необходимости прибегнув к консультации специалистов (терапевта, психиатра, дерматолога и т.д.). Следует также учесть противопоказания к назначению препарата, указанные производителем в инструкции по применению.
Данные по безопасности и эффективности адъювантного применения ИФН альфа при меланоме кожи у лиц моложе 18 лет ограничены единичными наблюдениями, поэтому эксперты не рекомендуют назначать ИФН данной категории больных.
- Рекомендовано начинать адъювантную иммунотерапию в сроки не позже 9 недель с момента хирургического лечения после полного заживления послеоперационной раны. Не рекомендуется начинать адъювантное лечение в том случае, если с момента операции прошло более 9 недель.
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - IB)
- При удовлетворительной переносимости (и отсутствии признаков прогрессирования основного заболевания) максимальная рекомендуемая длительность лечения составляет 12 месяцев.
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - IB)
- В рутинной практике использовать режимы адъювантного лечения меланомы кожи, приведенные в таблице 5.
Уровень убедительности рекомендаций - A (уровень достоверности доказательств - Ia)
Таблица 5. Рекомендуемые режимы иммунотерапии для адъювантного лечения меланомы кожи
Индукционная фаза
Поддерживающая фаза
Интерферон альфа 2b 20 млн/м 2 в/в в 1–5 дни × 4 нед.
Читайте также:

