Среди детей страдающих лимфогранулематозом преобладают

- Суть патологии
- Причины развития
- Виды заболевания
- Симптомы
- Методы диагностики
- Тактика лечения
- Прогноз
Суть патологии
Все лимфоузлы состоят из лимфоидной ткани. Ее островки также имеются в селезенке, стенке кишечника, легких, коже. При лимфогранулематозе происходит злокачественное перерождение этой ткани. В ней образуются гранулемы — участки неконтролируемого разрастания.
Заболевание впервые описал и подробно изучил британский врач Томас Ходжкин. Поэтому второе название болезни — лимфома Ходжкина. Встречается достаточно редко, в 2 случаях на 50000 человек ежегодно. Однако среди всех злокачественных заболеваний крови лимфогранулематоз занимает второе место.
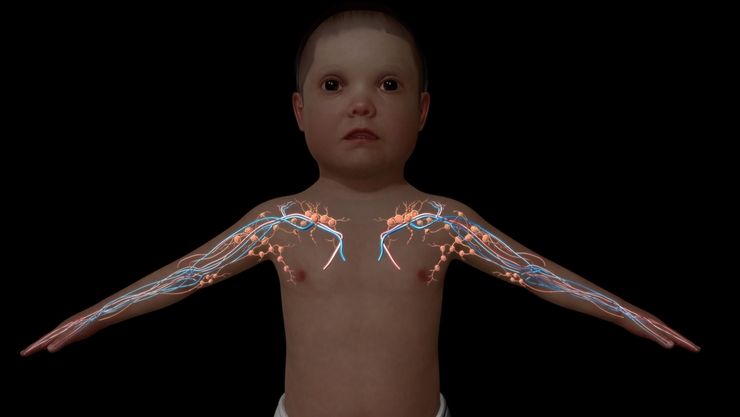
Лимфогранулематоз у детей первично поражает лимфатические узлы, затем внутренние органы
Причины развития
Точная причина возникновения лимфогранулематоза у детей неизвестна, имеются лишь различные предположения:
- Вирусная теория считает пусковым фактором лимфомы перенесенный инфекционный мононуклеоз. Это заболевание вызвано вирусом Эпштейна-Барр, поражает лимфоидную ткань. У детей с лимфомой выявляются антитела к этому вирусу, а также его генетический материал. Также болезнь часто развивается на фоне ВИЧ-инфекции.
- В пользу наследственной теории появления ходжкинской лимфомы говорит значительная частота болезни у близких родственников. При обследовании выявляются генетические маркеры заболевания.
- Иммунологическая теория объясняет возникновение заболевания нарушением созревания лимфоцитов. Значение имеет перенос патологически измененных клеток от матери к плоду через кровь.
- Токсическая теория указывает среди возможных причин развития болезни отравление химическими веществами, лекарственными препаратами, воздействие излучения.
Первичный очаг появляется в одном лимфоузле — чаще это шейный или подключичный. Запуск патологического процесса происходит в условиях иммунодефицита со снижением количества Т-лимфоцитов. Измененные лимфоциты носят название клеток Березовского-Рида-Штернберга. Они обнаруживаются только при лимфогранулематозе. Опухоль распространяется путем метастазирования через лимфу и кровь.
Виды заболевания
Лимфому Ходжкина классифицируют по различным признакам. О локальной или изолированной форме заболевания говорят, когда поражается только одна группа лимфоузлов. Если страдают разные области тела, вовлекаются внутренние органы, констатируют генерализованный вариант.
В зависимости от степени распространённости заболевания выделяют четыре стадии лимфогранулематоза:
- 1 стадия — опухоль находится в лимфатических узлах одной области (I) или в одном органе за пределами лимфатических узлов.
- 2 стадия — поражение лимфатических узлов в двух и более областях по одну сторону диафрагмы (вверху, внизу) (II) или органа и лимфатических узлов по одну сторону диафрагмы (IIE).
- 3 стадия — поражение лимфатических узлов по обе стороны диафрагмы (III), сопровождающееся или нет поражением органа (IIIE), или поражение селезенки (IIIS), или всё вместе.
- Стадия III(1) — опухолевый процесс локализован в верхней части брюшной полости.
- Стадия III(2) — поражение лимфатических узлов, расположенных в полости таза и вдоль аорты.
- 4 стадия — заболевание распространяется помимо лимфатических узлов на внутренние органы: печень, почки, кишечник, костный мозг и др. с их диффузным поражением

Первые симптомы лимфогранулематоза часто неспецифичны и напоминают другие заболевания
Симптомы
Проявления лимфогранулематоза разнообразны. Дебютировать заболевание может с неспецифических симптомов или с признаков прямого поражения лимфоузлов. Неспецифическое начало заболевания включает:
- чрезмерную потливость, особенно по ночам;
- периодическое повышение температуры до 38-39 градусов;
- повышенную утомляемость;
- отсутствие аппетита.
Подобное состояние у ребенка возникает при первичном туберкулезе, что служит причиной диагностических ошибок.
У части маленьких пациентов лимфома начинается с увеличения шейных или подключичных узлов. Они плотные, подвижные, не спаяны с кожей и окружающими тканями. При ощупывании лимфоузлы безболезненные.
Если первично поражаются внутригрудные узлы, у ребенка наблюдается сухой кашель, приступы одышки, затруднение глотания. Поражение лимфоузлов брюшной полости сопровождается мезаденитом. У ребенка возникает боль в животе, тошнота, отекают ноги.
К симптомам лимфогранулематоза относят поражение внутренних органов. Чаще страдают легкие — развивается затяжная пневмония, плеврит. Поражение костей и суставов приводит к искривлению позвоночника, болям в конечностях. Разрастание атипичных клеток в костном мозге вызывает угнетение кроветворения — анемию, снижение уровня лейкоцитов и тромбоцитов. Поражение лимфоидных островков в стенке кишечника вызывает расстройство стула, кровотечения. Повреждение спинного мозга приводит к параличу конечностей. При лимфогранулематозе из-за нарушения иммунитета часто развиваются вторичные инфекции, имеющие вирусное, грибковое, протозойное и бактериальное происхождение.
Методы диагностики
Установить диагноз лимфогранулематоза по одному только анализу крови нельзя. Единственный критерий ходжкинской лимфомы — обнаружение клеток Березовского в ткани лимфоузлов или внутренних органов. Чтобы получить образец ткани, делают пункцию, лучше всего из нескольких узлов.
Общий и биохимический анализ крови назначают для определения влияния болезни на организм. Уточняют степень анемии, поражения печени и селезенки. Для определения повреждения внутренних органов проводят рентгенографию, УЗИ, компьютерную томографию.
Согласно клиническим рекомендациям, диагноз лимфогранулематоза может быть подтвержден только обнаружением клеток Березовского-Рида-Штернберга
Тактика лечения
Ходжкинская лимфома поддается полному излечению, особенно если она выявлена на ранней стадии. Клинические рекомендации по терапии лимфогранулематоза указывают на важность комплексного подхода. Используют лучевую терапию, химиопрепараты, хирургическое вмешательство в разных комбинациях.
На ранней стадии заболевания, с поражением одной группы лимфатических узлов или одного внутреннего органа, оптимальным способом лечения является лучевая терапия. Иногда предварительно удаляют пораженные группы узлов и селезенку хирургическим путем. Облучению подвергают как патологически измененные, так и внешне здоровые лимфоузлы.
Доза облучения определяется в зависимости от возраста ребенка и выраженности патологических изменений.
При массивном поражении лимфоузлов рекомендуется ступенчатая терапия. Сначала воздействуют только на поврежденные узлы. Затем проводят облучение всех групп. В последующем на 2-3 года назначают химиотерапию.
При генерализованном поражении назначают несколько циклов химиотерапии. По достижении положительного результата проводят облучение и симптоматическую терапию.
Выделяют несколько вариантов исхода:
- полное выздоровление — отсутствие клинических признаков болезни и клеток Березовского на протяжении месяца после окончания терапии;
- частичное выздоровление — подавление клинических признаков, уменьшение размеров узлов более чем на 50%;
- отсутствие эффекта.
Последний вариант обычно наблюдается при позднем начале лечения, генерализованной форме заболевания.
Прогноз
Терапия на начальной стадии болезни способствует тому, что у 90% больных отмечается отсутствие рецидивов. На последней стадии с генерализацией процесса успешность лечения отмечается у 45% пациентов.
Факторы, способствующие неблагоприятному прогнозу:
- острое развитие заболевания;
- размеры лимфатических узлов более 5 см;
- поражение трех и более групп одновременно;
- поражение нескольких внутренних органов.
Рецидив заболевания может быть спровоцирован невыполнением врачебных рекомендаций, тяжелой физической нагрузкой, беременностью.
Лимфогранулематоз — достаточно редкое, но серьезное заболевание у детей. Его коварство кроется в неспецифичной симптоматике, что затрудняет постановку диагноза. Лечение, проведенное на ранней стадии, в 90% случаев приводит к выздоровлению.

Что такое лимфогранулематоз у детей

Микропрепарат с атипичными клетками
Лимфогранулематоз — это онкологическое заболевание лимфатических тканей, которое чаще всего возникает у детей 12-15 лет. Болезнь поражает в первую очередь отдельные лимфатические узлы и большие их скопления (внутригрудные, средостения, брюшной полости, шейные), затем в патологический процесс вовлекаются одновременно несколько групп лимфоузлов, болезнь начинает нарушать работу внутренних органов.
Лимфогранулематоз развивается из-за появления в организме злокачественных клеток:
- крупных мононуклеаров Ходжкина;
- клеток Рид-Штернберга.
Эти клетки представляют из себя мутировавшие В-лимфоциты иммунной системы, они образуются в пораженном болезнью красном костном мозге. После попадания в кровь мутировавшие клетки, как и их нормальные предшественники, мигрируют в лимфатические узлы и оседают там.
В-лимфоциты — это здоровые иммунные клетки крови, они образуются в красном костном мозге и не способны к самостоятельному делению, потому быстро гибнут после выполнения своих функций. Злокачественно перерожденные В-лимфоциты (клетки Ходжкина и Рид-Штернберга) не только способны к самостоятельному делению, но размножаются чрезвычайно быстро, вызывая значительное увеличение лимфатических узлов.
Что происходит при лимфогранулематозе

При лимфогранулематозе лимфоузлы начинают увеличиваться из-за появления в них опухолевых клеток. Нормальная лимфоидная ткань подавляется опухолевой, узел уже не выполняет свою иммунную функцию, но продолжает расти. Размеры таких опухолей во много раз превосходят величину физиологически увеличенных лимфоузлов.
Причины лимфогранулематоза у детей

Не последнюю роль играет вирус Эпштейна-Барра
Точные причины возникновения лимфогранулематоза пока не выяснены. Болезнь возникает из-за того, что в красном костном мозге (главном образующем кровь органе) появляются опухолевые клетки.
Мутация (перерождение) здоровых клеток в опухолевые по разным теориям может быть вызвана:
- наследственным генетическим дефектом;
- влиянием ионизирующего излучения (радиации);
- влиянием онкогенных химических веществ;
- вирусными инфекциями (особенно инфицирование герпетическим вирусом Эпштейна-Барр).
Инфекция вирусом Эпштейна-Барр протекает в форме мононуклеоза — заболевания, поражающего лимфатические узлы, печень, селезенку. Передается болезнь воздушно-капельным и контактно-бытовым путем, заболевают чаще всего подростки 12-15 лет, что позволило связать перенесенный мононуклеоз с возникновением у детей лимфогранулематоза.
Симптомы и признаки

Болезнь сопровождается повышением температуры тела
Очень часто болезнь начинается бессимптомно и обнаруживается уже в далеко зашедшей форме. Однако при внимании к состоянию здоровья ребенка возможно заметить первые признаки лимфогранулематоза:

Кашель может свидетельствовать о далеко зашедшем процессе
Сложность ранней диагностики заключается в том, что на первых этапах болезни лимфоузлы увеличены непостоянно, они могут быстро уменьшаться на длительный срок. Это маскирует болезнь под нормальный физиологический процесс увеличения и уменьшения лимфатических узлов при инфекции.
К признакам далеко зашедшего заболевания относятся:
- постоянно повышенная температура тела;
- проливной пот ночью;
- сухой кашель, затрудненность дыхания;
- значительные потери в массе тела.

Заболевание ослабляет иммунитет
Также из-за угнетения иммунной системы ростом опухоли организм ребенка могут поразить следующие инфекции:
- опоясывающий лишай;
- токсоплазмоз;
- пневмоцистная пневмония;
- кандидоз;
- дисбактериоз кишечника;
- бактериальный и вирусный менингит.
Для инфекционных болезней в данном случае будет характерно затяжное течение, обычные лекарственные средства часто оказываются недостаточно эффективны для подавления размножения бактерий или вирусов.
Диагностика лимфогранулематоза у детей

Лабораторные тесты показывают результаты с отклонениями
Диагностика включает в себя целый ряд последовательных исследований:
- Развернутый лабораторный анализ крови;
- УЗИ органов брюшной полости;
- Рентгенография грудной клетки;
- Магнитно-резонансная томография (МРТ-исследование);
- Биопсия костного мозга с последующим гистологическим исследованием;
- Биопсия пораженного лимфатического узла с исследованием на атипичные клетки;
Объем исследований могут быть расширен врачом-онкологом в зависимости от выявляемой стадии онкологического процесса.
Лечение лимфогранулематоза у детей

Лучевая терапия на ранних сроках дает положительный результат
При раннем выявлении лимфогранулематоза возможно лечение не запущенной формы болезни только методами лучевой терапии. При этом в большинстве случаев облучению подвергается не весь организм, а только пораженные болезнью области с большим скоплением лимфатических узлов. Для снижения воздействия радиации на здоровые клетки применяют специальные вещества-радиопротекторы.
Для увеличения эффекта от лучевой терапии и при далеко зашедших формах болезни дополнительно применяется терапия противоопухолевыми препаратами. В этом случае лечение длится около 6 месяцев, прием препаратов носит прерывистый характер.
В тяжелых случаях возможна пересадка костного мозга от близкого родственника либо подходящего донора. Для этого собственный красный костный мозг больного, являющийся источником опухолевого процесса, предварительно уничтожается при помощи комбинации ионизирующего излучения и лекарственных средств.
Прогноз

Прогноз зависит от стадии заболевания
При выявлении болезни на ранних стадиях (1 и 2) и без осложнений прогноз благоприятный в большинстве случаев. Больные хорошо отвечают на лучевую терапию, наступающая ремиссия (улучшение) может быть более 10 лет, иногда пожизненной.
Прогноз относительно благоприятный при стадии 1 или 2 с имеющимися осложнениями: поражением опухолью одного внутреннего органа, распространением опухоли лимфоузлов на две и более области тела. Больные также в большинстве случаев достигают длительной ремиссии после лучевой терапии, часто для этого требуется комбинация ее с приемом противоопухолевых препаратов.
Неблагоприятный прогноз имеется при выявлении болезни на 3 или 4 стадии, когда в процесс вовлечены лимфатические узлы брюшной и грудной полости, а также внутренние органы. В этом случае иногда бывает показана пересадка красного костного мозга.
Профилактика

Здоровый образ жизни полезен каждому!
Избежать инфицирования вирусом Эпштейна-Барра поможет соблюдение простых правил личной гигиены:
- Индивидуальное использование посуды и столовых приборов (у ребенка должна быть своя кружка, тарелка и т.д.);
- Регулярное мытье рук с мылом, особенно после посещения общественных мест;
- Недопущение попадания в рот предметов, имевших контакт со слюной посторонних лиц (питье из общей бутылки, доедание продуктов питания за другими).
Профилактика возникновения лимфогранулематоза принципиально не отличается от профилактики любого онкологического заболевания и имеет общеукрепляющий характер. Необходимо следить за рациональным питанием ребенка, соблюдением баланса между учебными занятиями и отдыхом. Психологические проблемы в наиболее уязвимом подростковом возрасте стоит решать при помощи консультаций психолога, в том числе для всей семьи, ведь ничто не подавляет иммунитет так сильно, как конфликты и эмоциональное напряжение.
Среди причин детской смертности в экономически развитых странах, по данным ВОЗ злокачественные новообразования занимают:
третье место;
В структуре смертности детей в возрасте до 14 лет в России злокачественные новообразования занимают:
шестое место.
К особенностям онкопедиатрии относятся:
врожденный характер большинства опухолей;
связь опухолей и пороков развития;
преобладание саркоматозных опухолей;
связь опухолей с трансплацентарным воздействием;
все перечисленное.
У детей в возрасте до 5 лет преобладают следующие злокачественные опухоли:
остеогенная саркома и синовиальная саркома;
рак щитовидной железы;
нейробластома и нефробластома;
все ответы правильные;
правильного ответа нет.
У детей старше 12 лет преобладают опухоли:
остеогенная саркома;
Наиболее частый вид лейкозов у детей:
острый лимфобластный лейкоз;
острый нелимфобластный лейкоз;
Дети какого возраста чаще болеют острым лейкозом?
IV стадия лимфогранулематоза у детей может быть установлена при:
изолированном поражении селезенки;
изолированном поражении печени или костей;
поражении органов с поражением лимфатических узлов или без него;
правильны ответы 1 и 2;
правильны ответы 2 и 3.
Современное лечение лимфогранулематоза у детей включает:
индуктивную полихимиотерапию, консолидирующую лучевую терапию зон первичного поражения, реиндуктивную химиотерапию;
индуктивную полихимиотерапию, консолидирующую лучевую терапию по "радикальной программе", реиндуктивную химиотерапию;
индуктивную полихимиотерапию, консолидирующую лучевую терапию зон первичного поражения
Основным морфологическим критерием для постановки диагноза лимфогранулематоза является:
стертый рисунок строения лимфатического узла;
наличие клеток Березовского — Штернберга;
наличие клеток Ходжкина;
наличие клеток Пирогова — Лангерганса.
Особенности, связанные с лечением детей со злокачественными опухолями:
нарушение топографоанатомических соотношений при многих опухолях в связи с их врожденным характером;
большие оперативные вмешательства у маленьких детей;
высокая чувствительность большинства опухолей у детей к ионизирующему излучению и химиопрепаратам;
повреждающее действие ионизирующего излучения на зоны роста и репродуктивную функцию;
все перечисленное.
Наиболее частыми симптомами рака щитовидной железы у детей являются:
асимметрия шеи;
повышение температуры тела
Для поражения средостения при злокачественных лимфомах у детей характерны следующие рентгенологические признаки:
поражение всех групп внугригрудных лимфатических узлов; Б) наличие обызвествлений;
увеличение только бронхопульмональных лимфатических узлов; Г) затемнение ретростернального пространства;
Д) увеличение только медиастинальных лимфатических узлов;
правильно все перечисленное;
правильно А, Г и Д;
правильно А, Б и Д;
правильно Б, В и Г.
Для доброкачественных опухолей костей у детей характерны следующие рентгенологические признаки:
а) выраженный мягкотканный компонент;
б) мелкоочаговая деструкция;
в) периостальная реакция в виде "спикул";
г) наличие ’’козырька Кодмэна”;
д) вздутие надкостницы;
е) четкие контуры участка деструкции;
ж) истончение коркового слоя.
Все ответы правильны;
правильны три последних признака;
правильны четыре первых признака;
правильны признаки б, г, е, ж.
Наиболее характерный возрастной период для остеогенной саркомы:
от 12 до 20 лет.
Наиболее характерными клиническими проявлениями остеогенной саркомы у детей являются:
боль при ходьбе;
"ночные боли";
повышение температуры тела.
Чаще всего рабдомиосаркомы локализуются в области:
головы и шеи;
Имеется ли различие при выборе тактики химиотерапии у больных параменингеальными опухолями до 3 лет и старше 3 лет:
детям до 3 лет проводят более интенсивную химиотерапию;
детям до 3 лет проводят менее интенсивную химиотерапию;
У 7-летней девочки, здоровой до данного момента, внезапно без какой-либо травмы появились на коже синяки и кровоподтеки. Назовите наиболее вероятный диагноз:
острый лимфобластный лейкоз;
ни одно из указанных.
7-летнюю девочку лихорадит 10 дней. Выявлены генерализованное увеличение лимфатических узлов, гепатоспленомегалия, подкожные кровоизлияния и кровоизлияния в слизистой оболочке полости рта, воспалительный процесс в ротоглотке. Кроме обычных анализов, прежде всего необходимо сделать:
пункцию костного мозга;
биопсию лимфатического узла;
Среди герминогенных опухолей яичников у детей наиболее часто встречаются:
опухоли желточного мешка
При лимфогранулематозе у детей наиболее часто поражаются:
шейные лимфатические узлы;
югулярные лимфатические узлы;
лимфатические узлы средостения;
забрюшинные и паховые лимфатические узлы;
локтевые лимфатические узлы.
Среди детей, страдающих лимфогранулематозом, преобладают:
достоверного различия нет.
Самый частый морфологический вариант лимфосаркомы у детей:
лимфобластный.
Субстрат опухоли при лимфосаркоме содержит:
зрелые малые лимфоциты (В-лимфоциты);
атипичные лимфобласты.
Выберете ранние предвестники наступления бластного криза при хроническом миелолейкозе у детей:
увеличение размеров селезенки;
увеличение размеров печени;
увеличение размеров лимфатических узлов;
индекс удвоения лейкоцитов;
правильны ответы 1 и 4.
Перечислите клинические особенности ювенильного хронического миелолейкоза:
скоротечное развитие заболевания;
частое начало с острых болей в животе;
быстрое нарастание геморрагического синдрома;
увеличение периферических лимфатических узлов;
все перечисленные.
В какой период при остром лимфобластном лейкозе у детей наиболее целесообразна трансплантация костного мозга?
Вторая ремиссия.
Система или орган, которому присуще наиболее частое поражение при остром лейкозе:
б) нервная система;
д) мочевыводящая система;
е) пищеварительная система;
ж) дыхательная система.
все ответы правильны.
Какой из вариантов лейкоза не встречается у детей?
Хронический лимфолейкоз.
Наиболее характерными рентгенологическими признаками при остеогенной саркоме являются:
правильны ответы 1 и 2;
все ответы правильны.
Остеогенная саркома метастазирует в:
паховые лимфатические узлы;
Основные клинические симптомы остеогенной саркомы проявляются в следующей последовательности:
а) нарушение функции конечности;
г) повышение температуры тела;
д) расширенная венозная сеть над опухолью.
При лечении меланомы кожи у детей применяют:
кератолитические жидкости и мази;
правильны ответы 1, 3, 5.
При меланоме кожи у детей выявляются следующие изменения:
анемия, увеличение СОЭ, лейкоцитоз;
положительная реакция на а-фетопротеин;
повышение экскреции катехоламинов с мочой;
правильного ответа нет.
Определение уровня хорионического гонадотропина имеет важное диагностическое значение для диагностики опухолей яичника:
хориокарциномы.
У ребенка установлен диагноз тератобластомы яичника. Ваша лечебная тактика:
операция + химиотерапия;
Больной 16 лет по поводу перекрута ножки опухоли правого яичника произведено удаление правых придатков матки. Гистологически — чистая дисгерминома. Дальнейшая тактика предусматривает:
релапаротомию с удалением матки и левых придатков;
правильны ответы 1 и 2.
У ребенка 2 лет стали возникать боли при дефекации, склонность к запору, дизурические явления. Постепенно появилось недержание кала. При пальцевом исследовании прямой кишки определяется опухоль позади прямой кишки, плотная, неподвижная. Реакция определения а-фетопротеина резко положительная. Ваш диагноз?
Рабдомиосаркома мочевого пузыря.
Тератобластома.
Нейробластома малого таза.
Наиболее частая локализация нейробластомы у детей:
Лимфогранулематоз – злокачественное заболевание лимфатической системы – носит также название “болезнь Ходжкина”. Патологическое размножение клеток лимфоидной ткани сопровождается образованием гранулем (узелков) в лимфатических узлах. Их клеточный состав преимущественно представлен гигантскими опухолевыми клетками и клетками, типичными для воспаления. Первое описание болезни осуществил патологоанатом Т. Ходжкин в 1932-м. Лимфогранулематоз у детей проявляется преимущественно в подростковом возрасте. Если говорить о ранних годах жизни, то болезнь встречается чаще у мальчиков, но в пубертатном периоде соотношение выравнивается.
Лимфогранулематоз у детей – кто в группе риска?
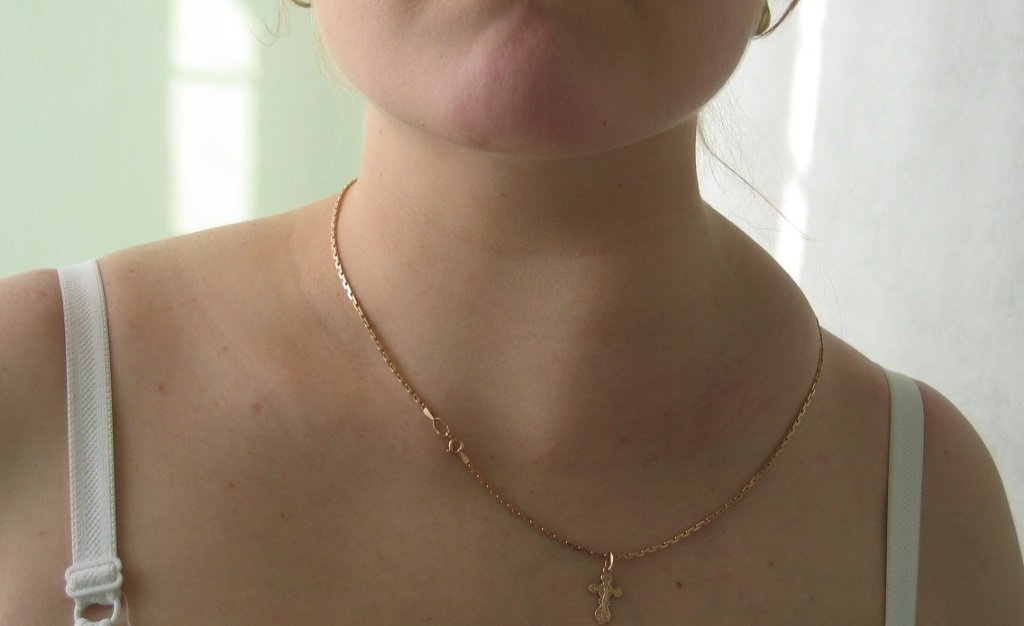
Характерная особенность лифмогранулематоза – это первичное поражение шейных и надключичных лимфоузлов
Данные ВОЗ свидетельствуют о том, что лимфогранулематоз в детском возрасте подтверждается в около 60% случаев при установлении диагноза злокачественной лимфомы. Пик приходится на 2 возрастные группы:
- 5-7 лет;
- 13-15 лет.
Не зарегистрировано ни одного случая болезни до 2-летнего возраста, а до 5 лет такая онкология проявляется редко.
Анализ причин возникновения опухолевой аномалии указывает на следующие три фактора:
- практически в каждом случае в организме был обнаружен вирус Эпштейна-Барра, отмечается, что экспрессия ДНК-1 вируса определяется у около 80% больных до 10 лет;
- на момент развития болезни у подростков сильно подавлена иммунная функция;
- в некоторых случаях прослеживается генетическая связь.
Патогенез лимфогранулематоза представлен прогрессирующим размножением мутировавших клеток с последующим образованием метастазов в лимфоузлах и тканях кровеносных сосудов. Ретикулярные гигантские клетки размножаются очагово, они носят название клеток Березовского-Штернберга и отличаются наличием светлой цитоплазмы и нескольких ядер.
Практически все случаи детского лимфогранулематоза характеризуются вначале безболезненным и бессимптомным течением. На первых стадиях клиническая картина никак не проявлена. Если ребенок регулярно проходит медицинские осмотры, то болезнь может быть выявлена случайно, при обследовании других органов или при получении результатов крови, где отражено катастрофическое снижение Т-лимфоцитов. Сам ребенок на ухудшение самочувствия не жалуется, его активность остается прежней.
В самом начале прогрессирования патологии могут то увеличиваться, то уменьшаться шейные или надключичные лимфоузлы. Затем поражаются паховые и подмышечные узлы. После лимфогранулематоз у детей распространяется на органы и системы: страдает костный мозг, селезенка, печень. На 10% от всех случаев приходится поражение почек и легких.
При множественных и крупных опухолях происходит сдавливание корешков спинномозговых нервов, вследствие чего нарушается работа нервной системы.
Симптоматика и классификация

Ранним симптомом лимфогранулематоза в детском возрасте является повышение температуры тела до 39°
Если доктор подозревает у ребенка лимфогранулематоз, то он соотносит клиническую симптоматику с существующей классификацией патологии. Деление на группы основывается на морфологических, генетических и иммунологических характеристиках организма конкретного пациента.
Исходя из указанных особенностей, выделяют два вида болезни Ходжкина:
- Классическая лимфома.
- Нодулярная с лимфоидным преобладанием.
Классический тип подразделяется на еще три подтипа: смешанно-клеточный, лимфоидно истощенный, нодулярный склероз. Каждый из подвидов имеет свои области поражения, степень агрессивности и фиброза, соотношение мутировавших клеток к здоровым.
Симптомы лимфогранулематоза в зависимости от описанной выше классификации:
- Нодулярная форма с лимфоидным преобладанием. Лабораторное исследование покажет, что ткани опухоли состоят из лимфоцитов и гистиоцитов. Клетки Березовского-Штернберга встречаются редко. При такой форме поражаются лимфатические узлы одной группы, а признаки болезни проявлены слабо.
- Нодулярный склероз. Под микроскопом видно значительное количество клеток Б-Ш, поражение распространяется на разные группы лимфатических узлов на теле ребенка. Это наиболее распространенный вид классической лимфомы.
- Смешанно-клеточный тип. Является вторым по частоте. Лабораторное исследование выявляет большое количество клеток Б-Ш, которые окружены участками фиброза или воспалительными клетками.
- Лимфоидное истощение. Наиболее сложная форма детского лимфогранулематоза. Симптомы проявляются бурно, среди них: лихорадка, множественные поражения лимфатических узлов. Болезнь также затрагивает костный мозг. Лимфоидное истощение очень сложно лечится.
Для каждого из подвидов характерна своя клиническая картина. Часто единственным признаком патологии является увеличение лимфоузлов, а главная особенность при этом — что они не болят, не воспалены, кожа не изменила цвет. Часто доктора ошибочно принимают увеличенные узлы за вторичный признак респираторной вирусной инфекции или какого-либо воспалительного процесса в организме, и назначают лекарственные препараты, которые не приносят никакого результата.
По статистике, в 20% случаев патология затрагивает внутригрудные и брюшные лимфатические узлы. В зависимости от локализации можно выделить следующие симптомы:
- если процесс распространился на грудные узлы, ребенок начинает кашлять (сдавливаются или раздражаются воздухоносные пути);
- давление на магистральные сосуды приводит к компрессии верхней полой вены (из верхней части туловища кровь отходит со сбоями). Это проявляется отеками, кожные покровы становятся синюшными, появляется одышка, нестабильно работает сердце;
- давление лимфоузлов на возвратный нерв приводит к осиплости голосовых связок;
Лимфогранулематоз брюшных лимфоузлов будет проявляться в зависимости от того, какие органы были задеты. К примеру, может развиваться кишечная непроходимость из-за сдавливания кишечника или желтуха, признаки печеночной недостаточности, если поражаются лимфоузлы около печени.
Причины
Причины лимфомы Ходжкина не установлены точно. Медики выделяют несколько факторов, которые влияют на вероятность её возникновения:
- продолжительное воздействие на организм высоких доз радиации. Это может происходить по причине проживания в экологически неблагоприятном регионе или лечения других видов онкологии;
- генетические мутации, которые провоцируют неправильное развитие лимфоидных тканей.
Существует теория, что болезнь Ходжкина может иметь вирусное или туберкулезное происхождение, но научного подтверждения она не получила.
Диагностика

Комплексная диагностика поможет выявить причину патологии
Для выявления данного недуга необходима комплексная диагностика. Она начинается с осмотра больного и сбора анамнеза. Следует понимать, что, поскольку симптомы заболевания не являются специфическими, то поставить диагноз на основании одних лишь жалоб ребенка не удастся. Комплексная диагностика опирается на лабораторные и инструментальные методики.
Безошибочно выявить наличие патологического очага в организме позволяет проведение общего и биохимического анализов крови. Их результаты позволяют установить следующее:
- снижение количества тромбоцитов (тромбоцитопения);
- количество лимфоцитов близко к нулю;
- снижено количество сывороточного железа;
- анемия;
- число лейкоцитов, эозинофилов, нейтрофилов и СОЭ повышено.
Наиболее информативным считается гистологический анализ лимфоузла. О наличии заболевания свидетельствуют следующие отклонения:
- в узле обнаружены некротические очаги;
- происходит замещение лимфоидной ткани другими клетками;
- клеточное ядро по размерам превышает норму;
- клетки Ходжкина присутствуют в большом количестве.
Речь идет о целой группе методик, наиболее результативными из которых являются:
- МРТ и КТ. На сегодняшний день томография является одной из самых информативных методик. Она позволяет исследовать структуру костей и мягких тканей, определив локализацию патологического очага и его размеры.
- Рентгенография. Обладает довольно низкой информативностью, однако эта методика незаменима при выявлении очагов метастазирования.
- УЗИ. Классическая диагностическая методика, позволяющая выявить структуру, размер патологии и определить степень поражения внутренних органов.
Лечение
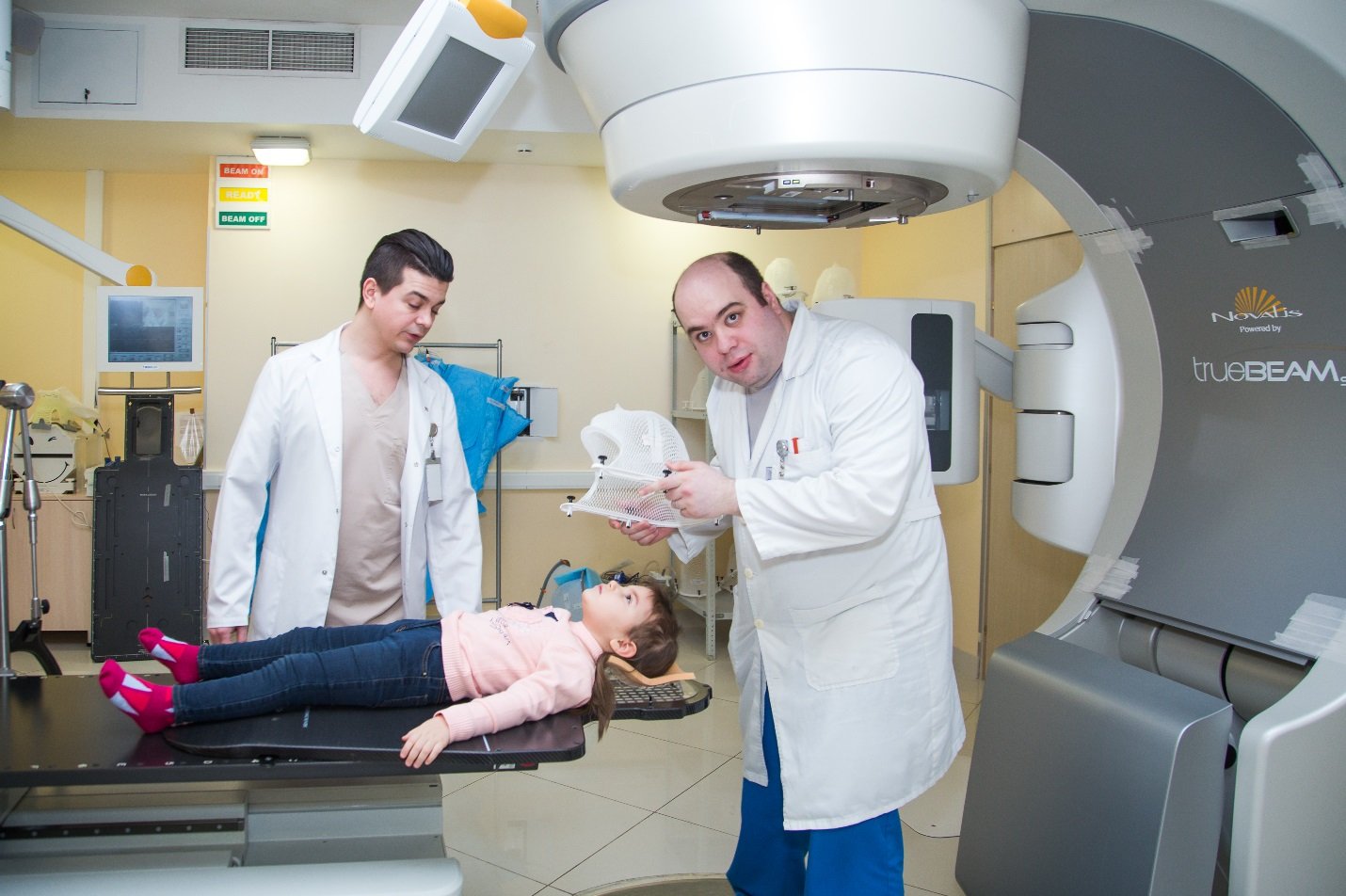
Для лечения лимфогранулематоза применяют лучевую терапию
На данный момент лечение лимфогранулематоза у детей предполагает использование следующих методик:
- Лучевая терапия.
- Химиотерапия.
- Хирургическое вмешательство.
Данная методика предполагает воздействие на раковые клетки медикаментами, которые разрушают патологически измененные ткани. Минусом процедуры является негативное влияние и на здоровые клетки.
Химиотерапия является основой лечения множества онкологических заболеваний. Как правило, она предполагает комплексное использование нескольких препаратов. Для лечения лимфогранулематоза у детей применяются следующие медикаменты:
- Адриамицин;
- Винбластин;
- Блеомицин и др.
Предполагает воздействие на опухоль радиоволнами. Как правило, данная методика применяется вместе с химиотерапией и усиливает эффективность последней. В качестве отдельной процедуры используется крайне редко.
Чаще всего применение лучевой терапии проводится на последних стадиях заболевания.
Предполагает удаление пораженных тканей. Наиболее эффективно на начальных стадиях развития недуга, когда болезнь поразила лишь один-два узла.
После операции за пациентом ведется постоянное наблюдение, чтобы контролировать развитие болезни в динамике. При отсутствии симптомов рецидива другое лечение может не назначаться, а пациент возвращается к полноценной жизни.
Если у ребенка наблюдается рецидив заболевания, то для подавления болезни применяется химиотерапия.
Прогноз

Своевременно начатое лечение увеличивает шансы на благоприятный исход
Доктор может давать какие-либо прогнозы, исходя из клинической картины и стадии, на которой находится болезнь Ходжкина. Если лечение было начато, когда болезнь еще только начала свое развитие, то, по статистике, излечивается полностью 90% больных. На стадии развернутого развития статистика указывает на 70% полностью излечившихся. Но риск рецидива значительно повышается в таком случае.
Неблагоприятные прогнозы устанавливаются в двух случаях:
- рецидив наступил в течение 12 месяцев с периода лечения;
- болезнь плохо поддается терапии и быстро прогрессирует.
На последних стадиях лимфома может перейти в лимфосаркому. Такая онкология прогрессирует стремительно и практически не лечится. Смерть в таком случае наступает спустя несколько месяцев.
Профилактика лимфогранулематоза у детей подразделяется на первичную и вторичную. Для предупреждения заболевания следует укреплять организм и иммунную систему, своевременно лечить инфекционные заболевания, избегать радиационного воздействия.
Суть вторичной профилактики заключается в том, чтобы избежать возникновения рецидива. Для этого ребенок должен находиться под диспансерным наблюдением онколога и регулярно проходить обследование.
Читайте также:

