Список литературы рак яичников
Ранняя диагностика и лечение рака яичников остается одной из самых сложных проблем онкологии. За последнее 10–летие как в России, так и во всем мире наметилась отчетливая тенденция к росту заболеваемости раком яичников. Он стабильно занимает 2–е место в структуре опухолей гинекологической локализации (после рака шейки матки), а по смертности остается на 1–м месте.
По данным мировой литературы, наследственные формы рака яичников обнаруживают только у 5–10% больных. Успехи генной инженерии позволили выявить ряд онкогенов, экспрессия которых ассоциирована с семейными формами рака яичников.
Существует зависимость между частотой опухолей различных морфологических типов и возрастом пациенток. Пик заболеваемости раком яичников отмечается между 60 и 70 годами жизни, но в последнее время он фиксируется на 10–летие раньше.
Рак яичников бывает первичным, вторичным и метастатическим.
Удельная частота первичного рака составляет не более 5%. При первичном раке опухоль формируется из покровного эпителия яичника, следовательно, в ней отсутствует смешение доброкачественных и злокачественных элементов. Первичным раком называют злокачественные опухоли, первично поражающие яичник. По гистологическому строению первичный рак яичников – это злокачественная эпителиальная опухоль железистого или папиллярного строения (рис. 16.19).
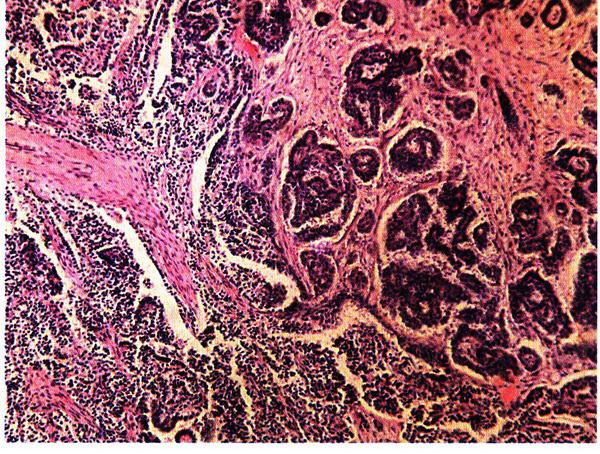
Рис. 16.19. Серозный папиллярный рак яичника (серозная цистаденокарцинома). Окраска гематоксилином и эозином, х 200. Фото О.В. Зайратьянца
Вторичный рак яичников (цистаденокарцинома) встречается наиболее часто и составляет 80–85% всех форм рака яичников; развивается на фоне доброкачественных или пограничных опухолей. Наиболее часто вторичный рак яичников возникает в серозных папиллярных, реже – в муцинозных цистаденомах. К вторичным поражениям яичников относится также эндометриоидная цистаденокарцинома.
Метастатический рак яичников (опухоль Крукенберга) представляет собой метастаз из первичного очага, который чаще всего располагается в желудочно–кишечном тракте, желудке, молочной железе, щитовидной железе, матке. Метастазы из злокачественных опухолей желудочно–кишечного тракта распространяются гематогенным, ретроградно–лимфогенным и имплантационным путями. Метастазы обычно двусторонние. В 60–70% наблюдений возникает асцит. Опухоль растет очень быстро. Макроскопически метастатическая опухоль белесоватая, бугристая, на разрезе нередко волокнистая. Может быть плотной или тестоватой консистенции, что зависит от соотношения стромы и паренхимы опухоли, а также от вторичных изменений в виде отека или некроза. Микроскопически при метастатическом раке определяют перстневидные круглые клетки, наполненные слизью.
В настоящее время принята Единая международная классификация, которая отражает как стадию процесса, так и гистологический тип опухоли.
Стадию опухолевого процесса устанавливают на основании данных клинического обследования и во время операции.
Классификация рака яичников
1. Стадия I – опухоль ограничена одним яичником.
2. Стадия II – опухоль поражает один или оба яичника с распространением на область таза.
3. Стадия III – распространение на один или оба яичника с метастазами по брюшине за пределы таза и (или) метастазы в забрюшинных лимфатических узлах.
4. Стадия IV – распространение на один или оба яичника с отдаленными метастазами.
Диагностика злокачественной опухоли может быть затруднена из–за отсутствия пагогномоничных симптомов на ранних стадиях заболевания. Злокачественные новообразования не имеют явных клинических признаков, отличающих их от доброкачественных опухолей. В связи с этим особого внимания требуют пациентки группы высокого риска по развитию опухолей яичника. Это женщины с нарушением функции яичников, длительно наблюдающиеся по поводу тубоовариальных воспалительных образований, рецидивирующих гиперпластических процессов эндометрия в постменопаузе, ранее оперированные по поводу доброкачественных опухолей яичников, пациентки с нарушением фертильной функции.
При раке яичников, как правило, выражен асцит. Ректовагинальное исследование необходимо для определения инвазии ракового процесса в параректальную и параметральную клетчатку.
Современная диагностика злокачественных опухолей яичников включает трансвагинальную эхографию с применением акустических излучателей, обладающих высокой разрешающей способностью, и ЦДК, которое позволяет визуализировать кровоток органа. Измерение кровотока в систолу и диастолу позволяет судить о резистентности кровотока путем вычисления показателей периферического сосудистого сопротивления.
Эхографически выявляется объемное образование значительных размеров, нередко двустороннее, неправильной формы, с толстой, неровной капсулой, с множественными папиллярными разрастаниями и перегородками (рис. 16.20, 16.21). Перегородки, как правило, неодинаковой величины, в малом тазу и в брюшной полости определяется свободная жидкость (асцит).
При цветовой допплерографии в злокачественных опухолях яичника определяют множество сосудов (зоны неоваскуляризации) как по периферии, так и в центральных структурах опухоли на перегородках и в папиллярных разрастаниях с низкой резистентностью кровотока (ИР ‹0,4) (рис. 16.22, 16.23).
КТ и МРТ. На компьютерных томограммах злокачественные новообразования визуализируются как объемные образования, с неровными, бугристыми контурами, неоднородной внутренней структурой (участки жидкостной и мягкотканной плотности), утолщенной капсулой с внутренними перегородками неодинаковой толщины. КТ позволяет определить четкие границы между маткой, мочевым пузырем и кишечником и тем самым выявить спаечный процесс в малом тазу.
Лапароскопия дает возможность произвести биопсию с морфологическим исследованием гистиотипа материала и цитологическое исследование перитонеальной жидкости.
Содержание опухолево–ассоциированных антигенов в сыворотке крови больных коррелирует с течением заболевания. Наибольшее значение имеют маркеры СА–125, СА–19.9, СА–72.4. СА–125, которые обнаруживаются у 78–100% больных раком яичников. Уровень СА–125 превышает норму (35 МЕ/мл). При начальных формах опухолевого процесса специфичность СА–125 невысока, поэтому опухолевый маркер нельзя использовать в качестве скрининг–теста. Большую ценность СА–125 представляет в качестве контроля эффективности лечения распространенных форм заболевания и при последующем мониторинге. У 80–85% пациенток диагноз можно установить с помощью перечисленных методов, хотя в ряде случаев окончательный диагноз возможен во время лапаротомии (рис. 16.24).
Алгоритм обследования пациенток с подозрением на рак яичника:
1. двуручное влагалищное и ректовагинальное исследование;
2. УЗИ органов малого таза с ЦДК;
3. УЗИ яичникового образования в режиме 3D;
4. УЗИ брюшной полости, щитовидной железы, молочной железы;
8. рентгеноскопия, гастроскопия, ирригоскопия, колоноскопия;
9. рентгеноскопия органов грудной клетки;
Целесообразно произвести рентгеноскопию органов грудной клетки для исключения метастазов.
Стадию злокачественного процесса, кроме перечисленных методов, позволяет уточнить хромоцистоскопия (особенно при больших неподвижных опухолях яичника). Больных с диагностированной или подозреваемой опухолью яичника (независимо от стадии) необходимо оперировать.
При выборе тактики лечения больных раком яичников следует учитывать стадию процесса, морфологическую структуру опухоли, степень дифференцировки, потенциальную чувствительность данного гистиотипа опухоли к химиотерапии и лучевому лечению, отягощающие факторы, возраст больной, иммунный статус, хронические заболевания как противопоказание к проведению того или иного метода лечения.
Лечение рака яичников всегда комплексное. Ведущим, хотя и не самостоятельным, методом остается хирургический: экстирпация матки и придатков и экстирпация больного сальника. При чревосечении используют нижнесрединную лапаротомию. Это обеспечивает выведение опухоли в рану без нарушения ее капсулы, создает условия для тщательной ревизии органов брюшной полости, дает возможность при необходимости выполнить операцию в полном объеме.
У некоторых больных (ослабленных, пожилых, с выраженной экстрагенитальной патологией) можно ограничиться надвлагалищной ампутацией матки с придатками и субтотальной резекцией большого сальника. Большой сальник обязательно удаляют и подвергают морфологическому исследованию. Удаление сальника предотвращает развитие в последующем асцита (рис. 16.25).
У больных молодого возраста со злокачественными новообразованиями допустимы удаление придатков матки на пораженной стороне, резекция другого яичника и субтотальная резекция большого сальника. Подобные операции можно выполнять только больным со злокачественной трансформацией яичника I стадии. При II стадии рака яичников производят радикальную операцию, которая предусматривает экстирпацию матки с придатками и резекцию сальника.
Точно установить стадию заболевания можно только при тщательной ревизии брюшной полости. Обязательно исследуют перитонеальную жидкость, производят ревизию парааортальных лимфатических узлов. Увеличенные лимфатические узлы пунктируют или осуществляют их биопсию для цитоморфологического исследования. При сомнении в операбельности больной хирургическое вмешательство целесообразно выполнить на 2–м этапе, после химиотерапии, которая повышает радикальность оперативного лечения в последующем.
2. Ашрафян, Л.А, Опухоли репродуктивных органов (этиология и патогенез) [текст] / Л.А. Ашрафян, В.И. Киселев – Москва, 2007. – 208с.
5. Биссет, Р, Дифференциальный диагноз при абдоминальном ультразвуковом исследовании [текст] / Р. Биссет, А. Хан– М., 1996
6. Бохман, Я.В. Руководство по онкогинекологии [текст] / Я.В. Бохман– Л.: Медицина, 1989
7. Бохман ,Я.В , Полинеоплазии органов репродуктивной системы [текст] / Я.В.Бохман, Е.П. Рыбин – Санкт-Петербург, 2001. –239с.
8. Вишневская, Е.Е, Ошибки в онкогинекологической практике: Справ. Пособие [текст] / Е.Е. Вишневская, Я.В. Бохман – Мн.: Выш. Шк., 1994. – 288 с.
12. Гершанович, М.Л. Введение в фармакотерапию злокачественных опухолей [текст] / М.Л. Гершанович, В.А. Филов, М.А. Акимов, А.А. Акимов – СПб.: Сотис, 1999. – 152 с.
16. Белогурова, М.Б.Детская онкология. Руководство для врачей [текст] / Под редакцией М.Б.Белогуровой. – Санкт-Петербург, 2002. – 351с.
17. Блинов, Н.Н. Диагностика злокачественных опухолей при диспансеризации населения [текст] / Под редакцией Н.Н. Блинова, А.Г.Веснина, Ю.Г.Пучкова. – Санкт-Петербург, 1994. – 223с.
19. Иконописов, Р. Пигментные опухоли [текст] / Р. Иконописов, Р. Райчев - София, 19976.
20. Имянитов, Е.Н, Молекулярная онкология: клинические аспекты [текст] / Е.Н. Имянитов, К.П. Хансон – Санкт – Петербург, 2007. – 211с.
21. Чиссов, В.И, Избранные лекции по клинической онкологии [текст] / Под редакцией академика РАМН В.И.Чиссова, профессора С.Л.Дарьяловой. – Моска, 2000, 734с.
22. Искендеров, Ф. Злокачественные опухоли надпочечников: дисс. д-ра.мед.наук, / Ф. Искендеров, -ВОНЦ, 1995
23. Киселев, В.И. Вирусы папилломы человека в развитии рака шейки матки [текст] / В.И. Киселев – Москва, 2004. – 179с.
25. Моисеенко, В.М, Клиническая онкология (избранные лекции) I Том [текст] / Под редакцией В.М. Моисеенко, А.Ф. Урманчеевой – Санкт – Петербург, 2006. – 175с.
26. Моисеенко, В.М, Клиническая онкология(избранные лекции) II Том [текст] / Под редакцией В.М. Моисеенко, А.Ф. Урманчеевой - Санкт – Петербург, 2006. – 255с.
27. Митьков, М.Д. Клиническое руководство по ультразвуковой диагностике [текст] / Под ред. М.Д. Митькова в 5-ти томах. – М., 1997
28. Колосов, А.Е, Рецидивы злокачественных опухолей и прогноз для больных [текст] / А.Е. Колосов, А.Г. Захарьян – Киров, 1995. – 447с.
29. Мерабишвили, В.М, Контроль качества онкологической помощи населению с использованием современных информационных систем. Пособие для врачей [текст] / Под редакцией проф. В.М.Мерабишвили. проф. В.В.Старинского. – Санкт-Петербург, 2005. – 61с.
30. Колосов, А.Е. Опухоли яичников и прогноз для больных: Руководство для врачей [текст] / А.Е. Колосов – Киров, 1996. – 240 с.
31. Моисеенко, В.М. Лекции по фундаментальной и клинической онкологии [текст / Под редакцией В.М.Моисеенко, А.Ф.Урманчеевой, К.П.Хансона. - Издательство Н-Л, 2004.- 703с.
32. Лелюк, С.Е, Комплексное ультразвуковое исследование сосудов [текст] / С.Е. Лелюк, В.Г. Лелюк - М, 1998
33. Летягин, В.П. Рак молочной железы (эпидемиология, классификация, диагностика, лечение, прогноз) [текст] / В.П. Летягин, К.П. Лактионова, И.В. Высоцкая, В.А. Котов - М., " Медицина ", 1996
34. Летягин, В.П, Первичный рак молочной железы (диагностика, лечение, прогноз) [текст] / В.П. Летягин, И.В.Высоцкая - М., 1996
35. Летягин, В.П. Редкие формы рака молочной железы [текст] / В.П. Летягин, К.П. Лактионов, В.Д. Ермилова и др. - М." Медицина ",1995
36. Мартов, А.Г. Рентген - эндоскопические методы диагностики и лечения заболеваний почек и верхних мочевых путей: дисс. д-ра.мед.наук,/ А.Г. Мартов, -НИИ урологии, 1993
37. Матвеев, Б.П. Рак предстательной железы [текст] / Б.П. Матвеев, Б.В. Бухаркин, В.Б. Матвеев - М, 1999
38. Материалы Российских онкологических конгрессов 2000-2008 гг.
39. Михайлов, А.Н. Лучевая диагностика в гастроэнтерологии [текст] / АН. Михайлов – М., 1994
41. Чиссов ,В.И, Ошибки в клинической онкологии: Руководство для врачей [текст] / Под ред. В.И. Чиссова, А.Х. Трахтенберга. – М.: Медицина, 1993. – 539с.
44. Пачес, А.И. Опухоли головы и шеи [текст] / А.И. Пачес - М., " Медицина ", 1997
45. Пачес, А.И, Рак щитовидной железы [текст] / А.И. Пачес, P.M. Пропп – Москва, 1995
47. Трахтенберг, А.Х. Рак легкого [текст] / Под ред. А.Х. Трахтенберга. – М., 1992
48. Анисимов, В.Н. Рак у пожилых [текст] / Под редакцией В.Н. Анисимова, В.М. Моисеенко, К.П. Хансона - Издательство Н-Л, 2004. -333с.
49. Романчишен, А.Ф, Курс онкологии [текст] / А.Ф. Романчишен, Г.М. Жаринов – Санкт-Петербург, 1999. – 251с.
50. Петров, С.В, Руководство по иммуногистохимической диагностике опухолей человека [текст] / Под редакцией С.В.Петрова, Н.Т.Райхлина. – Казань, 2000. – 287с.
51.Саймонтон, К, Психотерапия рака [текст] / К. Саймонтон, С. Саймонтон – Санкт-Петербург. – 2001.- 285 с.
52. Серов, В.Н, Доброкачественные опухоли и опухолевидные образования яичников [текст] / В.Н. Серов, Л.И. Кудрявцева – Москва: Триада – Х, 1999.– 152 с.
53. Трапезников, Н.Н, Справочник по онкологии [текст] / Акад. РАМН Н.Н. Трапезников и проф. И.В. Поддубная /Онкоцентр РАМН/. Справочная библиотека врача. Выпуск 4.- М., КАППА, 1996.
54. Чиссов, В.И, Торакальная онкохирургия [текст] / Под ред. В.И. Чиссова, А.Х. Трахтенберга. - М., 1992
55. Трапезников, Н.Н, Статистика злокачественных новообразований в России и странах СНГ (состояние онкологической помощи, заболеваемость и смертность) [текст] / Н.Н. Трапезников, Е.М. Аксель – Москва, 2001. – 295с.
56. Тюляндин, С.А. Лечение диссеминированных герминогенных опухолей у мужчин. Дисс. д.м.н., ВОНЦ, 1993
57. Харченко, В.П, Рак легкого. Фундаментальные проблемы и клинические перспективы. Руководство для врачей [текст] / В.П. Харченко, И.В. Кузьмин – М., 1994. – 479с.
58. Палеев, Р.Х.
Цистэктомия и илеоцистопластика у больных раком мочевого пузыря : дисс. д-ра.мед.наук,/ Палеев Р.Х. - ВОНЦ, 1993
59. Цыб, А.Ф. Ультразвуковая томография и прицельная биопсия в диагностике опухолей малого таза [текст] / А.Ф. Цыб, Г.Н. Гришин, Г.В. Нестайко – М., 1994
60. Капустин, С.В, Ультразвуковое исследование мочевого пузыря, мочеточников и почек [текст] /С.В.Капустин, С.Н.Пиманов, -1997
61. Черенков, В.Г. Клиническая онкология: Руководство для студентов и врачей [текст] / В.Г. Черенков – М.: ВУНМЦ МЗ РФ, 1999
62. Чиссов, В.И, Избранные лекции по клинической онкологии [текст] / В.И. Чиссов, С.Л. Дарьялова – Москва, 2000. – 735с.
65. Пользование онкоресурсами ИНТЕРНЕТа.
Дополнительно к литературе:
2. Петров, С.В, Руководство по иммуногистохимической диагностике опухолей человека [текст] / Под редакцией С.В.Петрова, Н.Т.Райхлина. – Казань, 2000. – 287с. (кафедра онкологии)
3. Петров, С.В. Диагностические возможности и ограничения иммуногистохимического анализа в клинической онкологии. – XII Российский онкологический конгресс [текст] / Петров С.В., Балатенко Н.В., Мухаметшина Г.З. и др. – Москва, 2008 (кафедра онкологии)
4. Напольских, В.М. Рак легкого: учебное пособие [текст] / сост. В.М. Напольских и др. – Ижевск, 2005.-52с.
6. Дурнов, Л.А. Руководство по детской онкологии [текст] / Л.А. Дурнов и др.; под ред. Л.А. Дурнова - М.: Миклош, 2003. - 503 с.
7. Бушмелев, В.А. Диагностика и лечение гемангиом у детей: учебное пособие [текст] / В.А.Бушмелев - Ижевск, 2007
8. Румянцева А.Г. Гематология [текст] /онкология детского возраста: практическое руководство по детским болезням /под ред. А.Г. Румянцева – М.: ИД Медпрактика, - Т4 - 792с.
9. Дурнов, Л.А Клинические лекции по детской онкологии. В 2-х ч [текст] / Л.А Дурнов. - М.: МИА, 2004. - 271 с.
10. Ганцев, Ш.Х. Онкология [текст] / Ш.Х Ганцев / Учебник студентов медицинских вузов.- М.: ООО МИА, 2006.- 488с
11. Чиссов, В.И. Онкология: учеб. Для студентов мед. вузов с компакт диском [текст] / под ред. В.И. Чиссова.-М.,2007
12. Ганцев, Ш.Х. Руководство к практическим занятиям по онкологии для студентов мед. Вузов [текст]/ Ш.Х Ганцев - М., 2007.
13. Трапезников, Н.Н, Онкология [текст] / Н.Н. Трапезников, А.А. Шайн // Учебник. – М.: Медицина, 1992.- с.
14. Бондарь, Г.В. Справочник онколога: Учеб. Пособие для студентов вузов [текст] / Г.В. Бондарь [и др.;] под ред. Г.В. Бондарь - М.: МЕДпресс-информ, 2003. - 400 с.
15. Чиссов, В.И. Клинические рекомендации. Онкология [текст] /гл. ред. В.И. Чиссов.- М. ГЭОТАР-Медиа, 2006 -720с
16. Пальцев, М.А. Атлас патологии опухолей человека: учебное пособие для системы послевузовского профессинального образования врачей [текст]/ М.А. Пальцев - М., 2004
17. Давыдов, М.И. Энциклопедия клинической онкологии: Руководство для практикующих врачей [текст] / М.И. Давыдов [и др.;] под ред. М.И Давыдова.- М.: РЛС-2005, 2004.- 1536с.
Законодательные и нормативно-правовые документы.
Пример готовой курсовой работы по предмету: Медицина
Оглавление
1. Современные взгляды на этиологию, патогенез и клиническую картину рака яичников
1.1. Факторы риска рака яичников 5
1.2 Этиология и патогенез рака яичников 6
1.2 Классификация рака яичников и клиника заболевания 9
2. Взгляды на диагностику и лечение рака яичников на современном этапе
2.2 Новейшие подходы к диагностике рака яичников 12
2.2 Новейшие подходы к лечению рака яичников 20
Список литературы 30
Выдержка из текста
Основные методы лечения злокачественных опухолей кожи – это лучевая терапия и хирургическое лечение. В зависимости от используемых методов лечения частота рецидивного базальноклеточного рака кожи варьирует от 4,8 до 80,0% (Савельева А. Цель исследования: Изучить особенности заболеваемости и течения базальн о — клеточного рака кожи и методы диагностики и лечение опухолей.
Частой причиной развития цирроза печени, около 70-80% больных, являются вирус гепатита В, гепатита ни-А ни-В, и хроническая интоксикация алкоголем. Основная роль формирования вирусного цирроза печени отводится острому вирусному гепатиту В, который в последующем переходит в хронический активный гепатит вирусной этиологии .
Эти элементы предварительно накапливают в опухоли, используя разнообразные методы доставки, затем облучают опухоль потоком тепловых нейтронов, что вызывает возникновение излучений, эффективно повреждающих клетку (Wolfgang 2012).
Бор-нейтронозахватная терапия (далее БНЗТ) представляет собой метод с использованием нерадиоактивного изотопа 10В. Данный метод может быть использован для лечения опухолей, обладающих низкой радиочувствительностью, а также рецидивов опухолей после предшествующей лучевой терапии (Byvaltsev, 2012).
В большинстве развитых стран встречается у 50-60 процентов пожилых людей, количество которых в мире непрерывно растет. Для России, где наблюдается устойчивое старение населения, а средняя продолжительность жизни российского мужчины около
6. лет, эта проблема приобретает особенную актуальность. Связано это с тем, что заболевание чрезвычайно распространено, а информированность населения о том, что они уже больны, очень низка. Лишь небольшое количество пожилых людей регулярно контролируют свое артериальное давление, что в целом увеличивает фактор риска, определяющий развитие и прогрессирование болезни. Россия на сегодняшний день занимает одно из первых мест в Европе по смертности от заболеваний сердечно-сосудистой системы.
Введение содержит сведения, подтверждающие актуальность темы, краткий литературный обзор, отражающий интерес исследователей к данной проблематике, цель и задачи работы, объекты и предметы исследования, сведения о структуре работы.
Установлено, что на ранних стадиях выявляется лишь около трети случаев рака яичников: в 2015 году в России на I и II стадиях диагноз был поставлен 38,3% больным Если при ранних стадиях рака яичников пятилетняя выживаемость находится на уровне 80%, то результаты лечения распространенного рака яичников остаются неудовлетворительными: пятилетняя выживаемость составляет около 30%, и большинство больных погибает, несмотря на возросшие диагностические и лечебные возможностисвязи с вышесказанным, приоритетной задачей современного здравоохранения должно стать оказание максимально эффективной и качественной медицинской помощи пациенткам с опухолями яичников, поскольку от этого зависит репродуктивный потенциал каждой женщины в частности и показатели рождаемости и продолжительности жизни по стране в
Соласно литературным данным [58, 8], в 2013 г. на фармацевтическом рынке России было зарегистрировано 36 торговых названий гормональных контрацептивных средств. В многоуровневой структуре ассортимента доминируют средства для приема внутрь, т. е. пероральные, —
На долю парентеральных контрацептивных средств — инъекционных, имплантационных и внутривлагалшцных — приходится по одному торговому названию, всего 3 (8,3%).
По содержанию действующих компонентов преобладают комбинации этинилэстрадиола с левоноргестрелом, их доля в структуре составляет 29,6% (8 названий) примерно пятая часть в ассортименте — 22,3% (6) приходится на комбинации с гестагеном и 18,5% (5) — с дезогестрелом. Остальные 8 торговых названий гормональных контрацептивных средств содержат разные комбинации этинилэстрадиола с гестагеновым компонентом (норгестимат, норэтистерон, этинодиол, ципротерона ацетат, хлормадион, диеногест, дроспиренон и комбинация эстрадиола валерата с диеногестом).
Соласно литературным данным [58, 8], в 2013 г. на фармацевтическом рынке России было зарегистрировано 36 торговых названий гормональных контрацептивных средств. В многоуровневой структуре ассортимента доминируют средства для приема внутрь, т. е. пероральные, —
На долю парентеральных контрацептивных средств — инъекционных, имплантационных и внутривлагалшцных — приходится по одному торговому названию, всего 3 (8,3%).
По содержанию действующих компонентов преобладают комбинации этинилэстрадиола с левоноргестрелом, их доля в структуре составляет 29,6% (8 названий) примерно пятая часть в ассортименте — 22,3% (6) приходится на комбинации с гестагеном и 18,5% (5) — с дезогестрелом. Остальные 8 торговых названий гормональных контрацептивных средств содержат разные комбинации этинилэстрадиола с гестагеновым компонентом (норгестимат, норэтистерон, этинодиол, ципротерона ацетат, хлормадион, диеногест, дроспиренон и комбинация эстрадиола валерата с диеногестом).
В настоящее время считается, что рак шейки матки является контролируемым заболеванием. Это связано с возможность проведения систематических скрининговых осмотров, распространением информации среди населения о причинах возникновения заболевания, его предупреждения. Также на сегодняшний день в арсенале специалистов есть достоверно эффективное средство борьбы с этиотропной составляющей возникновения рака шейки матки. Это вакцинация против вируса папилломы человека онкогенных штаммов.
Список литературы
1. Автоматизированная лучевая терапия в комплексном лечении местно-распространенных и диссеминированных форм рака яичника / Ю.М. Крейнина, В.А. Титова, В.В. Горбунова и др. // Вопр. онкол. – 2000. – Т. 46, № 6. – С. 713– 717.
2. Аксель Е.М. Статистика злокачественных новообразований женской половой сферы / Онкогинекология. – 2014. — № 1. – С. 18– 24.
3. Андрющенко, А.В. Особенности внутренней картины болезни у онкологических больных / А.В. Андрющенко // Журнал клинической психоонкологии. – 2006. – выпуск № 1, № 9. – С. 3 – 13.
4. Бохман, Я.В. Руководство по онкогинекологии / Я.В. Бохман // СПб.: Фолиант. – 2002. – 542 с.
5. Верморкен Я. Эпителиальный рак яичников: состояние проблемы // Материалы Второй ежегодной российской онкологической конференции. – М., 1999. – С. 85-88.
6. Веснин А. Г. Комплексная лучевая и цитологическая диагностика злокачественных опухолей женских половых органов: Пособие для врачей. – СПб., 1999. – 24 с.
7. Гланц, С. Медико-биологическая статистика. Пер. с англ. / С. Гланц // М.: Практика. – 1999. – 459 с.
8. Горбунова, В. А. Качество жизни онкологических больных / В.А. Горбунов, В.В. Бредер // Материалы IV российской онкологической конференции 21-24 ноября 2000 г. – М., 2000. – С. 54 – 56.
9. Гриневич Ю.А. Основные принципы использования иммунотерапии при лечении больных со злокачественными новообразованиями // Онкология. – 2001. – Т. 3, № 2-3. – С. 216– 219.
10. Жорданиа К.И. Опухоли яичников. Клиническая онкогинекология. Под ред. В.П. Козаченко. М.: Медицина, 2005. – 232 с.
11. Жордания К.И. Некоторые аспекты хирургического лечения рака яичников // Практ. онкол. – 2000. — № 4. – С. 19– 22.
12. Интермиттирующая внутрибрюшинная химиотерапия больных распространенным раком яичников / Ю.С. Сидоренко, Л.Ю. Голотина, Г.Е. Неродо, Л.А. Степура // Паллиат. мед. и реабилитация. – 1997. – № 2. – С. 31– 32.
13. Карташов С.М. Химиотерапия рака яичников и эффективность ее применения // Междунар. мед. журн. – 2000. – Т. 6, № 3. – С. 86– 88.
14. Колосов А. Е. Опухоли яичников и прогноз для больных. – Киров, 1996. – 240 с.
15. Лапач, С.Н. Статистические методы в медико-биологических исследованиях с использованием Exel / С.Н. Лапач, А.В. Чубенко, П.Н. Бабич // Киев: МОРИОН. – 2000. – 320 с.
16. Макаров О.В. Профилактика, диагностика, лечение рака яичников. Российский медицинский журнал. – 1996. — № 3. – С. 36– 40.
17. Максимов С.Я. Химиотерапия второй линии рака яичников. Возможности препарата таксол // Вопр. онкол. – 2002. – Т. 48, № 1. – С. 99– 101.
18. Мерабишвили, В.М. Выживаемость онкологических больных. Вып. 2, часть 1 / В. М. Мерабишвили; под ред. Ю.А. Щербука // СПб.: Коста. – 2011. – 329 с.
19. Мерабишвили, В.М. Онкологическая статистика (традиционные методы, новые информационные технологии): Руководство для врачей. Ч. 1- 2. / В. М. Мерабишвили // СПб.: Коста. – 2011. – Ч. 1 – 221 С., Ч. 2 – 247 с.
20. Место кардиоксана (ICRF-187) в профилактике кардиотоксичности антрациклинов при комбинированной химиотерапии распространенного рака яичников / Д.А. Протасов, Д.Р. Зельдович, Л.П. Кузьмина, Г.М. Манихас // Вопр. онкол. – 1998. – Т. 44, № 6. – С. 718– 721.
21. Моисеенко Т.И., Козлова М.Б. Динамика гормонального статуса больных раком яичников в процессе химиогормонотерапии // Рос. онкол. журн. – 2015. – № 2.— С. 47– 49.
22. Нечаева И. Д. Опухоли яичников. — Л.: Медицина, 1987. – 208 с.
24. Новикова Е. Г., Ронина Е. А. Особенности эпидемиологии и современные методы диагностики злокачественных опухолей яичников // Гинекология. — 2010. – № 2. – С. 42-44.
25. Обширные комбинированные вмешательства в хирургическом лечении местно-распространенных новообразований органов малого таза / М.И. Давыдов, Т.С. Одарю, М.И. Нечушкин и др. // Вопр. онкол. – 1998. – Т. 44, № 5. – С. 618– 622.
26. Орлова Р.В. Современное стандартное лечение больных раком яичников // Практ. Онкол. – 2000. – № 4. – С. 42– 44.
27. Паллиативное лечение рака яичников / В.Е. Кононов, А.Г. Золотков, В.П. Попов и др. // Паллиат. мед. и реабилитация. – 997. — № 2. – С. 20.
28. Расширенные и комбинированные операции в лечении распространенного рака яичников / А.И. Беришвили, В.В. Кузнецов, В.А. Горбунова, А.Г. Блюменберг // Рос. онкол. журн. – 2012. – № 5. – С. 27– 29.
29. Расширенные и комбинированные операции на органах брюшной полости при распространенных злокачественных опухолях женских гениталий / Н.Н. Симонов, Е.П. Рыбин, С.Я. Максимов и др. // Вопр. Онкол. – 1997. – Т. 43, № 6. – С. 650– 653.
30. Реброва, О.Ю. Описание процедуры и результатов статистического анализа медицинских данных в научных публикациях / О.Ю. Ребров // Междунар. журн. мед. практики. – 2000. – Т. 4. – С. 2 – 29.
31. Саранцев А.Н. Паллиативное хирургическое лечение больных раком яичника III–IV стадии после повторных курсов химиотерапии // Паллиат. мед. и реабилитация. – 1997. – № 2. – С. 22.
32. Сухіна О.М. Ефективність застосування променевої терапії в комплексному лікуванні хворих на рак яєчника // Онкология. — 2001.— Т. 3, № 1. – С. 40– 43.
33. Тазиев Р.М. Эвисцерация и одномоментная пластика тазовых органов при хирургическом лечении местно-распространенного рака // Онкология на рубеже ХХI века. Возможности и перспективы: Матер. междунар. науч. форума. – М., 1999. – С. 380– 381.
34. Хирургическое лечение при местно-распространенном раке органов малого таза / И.Р. Аглумлин, Э.Ф. Абдрахманов, В.Н. Моисеев и др. // I съезд онкологов стран СНГ: Тез. докл. – М., 1996. – Ч. I. – С. 346– 347.
35. Хирургическое лечение рака яичников III–IV стадии / А.И. Беришвили, В.В. Кузнецов, В.А. Горбунов, А.Г. Блюменберг // Вестн. хирургии им. И.И. Грекова. – 2002. – Т. 161, № 1. – С. 48– 50.
36. Цыпурдеева А. А. Роль лапароскопии в диагностике и лечении рака яичников // Вопр. онкологии. – 2000. – № 1. – С. 76-80.
40. Эффективность комбинированных резекций и экзентераций органов малого таза как этапа комплексного лечения распространенных злокачественных опухолей прямой кишки и женских гениталий / Н.Н. Симонов, А.В. Гуляев, С.Я. Максимов и др. // Вопр. онкол. – 2000. – Т. 46, № 2. – С. 224– 228.
Читайте также:

