Сонная артерия лимфоузлы рак
Формирование ракового очага начинается с неконтролируемого деления и скопления лимфоцитов в полости шейных лимфоузлов. Опухоли имеют разное строение и происхождение, от которых зависит скорость прогрессирования, успешность лечения и прогноз для пациента.
- Ходжкинские и неходжкинские лимфомы на шее
- Ранние симптомы лимфоидного рака
- Если не обращать внимания на ранние признаки
- Стадии
- Продолжительность жизни
Первичный рак лимфоузлов на шее развивается из самого органа лимфатической системы, а вторичный возникает в результате метастазирования из других отделов.
Ходжкинские и неходжкинские лимфомы на шее

Понятие лимфатический рак объединяет в себе более 35 онкологических заболеваний, которые диагностируют по результатам биопсии содержимого лимфоузла. Их делят на 2 основные группы:
- Лимфогранулёматоз (лимфома Ходжкина). Эта патология встречается у 40% людей больных лимфатическим раком. Характерным отличием заболевания является выявление в биологическом материале изменённых В-лимфоцитов с двумя ядрами, которые называются гигантскими клетками Рид – Березовского – Штернберга. В 70% случаев поражаются лимфоузлы шеи.
- Неходжкинские лимфомы. Встречаются у большей части пациентов. Отличаются строением атипичных В и Т-лимфоцитов, степенью злокачественности и реакцией на лечение. Поражают любые группы узлов лимфатической системы, но часто шейные увеличиваются первыми.
Ходжкинские и неходжкинские виды рака проявляются похожими признаками. По мере прогрессирования распространяются за пределы поражённого лимфоузла, дают метастазы и прорастают в другие органы.
Вторичная лимфома возникает при попадании раковых клеток по лимфатическим путям из других органов, поражённых опухолью, чаще всего это:
- глотка;
- горло;
- челюсть;
- желудок.
Пик заболеваемости первичным лимфоидным раком шеи приходится на возраст 25 – 30 лет, и 50 – 55 лет. Основную массу пациентов составляют мужчины.
Ранние симптомы лимфоидного рака
Безболезненное увеличение лимфоузлов шеи относится к первым признакам рака, которые нельзя игнорировать, потому что основу успешного лечения составляет ранняя диагностика. Пропустить формирование опухолей сложно, потому что они имеют крупный размер и отчётливо видны невооружённым взглядом.

Параллельно может увеличиться размер других органов лимфатической системы – подмышечных, надключичных паховых. При пальпации узлы имеют плотную структуру и не спаяны с окружающими тканями.
К другим первым признакам относится:
- Периодическое повышение температуры тела до субфебрильных значений. Симптом появляется на фоне воспалительных процессов либо в результате усиленной работы иммунной системы.
- Снижение массы тела. Обусловлено нарушением обменных процессов и поражением ЖКТ, которое вызывает тошноту, рвоту, ухудшение аппетита.
- Слабость и повышенная утомляемость. Возникают вследствие интоксикации продуктами распада опухоли и снижением защитных сил организма.
- Ночная потливость. Связана с эндокринными нарушениями, интоксикациями и сдавливанием внутренних органов.
- Зуд. Проявляется на изолированных участках или по всему телу, часто сопровождает Ходжкинский тип лимфомы.
Первые признаки рака лимфоузлов на шее позволяют провести своевременную диагностику и установить точный диагноз, поэтому при их появлении обращение к врачу обязательно.
Если не обращать внимания на ранние признаки
По мере прогрессирования лимфатического рака на шее в патологический процесс вовлекаются внутренние узлы брюшной полости, лёгких, ребер и других отделов. Они воздействуют на окружающие ткани и приводят к различным недомоганиям в зависимости от места локализации.
Сдавливание полой вены приводит к расширению сосудов верхней части туловища, цианозу, отёчности.
Поражение лимфоидной ткани головного мозга сопровождается неврологическими расстройствами. Зачастую опухоль не покидает пределы ЦНС и не метастазирует. Многие больные озвучивают жалобы на головокружение, сонливость, головные боли. На поздних этапах случаются эпилептические припадки и провалы в памяти.
При поражении средостения возникает отдышка, сухой кашель, который на поздних этапах сопровождается примесью крови. Поражение лёгких протекает с аналогичной клиникой. Иногда в патологический процесс вовлекается пищевод, что проявляется затруднённым глотанием пищи.

Патология желудка и прилегающих узлов приводит к сужению его просвета, расстройству пищеварения и нарушению обмена веществ.
Пожелтение кожных покровов, слизистых оболочек, глазных склер появляется при распространении рака на печень и желчевыводящие пути.
Отёчность нижних конечностей, тёмные круги под глазами и неприятный запах изо рта указывают на проблемы с почками.
На четвёртой стадии рака лимфоузлов на шее изменённые лимфоциты выявляются в отдалённых органах и регионарных узлах, поэтому признаки отличаются многообразием, а клиника тяжёлым течением.
Стадии
В зависимости от области поражения выделяют 4 основные стадии лимфоидного рака шее:
- Первая. Онкологический процесс протекает изолированно, затрагивая один узел либо экстралимфатический элемент.
- Вторая. Поражается два и более узла лимфатической системы с одной стороны диафрагмы или экстралимфатический орган.
- Третья. Затронуты лимфоузлы с обеих сторон диафрагмы, селезёнка или экстралимфатический элемент, иногда и то и другое.
- Четвёртая. Рак затрагивает несколько экстралимфатических органов с регионарными узлами или без.
Процесс перехода из одной стадии в другую зависит от типа опухоли и скорости её прогрессирования. При острой лимфоме от начала патологического процесса до терминальной стадии проходит несколько месяцев. Хроническое злокачественное поражение лимфатической системы отличается затяжным течением с чередованием обострений и ремиссий.
Продолжительность жизни

Сколько живут с раком лимфоузлов на шее точно никто не скажет. На прогноз влияет:
- тип опухоли;
- скорость распространения;
- стадия, на которой болезнь обнаружена;
- возраст больного и состояние его иммунной системы;
- природа заболевания (первичная или вторичная).
Первая стадия лимфом на шее хорошо реагирует на терапию, поэтому зачастую болезнь удаётся победить полностью.
По мере распространения атипичных лимфоцитов в соседние лимфоузлы и ткани, прогноз ухудшается. В среднем пять лет живут 40 – 60% людей.
Терминальная стадия отличается множественными поражениями внутренних органов и распространением атипичных клеток по всему организму. Устранить болезнь на этом этапе невозможно.
Приём препаратов и лучевую терапию проводят для максимально возможного продления жизни больного и уменьшения дискомфортных ощущений. Пятилетняя выживаемость при раке 4 стадии не превышает 10%.
Ранние стадии агрессивных и высокоагрессивных неходжкинских лимфом на шее хуже поддаются лечению. К таким относятся:
- лимфома Бёркитта;
- диффузная крупноклеточная В-клеточная лимфома;
- Т-клеточный лейкоз;
- Т-лимфобластный лейкоз и прочие.
При успешном лечении и достижении полной ремиссии в течение 5 будут жить 50% пациентов, при появлении рецидивов только 15%.
Хронический лимфолейкоз имеет более оптимистичный прогноз, потому что патология протекает вяло и хорошо реагируют на лечение. В течение 5 лет будут жить – 90 – 92%. У 10% больных терапия не приносит результатов, а сама болезнь трансформируется в диффузную крупноклеточную лимфому. Она плохо поддаётся лечению и отличается агрессивным течением. Такое перерождение в медицинской практике называют синдромом Рихтера.
Увеличение лимфоузлов на шее и другие тревожные признаки не всегда говорят о развитии злокачественного процесса, но оставлять их без внимания нельзя. Ранняя диагностика позволяет избавиться от болезни полностью с минимальным ущербом для здоровья. Запущенный рак хуже реагирует на терапию и требует назначения высоких доз токсичных препаратов, длительных курсов облучения и хирургического вмешательства.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
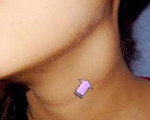
Каротидная хемодектома – опухоль из ткани каротидного гломуса, располагающегося в области бифуркации сонной артерии. Чаще протекает доброкачественно, реже наблюдаются инфильтративный рост и метастазирование. Характерна скудная клиническая симптоматика, единственным проявлением каротидной хемодектомы может быть наличие опухолевидного образования в области шеи. Возможны неприятные ощущения при глотании и поворотах головы, головокружение, головная боль, изменение голоса и кратковременные обморочные состояния при надавливании на опухоль. Диагноз устанавливается на основании жалоб, данных осмотра, результатов УЗИ, КТ, МРТ и других исследований. Лечение оперативное.
- Симптомы каротидной хемодектомы
- Диагностика каротидной хемодектомы
- Лечение каротидной хемодектомы
- Цены на лечение
Общие сведения
Каротидная хемодектома – новообразование, происходящее из нейроэндокринных клеток, локализующееся на боковой поверхности шеи, в области деления общей сонной артерии. Относится к группе опухолей АПУД-системы. Диагностируется редко. Признаки малигнизации, по различным данным, выявляются в 6-25% случаев. Отмечается отсутствие корреляции между морфологической структурой клеток каротидной хемодектомы и ее клиническими проявлениями. Возможно благоприятное течение при наличии гистологических признаков злокачественности. В качестве основного критерия малигнизации рассматривают особенности симптоматики (быстрый рост, рецидивирование и метастазирование).
Причины развития каротидной хемодектомы неизвестны. Патология может возникать в любом возрасте, однако чаще поражает пациентов 20-60 лет. Преобладают больные женского пола. Обычно опухоль обнаруживается с одной стороны, реже бывает двухсторонней. Заболевание может выявляться у близких родственников. Для доброкачественных каротидных хемодектом характерно медленное прогрессирование, описаны случаи, когда подобные опухоли существовали в течение 30 и более лет. При озлокачествлении прогноз неопределенный – одни пациенты живут годами и даже десятилетиями, другие погибают через несколько лет от множественных метастазов. Лечение осуществляют специалисты в области онкологии, сосудистой хирургии и нейрохирургии.
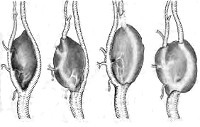
Каротидная хемодектома представляет собой рыхлое и мягкое, реже плотное круглое или овальное опухолевидное образование размером от 0,5 до 5 и более сантиметров. Происходит из каротидной железы (сонного гломуса) – параганглия, клетки которого предположительно участвуют в регуляции кровяного давления и углеводного обмена. Располагается в области бифуркации сонной артерии. Различают четыре варианта взаимоотношений между сонной артерией и каротидной хемодектомой: опухоль локализуется между внутренней и наружной ветвями сонной артерии; окружает внутреннюю ветвь сонной артерии; окружает наружную ветвь сонной артерии; охватывает зону бифуркации и обе ветви сонной артерии.
Злокачественные каротидные хемодектомы врастают в мышечную ткань стенки сонной артерии. Со временем сосуд теряет эластичность и превращается в жесткую трубку. Возможно прорастание близлежащих анатомических структур, метастазирование в кости, регионарные лимфатические узлы и отдаленные органы. При прогрессировании процесса образуется конгломерат, включающий в себя прилегающие нервы, внутреннюю яремную вену, глотку и грудино-ключично-сосцевидную мышцу. Цвет доброкачественных каротидных хемодектом на разрезе розовато-коричневый, злокачественных – с сероватым оттенком. В процессе микроскопического исследования обнаруживаются крупные округлые или полигональные клетки. Клетки соединяются в клубочки, лежащие в строме. При малигнизации выявляется клеточная атипия.

Симптомы каротидной хемодектомы
У трех из четырех пациентов болезнь годами протекает бессимптомно или малосимптомно. Поводом для обращения к онкологу становится обнаружение опухолевидного образования на боковой поверхности шеи или увеличение размера давно существующей опухоли. Реже больные с каротидной хемодектомой предъявляют жалобы на неприятные ощущения при глотании или поворотах головы, болезненность при надавливании, боли, иррадиирующие в голову, лицо и ухо. Могут наблюдаться головные боли и головокружения, обусловленные уменьшением просвета сонной артерии. При росте каротидной хемодектомы возникают прогрессирующие неврологические нарушения из-за сдавления близлежащих нервов.
У некоторых пациентов в анамнезе выявляются падения артериального давления и кратковременные обморочные состояния при надавливании на опухоль. Возможны осиплость голоса, внезапные приступы слабости, урежение ЧСС и лабильность артериального давления. Иногда у больных с каротидной хемодектомой развиваются психические расстройства по типу онкофобии. При пальпации определяется мягкое или плотное опухолевидное образование, обычно расположенное выше угла нижней челюсти. Верхний полюс узла может не прощупываться. Из-за тесной связи с сонной артерией может возникать ощущение пульсации опухоли.
Диагностика каротидной хемодектомы
Диагноз устанавливается на основании анамнеза, жалоб, данных внешнего осмотра и результатов инструментальных исследований. Больных с подозрением на каротидную хемодектому направляют на ультразвуковое дуплексное сканирование сосудов, позволяющее оценить структуру, размер и степень васкуляризации новообразования, а также определить особенности расположения опухоли по отношению к бифуркации и ветвям сонной артерии. Мультиспиральная КТ информативна при определении взаимоотношений между каротидной хемодектомой и соседними анатомическими структурами, может использоваться для проведения дифференциальной диагностики с некоторыми другими заболеваниями.
МРТ с контрастированием позволяет получить информацию о расположении и структуре каротидной хемодектомы, ее связи с близлежащими органами и состоянии регионарных лимфатических узлов. На заключительном этапе назначают селективную каротидную ангиографию для определения особенностей кровоснабжения новообразования. При необходимости эта процедура также может использоваться в лечебных целях – для эмболизации сосудов, питающих каротидную хемодектому. Окончательный диагноз выставляют с учетом результатов цитологического исследования образца тканей, полученного в процессе пункционной биопсии.
Дифференциальную диагностику каротидной хемодектомы осуществляют с новообразованиями щитовидной железы, слюнных желез, нервов, фасций, мышц и подкожной жировой клетчатки, с аневризмой сонной артерии, с неспецифическим лимфаденитом при хронических заболеваниях полости рта и ЛОР-органов, со специфическим лимфаденитом при туберкулезе и сифилисе, а также с метастатическим поражением лимфатических узлов шеи.
Лечение каротидной хемодектомы
Лечебную тактику определяют в зависимости от особенностей клинического течения болезни. При отсутствии быстрого роста и признаков злокачественности хирургическое вмешательство не показано даже при наличии значительного косметического дефекта, поскольку из-за тесной связи каротидной хемодектомы с крупными сосудами любая операция сопряжена с высоким риском для пациента. При компрессии органов шеи и хронических нарушениях мозгового кровообращения, обусловленных давлением на артерии и изменением положения ветвей сонной артерии, выполняют удаление новообразования. Сосуды сохраняют, аккуратно выделяя их из опухолевой массы.
В случае, когда выделение сосуда затруднено, производят перевязку наружной сонной артерии. При тесной спаянности доброкачественной каротидной хемодектомы с сонной артерией возможно частичное вылущивание опухоли с сохранением части капсулы, прилегающей к сосудам. При злокачественном процессе осуществляют удаление опухоли, резекцию бифуркации и ветвей сонной артерии и замещение пораженных сосудов трансплантатом. При доброкачественных новообразованиях близлежащие нервы, как правило, удается сохранить. При злокачественных каротидных хемодектомах нервы иссекают вместе с измененными тканями.
Чтобы иметь возможность контролировать кровоснабжение головного мозга, хирургические вмешательства обычно выполняют под местной анестезией. При крупных новообразованиях используют интубационный наркоз. Учитывая риск развития массивного кровотечения, операции проводят после подготовки достаточного количества крови, кровезаменителей и противошоковых препаратов. Радиотерапия и химиотерапия при лечении каротидных хемодектом не используются из-за неэффективности.
Прогноз при доброкачественных новообразованиях зависит от распространенности опухоли, ее связи с близлежащими анатомическими структурами и ряда других факторов. Злокачественные каротидные хемодектомы рассматриваются, как прогностически неблагоприятные. Продолжительность жизни определяется степенью агрессивности местного роста новообразования и скоростью появления отдаленных метастазов. Летальный исход может наступить в течение нескольких лет или десятилетий после постановки диагноза.

-
5 минут на чтение

Хемодектомой называют редкое опухолевое новообразование на шее, которое располагается в районе разветвления сонной артерии.
- Классификация
- Причины
- Симптомы
- Диагностика
- Ангиография
- Ультразвуковое дуплексное сканирования сосудов
- Биопсия
- КТ и МРТ
- Лечение
- Послеоперационные осложнения
- Прогноз
В большинстве случаев патология имеет доброкачественный характер. Иногда опухоль приобретает симптомы малигнизации и способна давать метастазы. По статистике, рак выявляется в 5-25% всех случаев диагностирования хемодектомы.
Образование имеет округлую форму и рыхлую структуру. Его размер может варьироваться от 1,0 до 6,0 см. При разрезе доброкачественная хемодектома шеи имеет розовый или красный оттенок, а злокачественная — серый.
Формируется опухоль из клеток сонного гломуса, которые принимают участие в регулировании давления крови, а также углеводного обмена.
Чаще всего заболевание выявляется у женщин в возрасте 20-55 лет. Обычно опухоль развивается с одной стороны шеи, реже имеет множественные проявления.
При раковых новообразованиях происходит прорастание патологических клеток в мышечные слои сосудов, что приводит к потере эластичности и огрубению сонной артерии.
Классификация
В современной медицинской литературе хемодектому принято классифицировать по видам, локализации и размерам.

- Кожный покров
![]()
Наталья Геннадьевна Буцык- 10 декабря 2019 г.
Исходя из степени распространения, новообразования разделяют на три типа:
- Небольшая опухоль. Её диаметр не превышает 2,50 см. Капсула плотно прилегает к стенкам сонной артерии.
- Средняя опухоль. Размеры могут достигать 5,0 см. Происходит прорастание хемодектомы в мышечные ткани артерии.
- Крупная опухоль. Достигает размера более чем 5,0 см в диаметре и спаивается со всех сторон с поверхностью сонной артерии.
С учётом особенностей развития выделяют следующие виды болезни:
- Каротидная хемодектома. Является наиболее распространённым вариантом новообразования. При её значительном увеличении в размерах происходит прорастание в район заднего парафарингеального пространства, вызывая неврологические отклонения и нарушение глотательной функции. Она не соединяется с мышцами и кожным покровом шеи, способна передвигаться лишь по горизонтальной оси.
- Хемодектома блуждающего нерва. Вырастает она из скопления нервных клеток. При разрастании может смещаться к основанию черепа или височной кости. Вагальная опухоль имеет сходные симптомы с каротидным видом и чаще всего локализуется выше угла нижней челюсти. При её пальпации чувствуется пульсация.
Иногда за медицинской помощью обращаются пациенты с нетипичной локализацией опухоли – на задней части шеи, в среднем ухе или надключичном пространстве.
Причины
На сегодняшний день точно установить причины, влияющие на образование хемодектомы, пока не удаётся. По мнению специалистов, основным провоцирующим фактором является наследственная предрасположенность, причём видоизменённый ген передаётся только по мужской линии. Именно по этой причине часто болезнь диагностируют у нескольких близких родственников.
Кроме того, риск появления опухоли на шее возрастает у группы лиц, которые часто подвергались излучению либо перенесли травмы головы или шеи.
Симптомы
На первоначальном этапе своего развития хемодектома не имеет ярко выраженных симптомов. Болезнь может протекать латентно в течении нескольких лет.
При увеличении в размерах основным её проявлением становится припухлость с одной стороны шеи. Именно в этот период больные чаще всего обращаются за медицинской помощью.
У каротидной хемодектомы не имеется чётких границ и контуров. На ощупь поверхность образования мягкая и гладкая.
Хемодектомы шеи - опухоли мягких тканей, развиваются из рецепторных клеток параганглиев, ими представлено 18% внеорганных опухолей шеи и 40% всех внеорганных опухолей.
Источник хемодектом - каротидное тельце (гломус). Первое описание в 1748 г. Heller, гистологическое исследование в 1862 г. Luchka. В результате эмбриональных исследований известно, что мезенхимальная основа каротидного гломуса закладывается из адвентиции бифуркации сонной артерии. Это является причиной слияния капсулы каротидного гломуса и исходящих из него опухолей с адвентицией сосудов. Каротидный гломус имеет размеры 3-7 мм, находится позади или у края внутренней сонной артерии. Его тельце представлено полигональными клетками с круглыми ядрами типа эпителиоцитов, отделенные друг от друга кровеносными синусоидами, окруженные сплетениями нервных волокон. Таким образом, каротидное тельце это конгломерат артериовенозных анастомозов (Roos, 1959). Каротидное и югулярное тельца (нехромаффинные параганглии) являются единой морфологической и функциональной системой. Иннервацию каротидного гломуса осуществляет нерв Геринга (ветвь языкоглоточного нерва). Нехромаффинные параганглии также встречаются в ganglion nodosum блуждающего нерва, луковице яремной вены, клетчатке орбиты, в области дуги аорты, около устья брыжеечной артерии, у основания черепа. Кроме того существуют крылонебный, окологлоточный и надключичный гломусы.
Нехромаффинным параганглиям присуща хеморецепторная функция: при дефиците кислорода рефлекс с параганглия приводит к стимуляции дыхания, повышению АД, секреции АКТГ, глюкокортикоидов, адреналина, инсулина, повышению числа эритроцитов периферической крови. Именно хеморецепторная функция явилась причиной появления термина хемодектома, предложено было Mulligan в 1950 г.
Впервые опухоль каротидного тельца описана в 1891 г. Marchand у женщины 32 лет, при ее удалении были перевязаны сонные артерии, пациентка умерла после операции. В 1889 г. произведена первая успешная операция по удалению опухоли каротидного тельца доктором Albert без перевязки сонных артерий. Было установлено, что строение опухоли повторяет нормальную гистологическую структуру каротидного тельца.
В отечественной литературе первое сообщение о хемодектоме шеи в 1898 г., Л. К. Малиновский удалил опухоль, охватывающую сонные артерии и блуждающий нерв, у женщины 30 лет. Операция сопровождалась перевязкой сонных артерий и резекцией блуждающего нерва.
Хемодектома блуждающего нерва впервые описана Stout в 1935 г., первое описание в отечественной медицине в 1959 г. А. С. Лурье.
По гистологическому строению хемодектомы являются доброкачественными, однако, в 5-30% злокачественное течение заболевания (Фалилеев Г.В., 1978; Подвязников CO., Кропотов М.А., 1991; Fachinetti P. et al., 1991): наличие рецидивов и метастазов (Матякин Е.Г., 1995; Sauter E. et al, 1991). Хемодектомы имеют медленно прогрессирующий рост, в 36 % случаев при наличии злокачественности обнаруживают метастазы в регионарные лимфатические узлы и в 41 % — в отдаленные, преимущественная локализация в позвоночнике и легких (Подвязников CO., Кропотов М.А., 1991). Процесс метастазирования обычно протекает бурно.
Чаще хемодектомы встречаются у пациентов старше 40—50 лет, у мужчин и женщин с одинаковой частотой (Torres-Patino F. et al., 1991; Rossi P. et al., 1994). В 5—10 % хемодектомы обнаружены у членов одной семьи (Sobol S. et al., 1990; Ridge B. et al., 1993; Rossi P. et al., 1994). У пациентов с наследственными хемодектомами множественное поражение наблюдается в 27—87%, а при отсутствии семейного анамнеза — примерно в 3 % случаев (Ridge В. et al., 1993; Lajtman Z. et al., 1994; Netter-ville J. et al., 1995).
Анатомической особенностью расположения хемодектом является их тесная взаимосвязь с сонными артериями, черепными нервами, основанием черепа и глоткой. Кровоснабжение сонные артерии, щитошейный ствол, позвоночные артерии.
Для роста хемодектом характерна значительная инфильтрация близлежащих тканей, особенно адвентиции сонных артерий, а при хемодектомах блуждающего нерва — периневральных элементов. Хемодектомы обычно циркулярно обрастают сонные артерии, имеют тенденцию к распространению вдоль сосудистого пучка к основанию черепа.
Клиника каротидных хемодектом
Чаще всего единственной жалобой является обнаруженное объемное образование. Реже пациенты жалуются на головную боль, боль и болезненность в области опухоли, головокружение. Иррадиация боли возможна в висок, зубы и надплечье. Иногда встречаются неврологические проявления: осиплость голоса, кашель, затруднение глотания, обусловленные давлением на близлежащие нервы (чаще всего на блуждающий нерв). При гормонально-активных опухолях отмечается общая слабость, быстрая утомляемость, бессонница.
Типичная локализация: на боковой поверхности шеи, ниже угла нижней челюсти, в зоне сонного треугольника, реже в зачелюстной ямке. Опухоль может контурировать в виде припухлости, покрытой неизмененной кожей, обычно безболезненна, плотной или плотноэластической консистенции, с гладкой поверхностью. При пальпации пульсация на передней или наружной ее поверхности, выражена более интенсивно, чем на противоположной стороне. Аускультативно над опухолью в 5—10 % случаев выслушивается систолический шум. Особенностью хемодектом является заметная смещаемость в горизонтальном направлении и ограниченная в вертикальном направлении. Отвести опухоль от пульсирующей артерии невозможно. При надавливании на опухоль возможно кратковременное коллаптоидное состояние (бледность кожных покровов, падение АД) вследствие раздражения каротидного синуса. Для каротидных хемодектом типичен медленный рост. При длительном течении опухоли могут достигать значительных размеров, возможно сдавление и оттеснение гортани и глотки. Злокачественный вариант встречается довольно редко; метастазы располагаются, как правило, вблизи образования в виде инкапсулированного узла.
Клиника вагальных хемодектом
Вагальные хемодектомы образуются из параганглионарной (хеморецепторной) ткани нодозного узла блуждающего нерва, располагающегося вблизи от яремного отверстия. К нодозному ганглию интимно прилежат ВСА, внутренняя яремная вена, подъязычный и языкоглоточный нервы.
Пациенты предъявляют жалобы на наличие опухолевидного образования в подчелюстной области. Субъективно отмечают чувство инородного тела в глотке, изменение тембра голоса, реже затруднение при глотании. Неврологические проявления при вагальных хемодектомах более существенны, чем при каротидных. Чаще это триада Горнера (птоз, миоз, энофтальм). Возможны также симптомы, связанные с выпадением функции блуждающего, подъязычного и языкоглоточного нервов.
Обычно вагальные хемодектомы локализуются на боковой поверхности шеи под углом нижней челюсти. Верхний полюс не определяется, так как уходит в зачелюстную ямку в парафарингеальное пространство. Для вагальных хемодектом типично выпячивание боковой стенки глотки с отклонением мягкого неба и языка вперед и медиально. Слизистая оболочка при этом не изменена, смещается над опухолью. На слизистой могут быть видны многочисленные извитые сосуды диаметром до 1 мм. При других объемных образованиях, распространяющихся в парафарингеальное пространство, подобный симптом отсутствует. Пульсация сонных артерий над опухолью определяется редко. Верхний полюс опухоли может достигать основания черепа, а нижний развилки ОСА. ВСА обычно соприкасается с медиальной поверхностью опухоли и на 30—40 % окружена опухолью.
Также характерен медленный рост. Однако, в отличии от каротидных хемодектом, более частое озлокачествление с агрессивным инфильтративным ростом по отношению к окружающим тканям, особенно к сонным артериям и нервам. При прогрессировании рост опухоли происходит в сторону основания черепа и височной кости.
Регионарные метастазы вагальных хемодектом располагаются вблизи основной опухоли и часто составляют с ней единый конгломерат. Отдаленные метастазы локализуются в позвоночнике и легких.
Хемодектомы атипичной локализации располагаются на боковой поверхности шеи вблизи сосудисто-нервного пучка, но вне его фасциального футляра, отличаются упорным местным рецидивированием и более частым метастазированием.
Обследование: цветное дуплексное сканирование, ультразвуковая допплерография, компьютерная томография, включая спиральную, рентгеноконтрастное исследование сосудов, транскраниальная допплерография, бронхоскопия.
При анализе результатов исследований обращают на топографию сонных артерий и их взаимоотношение с опухолью, протяженность поражения сосудов и степень их обрастания, расположение верхнего полюса опухоли, состояние дистальной части ВСА, характеристику (качественную и количественную) кровотока по сонным артериям.
Дифференциальный диагноз.
Внеорганные новообразования шеи схожи по своим клиническим проявлениям. Нередко единственным симптомом является наличие опухоли на шее. Боли, компрессионные синдромы и неврологическая симптоматика наблюдаются редко. Все это затрудняет дифференциальную диагностику. Диагностические ошибки довольно типичны: чаще при первичном обращении ошибочно диагностируется лимфаденит, что связано с редкостью внеорганных опухолей шеи и недостаточной осведомленностью докторов в этой патологии, ложной связью обнаруженной опухоли с воспалительными явлениями (кариес, хронический тонзиллит, фарингит и др.).
При обнаружении опухоли на шее, особенно солитарной, в первую очередь необходимо исключить метастатический генез, гемобластоз.
Неспецифические лимфадениты чаще наблюдаются у детей при хронических воспалительных заболеваниях кожи лица и головы, слизистой оболочки рта, верхних дыхательных путей. При этом лимфоузлы обычно увеличены, плотноваты, множественны, безболезненны; признаки периаденита отсутствуют. Необходимо дифференцировать от метастазов в лимфатические узлы шеи и лимфоретикулярных поражений. Метастатические лимфатические узлы более плотные, округлые. Окончательный диагноз обычно ставят при цитологическом или гистологическом исследовании.
Специфический хронический лимфаденит при туберкулезе и сифилисе. Туберкулезное поражение чаще двустороннее, характерно изменение подчелюстных и яремных узов. На ранних стадиях плотные, подвижные, безболезненные, не спаяны между собой и с окружающими тканями. Затем приобретают вид пакета, нарастают явления периаденита, могут появляться абсцессы и свищи.
Хемодектомы шеи и невриномы, локализованные вблизи сонных артерий, в первую очередь следует дифференцировать с аневризмами сонных артерий. При аневризме определяется более четкая пульсация и систолический шум, характерно отставание пульсовой волны на височной или лицевой артерии, что при хемодектомах отсутствует.
Кроме того, хемодектомы данной локализации следует отличать от неврином блуждающего или подъязычного нервов и солитарных метастазов. При невриномах, расположенных в непосредственной близости к сонным артериям, иногда возможно ощутить передаточную пульсацию. Дифференциальной диагностике способствуют попытки отведения опухоли от сосудов, которая возможна при невриномах, а при хемодектомах образование смещается только вместе с сосудом.
Наибольшую трудность для дифференциальной диагностики представляют образования парафарингеального расположения. Их следует дифференцировать от злокачественных опухолей ротоглотки, чаще опухолей миндалин. Для рака миндалин характерны боли, неловкость при глотании, ощущением инородного тела. При осмотре: изъязвленная кровоточащая опухоль. Это крайне важно, так как при парафарингеальных опухолях не бывает изъязвления слизистой оболочки.
Также представляют значительные трудности в дифференциальной диагностике первично-множественные опухоли. Чаще обнаруживаются комбинации опухолей щитовидной железы с хемодектомами, невриномами, лимфосаркомой. В этих случаях солитарные опухоли на шее принимают за метастазы рака щитовидной железы.
При сборе анамнеза следует обращать внимание на длительность развития заболевания, темп роста образования, на наличие опухоли ранее, метастазом или рецидивом которой может быть обнаруженная в настоящее время опухоль.
Исследование групп лимфатических узлов проводится последовательно, целесообразно осуществлять пальпацию со спины пациента, при этом четче определяются все анатомические структуры в надключичной области и вдоль сосудистого пучка.
При парафарингеальной локализации используют бимануальную пальпацию. Ее следует проводить при расслаблении мышц шеи (голова исследуемого наклонена вперед), а также в положении лежа с валиком под плечами, голова повернута в сторону. Это дает возможность определить локализацию, взаимоотношение опухоли с магистральными сосудами.
Важное значение в дифференциальной диагностике внеорганных новообразований шеи имеет их локализация: для неврином и ганглионеврином характерно расположение в парафарингеальной зоне, нейрофибром — в боковых отделах шеи, липом — в боковом треугольнике или надключичной области, лимфангиом — вдоль кивательной мышцы или над ключицей, десмоида — вблизи мышечных массивов плечевого пояса и в нижнебоковых отделах шеи, срединной кисты и опухоли щитоязычного протока — строго по средней линии шеи, вблизи подъязычной кости.
Из методов лабораторной диагностики важное значение при диагностики гемобластозов имеет клинический анализ крови.
Обзорную рентгенографию в обязательном порядке проводят при пальпируемых плотных, неподвижных небольших образованиях в надключичной области для исключения шейных ребер и вторичных поражений костей. Рентгенологическое обследование также дает возможность выявить наличие известковых включений (симптом отсутствует при хемодектомах, метастазах рака, липомах).
Важнейшее место в дифференциальной диагностике различных внеорганных опухолей шеи занимает ультразвуковое исследование. В В-режиме метастазы в лимфатические узлы имеют неоднородную структуру, капсулу толщиной до 2 мм, невриномы — изоэхогенную однородную структуру без выраженной капсулы, кисты - гипоэхогенную структуру с наличием мелкодисперсного жидкого содержимого и капсулу толщиной до 1.5 мм. Кровоток по сонным артериям характеризуется отсутствием локального повышения скорости, что свидетельствует о неизменности гемодинамики. В 30 % случаев определяют гемодинамически значимую компрессию яремной вены. Сосудистый рисунок неврином чаще представлен множеством сосудов, преимущественно артериями, диаметром до 2.2 мм с коллатеральным типом кровотока, в шванноме сосуды с венозным характером кровотока, внутри кист сосудистый рисунок не выражен.
Безусловно ангиография помогает в дифференциальной диагностике внеорганных новообразований шеи. Ангиографическая картина при метастатических опухолях характеризуется смещением оси сонных артерий в трех направлениях — кнутри, кпереди и кзади. Чаще сонные артерии отклоняются медиально, смещения сонных артерий кнаружи не бывает. В 20 % случаев выявляется компрессия ОСА или ВСА. Метастатические образования обычно прилегают к сонным артериям в области бифуркации ОСА, реже в начальных отделах ВСА и НСА. Известны единичные случаи циркулярного расположения метастатических опухолей вокруг сонных артерий. Чаще опухоль спаяна с наружной стенкой артерии.
При лимфоретикулярных опухолях шеи (лимфогранулематоз, ретикулосаркоматоз) характерна локализация сонных артерий медиально по отношению к опухоли, поэтому на ангиограммах определить их ход не представляется возможным.
Наиболее частая локализация образований в области бифуркации ОСА при метастатических образованиях объясняется несколькими причинами: находящимся вблизи бифуркационным лимфатическим узлом, в который чаще метастазируют опухоли головы и шеи, а также фиксацией развилки ОСА ветвями НСА.
Признаки опухолей черепных нервов на ангиограммах:
• при невриномах, исходящих из блуждающих нервов, в прямой проекции характерно отдавливание сонных артерий кнаружи, в боковой — кпереди
• при опухолях симпатического ствола (невролейомиомы, неврофибромы) в прямой проекции бифуркация ОСА, ВСА и НСА оттеснены новообразованием кнаружи в латеральном направлении, в боковой — ВСА смещена кзади, а НСА — кпереди
• при опухолях из сосудов (ангиофибромы) в прямой проекции отклоняют ВСА кнаружи, а в боковой — кпереди
• при синовиальной саркоме смещение в прямой проекции дистального отдела ОСА и начального отдела ВСА кпереди и в боковой латерально.
Лечение.
Консервативное лечение хемодектом шеи малоэффективно: полное излечение при лучевой терапии достигается только в 23 %, а частичное улучшение — в 54 % случаев (Valdagni R., Amichetti M., 1990; Dinges S. et al., 1993). Поэтому отдают предпочтение радикальному удалению опухоли (Матякин Е.Г., 1995; Kogel H. et al., 1991; Williams M. et al., 1992). Хирургическая тактика дает хорошие результаты в 93—96 % случаев (Kraus D. et al., 1990; Van-der-Mey A. et al, 1992).
До середины 50-х годов прошлого века смертность при хирургическом лечении каротидных хемодектом достигала более 30 %, а среди выживших инвалидность вследствие афазии, гемипарезов, параличей каудальной группы черепных нервов до 50 %.
Расположение хемодектом в непосредственная связи с сонными артериями обусловливает сложность и опасность оперативного лечения, что в 28—43 % случаев определяет необходимость реконструкции сонных артерий (Lee-lamanit V. et al, 1993). Операция выбор удаление новообразования с сохранением проходимости внутренней сонной артерии.
Важные условия хирургического вмешательства:
- определение толерантности больного к пережатию сонной артерии путем оценки функциональных возможностей виллизиева круга: в дооперационном периоде транскраниальная допплерография, тест на пережатие сонной артерии, в интраоперационном — транскраниальная допплерография, измерение ретроградного давления в общей сонной артерии
- эндотрахеальный наркоз
- широкий доступ: по внутреннему краю кивательной мышцы, при распространении в парафарингеальное пространство — от сосцевидного отростка до края хрящей гортани (дугообразный) с пересечением двубрюшной мышцы в сухожильной части, при необходимости НС;
- по показаниям резекция, пластика или протезирование ВСА; техника операций не отличается от аналогичных на брахиоцефальных сосудах
Отдаленные результаты, прогноз.
Показатели 5-летней выживаемости после хирургического лечения каротидных и вагальных хемодектом составляют 93—99 %, атипичных (учитывая в 100 % случаев злокачественный вариант течения болезни) — 50-61 %.
Читайте также:


