Собянин болен раком поджелудочной железы


– Илья, Анатольевич, у кого чаще всего диагностируют РПЖ?
– На сегодняшний день РПЖ чаще диагностируется у женщин. Риск развития заболевания увеличивается с возрастом. Если говорить про средний возраст пациентов, то это люди старшего возраста, около 60 лет.
– Как выглядит путь пациента от момента подтверждения диагноза и до окончания лечения? Какие этапы терапии существуют?
– Мы можем говорить о двух этапах лечения, хирургическом и химиотерапевтическом. Их последовательность может меняться в зависимости от случая.
После обследования пациенту с цитологически или гистологически подтвержденным диагнозом показано выполнение операции в объеме резекции поджелудочной железы, иногда в сочетании с двенадцатиперстной кишкой, в зависимости от локализации. После этого ему показано проведение профилактической химиотерапии в течение полугода.
Иногда даже при отсутствии метастазов, но при большом размере опухоли хирург не может выполнить операцию на первом этапе из-за вовлечения в опухолевый процесс жизненно важных сосудов. Тогда пациенту проводят несколько курсов химиотерапии, иногда лучевой терапии, с последующим решением вопроса об операции.
– Отличаются ли подходы к терапии в случае, если опухоль не поддается оперативному вмешательству?
– Если опухоль не поддается оперативному вмешательству, то пациенту назначается химиотерапия. При отдаленных метастазах протокол лечения включает в себя интенсивные режимы химиотерапии, о хирургическом лечении этого пациента не может быть и речи. Химиотерапия проводится неограниченное время, пока она помогает пациенту. Если у пациента нет отдаленных метастазов, то химиотерапия проводится в течение 6 месяцев.
– Каких целей позволяет добиться терапия?
– Если речь идет о неметастатическом процессе, то цель терапии – выздоровление. К сожалению, статистика против нас, и болезнь, несмотря на радикальную операцию и адекватный объем химиотерапии, в большинстве случаев прогрессирует. Только в 20% случаев мы можем рассчитывать на отсутствие рецидива в течение 5 лет, что примерно приравнивается к выздоровлению пациента.
Если у пациента есть отдаленные метастазы, то лечение направлено на достижение стабилизации и отсутствие прогрессирования заболевания. У таких пациентов средняя продолжительность жизни в среднем не превышает одного года.
– Как изменились подходы к терапии пациента с РПЖ за последние 15–20 лет? Какие новые возможности терапии существуют?
– Подходы к терапии изменились принципиально, и мы это видим по ее результатам – увеличилась средняя продолжительность жизни наших пациентов. Если раньше мы говорили о нескольких месяцах, то сейчас можем говорить об одном годе, а многие пациенты живут более двух лет.
Долгое время до 2012 года мы имели в своем распоряжении только один эффективный противоопухолевый препарат. Сейчас же мы применяем агрессивную многокомпонентную химиотерапию, включающую в себя четыре противоопухолевых препарата, используем другие комбинации, связанные с применением современных препаратов типа нанодисперсного паклитаксела, стабилизированного альбумином. В некоторых случаях с успехом применяется иммунотерапия, хотя эта редкая ситуация для РПЖ – далеко не каждая опухоль чувствительна к ней.
Принципиально продвинулась терапия местно-распространенного РПЖ. Раньше, при отсутствии эффективных терапевтических возможностей и контроля опухолей, пациенты получали паллиативную химиотерапию на протяжении нескольких месяцев, после чего перспективы дальнейшего лечения для них не просматривались. Сейчас значительная когорта этих пациентов (от 20 до 30%) имеет шанс после проведения предоперационной терапии быть прооперированными в радикальном объеме. И у этих пациентов теоретически есть шанс выздороветь. Есть статистика по 5-летней выживаемости таких пациентов. Это значительный прорыв: болезнь, которая раньше считалась абсолютно неизлечимой, в настоящее время начинает поддаваться терапии, и с каждым годом мы видим все более высокие цифры выживаемости пациентов.
– Каков на сегодняшний день прогноз пациентов с РПЖ?
– Статистика такова, что продолжительность жизни на современных режимах химеотерапии в среднем составляет от 7 месяцев до 1 года. Она определяется не только схемой химиотерапии, но и исходной распространенностью болезни. Скажем, при метастатическом процессе и при удовлетворительном состоянии пациент может прожить один год и больше. Если пациент в тяжелом состоянии, то продолжительность жизни, конечно, ниже.
Добиться полного выздоровления пациентов с метастатическим РПЖ все еще не получается, но они уже живут дольше, и симптомы заболевания контролируются лучше, чем раньше.
Источник
- Попова А.С., Покатаев И.А., Тюляндин С.А. Комбинированные режимы химиотерапии. Медицинский совет, 10.21518/2079-701X-2017-6-62-70.
- Покатаев И.А., Алиева С.Б., Гладков О.А., Загайнов В.Е., Кудашкин Н.Е., Патютко Ю.И. и соавт. Практические рекомендации по лекарственному лечению рака поджелудочной железы // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том 8). С. 401–413.
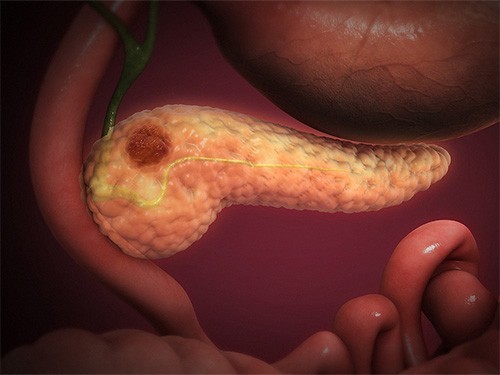
Рак поджелудочной железы (РПЖ) – очень редкое заболевание, поэтому опасаться его особенно не стоит
Действительно рак такой локализации не очень распространен. Однако заболеваемость РПЖ ежегодно увеличивается и сегодня среди россиян выявляется около 18 тысяч новых случаев в год. При этом данные статистики очень неутешительны: РПЖ занимает одно из первых мест по смертности среди онкологических заболеваний в России. В зоне риска РПЖ может оказаться каждый, и этот риск повышается с возрастом – чаще всего заболевание диагностируется у пациентов старше 60-70 лет. Чем больше людей доживает до этого возраста, тем выше риск и тем больше мы регистрируем случаев его возникновения. Кроме того, РПЖ чаще диагностируют у мужчин. Стандартизированные по возрасту показатели заболеваемости раком поджелудочной железы составили среди мужчин – 9,14, среди женщин – 5,16 на 100 тысяч населения. При этом прирост показателей заболеваемости в последние 10 лет выше именно у женщин: среди мужчин этот показатель составил 9,39%, среди женщин – 14,95 %.
Риск развития РПЖ предугадать невозможно
Точные причины возникновения РПЖ, как и многих других онкологических заболеваний не известны, но врачи отмечают некоторые факторы риска. Главный из которых – это наследственная предрасположенность. У 10 % больных раком поджелудочной железы развитие заболевания связано с наличием известных наследственных синдромов. Наиболее распространенные – синдром ПейтцаЕгерса, синдром Линча и синдром наследования рака молочной железы и яичников, связанный с мутациями генов BRCA. А также синдром семейного рака поджелудочной железы, когда ген, обуславливающий развитие этого вида рака, не выявлен, но известно, что хотя бы два близких родственника, например, отец или брат, болели РПЖ.
Пациентов, которые попадают в группу риска, необходимо наблюдать, начиная с 40-50 лет и проводить регулярно диагностику с помощью КТ, МРТ и эндоскопический ультразвук. Это поможет увеличить вероятность выявления заболевания на ранних стадиях. Именно такой вид скрининга и предлагается в развитых странах, но, к сожалению, пока не отработан в России.
Остальные факторы риска вторичны и включают в себя сахарный диабет, нарушение диеты, курение, наличие хронического панкреатита, ожирение, низкая физическая активность. Но их значение намного меньше, чем при наследственных синдромах, способствующих развитию рака поджелудочной железы. Отдельно можно выделить фактор, касающийся нашей страны, - недостаток витамина D, то есть, недостаточную солнечную инсоляцию россиян. По некоторым данным, люди, которые подвержены меньшему количеству солнечного облучения, имеют риск рака поджелудочной железы в 8 раз выше, чем у людей, которые живут в южных странах.
Симптомы РПЖ легко распознать
К сожалению, нет. Диагностировать РПЖ своевременно достаточно сложно: заболевание может протекать бессимптомно вплоть до IV стадии, когда появляются метастазы. На ранней стадии болезнь чаще всего выявляется случайно, например, когда на МРТ или КТ случайно находят узел в поджелудочной железе. В остальных случаях пациенты обращаются к врачу уже с желтухой, если опухоль распространилась на желчные протоки. В такой момент говорят о распространенном онкологическом процессе. Поэтому так важно обращать внимание на некоторые вещи, кроме возникающего болевого синдрома: это нарушение пищеварения, повышение сахара в крови, а также ни с чем не связанное уменьшение массы тела. Эти симптомы могут свидетельствовать о поражении поджелудочной железы.
Основное исследование для подтверждения диагноза РПЖ – это биопсия. Без подтверждения диагноза лечение не назначают. При не вызывающем сомнений опухолевом процессе по данным КТ или МРТ при условии отсутствия метастазов и возможности выполнить радикальную операцию, лечение в виде удаления опухоли начинают без биопсии. Дальнейшее лечение возможно после гистологии удаленного на операции материала.
В плане обследования пациентов с подозрением на опухоль поджелудочной железы присутствуют рентгенография органов грудной клетки, УЗИ, Кт или МРТ органов брюшной полости, гастродуоденоскопия, а также серия анализов крови.
Главная причина РПЖ – неправильное питание
Вредные привычки, в частности, злоупотребление алкоголем, а также погрешности в диете, когда в рационе преобладает жирная и острая пища не способствуют здоровью поджелудочной железы. Но, тем не менее, их значение намного меньше, чем при наследственных синдромах, способствующих развитию рака этой локализации.
А вот чтобы не допустить рецидива после окончания лечения важно восстановить работу желудочно-кишечного тракта: пациенты должны адекватно питаться, восстанавливаться после операции и возвращаться к норме своего веса. В качестве поддерживающей терапии пациенты могут принимать ферменты поджелудочной железы и препараты, которые бы стимулировали моторику ЖКТ. А вот некоторые альтернативные методы, так называемое лечебное голодание или вегетарианство, чаще всего приносят вред. Если у пациента развивается рецидив заболевания, что случается часто, то его алиментарный статус, или состояние питания, играет ключевую роль при планировании лечения. У пациента с серьезным алиментарным дефицитом часто полноценное лечение становится невозможным. Именно поэтому мы не рекомендуем придерживаться строгих диет, а наоборот, оптимизировать свой рацион питания, постепенно добавляя в него новые блюда.
Лечить метастатический РПЖ не имеет смысла
Конечно, прогноз заболевания зависит от того, на какой стадии был поставлен диагноз. Если удается выполнить хирургическое вмешательство на ранних этапах и реализовать полный объем послеоперационной химиотерапии, то, по европейским данным, пятилетняя выживаемость достигает 30%. За последние несколько лет эти показатели улучшились. В России выживаемость ниже, однако мы наблюдаем тенденцию к ее увеличению. К сожалению, если болезнь выявлена на поздней стадии, и ее уже нельзя вылечить, то счет идет на месяцы.
Выбор терапии РПЖ зависит от стадии заболевания. Основным методом лечения местно-распространенного и метастатического РПЖ является химиотерапия. Если процесс находится на первой и второй стадии, то лечение, как правило, начинается с выполнения радикальной операции, которая должна быть дополнена профилактической послеоперационной химиотерапией. Если речь о более распространенном процессе, когда опухоль вовлекает крупные сосуды, проходящие в этой зоне, то лечение начинается с так называемого индукционного этапа, включающую в себя химиотерапию и иногда лучевую терапию, чтобы уменьшить размер опухоли и сделать операцию возможной. При четвертой стадии, когда выявлены отдаленные метастазы в печени, легких, проводится только химиотерапия.
Кроме того, постепенно совершенствуются методы системной терапии, которые способствуют увеличению продолжительности жизни пациентов.
Обозначены сигналы человеческого организма, которые могут свидетельствовать о появлении злокачественного новообразования поджелудочной железы. Данной теме посвящен материал, размещенный некоторое время назад в блогосфере.
1. тупая боль в животе, усиливающаяся после приема пищи;
2. резкая потеря веса;
3. хроническая усталость.
Наличие подобных сигналов должно стать поводом для обследования, говорится в процитированном посте.
Ранее в среду сообщалось, что специалисты перечислили симптомы коронавируса, которые появляются до признаков простуды при заражении COVID-19.
Врачи раскрыли проявляющиеся на ногах симптомы надвигающегося инфаркта миокарда

Доктор Мясников перечислил симптомы, требующие срочного вызова скорой помощи
Российский вирусолог объяснил, почему сыпь на теле нельзя отнести к основным симптомам коронавируса COVID-19

Отец Фриске понадеялся, что Заворотнюк поможет то лекарство, которое не разрешили Жанне

Врачи озвучили симптомы, которые могут указывать на раковую опухоль в кишечнике

Врачи перечислили шесть вероятных признаков появления рака поджелудочной железы

Зарубежные врачи-онкологи назвали самый ранний симптом рака поджелудочной железы

Названы три возможных симптома появления раковой опухоли поджелудочной железы

Названа причина смерти Марины Макаровой на 46 году жизни

Врачи озвучили симптомы, которые могут указывать на раковую опухоль в кишечнике

Актриса из сериалов "Убойная сила", "Тайны следствия" Марина Макарова умерла в 45 лет

Названы четыре сигнала организма, требующие срочного обращения к врачу-онкологу
Доктор медицинских наук назвала первый симптом раковой опухоли щитовидной железы

Бывшая жена Владимира Машкова Елена Шевченко вышла замуж в США
-
Введите свой электронный адрес, после чего выберите любой удобный способ оплаты годовой подписки

Аргументы Недели → Самое читаемое
Актриса из сериалов "Убойная сила", "Тайны следствия" Марина Макарова умерла в 45 лет от рака
Бывшая жена Владимира Машкова Елена Шевченко вышла замуж в США
Порошина показала видео со своим мужчиной на море
"Готовы завтра расстреливать людей": в Украину пришли страшные времена
Названа причина смерти Марины Макаровой на 46 году жизни
.jpg)
В Московском клиническом научно-практическом центре (МКНЦ) имени Логинова создали уникальные условия для лечения онкологических заболеваний. Это одно из ведущих лечебных учреждений города.
В составе МКНЦ работают 19 лечебных отделений. Их сотрудники — 276 врачей, в том числе два члена-корреспондента РАН, 44 доктора и 91 кандидат медицинских наук, 13 профессоров. Они оказывают медицинскую помощь по 17 профилям, приоритетный — онкология.
Еще в этом учреждении уделяют внимание образовательной деятельности. Например, на базе центра работают программы последипломного образования по 11 медицинским специальностям.
По словам директора МКНЦ Игоря Хатькова, благодаря городским программам большинство работающих в центре врачей-онкологов прошли обучение в европейских и азиатских клиниках. Ведется работа и по обмену опытом с зарубежными коллегами.
В этом году обучение там прошли уже порядка шести тысяч человек, в том числе около 100 зарубежных специалистов из Венгрии, Германии, Италии, Латвии, Мексики, Финляндии и других стран. Специалисты МКНЦ участвуют в международных конгрессах. Также они инициируют и курируют интерактивные профессиональные образовательные интернет-сообщества, среди которых:
— видеопортал, посвященный диагностической и хирургической эндоскопии, свыше трех тысяч пользователей). Там ведут прямые трансляции, проводят лекции, разбирают клинические случаи.
Центр назван в честь гастроэнтеролога Анатолия Логинова (1924–2000). Он стоял у истоков создания ЦНИИ гастроэнтерологии и был его директором на протяжении почти 30 лет, с 1973 по 2000 год. Он первым в СССР ввел лапароскопию в терапевтическую клинику как диагностический метод при заболеваниях желудочно-кишечного тракта. Анатолий Логинов впервые предложил цветную фотографию для диагностики заболеваний печени. Он написал более 400 научных работ, в том числе несколько монографий по лапароскопии, и составил атлас лапароскопических картин и микрофотографий пунктатов печени (при лапароскопии он делал прицельную биопсию печени).
Новые операционные: лучшее оборудование и профессиональные хирурги
Сегодня в МКНЦ имени Логинова выполняют более девяти тысяч операций в год. Это в 4,5 раза больше по сравнению с 2014 годом. Больше 70 процентов онкологических операций в центре делают малоинвазивными (лапароскопическими) и роботическими методами. Это один из самых лучших показателей в мире.
Сергей Собянин принял решение о развитии центра и его переоснащении современным оборудованием, учитывая как раз высокую квалификацию врачей и возможности МКНЦ. Таким образом, в 2016–2018 годах здесь провели частичный поэтажный ремонт корпусов № 3 и 4. Закупили 1042 единицы современного медицинского оборудования, включая:
— 199 единиц оборудования анестезиологического обеспечения, замещения, поддержания и контроля функций;
— 156 единиц эндоскопического оборудования;
— 98 единиц оборудования для оперблоков;
— 14 единиц оборудования для обработки и стерилизации;
— пять аппаратов ультразвуковой диагностики.
Две из шести операционных — интегрированные. В них создан уникальный узел управления операционным и анестезиологическим оборудованием. Благодаря этому хирурги, анестезиологи и сестры могут делать операции на уровне, отвечающем самым высоким мировым стандартам оказания медицинской помощи.
Еще во всех шести помещениях используют визуальные технологии последнего поколения: 4К, 3D и HD. Хирург может видеть на мониторе высококачественную картинку зоны вмешательства, а современные генераторы обеспечивают малотравматичную резекцию тканей. Кроме того, есть модуль, позволяющий соединяться с другой операционной и проводить прямые учебные трансляции.
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
.jpg)
Уникальные возможности и сложные случаи
Возможности МКНЦ имени Логинова значительно превосходят уровень обычных городских клиник.
Главный ресурс МКНЦ — кадровый. Здесь работают специалисты экспертного уровня с уникальным опытом. Из 37 заведующих отделениями 51 процент — доктора медицинских наук, 35 процентов — кандидаты медицинских наук. Средний возраст сотрудников — 48,5 года.
70 процентов онкологических операций выполняются малоинвазивно. Главные преимущества такого способа — высокая точность, низкая травматичность и быстрое восстановление после операции.
Центр многопрофильный. Более чем у 40 процентов горожан с онкологическими заболеваниями старше 70 лет есть сопутствующие проблемы. В этом учреждении им могут оказать комплексную помощь (кардиологическую, эндокринологическую, пульмонологическую и другие).
Кроме того, у врачей центра самый большой опыт в проведении лапароскопических операций на поджелудочной железе в Европе, они также третьи в мире. Рост объемов оказания высокотехнологичной помощи за время существования центра составил 87 процентов. Еще здесь реализуется полный спектр программ последипломного образования, аналогичный ведущим медицинским университетам страны.
Врачи центра успешно справляются с лечением сложных, редких и нетипичных видов заболеваний.
Сергей Собянин пообщался с некоторыми пациентами центра. Так, 53-летний пациент обратился в МКНЦ с жалобами на периодически возникающие в течение восьми месяцев боли в животе. До этого его уже девять раз госпитализировали в стационары Москвы, в том числе в реанимационные отделения.
По словам мужчины, точный диагноз ему смогли поставить только в МКНЦ после множества исследований, которые провели бесплатно.
В МКНЦ мужчину осмотрел гастроэнтеролог, который отправил его в специализированное отделение невоспалительной патологии кишечника, где было проведено комплексное обследование. Затем пациента направили на консультацию в отделение высокотехнологичной хирургии. Там при детальном осмотре и опросе заподозрили редкий диагноз — нейроэндокринная опухоль поджелудочной железы.
Было рекомендовано изучить гормональный статус, а также выполнить компьютерную томографию и эндоскопическое ультразвуковое исследование поджелудочной железы. Диагноз подтвердился: специалисты компьютерной томографии и эндоскопического отделения выявили опухоль размером всего 1,5 сантиметра. Ее удалили лапароскопическим методом с использованием современного навигационного оборудования — оптической системы 3D-системы и лапароскопического УЗИ, что позволило обнаружить опухоль в труднодоступном месте. Пациент после операции восстановился быстро: его выписали через три дня.
Еще один пациент был болен с января 2017 года. Тогда он стал жаловаться на длительно не заживающую язву на слизистой альвеолярного края нижней челюсти. Сначала мужчина лечился у стоматолога по месту жительства, но результата это не дало. В октябре прошлого года его направили в клинику челюстно-лицевой хирургии МГМСУ. Там обнаружили кисту нижней челюсти. Новообразование позднее удалили. Результаты гистологического исследования показали, что опухолевого процесса нет. Однако после операции рана долгое время не заживала, проводились мазевые перевязки. В феврале этого года пациента направили к онкологу, сделали биопсию. Гистологическое исследование показало плоскоклеточный рак. На первом этапе лечения провели два курса химиотерапии, которые дали незначительный эффект.
После этого пациент самостоятельно обратился за консультацией в МКНЦ имени Логинова, где его повторно обследовали. По результатам компьютерной томографии была получена картина образования мягких тканей преддверия рта с распространением на нижнюю челюсть и на дно ротовой полости – шейная лимфаденопатия. В мае мужчине сделали сегментарную резекцию нижней челюсти, резекцию тканей дна полости рта, функциональную шейную лимфодиссекцию с двух сторон, микрохирургическую пластику свободным малоберцовым трансплантатом и трахеостомию. В послеоперационный период провели курс конкурентной химиолучевой терапии.
Сейчас пациент полностью реабилитирован. Признаков прогрессирования заболевания нет. Восстановлены контуры лица, функция нижней челюсти. Мужчина ведет активный образ жизни, работает, занимается спортом.
Оперный певец Дмитрий Хворостовский узнал о диагнозе в 2015 году: у него обнаружили опухоль головного мозга. Он отменил все концерты и отправился на лечение в одну из лучших клиник Лондона. Пройдя первый курс химиотерапии, Хворостовский продолжил ездить по миру, выступая в самых известных театрах. 22 ноября 2017 года стало известно о смерти баритона.
7 апреля 2013 года в США у певицы Жанны Фриске и телеведущего Дмитрия Шепелева родился сын Платон. О своей болезни Фриске узнала в июне того же года, когда была на отдыхе. Сверлящую головную боль и сильную слабость певица поначалу списывала на усталость.
Близкие поняли, что надежды нет, за пять дней до смерти Жанны.
Артист прошел курс химиотерапии в немецкой клинике, а затем ему сделали биопсию. В начале 2017 года состояние здоровья 69-летнего Задорнова значительно улучшилось, и он отправился на реабилитацию. 10 ноября того же года Михаила Николаевича не стало.
В 2000 году актриса Любовь Полищук попала в серьезную автомобильную аварию и получила травму позвоночника, которая позже привела к саркоме (отдельный вид онкологического заболевания).

Актриса успешно прошла курс лечения, который позволил ей надолго вернуться к съемкам в кино. Болезнь вновь дала о себе знать уже в 2006 году. Тогда артистка оказалась буквально прикована к постели. Через пару месяцев Любовь Полищук умерла во сне.

После курса химиотерапии израильские врачи отметили некоторые улучшения. Актер вернулся в Москву, где продолжил лечение. 3 января 2008 года Александр Абдулов скончался в возрасте 54 лет.
В 2008 году Олег Янковский пожаловался врачу на постоянные боли в области желудка, тошноту, отвращение к жирной пище. Актер сильно похудел. Он обращался за помощью к немецкому онкологу, но лечение не помогло. 10 апреля 2009 года Янковский сыграл свой последний спектакль. Вскоре у актера открылось внутреннее кровотечение, и 20 мая 2009 года народный артист СССР скончался. Ему было 65.

В СМИ ходили слухи, что у сына Олега Филиппа Янковского тоже обнаружили онкологическое заболевание, но актер опроверг эти сообщения. Филипп рассказал, что болел гематологическим заболеванием, но уже давно вылечился.
В конце ноября 2009 года актриса Анна Самохина из-за внезапных болей в желудке решила пройти гастроскопию. Врачи диагностировали рак желудка в четвертой, последней стадии.
Петербургские врачи назначили актрисе курс химиотерапии, но это только ухудшило ситуацию, добавились сильнейшие боли в области печени. Облегчали состояние наркосодержащие лекарственные препараты.

Причиной заболевания могли стать сомнительные диеты, на которых Анна сидела годами, а также инъекции стволовых клеток. Ускорить развитие болезни могли жизненные неурядицы, сильные стрессы и курение.
Зарубежные врачи отказались браться за такой случай. Тогда Анна Самохина отказалась от лечения и переехала в хоспис, где умерла 8 февраля 2010 года.
Актер Валерий Золотухин с декабря 2012 года несколько раз попадал в больницу. Обследование выявило у него глиобластому агрессивную опухоль мозга. Врачи боролись за здоровье артиста около месяца, ввели его в медикаментозную кому, но страшный диагноз не давал надежд на выздоровление. 30 марта 2013 года Валерий Золотухин умер, не приходя в сознание.

Актер и режиссер Михаил Козаков почти полгода боролся в Израиле со страшным диагнозом. Врачи обнаружили у него рак легких в последней стадии и глаукому, актер пережил клиническую смерть и лечение в клинике неврозов. После выписки Козаков жил в израильском доме престарелых. 22 апреля 2011 года он умер в клинике.

По словам поэтессы Людмилы Петрушевской, в театре все знали, что Олег Николаевич Ефремов смертельно болен. Сам худрук никогда не жаловался, но везде возил с собой аппарат, поддерживавший дыхание. Дочь рассказывала: ни один курс лечения он не доводил до конца. Даже в больнице Олег Николаевич не давал спуску окружающим, постоянно работал. 24 мая 2000 года актера не стало.

Иосиф Кобзон страдал от онкологического заболевания на протяжении 13 лет. Певец перенес несколько операций и курсы химиотерапии. Иосифу Давыдовичу пришлось лечиться от воспаления легких и инфекционной болезни почек. В легких также обнаружили тромб. Врачи поддерживали состояние артиста долгие годы, помогая оставаться на сцене и вести политическую деятельность. Народный артист СССР скончался 30 августа 2018 года.


Ситуацию осложняли серьезные проблемы с сердцем и вредные привычки: актер много курил. Не приходя в сознание, Илья Олейников умер 11 ноября 2012 года.
Однажды у Любови Орловой началась рвота. Врачи Кунцевской больницы, куда доставили знаменитую пациентку, решили, что у нее камни в желчном пузыре, и назначили день операции. Однако никаких камней у Орловой не было. Сразу после операции хирург позвонил ее мужу Григорию Александрову и сообщил, что у Любови Петровны рак поджелудочной железы.

Диагноз от нее скрывали. Орлова ничего не знала и чувствовала себя гораздо лучше. Она даже попросила привезти в палату балетный станок, у которого привыкла начинать каждый свой день. Александров привез станок, и его умирающая супруга по полтора часа в день занималась гимнастикой. Стонала от боли, но продолжала. Любовь Орлова умерла в Кремлевской больнице.
Борьбу с раком Валентина Толкунова вела несколько лет. В 2009 году ей удалили опухоль в мозгу, ранее была сделана мастэктомия, проведено несколько курсов химиотерапии. Однако в 2010-м болезнь начала резко прогрессировать. У певицы диагностировали рак молочной железы в четвертой стадии с метастазами в мозге, печени и легких.

Журналисты сообщали, что Валентина Васильевна отказалась от курса химиотерапии и даже не стала переводиться в онкоцентр. Ее не стало 22 марта 2010 года.


Олег Жуков скончался от опухоли головного мозга 9 февраля 2002 года. Ему было всего 28 лет.
В 1980 году у Анны Герман обнаружили рак опухоль кости. Певица долго и практически безрезультатно лечилась, перенесла множество операций, но не переставала выступать. Чтобы скрыть слезы от боли, Герман иногда пела в темных очках. Несмотря на плохое самочувствие, Герман улетела в Австралию, где должна была выступить по контракту, но из-за болезни гастроли были прерваны.

Величайшая певица современности Елена Образцова скончалась в январе 2015 года в одной из клиник Германии. Спустя несколько часов появилась информация: причиной кончины Образцовой стало тяжелое заболевание рак крови. Непосредственной причиной смерти стала остановка сердца. Оно просто не выдержало изнурительного лечения.



9 января 2009 года Патрик Суэйзи попал в больницу с воспалением легких. Через неделю его выписали, а в апреле врачи сообщили Суэйзи, что в его печени появились метастазы. 14 сентября 2009 года актера не стало.
Уолт Дисней выкуривал по три пачки сигарет в день. После того как мультипликатор 15 декабря 1966 года умер от рака легких, его компания отказалась от показа сигарет в своих фильмах.



Рак такого типа влияет на простату, расположенную в средней части таза, прямо под мочевым пузырем. Рак предстательной железы является самой распространенной после рака кожи формой у мужчин. В большинстве случаев это заболевание успешно лечится, но иногда, как случилось с Хоппером, оно распространяет метастазы на кости и убивает.
На этой неделе онколог Григорий Кобяков рассказал о статистике заболеваемости злокачественными опухолями головного мозга в России. Сейчас на 100 тысяч человек приходится 23 случая заболеваемости первичными опухолями головного мозга. Самая проблемная опухоль головного мозга, по мнению Кобякова, это глиобластома. Она сразу возникает в форме четвертой степени злокачественности. Врач также назвал основные симптомы, по которым можно распознать злокачественную опухоль мозга.
По данным на сентябрь, в России зарегистрировано 3 млн 700 тысяч человек, страдающих онкологическими заболеваниями. При этом показатели смертности остаются довольно высокими: в течение первого года умирает около пятой части заболевших.
Специалист считает, что на развитие рака влияют алкоголь, курение, жирное красное мясо и отказ от спорта. При этом генетический вклад в заболеваемость составляет всего 1520%, остальное это образ жизни, добавил эксперт.
Читайте также:


