Слабоумие при раке легких

Скрытое течение
Максим Руденко: Если брать всех вообще, кто умер от онкологических заболеваний, то среди мужчин рак лёгких как причина смерти стоит на первом месте (среди женщин – рак молочной железы). Этот вид рака вообще больше распространён среди мужчин, поскольку среди них больше курящих.
- То есть курение – фактор риска?
- Начнём с того, что рак лёгкого – собирательное понятие, на самом же деле его видов немало. Так вот, возникновение плоскоклеточного рака лёгкого, растущего из бронхов (его отличительная особенность в том, что он наименее поддаётся лекарственному лечению), обусловлено табакокурением. То есть это не просто фактор риска, это причина заболевания.
Среди всех пациентов, у кого выявлен рак лёгкого, один год переживает всего 50%. У более чем 70% пациентов злокачественное новообразование лёгкого выявляется на третьей и четвёртой стадиях. Тогда как самая высокая выживаемость (от 75 до 90%) регистрируется среди людей, у которых заболевание выявлено на первой стадии, но доля этих пациентов в среднем по России всего 11–12%. Плюс 14% - это вторая стадия, при которой 50% пациентов на фоне лечения переживают пятилетний рубеж.
- Печальная статистика. С чем это связано? С тем, что рак лёгких долго не выдаёт себя очевидными симптомами?
- Совершенно верно, для этого вида рака характерно скрытое течение, на ранней стадии заболевание не имеет выраженных клинических симптомов. Кроме того, это довольно агрессивная опухоль, которая выявляется тогда, когда уже есть либо метастазы, либо распространение в другие органы.

Кроме того, наш диспансер участвует в пилотном проекте по скринингу злокачественных новообразований лёгкого. Кто участвует в скрининге? Группа риска – это, прежде всего, курящие мужчины в возрасте от 45-50 лет или те, которые бросили курить ранее 15 лет назад.
Но выявление выявлением, а всё же лучше всего начать с профилактики рака лёгкого.

А смысл?
- Однозначно – в отказе от курения! Причем не только активного, но и пассивного.
- Ну да, при этом бросив курить, 15 лет человек всё равно будет числиться в группе риска. В чём тогда смысл?
- Смотрите, после отказа от курения в течение 20 минут происходит снижение артериального давления и частоты сердечных сокращений. В течение 12 часов – снижение уровня оксида углерода в крови до нормального значения. В течение 48 часов восстанавливаются нервные окончания, ощущения запаха и вкуса. Трёх месяцев достаточно для улучшения кровообращения и функции лёгких. Если человек продержался без курения год, риск возникновения ишемической болезни сердца снижается вдвое; если пять лет, риск возникновения инсульта снижается до уровня некурящих людей, плюс значительное снижение риска развития некоторых видов рака (ротовой полости, глотки, мочевого пузыря, шейки матки). За десять лет вдвое снижается риск смерти от рака лёгкого, наблюдается значительное снижение развития рака гортани и поджелудочной железы. А за 15 – риск развития ишемической болезни сердца и обструктивной болезни лёгких. Как видите, причины отказа от курения весьма убедительны. И в этом отношении российское законодательство справедливо ограничивает нас от табачного дыма во многих общественных местах.
- Отказ от курения – единственная мера профилактики рака лёгких?
- Главная, но не единственная. Другими мерами профилактики также не следует пренебрегать. Скажем, стоит стараться избегать воздействия на организм канцерогенов, придерживаться рационального питания: употребление достаточного количества витаминов, бета-каротина, антиоксидантов, витамина Е также снижает риск возникновения рака лёгкого. Но! На фоне отказа от курения. Замечу, что до эпохи массового производства сигарет и их широкой доступности рак лёгкого был казуистикой.

- Таких исследований пока нет, думаю, судить о воздействии вейпов на организм можно будет позже, когда в поле зрения учёных попадут люди, имеющие многолетний опыт нового на сегодняшний день увлечения. То есть нынешняя молодежь. О результатах будущих исследований сегодня судить сложно, но есть ли смысл рисковать? Бог не дал нам, людям, дымохода, так зачем нам дымить?
- Какие методы лечения рака лёгких сегодня применяются?
- На сегодняшний день самый эффективный метод лечения – это хирургический (он применяется на первой стадии заболевания). Кроме того, используется химеотерапия, лучевые методы лечения и их комбинация.
Хирургическое лечение подразумевает удаление поражённой части лёгкого или всего лёгкого. Понятно, что при удалении доли лёгкого качество жизни не так страдает, как при удалении целого органа – в этом случае, бывает, люди погибают не от развития рака, а от осложнений со стороны сердечно-сосудистой системы, поскольку сердцу сложно работать с одним лёгким. Но мы в отделении торакальной хирургии Свердловского областного онкологического диспансера идём по пути органосохраняющих операций, делаем их всё больше и больше, тем более что сегодня в России и в нашем диспансере активно развивается малоинвазивная хирургия.
- Вернёмся к началу разговора. Я правильно понимаю, что рак лёгких на ранней стадии у человека – это, как правило, случайная находка?
- Совершенно верно. Люди, например, идут делать операцию на глаза или на сердце, и у них выявляется рак лёгкого.
- Специфических симптомов у рака лёгкого нет, они все схожи с симптомами любых лёгочных заболеваний. Допустим, кровохарканье может быть и при туберкулёзе, и при пневмонии (особенно вирусной), и при раке лёгкого. Одышка, повышение температуры также могут быть при банальной пневмонии. Но должна быть онкологическая настороженность. То есть, если пациент входит в группу риска, на эти симптомы следует обратить внимание с точки зрения онкологии. Но это больше касается медиков. А людям при любом длительном кашле следует идти к врачу, который выслушает и сопоставит жалобы, направит на флюорографию.
- Специалисты первичного звена здравоохранения, то есть врачи в поликлиниках, имеют настороженность по отношению к раку?
- Я не могу сказать за каждого конкретного человека. Но мы со своей стороны делаем всё возможное для повышения этой настороженности. Специалисты онкологического диспансера регулярно проводят лекции для первичного звена здравоохранения (есть даже клинические рекомендации по выявлению рака лёгкого для первичного звена), активно используют возможности телемедицины.
- Какие индивидуальные особенности влияют на то, что у одних курящих людей возникает рак лёгкого, а у других нет?

Понимаете, мы не говорим, что если человек курит, то он обязательно заболеет раком лёгкого. Но те, кто болеет, все курят. Думаю, больше половины пациентов не оказались бы в нашем отделении, если бы не курили.
- Мы всё больше говорим про мужчин, а есть ли среди ваших пациентов женщины?
- Конечно. Более того, в последнее время женщин, у которых диагностирован рак лёгких, становится всё больше. Простой пример. Двадцать лет назад, когда я только начинал работать, у нас была одна женская палата, потом появилась необходимость открыть ещё одну, потом ещё…
- Сколько лет было самому молодому вашему пациенту?
Поблагодарить 11 1
Комментарии к теме (14)
![]()
![]()
![]()
![]()
Запустить процесс гибели гепатоцитов и токсического поражения головного мозга могут следующие факторы: рак печени, МТС в печень, кровотечения из желудка и кишечника, неконтролируемый прием медикаментов, постоянные запоры, избыточное употребление белка, инфекции, операции, развитие перитонита на фоне асцита и т.д.
При печеночной недостаточности в организме развивается целый комплекс патологических нарушений: изменение КОС и водно-электролитного состояния крови, гемостаза, онкотического и гидростатического давления и т. д. Все эти изменения значительно нарушают работу таких клеток, как астроциты, которые представляют собой треть всей клеточной массы головного мозга. На астроциты возложена функция регуляции проницаемости барьера между тканью головного мозга и кровью, обезвреживания токсинов, обеспечения поступления в клетки мозга электролитов и нейротрансмиттеров. Постоянное воздействие на астроциты аммиака, в избытке поступающего в кровоток при печеночной недостаточности, приводит к ухудшению их функционирования, повышению ликворопродукции, развитию внутричерепной гипертензии и отека головного мозга. Кроме аммиака, токсическое воздействие на астроциты способны оказывать ложные нейротрансмиттеры, жирные кислоты и аминокислоты, магний, продукты распада углеводородов и жиров.
Симптомы печеночной энцефалопатии
В клинической картине печеночной энцефалопатии выделяют различные неврологические и психические нарушения. Обычно к ним относят расстройства сознания (патологическая сонливость, фиксация взгляда, заторможенность с последующим развитием сопора, комы), нарушения сна (в дневное время пациент патологически сонлив, а в ночное предъявляет жалобы на бессонницу), нарушения поведения (раздражительность, эйфория, безучастность, апатия), интеллекта (забывчивость, рассеянность, нарушения письма), монотонность речи. Появление либо усиление сладковатого печеночного запаха изо рта связано с нарушением метаболизма меркаптанов (продуктов жизнедеятельности кишечной флоры) в печени, в связи с чем они начинают выводиться через дыхательные пути.
У многих пациентов признаком печеночной энцефалопатии является астериксис – несимметричные крупноразмашистые аритмичные подергивания, возникающие в мышцах конечностей, туловища и шеи при их тоническом напряжении. Обычно астериксис выявляется при вытягивании рук вперед, напоминает суетливые движения кистей и пальцев. Достаточно часто при печеночной энцефалопатии поражается терморегуляционный центр, из-за чего может отмечаться пониженная или повышенная температура, либо же чередование эпизодов гипотермии и гипертермии.
По течению выделяют острую и хроническую форму печеночной энцефалопатии. Острая энцефалопатия развивается очень быстро и может приводить к развитию комы в течение нескольких часов или дней. Хроническая форма развивается медленно, иногда в течение нескольких лет.
В своем развитии печеночная энцефалопатия проходит несколько стадий. В начальной стадии (субкомпенсации) появляются незначительные изменения психики (апатия, бессонница, раздражительность), сопровождающиеся иктеричностью кожи и слизистых. На стадии декомпенсации изменения психики усугубляются, пациент становится агрессивным, появляется астериксис. Возможны обмороки, неадекватность поведения. Ну и т.д.
Можно сдать анализы
Проводят общий анализ крови (выявляет анемию, снижение количества тромбоцитов, лейкоцитоз с токсической зернистостью нейтрофилов), исследуют коагулограмму (из-за угнетения белково-синтезирующей функции печени развивается коагулопатия дефицита, затем ДВС-синдром), печеночные пробы (отмечается повышение активности трансаминаз, ЩФ, Г-ГТП, растет уровень билирубина). При необходимости возможно проведение других лабораторных тестов, которые укажут на поражение внутренних органов (полиорганную недостаточность).
Для выяснения степени поражения печени могут потребоваться такие неинвазивные исследования, как УЗИ печени и желчного пузыря, МРТ печени и желчевыводящих путей, КТ желчевыводящих путей. Обязательно производится пункционная биопсия печени для выяснения точной причины печеночной недостаточности. Оценка степени поражения головного мозга осуществляется с помощью электроэнцефалографии.
Дифференциальный диагноз печеночной энцефалопатии проводят с другими (внепеченочными) причинами поражения головного мозга: внутричерепная катастрофа (геморрагический инсульт, кровоизлияние в желудочки мозга, разрыв аневризмы церебральных сосудов и пр.), инфекции ЦНС, метаболические расстройства, внепеченочные причины повышения уровня азота в крови; алкогольные, лекарственные и послесудорожные энцефалопатии.
Неврологические осложнение при раке Неврологические осложнения системных (то есть возникших за пределами нервной системы) злокачественных новообразований могут быть причиной душевных и физических страданий, ограничения жизнедеятельности, а иногда смерти. Установление диагноза часто вызывает трудности, поскольку различные неврологические расстройства могут иметь сходные симптомы и признаки. Кроме того, дополнительные диагностические трудности могут быть связаны с сопутствующими неврологическими заболеваниями, распространенными среди пациентов пожилого возраста со злокачественными новообразованиями.
Ранняя диагностика и агрессивное лечение могут привести к регрессу неврологических симптомов и значительно улучшить качество жизни пациента. Мы относимся к проблеме неврологических осложнений системных злокачественных новообразований так, как и положено неврологам: сначала выявление пораженной анатомической области или областей (то есть головного мозга, спинного мозга, периферических нервов), затем диагностика с учетом имеющейся симптоматики и использованием результатов соответствующих лабораторных исследований и, наконец, назначение лечения. В рамках этого обзора мы сосредоточили внимание главным образом на тех расстройствах, которые трудно диагностировать, которые требуют консультации невролога, и которые можно эффективно лечить.
Неврологические осложнения при системных (то есть возникших за пределами нервной системы) злокачественных новообразованиях могут быть причиной симптоматики, которая причиняет пациентам дополнительные душевные и физические страдания и в еще большей степени ограничивают жизнедеятельность, чем злокачественное новообразование само по себе, и, если их не лечить, могут привести к летальному исходу. Ранняя диагностика и агрессивное лечение таких осложнений могут привести к регрессу неврологических симптомов и значительно улучшить качество жизни пациента. Однако установить диагноз бывает трудно, поскольку многие неврологические расстройства могут иметь сходные симптомы, и многие виды злокачественных новообразований развиваются у пациентов пожилого возраста, у которых постановку диагноза могут затруднять сопутствующие неврологические заболевания.
Больные с неврологическими осложнениями злокачественных новообразований, как правило, попадают к неврологу в двух случаях: либо у онкологического больного появляется новая неврологическая симптоматика, либо у пациента с неустановленным злокачественным новообразованием развивается неврологическое расстройство, вызванное недиагностированным злокачественным новообразованием. В более ранних обзорах, посвященных неврологическим осложнениям злокачественных новообразований, сначала указывалось неврологическое осложнение и причины его развития, а затем описывались его субъективные и объективные проявления. Однако это вовсе не отражает ситуацию, с которой, как правило, сталкивается врач в своей клинической практике: пациент часто обращается по поводу имеющихся симптомов и отклонений, выявленных при проведении клинических или параклинических исследовании, и задача врача — выявить причину развития симптомов пациента. Соответственно, в данном обзоре наш подход к неврологическим осложнениям злокачественных новообразований будет таким, как и положено в неврологии: сначала мы рассмотрим симптомы и признаки, а затем — их возможные причины. Всеобъемлющее рассмотрение всех неврологических осложнений, встречающихся при злокачественных новообразованиях, не входит в задачи данного обзора — при необходимости можно обратиться к более обширным обзорам (ссылки на рекомендуемую литературу по различным осложнениям приведены в табл. 1).
Осложнения
Примеры
Диагностика
Лечение
Неметастатические осложнения
Прогрессирующая многоочаговая лейкоэнцефалопатия, бактериальные, грибковые, вирусные энцефалиты
Восстановление иммунитета; противомикробные средства
Побочные эффекты лечения
Цисплатиновая нейропатия, стероидная миопатия
Клиническая диагностика, ИПН, ЭМГ
Если это возможно – отмена лекарственного средства
Скрининг сыворотки крови
Коррекция метаболических нарушений
Церебральные инфаркты, церебральные кровоизлияния
ДВ-МРТ; КТ, МРТ (ИВВ)
Рассмотреть вопрос о тромболизисе, антикоагулянтах, хирургическом лечении (при кровоизлиянии в опухоль)
Осложнения, связанные с питанием
Исследование уровня нутриентов в крови
Метастатические осложнения
Хирургическое вмешательство, ОВГМ или СРХ
Эпидуральные компрессии спинного мозга
Хирургическое вмешательство, СРХ или местная ЛТ
Мягкие мозговые оболочки
Очаговые (головной мозг, позвоночник) или диффузные осложнения
Интратекальная химиотерапия, метотрексат в высоких дозах, или местная ЛТ
Периферические нервы и сплетения
Нейролимфаматоз, нейротрофическая меланома
МРТ, ПЭТ, биопсия нервов
Местная ЛТ, химиотерапия*
Гематогенные метастазы (редко)
МРТ, биопсия мышц
Местная ЛТ, химиотерапия
* - хотя водорастворимые химиотерапевтические средства могут проникать в участки головного мозга или нервов там, где из-за опухоли нарушена целостность гематоэнцефалического или гематоневрального барьера, предпочтительно использовать препараты, способные проникать черех неповрежденный барьер.
МРТ – магнитно-резонансная томография.
ДВ-МРТ – диффузионно взвешенная VHN/
ПП – поясничная пункция.
ПЦР – полимеразная цепная реакция.
ИПН – исследование проведения по нерву.
ЭМГ – электромиография.
ИВВ – изображения, взвешенные по восприимчивости.
ИГВВ – иммуноглобулин для внутривенного введения.
ОВГМ – облучение всего головного мозга.
СРХ – стереотаксическая радиохирургия.
ЛТ – лучевая терапия.
ПЭТ – позитронно-эмиссионная томография.
Злокачественные новообразования могут вызывать неврологические осложнения вследствие поражения головного мозга: диффузного (например, делирий или деменция), очагового (например, гемиплегия или афазия) или многоочагового (например, левосторонняя гемиплегия и сужение поля зрения справа).
Делирий — острое изменение когнитивных функций, которое характеризуется спутанностью сознания, дезориентацией, уменьшением объема внимания и нарушениями восприятия, — является распространенным и неспецифическим синдромом, который в стационаре подчас бывает трудно выявить у пациентов, проходящих курс лечения по поводу злокачественного новообразования, и который служит плохим прогностическим признаком. В рамках ретроспективного исследования мы изучили записи консультаций неврологов и заключительные диагнозы у онкологических больных, которые лечились в терапевтических и хирургических отделениях Онкологического центра Мемориальной больницы и Института Слоана — Кеттеринга (Memorial Sloan Kettering Cancer Center — MSKCC) с января по декабрь 2009 г. Невролога вызывали на консультацию к 1008 пациентам. У 175 (17%) больных симптоматика проявлялась в виде новых когнитивных или поведенческих нарушений или же спутанности сознания (то есть делирии). Нет сомнений в том, что эти данные не в полной мере отражают частоту развития неврологических осложнений, поскольку невролога, как правило, не вызывали на консультацию, если причина развития делирия была очевидна (например, сепсис). У 73 (42%) из 175 пациентов с делирием была установлена единственная причина (рис. 1); во всех остальных случаях причин развития делирия было несколько. Причины развития делирия, документированные в MSKCC в 2009 г., были удивительно похожи на причины, которые были зафиксированы в ходе проспективного анализа, проведенного в нашем учреждении в начале 1990 гг.. Такие осложнения, как дегидратация или повышенная температура тела, в отсутствие сепсиса редко являлись причиной развития делирия, однако увеличивали тяжесть симптоматики в обеих когортах при наличии других причин.
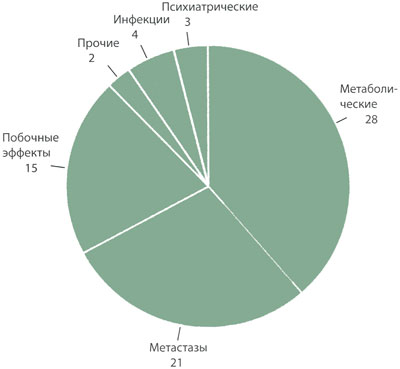
Рисунок 1. Причины развития делирия у больных с системными злокачественными новообразованиями
Результаты ретроспективного изучения медицинской документации всех пациентов, направленных на консультацию к неврологу в Онкологическом центре Мемориальной больницы и Института Слоана – Каттеринга в период с января по декабрь 2009 года. Цифры обозначают количество пациентов
У пациентов с токсическими или метаболическими энцефалопатиями, развившимся по нескольким причинам (например, анемия и гипергликемия), шансы на выздоровление выше, чем у пациентов с делирием, вызванным структурной патологией головного мозга. Делирий имеет две формы: гипоактивную (больной тихий и отстраненный) или гиперактивную (больной возбужден). При форме со сниженной активностью спутанность сознания у больного часто не замечают или принимают ее за депрессию; это расстройство обычно распознают медицинские сестры или родственники. Эпилептические приступы могут быть как симптомом, так и причиной развития делирия (делирий могут индуцировать как бессудорожные эпилептические приступы, так и постиктальные состояния после судорожных приступов).
Диагноз делирия можно установить при помощи краткой оценки психического статуса, которую следует проводить у каждого пациента при госпитализации и при ежедневных обходах пациентов в стационаре. Причину развития делирия можно установить путем тщательного физического осмотра и лабораторного исследования потенциальных метаболических причин, изучения истории лечения больного (как назначенными врачом, так и безрецептурными лекарственными средствами) и диагностической визуализации. Если первоначальный осмотр указывает на деменцию, врачу следует предупредить всех, кто ухаживает за больным, поскольку предшествующая деменция является наиболее распространенным фактором риска развития делирия у пациентов, находящихся в больнице. Пациентам с гипоактивным делирием может помочь лечение метилфенидатом, если причины делирия не установлены и, соответственно, нет специфического лечения.
В отличие от гипоактивного, гиперактивный делирий легко распознается и требует неотложного медикаментозного лечения (обычно при помощи галоперидола); иногда, чтобы избежать повреждений, пациента необходимо фиксировать. Эпилептические приступы, фокальные или генерализованные, могут быть как единственной причиной развития гиперактивного делирия, так и усиливать действие других этиологических факторов его развития. Эпилептические приступы особенно распространены у пациентов с метастазами в головной мозг. В исследовании 470 больных с метастазами в головной мозг эпилептические приступы при поступлении либо в течение заболевания были зарегистрированы у 113 (24%) пациентов. Самой высокой вероятность развития эпилептических приступов была у пациентов с меланомой (67%; n=12), но у пациентов, страдающих раком легкого (29%; n=41), злокачественными опухолями желудочно-кишечного тракта (ЖКТ) (21%; n=13) и раком молочной железы (16%; n=17), частота развития эпилептических приступов также была высокой по сравнению с пациентами со злокачественными новообразованиями без первичного или метастатического поражения головного мозга (4%; n=273). Если у пациента развиваются эпилептические приступы, следует назначить антиэпилептические препараты (АЭП); при выборе АЭП необходимо соблюдать осторожность, поскольку они имеют побочные эффекты, а многие из них могут взаимодействовать со средствами для химиотерапии и другими лекарственными средствами. Мы рекомендуем начинать лечение с леветирацетама, поскольку он не взаимодействует с лекарственными средствами для химиотерапии; если хорошего контроля приступов достичь не удается, мы рекомендуем добавить вальпроат. Профилактическое назначение АЭП не всегда позволяет предотвратить развитие эпилептических приступов, даже если концентрация лекарственного средства находится в терапевтическом диапазоне. Поскольку профилактика некоторыми АЭП неэффективна и потенциально может быть причиной развития когнитивных нарушений и других серьезных побочных эффектов (например, синдром Стивенса — Джонсона), назначать ее для предотвращения эпилептических приступов не следует. Бессудорожный эпилептический статус следует заподозрить у каждого пациента, находящегося в сопоре или коме. Авторы исследования пациентов многопрофильной больницы пришли к заключению, что 8% (n=19) пациентов в коматозном состоянии без клинических признаков эпилептической активности находились в бессудорожном эпилептическом статусе. Данные MSKCC указывают на примерно такую же частоту развития бессудорож ного эпилептического статуса у пациентов со злокачественными новообразованиями. При наблюдении за некоторыми больными можно заметить минимальную судорожную активность в области глаз, лица или кистей, но движения едва различимы; могут иметь место легкие миоклонические судороги. Однако у многих: пациентов какие-либо признаки эпилептической активности отсутствуют, наблюдается только сопор или кома. Отсутствие судорожной активности не всегда означает отсутствие эпилептических приступов; диагноз обычно помогает поставить электроэнцефалография; однако окончательный диагноз устанавливается только если пациент приходит в сознание после лечения с помощью антиконвульсантов. Средства для химиотерапии и антибиотики могут вызывать бессудорожный эпилептический статус.
Этиология делирия обычно многофакторна. Однако в тех случаях, когда делирий вызван единственной причиной, наиболее частой являются метаболические расстройства (особенно в результате лекарственной интоксикации) и ранее не диагностированные метастазы в головной мозг (см. рис. 1). Даже в тех случаях, когда причин несколько, коррекция одного отклонения обычно приводит к регрессу делирия. В связи с этим, даже если имеется очевидная причина (например, метастазы в головном мозге), стоит рассмотреть возможность и других отклонений (например, действия седативных средств или наличия метаболических расстройств). Во всех случаях, когда это возможно, следует отменить седативные и другие лекарственные средства, которые могут вызывать делирий.
Септическая энцефалопатия часто является единственной причиной развития делирия и очень часто служит одним из факторов у пациентов с полифакториальным делирием. Делирий может предшествовать повышению температуры тела или быть осложнением сепсиса, не приводя при этом к повышению температуры. Важным фактором может быть повреждение гематоэнцефалического барьера (ГЭБ), который в норме не позволяет нейротоксичным веществам проникать в головной мозг; прочие факторы включают воспаление, апоптоз и активацию эндотелия. Лечение антибиотиками обычно помогает решить эту проблему.
К редким инфекционным причинам развития делирия у пациентов со злокачественными новообразованиями (особенно в случае иммуносупрессии) относятся энцефалит, вызванный вирусом простого герпеса, и менингиты или менингоэнцефалиты грибковой (например, Cryptococcus spp. или Aspergillus spp.) или бактериальной (например, Nocardia spp. или Listeria spp.) этиологии. Поясничная пункция и анализ цереброспинальной жидкости (ЦСЖ) методом полимеразной цепной реакции обычно позволяют установить диагноз.
У некоторых пациентов с метастазами в головной мозг или мягкие мозговые оболочки, особенно в случае множественных мелких метастазов или диффузного поражения коры, наблюдается делирий без очаговых симптомов. Согласно результатам нашего исследования пациентов, которые проходили лечение в MSKCC, метастазы были единственной причиной развития делирия у 21 из 73 больных с единственной причиной развития делирия, и одной из причин у 32 из 175 больных с несколькими причинами развития делирия. Магнитно-резонансная томография (МРТ) головного мозга с контрастным усилением при помощи гадолиния позволяет выявить метастазы размером 1 мм. Метастазы в головной мозг вызывают симптомы за счет, как минимум, двух механизмов: они могут непосредственно повреждать нервную ткань, провоцируя появление очаговых симптомов, таких как гемипарез, афазия или атаксия, или же способствовать повышению внутричерепного давления, что приводит к развитию общемозговой симптоматики. Поскольку у большинства пациентов с метастазами в головном мозге имеются очаговые симптомы, лечение таких метастазов будет обсуждаться в разделе, посвященном лечению очаговой энцефалопатии.
Причиной повышения внутричерепного давления могут быть объемные образования с окружающим отеком (например, метастазы или внутримозговые кровоизлияния), патологические изменения, вызывающие обструкцию ликворных путей и гидроцефалию (например, метастазы в мягкие мозговые оболочки), или генерализованный отек головного мозга как осложнение метаболических расстройств (например, гипонатриемии). О повышении внутричерепного давления свидетельствуют головная боль, тошнота и рвота. Согласно нашему опыту отек диска зрительного нерва встречается редко. Метаболические расстройства, сосудистые расстройства и инфекции могут вызывать стойкие повреждения головного мозга или способствовать выявлению существовавшей ранее, но недиагностированной легкой деменции. Выбор лечения повышенного внутричерепного давления зависит от причины развития такого давления. Объемные образования можно лечить хирургическим путем. Часто при отеке головного мозга эффективны кортикостероиды. В редких случаях, когда в результате отека или объемного воздействия развивается вклинение, может возникнуть необходимость в экстренном введении гиперосмолярных растворов, прежде чем станет возможно проведение радикального хирургического вмешательства. Для лечения обструкции ликворных путей обычно требуется шунтирование. Высокое внутричерепное давление может осложнять лечение опухолей мягких мозговых оболочек, не вызывая значительного расширения желудочков; при повышенном внутричерепном давлении обычно помогает шунтирование.
В связи с тем, что при злокачественных новообразованиях часто проводятся длительные и сложные операции, требующие многочасовой анестезии, которая может увеличивать риск развития метаболических и других нарушений, в послеоперационный период нередко диагностируют делирий, который для врача может стать одним из самых ярко выраженных и пугающих осложнений. Расстройство обычно дебютирует в первые 48 ч после операции, по прошествии светлого послеоперационного промежутка. Клинические проявления варьируют от легких когнитивных нарушений, которые часто остаются нераспознанными, до острого гиперактивного делирия, который может стать причиной физических повреждений. При выраженном возбуждении пациента рекомендуется применение несколько лекарственных средств. Средством выбора является галоперидол. У пациентов, которые длительно злоупотребляли алкоголем и прекратили пить лишь накануне операции по поводу злокачественного новообразования, после операции может развиться белая горячка (delirium tremens); у таких пациентов выраженность симптомов уменьшается после введения бензодиазепинов, таких как лоразепам.
За исключением ифосфамида, выраженный делирий как осложнение химиотерапии встречается редко (табл. 2). Ифосфамид вызывает энцефалопатию приблизительно у 12% пациентов; токсическим метаболитом ифосфамида считается хлорацетальдегид. Для профилактики и лечения развившейся энцефалопатии используют метилтиониния хлорид (метиленовый синий). Также может быть эффективным внутривенное введение тиамина. Даже без лечения делирий (вызванный введением ифосфамида) обычно проходит за несколько дней.
Тип когнитивных нарушений
Время начала дополнительные симптомы
Читайте также:


