Скт для рака прямой кишки

- Группа особого риска: причины рака прямой кишки
- Полипы кишечника
- Стадии рака прямой кишки
- Чем может проявляться рак прямой кишки?
- Метастазы при раке прямой кишки
- Симптомы рака прямой кишки
- Диагностика рака прямой кишки
- Лечится ли рак прямой кишки?
- Варианты лечения рака прямой кишки на разных стадиях
- Профилактика рака прямой кишки
- Продолжительность жизни
- Цены на лечение рака прямой кишки
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже - до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины .
В зависимости от этих характеристик, выделяют пять стадий:
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение , что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего - в аноректальном отделе (5-8 %).
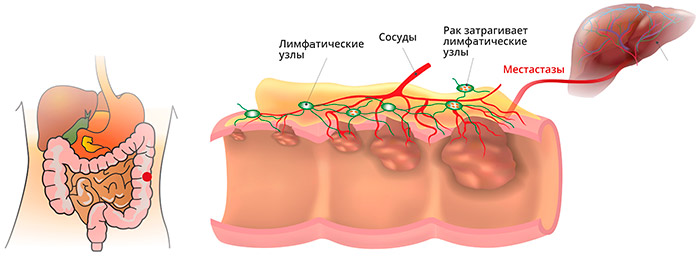
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак - аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин "колоректальный рак", врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:

Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры , развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию. Запись на консультацию круглосуточно
КТ кишечника – это современный, высокотехнологичный, неинвазивный метод обследования желудка, тонкого, толстого кишечника, лимфатических узлов, сосудов, который позволяет получить исчерпывающую информацию о состоянии и функционировании желудочно-кишечного тракта, выявить патологию на самых ранних этапах ее развития.
Компьютерная томография кишечника позволяет получить послойные черно-белые снимки исследуемой области. Таких снимков может быть выполнено около 100 штук. Толщина срезов тканей исследуемой области может составлять от 1 мм. Все это позволяет выявить даже небольшие по размеру новообразования и заметить патологические изменения в тканях на самых ранних этапах развития болезни.
Что показывает КТ кишечника
На снимках, полученных во время выполнения компьютерной томографии, можно обнаружить:
- новообразования: в желудке это раковая опухоль, в кишечнике доброкачественные (полипы) и злокачественные образования;
- непроходимость кишечника;
- изменения в сосудах брыжейки кишечника (тромбоз сосудов);
- инородные тела желудка и кишечника;
- воспаление (болезнь Крона и проч.).
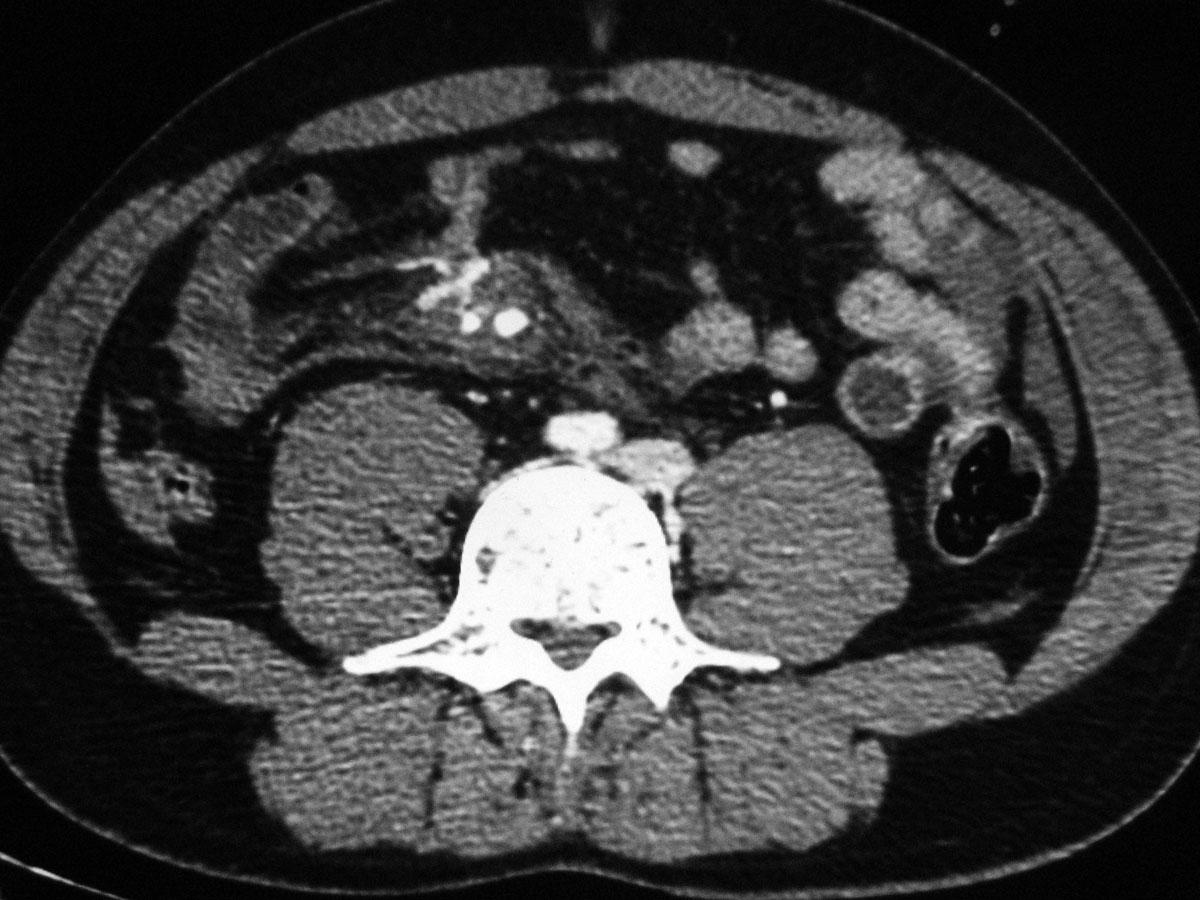
КТ желудка и кишечника с контрастированием
Для обследования органов желудочно-кишечного тракта применяется два способа контрастирования:
- использование рентгеноконтрастных препаратов на основе йода;
- пневмосканирование: для расправления стенок желудка и кишечника используются воздух помещения или другой инертный газ.
Рентгеноконтрастные препараты могут вводиться в организм пациента двумя путями:
- внутривенно;
- перорально.
Препарат для приема внутрь разводится в воде и выпивается перед обследованием. Такие препараты как Омнипак или Ультравист разводятся в 0,5 л кипяченой воды. Выпить раствор необходимо за 3 часа до обследования. А за час до процедуры необходимо принять еще 0,5 литра чистой негазированной воды.
В зависимости от вида патологии, наличие которой подозревают у пациента, препараты для внутривенного введения могут вводиться:
- однократно струйно непосредственно перед началом процедуры или в ходе обследования после того, как будет выполнена серия нативных снимков (без контраста);
- болюсно: препарат вводится в кровь в течение всего обследования при помощи специального аппарата - инжектора.
После введения контрастного препарата в кровь пациент может ощущать приливы тепла или жара в теле, металлический привкус во рту. Эти реакции не несут потенциальной опасности для здоровья пациента, поэтому обследование можно продолжать.
Тревожными симптомами, свидетельствующими о развитии аллергической реакции на препарат, являются:
- отек лица;
- першение в горле;
- тошнота и рвота;
- зуд кожи, сыпь;
- бронхоспазм;
- падение артериального давления.
При появлении любого из симптомов непереносимости йодсодержащего препарата необходимо сообщить об этом медперсоналу для получения своевременной медицинской помощи.
КТ кишечника с контрастом может проводиться с применением сочетания внутривенного и перорального введения рентгеноконтрастных препаратов. Однако такое сочетание применяется не всегда и требует от врача, проводящего обследование, высокого уровня профессионализма, так как одновременное применение двух видов контраста может привести к гипердиагностике (обнаружении несуществующей патологии).
Показания для проведения обследования
Объем обследования зависит от того, наличие какой патологии нужно подтвердить или исключить у пациента.
КТ желудка и кишечника одновременно выполняется редко в связи с тем, что большой объем обследования предполагает получение пациентом большой дозы облучения. Для назначения диагностики состояния всего желудочно-кишечного тракта нужны очень серьезные показания.
КТ желудка применяется для:
- обнаружения раковой опухоли стенок желудка;
- определения локализации, размеров новообразования, распространения его на соседние органы;
- выявления язвы слизистой;
- поиска очагов кровотечения.
Получить у врача направление на КТ тонкого кишечника:
- новообразования (лимфомы, рак);
- воспаление (колит);
- язвы слизистой;
- кровотечение;
- повреждение стенок тонкого кишечника при целиакии;
- очаги некроза (омертвения) при тромбозе сосудов брыжейки кишечника.
КТ толстого кишечника выполняется по следующим показаниям:
Противопоказания для проведения обследования
Запрещено проводить КТ желудка и кишечника в ледующихслучаях:
- беременность;
- вес пациента превышает 120 кг.
С осторожностью и только при наличии серьезных показаний проводят:
- детям до 12 лет;
- кормящим женщинам;
- пациентам с почечной недостаточностью;
- при множественной миеломе.
Противопоказания для введения рентгеноконтрастного препарата:
- беременность и лактация;
- почечная и печеночная недостаточность;
- сахарный диабет;
- непереносимость йодсодержащих контрастных препаратов.
Подготовка к обследованию
Наличие пищи в желудке, кишечного содержимого и газов в кишечнике, активная перистальтика может существенно затруднить проведение обследования, сделать изображения органов нечеткими.
Перед процедурой рекомендуется провести специальную подготовку для того, чтобы сделать обследование максимально информативным:
Как проходит обследование
Направляясь в клинику, желательно выбрать одежду, достаточно просторную для того, чтобы в ней было лежать неподвижно в течение продолжительного времени. Цепочки, заколки, металлические застежки одежды и ремня могут оставить тени на снимках, поэтому украшения и аксессуары лучше снять.
Для проведения обследования пациента помещают на выдвижной стол томографа в положении лежа на спине. Руки необходимо будет положить за голову. Также может использоваться положение лежа на спине или на боку.
КТ колоноскопия кишечника предполагает расширение петель кишки газом. Для этого пациенту, который лежит в положении на боку, вводят в задний проход специальную тонкую трубку, по которой при помощи ручной груши или компрессора подается воздух в просвет кишечника. Процедура сама по себе дискомфортная. Если боли при введении газа в кишку стали интенсивными, то необходимо сказать о них медперсоналу. Для снятия спазмов кишечника врач назначит введение спазмолитика.
Контрастный препарат для внутривенного применения может вводиться перед началом обследования или после того, как будут выполнены нативные снимки. Если планируется болюсное введение препарата, то в вену пациенту вводят специальный катетер, к которому подключают тонкую трубку от инжектора.
Лежать неподвижно придется в течение 15-30 минут, поэтому тело пациента фиксируют при помощи специальных подушек и ремней.
Подготовленного пациента вместе со столом томографа помещают в аппарат. Врач во время выполнения обследования может просить пациента задерживать дыхание на несколько секунд для того, чтобы исключить смещение органов при дыхании и получить более четкие и информативные снимки.
Когда обследование закончено, врач проверяет качество полученных снимков. Если все изображения получились четкими и детальными, то стол вместе с пациентом выдвигают из капсулы томографа, и пациенту разрешают встать.
Расшифровка полученных данных
Врач во время обследования получает ряд снимков, которые представляют собой черно-белые изображения срезов органов исследуемой области. Под расшифровкой понимают определение того, какие области снимков каким органам и тканям соответствуют, какие есть изменения в строении органов и тканей, для каких видов патологии эти изменения характерны. Занимается описанием снимков врач-рентгенолог или врач лучевой диагностики. По времени расшифровка может занять от 30 до 60 минут. После этого пациент получает на руки снимки на цифровом носителе или пленке, а также заключение врача, заверенное подписью и печатью.
Как часто можно делать КТ желудка и кишечника
Для получения изображения среза тканей на тело пациента в компьютерных томографах используется рентгеновское излучение. Доза облучения, которую получает пациент во время обследования, напрямую зависит от объема обследования. Так, например, доза облучения, которую получает пациент во время выполнения КТ желудка намного меньше той, которую можно получить при выполнении компьютерной томографии желудка и кишечника. Вреда одно такое обследование пациенту не принесет. Но следует учитывать тот факт, что выполнение нескольких таких процедур в течение короткого времени может привести к лучевой болезни. В связи с этим для компьютерной томографии введены ограничения по объему одного обследования и кратности проведения процедур.
Оптимальная кратность проведения КТ составляет 12 месяцев независимо от того, будет обследоваться та же область тела, что в первый раз или другая. При наличии серьезных показаний можно выполнить повторную процедуру не ранее, чем через 6 месяцев после первой.
Компьютерная томография – это современное исследование кишечника без прямого вмешательства. Оно производится на специальном аппарате, который при помощи рентгеновских лучей и фотоприбора, делает снимки кишечника с разных сторон и воспроизводит на компьютере его объемную модель.
На этих снимках можно увидеть любые микроскопические повреждения и безошибочно диагностировать любую болезнь.

КТ кишечника называют также виртуальной колоноскопией
Как проводится исследование

Медсестра укладывает пациента на платформу, предварительно помогая раздеться. Дальше человеку вставляется катетер в прямую кишку и при помощи простой резиновой груши внутрь закачивается воздух. Он необходим для распрямления стенок прямой кишки, только так можно рассмотреть на процедуре каждый ее участок детально.
Внимание! Введение катетера абсолютно безболезненно, единственное – могут возникнуть ощущения дискомфорта и желания опорожниться. Весь ход исследования полностью исключает боль, поэтому если она возникает при введении предмета или закачивании воздуха – скажите об этом медсестре. Возможно, вам введут раствор спазмолитика, он поможет безболезненно продолжить процедуру.

Введение катетера может вызвать неприятные ощущения
Дальше ведущий специалист просит пациента не дышать в течение 15 секунд – проводятся первые снимки. После этого, меняют положение тела и повторяют манипуляцию еще раз. Так до тех пор, пока не будет сделано нужное количество снимков для создания объемной модели кишечника на компьютере.
Общее время процедуры занимает не более пятнадцати минут. После вынимают катетер, больному разрешают одеваться и просят подождать результаты исследования.
Устройство томографа
Механизм работы томографа заключается в пропускании низкой дозы рентгеновских лучей через ткани тела человека. Полученный результат поступает в фотоприбор, встроенный с противоположной стороны от датчиков излучения, а прибор в свою очередь передает данные на компьютер. Специальные программы помогают построить визуальную модель кишечника пациента, на которой можно подробно рассмотреть каждый участок.

Так выглядят изображения, полученные с помощью томографа
Такое исследование еще носит название виртуальной колоноскопии. Полностью сохраняется возможность детального осмотра слизистой оболочки. Невозможно заметить лишь повреждения, радиусом 1 мм и меньше, но это нельзя сделать и при колоноскопии, потому что микроскопические язвы чаще ускользают от взгляда специалиста.
Показания к проведению КТ
Компьютерная томография назначается людям, у которых врач подозревает ряд заболеваний кишечника, которые можно диагностировать с помощью этого исследования:
- онкология;
- дивертикулез;


- болезнь Крона (аутоиммунное заболевание, при котором собственная иммунная система человека атакует клетки слизистой прямой кишки);
- колит;

Кроме подозрения на эти недуги, доктор может отправить больного на КТ при ряде симптомов:
- кровотечения из заднего прохода;
- частые диареи и запоры;
- не проходящее вздутие живота;
- боли в кишечнике;
- боли при акте очищения кишечника;
- диагностированный колит и СРК (синдром раздраженного кишечника);
- в качестве оценки эффективности проводимого лечения при кишечных инфекциях.

Псевдомембранозный колит на КТ
Особенность! При запущенном раке толстой кишки (реже других отделов) опухоль достигает крупных размеров и колоноскопия невозможна. Поэтому КТ в этих ситуациях – лучший выход осмотреть кишечник без вторжения в него. Кроме того, метод абсолютно безболезненный и психологически комфортный.

Как выглядит рак толстой кишки
Подготовка к проведению процедуры
Процедуре КТ предшествует тщательная подготовка, её нужно начинать за несколько дней до назначенной даты. Она включает в себя диету и очистку кишечника. Рассмотрим подробнее каждый этап.

Необходимо тщательно очистить кишечник
Ее цель – это очистка кишечника и подготовка к осмотру. В нем не должно быть газов и каловых масс. А эффект этот начинает достигаться за 4 – 5 дней до назначенной даты. Самое первое, что нужно сделать – это отказаться от следующих продуктов:
- бобовые;
- молочные;
- капуста;
- алкоголь;
- мучное;
- сладкое;
- свежевыжатые соки;
- виноград;
- груши;
- яблоки;
- соленья;
- жирное;
- жареное;
- копченое;
- газированные напитки.
Возможно, здесь не полный перечень продуктов, но важно понять одно: продукты не должны обладать закрепляющими и слабительными свойствами, а также провоцировать газообразование.

Продукты, вызывающие газообразование
Соблюдение диеты – очень серьезный шаг в подготовке, в первую очередь – это залог получения достоверного результата. Если в кишечнике будут газы или остатки кала, то рассмотрение его стенок будет затруднено.
Важно! За сутки до назначенного времени, нужно полностью перейти на жидкую пищу: бульоны, чай и простая вода. Воду стоит пить обильно, до двух литров в сутки.

Жидкости, особенно чистой воды, нужно пить как можно больше


Растворяются они так: один пакет на литр кипяченой воды. Выпивается в течение часа. Первая порция должна быть принята в 18:00 накануне вечером. Далее выпиваются остальные, с промежутком в три – четыре часа.
Эти порошки иногда вызывают у людей тошноту. В этом случае рекомендуется закусить раствор ломтиком лимона.
После того, как вы полностью очистите кишечник, за час до процедуры необходимо выпить литр чистой воды. А непосредственно перед исследованием медсестра даст вам контрастное вещество: раствор бария или йода.

С контрастным веществом снимки будут точнее
Они необходимы для более отчетливого изображения стенок кишечника, их утолщений и наростов.
Противопоказания
Компьютерная томография – это одно из самых безопасных исследований, противопоказаний почти нет. Напротив, она назначается при невозможности провести другие исследования.
Но все-таки от нее стоит воздержаться:
-
беременным и кормящим матерям;

Беременным КТ противопоказано

До 14 лет детям КТ кишечника делают в случае острой необходимости, если другие методы диагностики не работают
Остальные случаи будут рассмотрены в индивидуальном порядке лечащим специалистом. Например, при запущенной форме сахарного диабета КТ может быть отменена, как и при ОСН (острой сердечной недостаточности). Но стоит отметить, что эти состояния не являются абсолютным противопоказанием, а лишь угрозой возникновения нежелательных последствий.
Что может показать анализ
На КТ можно выявить любые повреждения и нарушения в строении слизистой оболочки кишечника. Причем, в отличие от колоноскопии, можно получить данные обо всех отделах кишечника, а не только о прямой кишке.

Благодаря КТ, можно исследовать сразу весь кишечник
По КТ можно определить следующие болезни:
- дивертикулез;
- язвенное поражение;
- полипоз;
- поликистоз;
- онкологию;
- доброкачественные опухоли;
- болезнь Крона.

Мультифокальное поражение при болезни Крона (отмечены стрелками)
Расшифровка полученных результатов
После того, как исследование проведено, на компьютер диагноста выведена объемная виртуальная модель кишечника, на которой отображены все складочки слизистых оболочек. Благодаря контрастному веществу, хорошо различимы любые отклонения:
- наросты;
- полипы;
- утолщения;
- метастазы;
- язвы (любых размеров, за исключением маленьких – менее 1 мм).
В зависимости от полученных данных, доктор ставит диагноз.

Специалист изучает снимки и ставит диагноз
Заключение выдает опытный специалист, поэтому ошибка исключена. На настоящий момент КТ – это наиболее достоверное исследование из всех существующих.
Плюсы и минусы компьютерной томографии
К несомненным плюсам относятся:
- высокая достоверность;
- отсутствие внедрения приборов внутрь кишечника;
- психологический комфорт при проведении;
- отсутствие болевых ощущений;
- быстрота проведения;
- безопасность метода.

Процедура намного комфортнее альтернативных методов исследования кишечника
К отрицательным сторонам можно отнести:
- длительную подготовку;
- относительно высокую стоимость;
- невозможность взять образец опухоли для анализа (при колоноскопии обычно это делается сразу же);
- невозможность удаления кист при исследовании (опять же производится при проведении колоноскопии);
- воздействие рентгеновским излучением (хоть и минимальной дозой).

Аппарат для КТ — дорогостоящее оборудование, поэтому процедура исследования кишечника не из дешевых
Где пройти обследование
Обследование можно пройти как в государственной клинике, так и в частной. Это зависит от того, где вы наблюдаетесь.
Если вы пришли на прием в обычную поликлинику, то, скорее всего, вам назначат прохождение анализа бесплатно в порядке очереди. Она может длиться несколько дней или недель.
Если вы пошли в платную клинику, то там обследование проведут в день обращения, без очереди, в указанное время. Аппараты в таких учреждениях обычно последней модели и обслуживание проводится на высоком уровне.

В платной клинике КТ можно пройти в день обращения
Для прохождения процедуры понадобятся:
- паспорт;
- медицинский полис;
- в некоторых случаях – страховое свидетельство.
В платных клиниках цена может варьироваться от 3000 – 12 000 рублей. Стоимость зависит от:
- модели томографа;
- количества сделанных снимков (объемная модель может состоять из разного количества фото: от 16 – 64);
- престижа клиники;
- качества обслуживания.
Компьютерная томография – это современный и очень комфортный метод диагностики кишечных заболеваний. Он безболезненный и не вызывает чувства психологического дискомфорта для пациентов, что очень важно.

Полезные напоминания о процедуре
Читайте также:

