Скрининг новообразований на кожи
Рекомендации: Рекомендуется проводить рутинный скрининг на рак кожи у лиц в группе риска. Врачи должны рекомендовать всем лицам, которые часто бывают на открытом воздухе, использовать средства защиты от солнечных лучей и другие меры для защиты кожи от ультрафиолетового облучения. В настоящее время медицина не располагает данными, которые говорили бы за или против выполнения пациентами самоосмотра кожи.
Каждый год обнаруживают более полумиллиона новых случаев рака кожи. Как правило, это — карциномы базальных клеток или клеток плоского эпителия, которые вполне поддаются лечению и редко дают метастазы. Однако, если эти опухоли вовремя не обнаружить, они оставляют после операции заметные шрамы, да и подчас дают летальный исход — более 2000 смертей ежегодно.
Наиболее серьезной формой рака кожи является злокачественная меланома, именно она дает 74% смертей от рака кожи. В 1989 году в Соединенных Штатах по оценке экспертов будет зарегистрировано 27 тысяч новых случаев злокачественной меланомы, 6000 больных погибнут от этого заболевания, сообщают о все большем количестве новых случаев заболевания и смертей от злокачественной меланомы в Соединенных Штатах. Она обнаруживается у лиц в возрасте старше 40 лет и редко встречается у молодых людей.
Основные факторы риска рака кожи: предшествовавшее поражение кожи (например, дисплазивные родимые пятна, некоторые виды врожденных родимых пятен), злокачественная меланома в семейном анамнезе. Обнаружен также ряд других факторов риска для злокачественной меланомы.
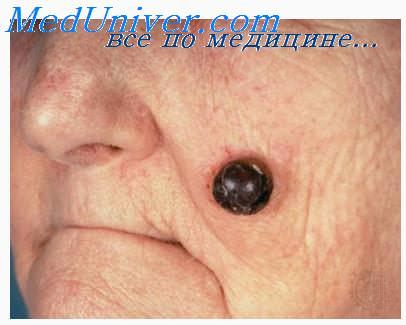
Рак кожи
Основным скрининговым тестом для обнаружения рака кожи является визуальный осмотр кожи. Обнаружение подозрительных поражений означает положительный скрининговый тест, после которого необходимо выполнить кожную биопсию. Однако имеется лишь небольшое число работ, в которых оценивается точность осмотра, и, как правило, такие работы страдают методологическими ошибками. В зависимости от рассматриваемого типа рака кожи оценки чувствительности и специфичности очень разнятся (33—98% по чувствительности и 45—95% по специфичности).
В рандомизированной работе по обследованию населения было показано, что прогностическая ценность выявления подозрительных поражений невелика — карциному подтвердили лишь 38—59% биопсий тех участков кожи, которые опытные дерматологи сочли подозрительными. Простые врачи, у которых нет достаточного опыта в дерматологии, по-видимому, будут испытывать еще большие трудности в определении кожных поражений. В одном исследовании, в котором фотографии подозрительного участка кожи были показаны дерматологам и недерматологам, первые правильно (пять из шести фотографий) идентифицировали злокачественную меланому в 69%, недерматологи же — только в 12%. Дисплазивные родимые пятна, изображенные на двух фотографиях, были правильно идентифицированы большинством дерматологов, но только 31% недерматологов.
Другими факторами, которые отражаются на эффективности скрининга, являются относительный участок обследованной поверхности кожи и частота обследования. Лишь 20% злокачественных меланом обнаруживают на той поверхности тела, которая обычно обнажена (в отличие от карцином базальных и чешуйчатых клеток, которые обнаруживаются на участках обнаженной кожи в 85—90%), многие меланомы появляются на спине и конечностях. Дерматологи считают, что если обследовать всю поверхность кожи, шанс на обнаружение злокачественной меланомы в шесть раз больше. Вторым важным фактором является частота обследования.
Если интервал между отдельными осмотрами слишком продолжителен, то это чревато возможностью активного развития рака до того, как он будет обнаружен. В то же время нет никакой статистики по поводу оптимальных сроков наблюдения, поэтому в настоящее время рекомендуют проводить осмотры с интервалом 1 —2 года. По-видимому, самоосмотр кожной поверхности пациентов менее надежен, чем эта манипуляция, выполненная врачом, однако статистики по точности самоосмотра кожи, по эффективности инструкций, которые снижали бы процент возможных ошибок, по пропорциональной доле поражений, которые при дальнейшем обращении к врачу оказались доброкачественными (ложно-положительные), не существует. Известно, что лица, у которых обнаруживаются злокачественные поражения, часто откладывают визит к врачу, пока не появятся симптомы.
Описаны случаи, когда пациенты обращались к врачу через 11 — 18 месяцев после того, как меланома была впервые обнаружена. Врачи обнаруживают симптомы через 2—6 месяцев после первичного выявления рака, если же к ним обращается сам пациент, то этот срок значительно сокращается.
Врач Александр Гальперин
Фото: Анна Рыбакова / Е1.RU
Рак излечим, если обнаружить его на ранней стадии. При этом не обязательно ждать, когда что-то заболит, чтобы провериться на раковые клетки. Наши коллеги с E1.RU в компании врача Александра Гальперина составили список из обследований. Рассказываем, что нужно обследовать, когда и каким образом.
Самое распространенное онкологическое заболевание у мужчин. У женщин встречается реже. Основная причина развития рака легких — это курение (80–90% заболевших — курильщики). Особенность этого вида рака в том, что развивается он, как правило, очень быстро.
Кто в зоне риска: курильщики старше 50 лет (стаж курения ). Люди, которые не курят, тоже могут заболеть, но такие случаи встречаются реже. Как правило, это люди, работающие с асбестом, хромом, мышьяком или углем. В зоне риска пациенты с хроническими обструктивными заболеваниями легких и те, у кого есть наследственная предрасположенность к опухоли.
Как вычислить свой индекс курящего (ИК): количество выкуриваемых в день сигарет нужно умножить на стаж курения в годах и поделить на 20 (количество сигарет в пачке). Например, стаж по () в день, тогда ИК=20*10/20 = 200/20=10. Индекс больше уже является фактором риска.
Какое обследование: компьютерная томография легких.
Как часто: курильщикам старше 50 лет рекомендуют делать компьютерную томографию раз в год. Проводить исследование раньше не рекомендуется (лучевая нагрузка во время исследования превышает риск развития рака легких).
— Эффективность компьютерной томографии в выше рентгена легких и в выше флюорографии, — комментирует Александр Гальперин. — Флюорографический тест не считается в этом случае эффективным. С его помощью можно определить далеко не все опухоли, то есть результат может быть ложноотрицательным.
По статистике, женщины болеют раком чаще, чем мужчины
Фото: Анна Рыбакова / Е1.RU
Это собирательное понятие для рака (опухоли) различных отделов толстой и прямой кишки. Чаще всего развивается как перерождение аденоматозных (железистых) полипов. Если диагностировать заболевание на ранней стадии, в 95% случаев его можно предотвратить.
Кто в зоне риска: для людей младше 40 лет это заболевание редкое, зато часто встречается у людей . Есть доказанные предрасполагающие факторы — лишний вес и избыточное употребление красного мяса, копченостей. Играет роль и наследственность.
Какое обследование: анализ кала на скрытую кровь иммунохимическим методом. Метод нельзя считать точным на 100%, при этом он самый простой и недорогой.
Более точный, но и более сложный метод — колоноскопия (эндоскопический метод исследование толстой кишки). Он требует специальной подготовки и высокой квалификации врача. Исследование проводится под наркозом. Во время процедуры можно увидеть полипы — предвестники рака — и безболезненно удалить их. Исследование стоит делать мужчинам старше со средней степенью риска. Если степень риска неизвестна (нет данных по наследственности), то лучше сместить возраст первого исследования до или даже раньше.
Как часто: если есть полипы или другие патологии в толстой и прямой кишке, то исследования нужно проводить каждый год, если нет, то каждые .
Колоректальный рак лучше всего покажет колоноскопия (эндоскопический метод исследование толстой кишки)
Фото: Артем Устюжанин / Е1.RU
Появление рака желудка чаще всего связано с влиянием внешних причин.
Кто в зоне риска: люди, которые питаются неправильно (повышенное употребление копченостей, вяленых продуктов, перегретых жиров — жареной еды с хрустящей корочкой, чипсов, жареных пирожков, соленой пищи в больших количествах, а также продуктов с нитратами). Люди, зараженные спиралевидной бактерией Helicobacter pylori, которая обитает в привратнике желудка, а также курильщики (особенно если совмещать курение с алкоголем).
Это самая распространенная инфекция во всем мире. Считается, что носителями Helicobacter pylori являются 60% населения планеты.
Также в зоне риска люди с заболеванием желудка (язвенная болезнь), а вот наследственный фактор реже играет роль при возникновении рака желудка.
— В последнее время этот вид рака встречается гораздо реже. Это может быть связано с тем, что люди стали больше следить за своим питанием, а мы лучше научились лечить язвенную болезнь, которая тоже нередко приводила к опухолям, — говорит Александр Гальперин.
Какое обследование: фиброгастроскопия (ФГС). Во время этого обследования врачи смотрят желудок и двенадцатиперстную кишку. Рекомендуется также сделать исследование на хеликобактер (Helicobacter pylori) — микроорганизм, который инфицирует слизистую оболочку желудка и/или двенадцатиперстной кишки. Он способен вызывать гастрит, дуоденит, язвенную болезнь желудка и двенадцатиперстной кишки, а также злокачественные опухоли желудка.
Как часто: ФГС рекомендуют делать однократно в 40 лет, если нет жалоб.
В возрасте 40 лет нужно пройти исследование и на хеликобактер. Для того, чтобы узнать, есть у вас эта инфекция или нет, нужно сдать кровь на антитела класса IgA к (иммуноглобулины к возбудителю хеликобактериоза) или анализ сделают во время ФГС. Если результат положительный, инфекцию нужно лечить, затем повторять исследования каждые .
Фото: Анна Рыбакова / Е1.RU
На третьем месте у российских мужчин (после рака легких и рака предстательной железы) и на втором (после рака молочной железы) — у женщин. Этот вид опухоли развивается так же стремительно, как рак легких.
Также в зоне риска люди, которые загорают под открытыми лучами солнца в дневное время (делать это можно только утром и вечером при условии использования солнцезащитного крема). Рискуют люди, которые регулярно ходят в солярий (во многих странах он уже запрещен, так как его лучи значительно повышают риск развития онкологического заболевания).
Какое обследование: главным тестом будет самоосмотр. Нужно обращать внимание на ранку, которая не заживает на протяжении нескольких недель, пятно, постепенно увеличивающееся в размерах, родинку, которая изменила форму или цвет. В пораженной области часто наблюдаются покраснение, зуд, боль, кровотечение или шелушение. Важно знать, что рак кожи способен развиться, в том числе и на слизистых оболочках — во рту или в полости носа, а также под волосами на голове.
Если вы заметили у себя что-то подобное, нужно обратиться к дерматологу. Онкологи и дерматологи используют дерматоскоп — прибор, позволяющий разглядеть структуру новообразования детально, в поляризованном свете. Для окончательного подтверждения природы опухоли используется такой метод, как биопсия.
В случае если вы заметили на теле новую родину или ранку, которая долго не заживает, нужно записаться на прием к дерматологу, который проведет дерматоскопию
Фото: Артем Устюжанин / Е1.RU
Рак предстательной железы
Встречается только у мужчин. Доля рака предстательной железы составляет 14,4% от всех онкологических заболеваний мужчин, а смертность от этого вида рака находится на уровне 7,6%. Нужно знать, что рак предстательной железы поддается хирургическому вмешательству. Если удалось выявить заболевание на ранней стадии, то высока вероятность избавиться от заболевания полностью.
Кто в зоне риска: болезнь в 6 из 10 случаев диагностируется после (у людей также встречается, но крайне редко). Средний возраст диагноза — . В России в возрасте от 50 до показатель смертности от рака предстательной железы не превышает на человек, тогда так в возрасте от 70 до он более чем в выше — 150 на мужчин.
Какое обследование: анализ крови на общий ПСА (простатический специфический антиген). Сейчас об этом методе много спорят, потому что он нередко выдает ложноположительный результат (значения могут повышаться не только из-за возникновения опухоли, но и из-за других причин). Однако для врача результаты теста могут стать показателем того, что нужно направить пациента на более точное (но менее щадящее обследование) — биопсию.
Как часто: в 50 лет однократно (в 45 при наследственном факторе), далее — в зависимости от результата, но не реже чем раз в 3 года. Референсные значения должны быть в районе от 0 до .
Доля рака предстательной железы составляет 14,4% от всех онкологических заболеваний мужчин
Фото: Артем Устюжанин / Е1.RU
Опухоль молочной железы
Встречается у женщин, редко — у мужчин.
Кто в зоне риска: до 40 лет вероятность развития опухоли составляет 0,5%, в возрасте — уже 4%, а возрасте — 7%. Однако случаи, когда молодые женщины умирают из-за этого заболевания, также встречаются, хоть и редко.
Какое обследование: золотым стандартом считается маммография (рентгеновское исследование молочной железы). Этот метод достаточно точный: на снимке видно всю молочную железу.
УЗИ молочных желез — метод менее точный. Результат во многом будет зависеть от врача, который проводит исследование. Так, например, нередки случаи, когда специалист пропускает опухоль при обследовании объемной молочной железы.
— Проводить самообследование также можно, но сейчас уже считается, что зачастую это приводит к повышенной тревожности у пациенток и ложноположительным результатам. Кроме того, эффективность самообследования серьезно подвергнута сомнению большими исследованиями, — комментирует Александр Гальперин.
Как часто: маммографию рекомендуют делать после регулярно, то есть раз в , после — раз в год. УЗИ молочных желез до — в .
На сегодняшний день нет серьезных научных работ и исследований, которые бы доказывали, что экстракорпоральное оплодотворение (ЭКО) само по себе повышает риск возникновения онкологического заболевания, говорит врач.
История Анджелины Джоли в России пока вряд ли возможна, потому что превентивное удаление органов у нас запрещено законом
Фото: Артем Устюжанин / Е1.RU
История Анджелины Джоли, говорит Гальперин, в России вряд ли возможна:
— Джоли превентивно удалили железистые ткани в молочной железе после генетического теста, показавшего высокую предрасположенность к раку молочной железы и раку яичников. Такой тест есть, и сделать его можно и у нас. Но оперировать здоровые органы у нас никто не будет, потому что превентивное удаление органа в России запрещено законодательно. Врачи оперируют только в том случае, если есть угроза жизни пациента.
Встречается часто, поэтому обследование нужно проводить регулярно, особенно если у женщины раньше был найден вирус папилломы человека (ВПЧ).
Кто в зоне риска: женщины, зараженные вирусом папилломы человека. ВПЧ выявляется у 100% больных раком. Причем за 70% случаев рака шейки матки ответственны папилломавирусы человека и штаммов.
Какое обследование: самый главный скрининговый тест — Pap-тест. Это исследование соскоба с шейки матки, которое проводится на цитологию (измененные клетки). Тест довольно простой, не болезненный, делается во время приема у гинеколога.
Как часто: при периодическом обследовании девушек и женщин через после начала половой жизни, но не позже (рекомендовано брать анализ ежегодно и не реже чем каждые ). Каждые начиная с возраста и до при трех последовательных отрицательных результатах.
Вирус папилломы человека выявляется у 100% больных раком, поэтому врачи рекомендуют прививать девочек от ВПЧ
Фото: Артем Устюжанин / Е1.RU
Ежегодно при наличии вируса папилломы человека (ВПЧ), при иммунной системе, ослабленной в результате трансплантации, химиотерапии или длительного применения стероидных гормонов.
— Для того чтобы снизить риск возникновения рака шейки матки, нужно проводить вакцинацию, — рассказывает Александр Гальперин. — Прививка в первую очередь необходима до начала сексуальной жизни. Разрешена она с , но обычно делают подросткам. Дополнительно рекомендуется привиться молодым сексуально активным женщинам до : именно так произошло в Австралии, когда, кроме девочек-подростков, начали вакцинировать и молодых девушек. Имеет смысл прививаться и женщинам более старшего возраста. Доказано, что вакцина вреда не нанесет. Вакцина вводится , вторая и третья дозы вводятся через и через после первой. В США врачи рекомендуют и в части европейских стран проводить вакцинацию и мальчикам от ВПЧ, чтобы они не были носителями (при этом нет никаких доказательств того, что наличие ВПЧ может стать причиной онкологического заболевания у мальчиков). На сегодняшний день это единственная вакцина, которая борется с онкологическим заболеванием. Но в национальном календаре ее нет.
Что нужно знать до того, как пойти онкоскрининг
— Что такое скрининг?
— Это попытка идентифицировать болезнь или предболезненное состояние у внешне здоровых людей с помощью специальных тестов. Прежде чем понять, какие именно обследования проходить, нужно оценить все риски (например, определить, чем болели ваши родственники). Искать у себя редкие заболевания не надо. Так, по статистике, самая высокая смертность в России от болезней системы кровообращения (более половины умерших), на втором месте — смертность от новообразований — 14,4%. На это и нужно обратить внимание в первую очередь.
— Чем скриниг отличается от диагностики?
— Диагностика и скрининг — это разные вещи. Мы диагностируем конкретную болезнь при определенных клинических симптомах. Как правило, человек обращается к врачу с конкретной проблемой, и доктор начинает искать, что это может быть (то есть заниматься диагностикой). Во время скрининга мы пытаемся идентифицировать болезнь или предболезненное состояние у людей, у которых нет жалоб и клинических проявлений той или иной болезни.
— Кому нужно пройти онкоскрининг?
— Каждый человек вправе проверять себя на разные заболевания, но есть нюансы. Нужно понимать, что скрининг — это не так просто, как кажется. Исследования стоят времени, нервов и денег. Поэтому то, что мы ищем, должно быть реальной проблемой, у этого состояния должна быть скрытая стадия, должен быть подходящий диагностический тест (безопасный), медицина должна уметь лечить это состояние, и это лечение должно быть доступно.
Каждый человек при желании может проверить себя на те или иные заболевания. Но лучше всё же понимать, что именно вы ищите и почему
Фото: Артем Устюжанин / Е1.RU
— Что такое ложнопозитивный результат?
— Медицина — наука неточная, и у любого, даже самого современного и крутого теста, может быть ложноположительный результат. После того как тест показывает такой результат, врач начинает углубленный поиск. То есть наступает время уже совсем не безобидных методов диагностики. Например, биопсия, при которой берутся кусочки ткани, и тяжелые лучевые методы.
Случаются ложноположительные результаты при обследовании молочной железы. Есть случаи доброкачественных опухолей, которые сами по себе могут не нести негативных последствий для женщины. То есть она может не знать об этом новообразовании и прекрасно с ним жить. Но в некоторых случаях пациентке даже делают операцию, которая, по большому счету, была не нужна.
— Что такое ложноотрицательный результат?
Что чаще всего делает врач, когда видит такое заключение? Он говорит, что у пациента всё хорошо, и больше никуда направлять его не будет. Но проблема в том, что такое заключение ровно ничего не значит. Есть очень много разновидностей опухолей, которые при флюорографических исследованиях в принципе не видно.
Флюорография может быть эффективна только для выявления туберкулеза на определенных стадиях. Но туберкулез — это, конечно, серьезное заболевание, но далеко не такое распространенное, как, например инфаркт. От проведения массовых флюорографических обследований в Европе и США давно отказались, а ведь у нас на флюорографию отправляют целыми предприятиями.
Флюорография может быть эффективна только для выявления туберкулеза на определенных стадиях, но не раковых заболеваний
Фото: Артем Устюжанин / Е1.RU
— Опасны ли скрининговые исследования?
— Само по себе обследование действительно может быть небезопасным. Например, скринингом можно назвать компьютерную томографию для человека, которого ничего не беспокоит. КТ — это рентгеновский метод и несет существенную лучевую нагрузку. Делать ее надо только при серьезных показаниях. Любимая многими УЗИ-диагностика — хороший метод, безопасный. Но сильно зависит от доктора, который его проводит. Также есть пределы разрешения метода, и, соответственно, могут быть ложноотрицательные результаты.
Существует множество других онкологических заболеваний, одни из них встречаются чаще, другие реже. Для них не существует тестов, достоверно указывающих на опухоль в доклинической (до появления симптомов) стадии. Поэтому важно следить за собой, если появились какие-то изменения в организме: стали худеть без причины, изменился голос, появились кровянистые выделения, незаживающие ранки, припухлости, длительные боли — надо идти к врачу. В таких случаях обследование будет проходить уже по другой программе. И помните, рак излечим, главное — не запустить болезнь.

Новообразования кожи можно разделить на 3 группы:
- доброкачественные: папиллома, аденома, фиброма, липома, ангиома;
- предреки: старческие (синильные) кератомы, кожный рог, болезнь Педжета, болезнь Боуэна, лейкоплакия.
- злокачественные: эпителиома, меланома, саркома.
Рак кожи составляет до 10% всех заболеваний злокачественными опухолями. Поражает практически одинаково людей обоего пола и преимущественно пожилого возраста. В большинстве случаев злокачественным новообразованием предшествует целый ряд изменений кожи.
Среди факторов, способствующих возникновению предраковых состояний можно выделить следующие: физические (травма, инсоляция, ионизирующая радиация); хронические воспалительные процессы специфической (туберкулез кожи, красная волчанка) и неспецифической природы (трофические язвы, свищи, послеожоговые рубцы и др.).
К третьей группе факторов относят патологические состояния возрастного характера (старческая кератома, кожный рог, болезнь Педжета, болезнь Боуэна, лейкоплакия), а также аномалии развития, особенности конституции и т.д.
Меланома
Это одна из наиболее злокачественных опухолей, в которую перерождаются врожденные или приобретенные пигментные пятна. Составляет 10 % от числа больных раком. Встречается чаще у женщин среднего и старческого возраста, особенно белокурых, со светлой кожей и голубыми глазами. Излюбленная локализация — верхние и нижние конечности, голова, шея. Возникает меланома из меланоцитов — клеток, образующих пигмент. Причина, по которой они перерождаются, точно не установлена. Развитию меланомы из родинок (невусов), папиломатозных пигментных пятен способствует чрезмерная инсоляция (загар) и другие раздражающие факторы.
Симптомы и течение. Основной признак — усиление или ослабление пигментации невуса, увеличение его в размерах, изъязвление, кровотечение, образование корочки, розового венчика или радиальных тяжей вокруг формирующейся опухоли или пятна. Вскоре наступает диссеминация процесса: сначала на соседние участки кожи в виде узелков-сателлитов, затем в регионарные лимфатические узлы, в более поздние периоды дает метастазы во внутренние органы. Раннее изъязвление меланомы является неблагоприятным прогностическим признаком. Злокачественность процесса резко усиливается при травматизации опухоли.
Прогноз всегда серьезный. Успех терапии зависит от своевременного обращения на осмотр к дерматологу.
Саркома Капоши (ангиоретикулез).
Множественная геморрагическая саркома встречается примерно у 30 % больных с синдромом приобретенного иммунодефицита (СПИД). Выделяют неэпидемическую (классическую) форму саркомы Капоши и эпидемическую, наблюдаемую у больных СПИДом. Клинически и гистологически они не отличимы. Это сосудистая опухоль, исходящая из элементов ткани, в первую очередь кожи.
Симптомы и течение разнообразны и зависят от длительности процесса. Вначале появляются, чаще всего на коже конечностей, фиолетовые пятна. Впоследствии возникают плотные узелки диаметром до 2 см, округлых очертаний, синюшно-красного и коричнево-красного цвета. Образования могут сливаться в бугристые очаги и изъязвляться. Заболевание встречается чаще у мужчин.
У больных СПИД саркома Калоши протекает в более агрессивной форме, с поражением лимфатических узлов, слизистых оболочек и внутренних органов, и имеет злокачественный характер. К сожалению химиотерапия не всегда эффективна.
Эпителиома.
Собирательное понятие для обозначения различных эпителиальных (клеточных) опухолей кожи.
Базалиома или базоцеллюлярная эпителиома — происходит из клеток базального слоя эпидермиса, встречается примерно в 60 % случаев кожного рака. Опухоль возникает одинаково часто у мужчин и женщин пожилого или среднего возраста. Излюбленное место локализации — лицо.
Симптомы и течение. На коже появляется узелок плотной консистенции, розового или розовато-желтого цвета. Он постепенно растет и через много месяцев или даже лет достигает размеров 1-2 копеечной монеты. В дальнейшем эррозируется и быстро покрывается желтовато-серой коркой. По краям очаг окружен валиком, сплошным или состоящим из отдельных, наподобие жемчужин, хрящевидных, блестящих уплотнений. Метастазов не даёт.
Плоскоклеточный рак, или спиноцеллюлярная эпителиома — развивается из клеток шиповатого слоя. Локализуется в большинстве случаев на лице, шее, волосистой коже головы, наружных половых органах, а также на слизистых оболочках. Болеют преимущественно мужчины в возрасте 40-50 лет. Отличается выраженной злокачественностью, так как довольно быстро растет и часто дает метастазы в регионарные лимфоузлы.
Симптомы и течение. Заболевание начинается с образования в толще кожи плотного ограниченного узла, быстро увеличивающегося в размерах. Центральная часть его покрыта роговыми массами. Вскоре образуется язва с легко кровоточащим дном и возвышающимися твердыми краями.
Если у Вас возникли сомнения по поводу родинок, посетите дерматолога.
Наш медицинский центр оказывает самый широкий спектр услуг. Вы всегда можете обратится к нам по вопросам дерматологии. Мы готовы оказать вам услуги удаления бородавок и лечения псориаза.

Основным методом скрининга злокачественных новообразований кожи является осмотр врачом любой специальности всего кожного покрова и видимых слизистых оболочек любого больного независимо от того, обратился ли он с жалобами на патологическое изменение кожи или другое заболевание, – онкологическая настороженность. Такую же настороженность обязан проявлять каждый человек по отношению к самому себе. Даже только лишь подозрение на наличие рака кожи требует обязательной и немедленной консультации онколога.
Под скринингом понимают применение различных методов исследования, позволяющих диагностировать опухоль на ранней стадии, когда еще нет симптомов болезни.
Программы визуального скрининга опухолевых и предопухолевых заболеваний кожи целесообразны и результативны. Анализ причин запущенных форм рака кожи показывает, что на первом месте стоит отсутствие онкологической настороженности.
В последнее время развитие аппаратной диагностики открыло новые значительные возможности в обследовании пациентов. Дерматоскопия - метод оптической диагностики новообразований кожи с помощью многократного увеличения. В кожвендиспансере он проводится с 2013 года абсолютно бесплатно. Это диагностический метод, который позволяет с помощью простого аппарата определить структуру новообразования на коже.
В чем суть
Основа метода - визуализация многочисленных морфологических признаков, которые нельзя увидеть невооруженным глазом, что способствует установлению клинического диагноза практически всех пигментных кожных очагов. Такой подход позволяет точно оценить окраску, очертания, размеры и структуру кожного новообразования, а также характер распространения сосудистой сетки. Достоверность диагноза, установленного на основе дерматоскопии, крайне высока, что позволяет практически безошибочно определить тактику дальнейшего ведения пациента. Для проведения диагностики используется специальный прибор, называемый дерматоскопом. С помощью дерматоскопии можно обследовать меланоцитарные невусы (родинки), папилломы, старческие бородавки, а также злокачественные новообразования кожи (меланома, базально-клеточный рак).
Знай
У каждого из нас должна быть развита онконастороженность, особенно у тех, кто в группе риска – светлокожих, подверженных солнечным ожогам, особенно с детства. Чем светлее кожа, тем, как правило, больше на ней всяких пятнышек, родинок и веснушек. С возрастом также появляются различные новообразования. Например, меланома, базалиома или плоскоклеточный рак - это новообразования, которые крайне опасны и выявление их на ранних стадиях спасает жизнь. Начиная с 25-27 лет нужно внимательнее к себе относиться и регулярно приходить на диагностические осмотры и консультации.
Дерматоскопия не требует специальной подготовки для пациента. Этот метод является обязательным для обследования перед удалением новообразований кожи, а также в случае изменения формы, размера и цвета новообразования. Дерматоскопия абсолютно безопасна для пациента. Виды рака кожи: базально-клеточный и плоскоклеточный. Они могут возникнуть на видимо не измененной коже или на фоне предшествовавших патологических процессов - предраковых дерматозов.
Признаки онкологии кожи:
- не заживающее, монотонно прогрессирующее течение кожного процесса;
- внешние раздражающие факторы: курение, ультрафиолетовое, рентгеновское облучение, механическая травма, применение раздражающих мазей;
- преобладание синюшных и буроватых тонов;
- резкие границы очага поражения;
- легкая кровоточивость поверхности или дна новообразования;
- появление уплотнения в основании новообразования;
- стойкость к проводимой терапии.
Плоскоклеточный рак чаще возникает на фоне длительно незаживающих трофических язв, длительно существующих гнойных ран и т. д. Базально-клеточный рак, напротив, возникает на неизмененной коже и может протекать длительно, десятилетиями, медленно увеличиваясь в размерах.
Профилактика:
- защищать открытые участки кожи от солнечной радиации, особенно пожилым людям и людям со светлой кожей;
- пользоваться солнцезащитными кремами;
- пользоваться питательными кремами людям с дистрофическими изменениями кожи (например, - не допускать наличия на коже хронических язв, свищей, опрелостей;
- соблюдать технику безопасности при работе с источниками ионизирующего излучения и при производстве химических веществ;
- соблюдать меры личной гигиены при работе с продуктами бытовой химии;
- предохранять шрамы, рубцы, родинки и родимые пятна от частых механических травм;
- удалять родинки, бородавки и т. д. на коже только в специализированных лечебных учреждениях. ВАЖНО В диагностике рака кожи особое место занимает общий осмотр больного и метод ранней диагностики - дерматоскопия; в большинстве случаев этого достаточно для того, чтобы обнаружить рак кожи на ранних стадиях. Для определения типа опухоли проводят гистологический анализ тканей опухоли.
Читайте также:

