Сестринский уход рак гортани
Категория: Сестринское дело в оториноларингологии/Опухоли и специфические заболевания
Среди злокачественных опухолей верхних дыхательных путей рак гортани встречается наиболее часто. По отношению ко всем другим локализациям он составляет более 4%. У мужчин рак гортани возникает во много раз чаще, чем у женщин; это отношение равно примерно 12,5:1. Обычно эта опухоль бывает в возрасте 50-60 лет, однако появление заболевания возможно у детей и у лиц старческого возраста.
К этиологическим факторам рака гортани относятся многие вещества, загрязняющие атмосферу, такие, как дым, сажа, различная производственная пыль. Общепризнано канцерогенное действие смолистых веществ и окиси углерода табачного дыма. Предрасполагающими факторами являются также избыточное раздражение химическими веществами, длительное профессиональное речевое напряжение, злоупотребление алкоголем.
Раковый процесс в гортани возникает первично и лишь редко он может быть вторичным по продолжению, распространяясь со стороны полости рта или щитовидной железы.
По месту роста рака различают его вестибулярную форму при локализации в преддверии гортани, рак среднего отдела при поражении голосовых складок и рак подскладочного отдела гортани. Наиболее ранее и обширное метастазирование происходит при раковой опухоли преддверия гортани. Оно выражено в значительно меньшей степени при раке нижнего отдела гортани, а при раке голосовых складок метастазирование наступает обычно поздно и лишь при обширном процессе.
В отличие от других локализаций рак гортани метастазирует в отдалённые органы и ткани сравнительно редко и, как правило, лишь в поздних стадиях, в частности в область лимфатических узлов трахеи и корня лёгкого и очень редко в печень, позвоночник, почки, желудок.
Наряду с характерной рака гортани по локализации, этажам гортани, экзо- и эндофитности распространения, гистологическому строению существует клиническая международная классификация по стадиям и системе TNM, Т (тумор) - степень распространения первичного процесса; N (узел) - степень поражения метастазами регионарных лимфатических узлов; М (метастазы) - отдалённые метастазы.
В подавляющем большинстве случаев наиболее ранним выражением рака гортани является охриплость, которая обусловлена вовлечением в процесс голосовых складок. Самая минимальная опухоль на краю голосовой складки вызывает непроходящую охриплость, что заставляет больного обращаться к врачу. Однако при локализации опухоли вне голосовых складок охриплость может долго не возникать, вплоть до II стадии заболевания. Нередко и в таких случаях охриплость возникает вследствие присоединившегося воспаления тканей, окружающих опухоль, включая голосовые складки. Наряду с этим при любом расположении раковой опухоли III стадия заболевания обычно сопровождается нарушением голосовой функции.
Ранними симптомами могут быть кашель, першение, неприятные ощущения при глотании. В более позднем периоде при локализации опухоли в область верхнего кольца гортани появляются и постепенно увеличиваются симптомы нарушения глотания - ощущение комка в горле, слюнотечение, затруднения при проглатывании пищи, трудность осуществления акта глотания. Боль при глотании обычно появляется или усиливается в связи с присоединением воспалительного процесса, иногда больной жалуется на стреляющую боль в ушах. При изъязвлении опухоли появляется кровянистая примесь в слюне и гнилостный запах изо рта.
Нарушение дыхания чаще связано с разрастанием рака в области голосовых складок, однако большие опухоли вестибулярного отдела гортани в области вестибулярных складок, черпаловидных хрящей, надгортанника также могут обусловить стеноз гортани. Нередко опухоль нарушает двигательную иннервацию, что вызывает паралич соответствующей половины гортани, а при наличии опухоли в её просвете такой паралич ведёт к стенозу гортани. В поздних случаях заболеваниях (III и IV) у многих больных появляется апатия, ухудшается аппетит, они худеют.
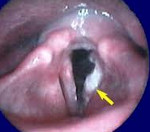
Основным ларингоскопическим признаком рака является наличие на стенках гортани опухоли. Величина и местоположение её могут быть различны.
При выявлении опухоли или участка, подозрительного на раковый процесс, под местной анестезией производится биопсия. Нужно стремится взять крупный кусочек опухоли на границе со здоровой тканью. При несоответствии клинической картины и данных гистологического исследования биопсию повторяют. Если повторные биопсии не разрешили несоответствия клинических и гистологических данных, то производят ларингофиссуру, иссекают всю опухоль и срочно её исследуют. В зависимости от результатов гистологического исследования вырабатывают дальнейшую лечебную тактику.
Лечение хирургическое, лучевое и химиотерапевтическое. Первые два метода могут применяться самостоятельно, последний - лишь в качестве вспомогательного. Выбор метода лечения зависит в основном от стадии заболевания, гистологического строения и в определённой мере от локализации раковой опухоли. В I стадии предпочтительным является лучевой метод, во II стадии может быть применён хирургический или лучевой, а более рациональной является комбинация этих методов - удаляют опухоль в пределах здоровой ткани и проводят лучевое воздействие (радиотерапия) на пути лимфооттока. При заболевании III стадии предпочтительным является комбинированный метод; первично проводят хирургическое лечение, а затем лучевое.
При увеличении лимфатических узлов производят резекцию гортани одним блоком с клетчаткой глубоких яремных узлов соответствующей половины шеи или операции Крайла, когда вместе с узлами и клетчаткой удаляют и яремную вену. После заживления раны проводится лучевая терапия.
При частичных резекциях, а в ряде случаев и при экстирпации гортани производят пластические операции с целью восстановления естественного дыхания через верхние дыхательные пути.
- Пальчун В. Т., Вознесенский Н. Л. Болезни уха, горла и носа. - 2-е изд., перераб. и доп. - М.: Медицина. 1986.
- Гаврилов Л. Ф., Татаринов В. Г. Анатомия 2-е изд, переработанное и дополненное - Москва: Медицина, 1986.
Рак гортани составляет 4-7% по отношению к другим локализациям. Рак гортани возникает на фоне предраковых и фоновых заболеваний. К предраковым заболеваниям относятся полипы гортани, а к фоновым заболеваниям хронические ларингиты, контакт с пылью, в том числе и с угольной, с нефтепродуктами, большая речевая нагрузка.
Различают три формы рака гортани: экзофитную, эндофитную и смешанную.
Экзофитная опухоль гортани характеризуется наличием бугристых, папиллярного вида разрастаний на широком основании с довольно четкими границами и малой инфильтрацией подлежащих тканей. Эти разрастания выступают в просвет гортани, сужая его. Течение благоприятное.
Эндофитная опухоль гортани характеризуется наличием инфильтрата с изъязвлением,не имеющего четких границ, рано вызывающего неподвижность пораженной половины гортани. Течение крайне неблагоприятное.
Смешанная форма рака гортани характеризуется наличием возвышающегося изъязвленного инфильтрата.
Клинические проявления рака гортани разнообразны и зависят от того, в каком отделе гортани локализуется опухоль.
При поражении голосовых связок ранним симптомом является стойкая охриплость голоса вплоть до афонии, поперхивание и кашель во время приема пищи. При поражении нижних отделов гортани – нарушение дыхания, удушье. В более поздних стадиях общим признаком для всех форм рака является кашель со значительным выделениеммокроты с примесью крови.
В настоящее время применяется хирургический, лучевой и комбинированный метод.
При хирургическом лечении рака гортани применяются как органосохраняющие операции, так и полное удаление гортани с окружающими ее анатомическими структурами и с наложением трахеостомической трубки.
Для предупреждения рака гортани необходимо отказаться от курения, проводить борьбу с неблагоприятными факторами, способствующими возникновению его. На рабочем месте необходимо применять средства защиты от пыли, от паров нефтепродуктов.
В возникновении рака пищевода большое значение имеет систематическое воздействие на слизистую раздражающих факторов, вызывающих ее хроническое воспаление. Имеет значение употребление очень горячей, плохо прожеванной, грубой, чрезмерно острой пищи, крепких алкогольных напитков и злоупотребление курением и жеванием табака. К предраковым заболеваниям относятся хронический эзофагит, лейкоплакии, язвы пищевода, рубцы после ожогов,полипы и длительно сществующие спазмы пищевода. В структуре заболеваний рак пищевода стоит на 6 месте. Рак обычно развивается в области одного из сужений пищевода, чаще на уровне бифуркации трахеи.
Клиника. Различают экзофитную и эндофитную формы рака пищевода. При экзофитной форме первым симптомом является дисфагия, которая в I-II стадиях носит функциональный характер – спазм здоровой стенки пищевода, а в III-IV стадиях носит уже органический характер. При эндофитной форме появляются неприятные ощущения за грудиной и в эпигастральной области во время приема пищи. В III-IV стадиях развивается дисфагия из-за циркулярного сужения просвета пищевода. В поздней стадии рака больные питаются только жидкой пищей, испытывают постоянное чувство голода, быстро худеют, вскоре пища перестает проходить через пищевод совсем. Из-за застоя пищи в пищеводе появляется неприятный запах изо рта, постоянное срыгивание пищи, из-за распада опухоли поднимается температура. Прорастание опухоли в трахею и бронхи ведет к возникновению кашля, при образовании трахео-пищеводных свищей при кашле выделяется пища. В этой стадии у больного развивается кахексия. Метастазирование идет в надключичные лимфоузлы, в печень.
Диагностика. Rо-графия, ФГЭС, биопсия.
Лечение. Рак пищевода лечат хирургическим и лучевым методом. Выполняются радикальные операции – резекция пищевода, и паллиативные – наложение гастростомы.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Трудно переоценить роль сестринского персонала в оказании помощи онкологическим больным. Сама суть работы медицинской сестры заключается в уходе за больным человеком, поддержке семьи в трудных жизненных обстоятельствах. Сестринский уход за онкологическими больными – значимый инструмент в системе лечебных и реабилитационных мероприятий. 
Раковые заболевания диагностируются у людей разного возраста. Каждый год в России регистрируется 500 тыс. случаев злокачественных образований, выявленных впервые. Согласно данным исследований, в паллиативной помощи нуждается практически половина онкологических больных. Главными исполнителями данного вида медицинской помощи являются медсестры, деятельность которых направлена на улучшение качества жизни граждан, страдающих от онкологических болезней.
Принципы ухода за онкологическими больными
- Безопасность. Заключается в организации быта пациента таким образом, чтобы исключить потенциальный риск травматизма.
- Конфиденциальность. Медицинская сестра не вправе разглашать особенности состояния пациента, подробности его личной жизни, сообщать посторонним лицам диагноз.
- Уважение чувства собственного достоинства больного. Все процедуры выполняются исключительно с полного согласия пациента, при необходимости и по его желанию обеспечивается уединение.
- Независимость. Сестра всячески поощряет самостоятельное выполнение пациентом необходимых процедур.
- Инфекционная безопасность. Обеспечивает выполнение мероприятий, препятствующих распространению инфекций.
Основные задачи сестринского ухода за онкобольными
Тяжелое бремя болезни несут не только пациенты с онкологическим диагнозом, но и их близкие люди. Они выполняют функции опекунов, организуют уход и обеспечивают финансирование лечения. Медсестре принадлежит важная роль в жизни пациента и его родственников, она оказывает физическую и психологическую поддержку, выполняет целый ряд важных задач:
- Осуществляет динамическое наблюдение основного заболевания и сопутствующих патологий.
- Выполняет необходимые медицинские процедуры и манипуляции: делает уколы, ставит капельницы, обрабатывает раны и язвы, меняет повязки, предупреждает инфекционные осложнения, накладывает эластичные бинты при лимфарее и т.д.
- Проводит профилактику пролежней.
- Производит забор биоматериалов для проведения онкоцитологических исследований.
- Помогает в достижении максимально возможного физического и психологического покоя, уменьшая действие раздражителей.
- Обеспечивает практическое решение проблем, которые связаны с заболеванием – мероприятия личной гигиены, ежедневное оправление естественных потребностей, профилактика язв и пролежней:
- Помогает в решении бытовых вопросов – стирает вещи, убирает, гуляет с пациентом, совершает покупки в магазинах.
- Оказывает консультативную поддержку врачам-специалистам и родственникам, предоставляя достоверную и актуальную информацию о состоянии больного.
- Обеспечивает управление болью в рамках рекомендаций лечащего врача.
- Помогает организовать досуг больного приятными и посильными для него занятиями.
- Поощряет и поддерживает пациента в его борьбе с болезнью.
- Поддерживает больного на стадии смерти, облегчение его страданий в последние часы, фиксация факта смерти.
Особенно актуальным в последнее время становится оказание паллиативной помощи на дому, которая оказывается профессиональными домашними медсёстрами.
Форма обратной связи
Особенности ухода
Раз исключительно многообразен в своих проявлениях. Он может поражать самые различные органы, развиваться стремительно или, напротив, – медленно. Но независимо от вида раковые патологии требуют длительного лечения сначала в стационаре, а затем – в домашних условиях. Уход за больными с онкологическими заболеваниями, как и назначенное врачом лечение, во многом зависит от вида рака, его стадии, проведенной терапии.
После выписки из стационара перед родственниками могут встать нетипичные трудности, справиться с которыми неспециалисту довольно затруднительно: необходимость преодоления тошноты и рвоты, наложение повязок, выполнение гигиенических процедур. Одни записывают со слов доктора и медсестер в отделении пошаговую инструкцию, другие решают нанять сестру или сиделку с медицинским образованием. Каким бы образом ни был организован уход, он должен осуществляться с учетом следующих важных моментов.
- Тщательное наблюдение и контроль состояния пациента
Регулярное измерение массы тела при раковых заболеваниях имеет принципиальное значение. Ведь снижение массы тела в онкологии свидетельствует о развитии осложнений. Помимо этот следует периодически измерять температуру. Результаты наблюдений желательно записывать с специальный журнал.
Очень важно по мере возможности организовать прогулки на свежем воздухе или хотя бы своевременное проветривание комнаты, в которой находится больной.
- Рацион и организация питания
Пища, которая готовится для онкологического больного, должна быть вкусной, питательной и разнообразной. Предпочтение следует отдавать легкоусвояемым блюдам, а вот от острых, жареных и тяжелых лучше отказаться. Сметана, творог, отварная рыба и котлеты на пару, мелко порезанные фрукты и овощи, негустые каши отлично станут хорошим выбором. Специальные диеты онкобольным обычно не назначаются.
Лечение противоопухолевыми препаратами зачастую сопровождается тяжелыми побочными эффектами, снизить интенсивность проявления которых можно с помощью правильного питания. Пищу следует давать маленькими порциями 4-6 раз в день, не предлагать пищу, вызывающую тошноту.
Особое внимание следует уделить питьевому режиму: жидкость в форме чая, морсов, ягодных напитков должна поступать в организм в достаточном количестве. В особо тяжелых случаях кормление производится при помощи зонда.
- Личная гигиена пациента
Поддержание чистоты тела очень важно не только с точки зрения борьбы с инфекциями и вредными бактериями, но и для поддержания бодрого настроя пациента, его желания бороться с болезнью. Если больной может ходить следует обеспечить комфортный ежедневный душ.
Тяжелым больным выполнять гигиенические процедуры помогают близкие люди, сиделки или медицинские сестры, владеющие необходимыми навыками. При полной беспомощности пациента нужно организовать уход за полостью рта, за глазами, полостью носа и ушами, регулярно стричь ногти, промывать промежность, ухаживать за кожей. Если ванна противопоказана, то производятся обтирания пациента в постели.
- Проблемы, связанные с хронической болью
Онкологический диагноз страшен не только большой вероятностью летального исхода, но возможной сильной болью. Каждый человек воспринимает боль по-разному, в зависимости от возраста, пола, болевого порога. Тревога, душевные переживания, бессонница, страх смерти также усиливают интенсивность болей. На выраженность боли влияет расположение опухоли, стадия заболевания, расположение метастазов.
Способы борьбы с болью подразделяются на медикаментозные и немедикаментозные. Лекарства назначаются врачом в строгом соответствии с индивидуальными показаниями, их прием контролируется медицинской сестрой. Она прислушивается к просьбам больного, наблюдает за его мимикой и жестами, придерживается схемы приема лекарств и разъясняет ее родственникам. Большое внимание уделяется немедикаментозным способам преодоления боли с помощью изменения образа жизни пациента и окружающей среды.
- Помощь при тошноте и рвоте
От проблем, связанных с тошнотой, рвотными позывами, регуритацией желудка, страдают 40% онкобольных. Облегчить подобные симптомы можно с помощью лекарственных препаратов, назначаемых врачом, или же нелекарственными способами – исключить полностью или минимизировать воздействие на больного неприятных ему запахов, обеспечить правильное питание и питьевой режим.
Большое значение при рвоте имеет гигиена полости рта: после каждого приступа следует проводить полоскание, тщательно удалять остатки рвотных масс.
Следует ежедневно проверять состояние ротовой полости, 2-3 раза в день очищать язык мягкой зубной щеткой и 4% гидрокарбонатом натрия. Бороться с сухостью помогает частое питье небольшими порциями либо рассасывание кусочков льда, мелко порезанных фруктов.
Общение в сестринском деле
К принципам терапевтического общения относятся поддержка, активное слушание, отражение чувств партнера, сопереживание. Важными компонентами общения считаются эмпатия и рефлексия. Чтобы достигнуть положительного эффекта при общении с больным рекомендуется:
- больше слушать и меньше говорить;
- не начинать разговор с личных интимных тем;
- реагировать на чувства и эмоциональное состояние пациента;
- задавать вопросы, проясняющие позицию больного, его планы и цели.
Не следует давать ложных обещаний, затрагивать болезненные темы, обсуждать диагноз, критиковать врача и лечащий персонал в стационаре.
Качественная сестринская помощь лежит в основе ухода за онкобольными, играя ключевую роль в решении медицинских, психологических и социальных проблем как самого пациента, так и его семьи.
Рак гортани — злокачественная опухоль гортани преимущественно плоскоклеточного характера. В зависимости от расположения и распространенности рак гортани может проявляться нарушением голоса, дыхательными расстройствами (одышка, хронический и острый стеноз гортани), дисфагией, болевым синдромом, кашлем, симптомами раковой кахексии. Основными методами, позволяющими диагностировать рак гортани, являются ларингоскопия, рентгенография и КТ гортани, эндоскопическая биопсия слизистой гортани и биопсия регионарных лимфоузлов. Лечение рака гортани заключается в проведении радикальной операции (резекции гортани или ларингоэктомии), лучевой терапии и восстановлении голосовой функции, иногда применяется химиотерапия.


- Причины возникновения рака гортани
- Классификация рака гортани
- Симптомы рака гортани
- Диагностика рака гортани
- Лечение рака гортани
- Прогноз при раке гортани
- Цены на лечение
Общие сведения
Рак гортани является довольно распространенным онкологическим заболеванием. В общей структуре злокачественных опухолей на его долю приходится 2,6% случаев. Среди злокачественных новообразований головы и шеи по частоте встречаемости рак гортани занимает первое место. Пациенты с раком гортани составляют около 70% от всех больных с раковыми заболеваниями верхних дыхательных путей. Рак гортани поражает преимущественно лиц мужского пола, на 1 заболевшую женщину приходится 9-10 мужчин. Наиболее часто рак гортани встречается у мужчин в возрасте 65-75 лет, у женщин — в 70-80 лет.

Причины возникновения рака гортани
Рак гортани, как и другие злокачественные опухоли, возникает в результате злокачественного перерождения изначально нормальных клеток. Среди факторов, способных спровоцировать этот процесс, выделяют:
- табакокурение, злоупотребление алкоголем
- хронические воспалительные заболевания (хронический ларингит, ларинготрахеит, фарингит, сифилис)
- профессиональные вредности (работа на производстве асбеста, никеля, серной кислоты).
Наиболее опасным считается сочетанное воздействие на ткани гортани алкоголя и табачного дыма, которое также способно вызвать рост доброкачественных опухолей полости рта, возникновение рака языка, губы, щеки и т. п.
Рак гортани может развиться в результате злокачественной трансформации некоторых доброкачественных опухолей гортани (например, длительно существующих папиллом) и лейкоплакии гортани. В отдельных случаях рак гортани является следствием распространения опухолевого процесса при раке глотки.
Классификация рака гортани
В отоларингологии рак гортани классифицируют в зависимости от его гистологического типа, локализации, характера роста, стадии распространенности опухоли, а также по международной системе TNM. Если говорить о гистологической форме, то в 95% рак гортани является плоскоклеточным раком, 2% составляет железистый рак, еще 2% - базалиома, 1% приходится на другие, редко встречающиеся, типы рака. Рак гортани может иметь экзофитный, эндофитный (инфильтративный) и смешанный характер роста.
По топографическому признаку выделяют рак гортани верхнего (70%), среднего (28%) и нижнего (2%) отдела. Рак гортани, расположенный в ее верхнем отделе, может локализоваться на надгортаннике, желудочках гортани, черпалонадгортанных складках. Обычно он возникает с одной стороны, но быстро распространяется на другую сторону. При расположении опухоли в желудочках гортани она быстро перекрывает просвет гортани, являясь причиной расстройств дыхания и фонации. Наиболее распространен рак гортани, затрагивающий ее средний отдел. Как правило, опухоль находится только на одной голосовой связке. Еще в начальной стадии она приводит к нарушениям голосообразования, что способствует более ранней диагностике рака гортани этой локализации. Рак гортани, поражающий ее нижние отделы (подскладочное пространство), в большинстве случаев отличается интенсивным инфильтративным ростом и за короткое время захватывает противоположную сторону.
По распространенности опухолевого процесса в клинической практике рак гортани подразделяют на 4 стадии. I стадии соответствует ограниченный рак гортани, локализующийся в пределах слизистой или подслизистого слоя одной анатомической области гортани. II стадия характеризуется опухолевым процессом, который полностью поражает один отдел гортани, но не выходит за его пределы и не метастазирует. Рак гортани IIIа стадии сопровождается распространением процесса на подлежащие ткани, что приводит к ограничению подвижности гортани. В IIIб стадии в злокачественный процесс вовлекаются соседние отделы гортани и/или регионарные лимфатические узлы. Рак гортани IV стадии поражает большую часть гортани, переходит на соседние органы и/или дает регионарные и отдаленные метастазы.
Симптомы рака гортани
Клиника ракового поражения гортани зависит от локализации процесса и его распространенности. В соответствии с этим рак гортани может иметь различную симптоматику, очередность появления и степень проявленности основных симптомов.
Нарушения голоса возникают в начальном периоде рака гортани, если он локализуется в области голосовых складок. Если рак гортани расположен в других отделах, расстройство голосовой функции наблюдается в более позднем периоде и связано с распространением злокачественного процесса. Нарушения голоса при раке гортани обычно проявляются его охриплостью или осиплостью. Их отличительной чертой является постоянный характер без периодов улучшения голоса, которые наблюдаются при нейропатическом и функциональном парезе гортани. У пациентов с раком гортани отмечается постепенное прогрессирование охриплости, голос становится все более тусклым и может исчезнуть совсем.
Нарушение глотания (дисфагия) выходит на первый план при раке гортани, занимающем ее верхнюю часть. Оно сопровождаются ощущением инородного тела гортани и усиливающимся болевым синдромом.
Дыхательные нарушения наиболее рано развиваются при раке гортани в нижнем отделе. Если рак гортани ограничивается голосовой связкой, то нарушения со стороны дыхания могут возникнуть лишь через несколько месяцев или даже через год после начала опухолевого роста. При раке верхнего отдела гортани дыхательные нарушения также появляются в более поздней распространенной стадии. Они характеризуются постепенно нарастающей одышкой, возникающей сначала при физической нагрузке, а затем и в покое. Постепенное сужение просвета гортани по мере роста позволяет организму адаптироваться к возникающей гипоксии. Таким образом, при раке гортани развивается клиническая картина хронического стеноза гортани. На ее фоне при воздействии неблагоприятных факторов (ОРВИ, аллергия, вторичное инфицирование) может возникнуть острый стеноз гортани.
Болевой синдром наблюдается при раке гортани в верхнем отделе и при распространенных опухолевых процессах. Он может быть связан с распадом и изъязвлением раковой опухоли. Нередко при рак гортани сопровождается иррадиацией боли в ухо и ее усилением при глотании. Выраженный болевой синдром заставляет пациентов с раком гортани отказываться от еды.
Кашель при раке гортани имеет рефлекторное происхождение. В некоторых случаях он сопровождается приступами, типичными для ложного крупа. Кашель происходит с выделением небольшого количества слизистой мокроты. При распаде рака гортани или изъязвлении в мокроте наблюдаются прожилки крови. При распространенном характере рака гортани страдает запирательная функция гортани и происходит попадание пищи в гортань и трахею, что вызывает приступ неукротимого мучительного кашля.
Общие симптомы рака гортани обусловлены раковой интоксикацией и возникают при значительной распространенности опухолевого процесса. К ним относятся бледность, повышенная утомляемость, общая слабость, головные боли, нарушения сна, анемия, значительное похудание.
Метастазирование. Рак гортани из верхнего отдела метастазирует в верхние яремные лимфоузлы, рак гортани нижнего отдела — в перитрахеальные и нижние яремные лимфоузлы. Наиболее часто регионарными метастазами сопровождается рак гортани верхнего отдела (35-45%), при раке нижнего отдела гортани регионарные метастазы отмечаются в 15-20% случаев. По причине слабо развитой сети лимфатических сосудов среднего отдела гортани расположенный в ней рак гортани поздно и редко дает метастазы в регионарные лимфоузлы. Отдаленное метастазирование при раке гортани наблюдается достаточно редко. В 4% случаев рак гортани метастазирует в легкие с развитием рака легкого, 1,2% приходится на метастазы в печень, пищевод и кости. Метастазы рака гортани в головной мозг, желудок и кишечник наблюдаются крайне редко.
Диагностика рака гортани
Ранняя диагностика имеет определяющее значение в прогнозе и успешности лечения рака гортани. В связи с этим необходимым является осмотр отоларингологом каждого мужчины с охриплостью голоса или кашлем неясного генеза, если они сохраняются более 2-3 недель. Настораживающими в отношении рака гортани симптомами также являются чувство инородного тела в горле, не сопровождающиеся отоскопическими изменениями боли в ухе, увеличение лимфатических узлов шеи.

Предварительно диагностировать рак гортани позволяет тщательная ларингоскопия. Выявленные эндоскопические изменения при раке гортани могут иметь самый разнообразный характер. В случае эпителиомы голосовой связки выявляется ограниченное образование, поражающее лишь одну связку и имеющее вид бугорка. В других случаях рак гортани может определяться как распространенное образование с бугристой поверхностью, имеющее красноватую окраску.
Инфильтративный рак гортани характеризуется утолщением голосовой связки и ее кровоточивостью при зондировании. В отдельных случаях рак гортани имеет полипообразный вид. Установить точный диагноз помогает произведенная в ходе ларингоскопии биопсия образования. Если гистологическое исследование не выявляет раковых клеток, а клиническая картина свидетельствует в пользу рака гортани, то возможно проведение интраоперационной диагностики.
Дополнительными методами в диагностике рака гортани являются исследования голосовой функции, позволяющие оценить подвижность голосовых связок, форму голосовой щели и пр. К ним относятся стробоскопия, электроглоттография, фонетография. Распространенность рака гортани оценивают при помощи рентгенографии и МСКТ гортани. Наличие метастазов в ткани шеи выявляют при помощи УЗИ. Для определения регионарного метастазирования производят биопсию лимфатического узла.

Лечение рака гортани
Лечебные мероприятия при раке гортани направлены на полное удаление опухоли и восстановление голосообразующей и дыхательной функции гортани. Выбор лечебной тактики в отношении рака гортани зависит от месторасположения раковой опухоли, ее границ и распространенности, наличия прорастания в соседние структуры и метастазирования, радиочувствительности опухолевых клеток.
Лучевая терапия. Рак гортани в среднем отделе отличается высокой радиочувствительностью. Поэтому рак гортани этой локализации лечат, начиная с лучевой терапии. Если в результате курса лучевого воздействия опухоль уменьшается в 2 раза, то курс предоперационного облучения можно повторить. Однако в таком случае существует опасность возникновения осложнений после операции. Лучевое воздействие, как начальный этап лечения, применяют также при раке гортани I-II стадии, расположенном в ее верхнем и нижнем отделе. Лучевую терапию рака гортани проводят в обычных условиях и в сочетании с гипербарической оксигенацией, которая усиливает повреждающее воздействие излучения на раковые клетки и уменьшает повреждение здоровых тканей.
Химиотерапия. С химиотерапии начинается лечение рака гортани III-IV стадии, расположенного в верхнем отделе. При раке гортани, локализующемся в среднем и нижнем отделах, химиотерапия малоэффективна.
Хирургическое лечение рака гортани проводят не позднее, чем через 2 недели после лучевой терапии поскольку спустя 14 дней после окончания лучевого воздействия начинается восстановление клеток опухоли. Органосохраняющие резекции гортани, гемиларингэктомия эффективны при I-II стадии рака гортани. С целью предупреждения послеоперационного стеноза гортани в ходе операции в нее вводится расширяющий эндопротез, удаление которого производят спустя 3-4 недели после операции.
Рак гортани III-IV стадии является показанием к ларингэктомии. При раке нижнего отдела гортани III-IV стадии лучевая терапия может осложниться острым стенозом. Поэтому лечение начинают сразу с ларингэктомии, удаляя во время операции 5-6 верхних колец трахеи, а лучевую терапию назначают после операции. Если рак гортани сопровождается регионарным метастазированием, то операцию дополняют иссечением шейной клетчатки и лимфатических узлов. При необходимости производят резекцию вовлеченных в опухолевый процесс анатомических образований шеи (грудино-ключично-сосцевидной мышцы, внутренней яремной вены).
Восстановление голосовой функции после проведенной ларингэктомии является важной задачей, помогающей пациенту с раком гортани сохранить свое профессиональное и социальное положение. Эта задача достигается путем установки голосового протеза и последующих занятий с врачом-фониатором.
Прогноз при раке гортани
Без лечения рак гортани протекает в течение 1-3 лет, в некоторых случаях и более длительно. Больные с роком гортани погибают от асфиксии, раковой кахексии, аррозивного кровотечения при распространении опухоли на крупные сосуды шеи, бронхолегочных осложнений (пневмонии инфекционного характера, аспирационной пневмонии, плеврита), отдаленных метастазов. Пятилетняя выживаемость после проведенного лечения у пациентов с раком гортани I стадии составляет 92%, с раком II стадии — 80%, III стадии — 67%.
Читайте также:

