Семейный аденоматоз толстой кишки клинические рекомендации
ДИ доверительный интервал
ЗАПК запирательный аппарат прямой кишки
РКИ рандомизированное клиническое исследование
САТК семейный аденоматоз толстой кишки
УЗИ ультразвуковое исследование
1. 2013 Клинические рекомендации по диагностике и лечению взрослых пациентов семейным аденоматозом толстой кишки (Ассоциация колопроктологов России).
Классификация
В настоящее время в клинической практике используется классификация, подразделяющая семейный аденоматоз толстой кишки по клиническому течению. Классификация применяется для определения тяжести САТК и выбора тактики оперативного лечения.
Классификация семейного аденоматоза толстой кишки (по клиническому течению).
- Классическая форма. Эта форма заболевания встречается наиболее часто. Первые симптомы появляются в возрасте 14-16 лет, злокачественное перерождение полипов наступает в возрасте 30-40 лет.
- Тяжелая форма. Клинические проявления появляются уже в детском возрасте. При эндоскопическом обследовании определяются сотни или тысячи полипов, и их злокачественная трансформация наступает к 18-25 годам. Рано развиваются выраженные метаболические нарушения, вызывающие нередко отставание в физическом развитии.
- Ослабленная (аттенуированная) форма. Для ослабленной формы аденоматоза характерно наличие в толстой кишке менее 100 полипов, которые расположены преимущественно в правых отделах. Характерен скудный семейный анамнез. Клинические проявления возникают в возрасте 40-45 лет, а малигнизация полипов происходит в возрасте старше 50 лет.
- Полипозные синдромы. При САТК встречаются различные внекишечные проявления заболевания, которые можно определить уже при внешнем осмотре пациента. Сочетание полипоза толстой кишки с другими проявлениями заболевания обозначается как синдром.
- Синдром Гарднера – сочетание САТК с опухолями мягких тканей, остеомами костей черепа. Чаще всего встречаются десмоиды – высокодифференцированные соединительнотканные опухоли, локализующиеся в передней брюшной стенке, брыжейке тонкой или толстой кишки, иногда в межмышечных слоях спины и плечевого пояса. Эти опухоли микроскопически лишены злокачественности, не дают метастазов, но склонны к агрессивному местно-деструктивному росту и частому рецидивированию.
- Синдром Тюрко – САТК в сочетании со злокачественными опухолями центральной нервной системы.
- Синдром Золингера- Эллисона – сочетание САТК с опухолями эндокринных желез.
- Синдром Пейтца-Егерса – сочетание полипоза желудочно-кишечного тракта с характерной меланиновой пигментацией слизистой губ и кожи лица. Полипы при этом синдроме не являются аденомами. Это – гамартомы. Они крупные, с хорошо выраженной ножкой и крупнодольчатым телом. Количество полипов меньше, чем при других формах полипоза. Этот порок развития обусловлен генетическими повреждениями. Гамартомы чаще всего локализуются в тонкой кишке, несколько реже в толстой кишке и желудке. Малигнизация полипов при синдроме Пейтца-Егерса наблюдается очень редко.
- Ювенильный полипоз. Полипоз с преобладанием в полипах секреции эпителия желез.
Семейный аденоматоз толстой кишки характеризуется развитием большого числа аденом (полипов) — от 100 до нескольких тысяч — на слизистой оболочке толстой кишки с прогрессивным ростом и обязательной малигнизацией при отсутствии своевременного лечения. Заболевание передается по наследству и может быть выявлено у нескольких членов семьи и у ближайших родственников в нескольких поколениях.

Установлено, что развитие аденоматоза толстой кишки обусловлено мутацией гена, отвечающего за нормальную пролиферацию слизистой оболочки желудочно-кишечного тракта. Ген Adenomatouse polyposis coli (APC-ген) располагается в длинном плече 5-й хромосомы в локусе 5q21.
Этот ген представляет собой участок молекулы ДНК 5-й хромосомы длиной около 100 000 пар нуклеотидов, образующих 2843 кодона. Кодон — это последовательность трех нуклеотидов, соответствующая одной из аминокислот, совокупность которых обеспечивает определенную структуру синтезируемого белка. Белок АРС кодируется экзонами с 1-го по 15-й. Экзон — это участок молекулы ДНК, несущий информацию об определенном участке синтезируемого белка. При объединении экзонов в единую информационную цепь происходит формирование определенной последовательности нуклеотидов, обеспечивающей синтез специфического белка АРС-гена.
Мутации в АРС-гене неоднородны. Наиболее часто встречающимися мутациями являются делеция, инсерция и нуклеотидные замены. Делеция —- это выпадение одного или нескольких нуклеотидов из нормальной цепочки ДНК, инсерция — это вставка одного или нескольких нуклеотидов, нуклеотидные замены — это замена одного или нескольких нуклеотидов на другие. Практически все виды мутаций приводят к формированию так называемого стоп-кодона — участка нити ДНК, где прерывается синтез молекулы белка.
Мутация гена может передаваться по наследству независимо от пола. При рождении ребенка признаки болезни клинически не проявляются. В дальнейшем, по мере роста организма обнаруживается появление мелких полипов на слизистой оболочке толстой кишки.
Полипы при аденоматозе толстой кишки могут быть представлены аденомами различного или однотипного строения: мелкие железистые полипы от 0,1 до 1,0 см в диаметре, с короткой ножкой или без нее, крупные полипы более 1 см в диаметре с дольчатой или ворсинчатой поверхностью, полипы имеют длинную ножку или широкое основание. На фоне полипоза с мелкими полипами раковые опухоли обнаруживаются в 30 % случаев, при полипозе с преобладанием крупных тубулярно-ворсинчатых аденом озлокачествление встречается в 2 раза чаще (до 60 %).
При микроскопическом исследовании полипов при семейном аденоматозе толстой кишки какого-либо отличия в их строении от солитарных аденом не отмечается.
Клинические проявления заболевания появляются чаще всего в возрасте 15-19 лет. Наиболее частыми и постоянными симптомами являются: учащенный стул (до 5-6 раз в сутки), выделения крови из заднего прохода и боль в животе.
Кровянистые выделения из заднего прохода обычно имеет характер примеси к жидкому или полуоформленному калу. Профузные кровотечения наблюдаются очень редко. Учащенная дефекация, примесь крови и слизи, жидкий кал нередко расцениваются как симптомы дизентерии, и больные госпитализируются в инфекционные больницы. Это происходит, по данным ГНЦК, с каждым пятым, страдающим семейным аденоматозом.
Боль в животе — частый симптом заболевания, локализация ее, интенсивность и время появления могут быть различными. Нередко при обращении больного по поводу боли в животе основное внимание врачи уделяют исследованию только верхних отделов желудочно-кишечного тракта, тем более что эта группа пациентов часто жалуется на желудочный дискомфорт. В поздних стадиях болезни боль в основном бывает обусловлена развитием рака.
Такие симптомы заболевания, как утомляемость, общая слабость, анемия, чаще всего начинают проявляться к 20 годам. В этом возрасте возрастают количество и размеры полипов, появляются крупные полипы ворсинчатого характера, увеличивается кровопотеря из кишки. Изменения абсорбции и секреции в толстой кишке приводят к выраженным обменным нарушениям. У большинства больных это совпадает по времени с увеличением нагрузки: начало трудовой деятельности, служба в армии, у женщин — беременность и роды.
С развитием рака из полипов усугубляется общее состояние больных и появляются новые симптомы: резкая бледность кожных покровов из-за выраженной анемии, иногда повышение температуры тела, периодическая сильная боль в животе и признаки кишечной непроходимости.
Многолетний опыт наблюдения и лечения больных семейным аденоматозом позволил выявить некоторые особенности клинического течения болезни и выделить три основные варианта: классическая, тяжелая и ослабленная, или аттенуированная, формы.
Классическая форма течения болезни встречается чаще всего (у более 70 % обследованных больных). Первые симптомы появляются в период полового созревания, т. е. к 14-16 годам, озлокачествление полипов наступает в 30—40 лет.
Иногда болезнь протекает крайне агрессивно: клинические проявления появляются уже в 5—6 -летнем возрасте пациента, к этому времени во всех отделах толстой кишки обнаруживаются сотни и Даже тысячи полипов. К 18—25 годам наступает раковое превращение полипов. Рано развиваются обменные нарушения. Эта форма течения болезни — тяжелая.
Ослабленная или аттенуированная (Attenuated FAP) форма аденоматоза характеризуется более спокойным течением, в толстой кишке бывает менее 100 полипов, чаще они локализуются в правых отделах. Клиническая симптоматика появляется у больных в возрасте 40—45 лет, а озлокачествление полипов — в возрасте старше 50 лет.
Клинико-генетические исследования, проводимые совместно сотрудниками ГНЦК и Медико-генетического научного центра РАМН, показали, что существует определенная зависимость между локализацией мутации в АРС-гене и клиническими (фенотипическими) формами течения аденоматоза.
В АРС-гене 2843 кодона, мутации в интервалах между кодонами 437—1249 и 1465-1596 приводили к развитию классического варианта течения болезни.
Для тяжелой формы характерна мутация в интервале между кодонами 1250—1464, при этом особо отмечен кодон 1309 — мутации в нем приводят к наиболее тяжелому фенотипическому проявлению заболевания.
Ослабленной форме соответствуют интервалы между кодонами 0-436 и 1597—2843, т. е. по обоим концам АРС-гена, мутации в которых приводили к более доброкачественному течению семейного аденоматоза.
Учитывая слабо выраженную симптоматику семейного аденоматоза толстой кишки на ранних стадиях болезни, недостаточную информированность населения о существовании наследственных заболеваний такого рода, становится очевидным, что основная роль в своевременном выявлении болезни принадлежит врачу.
Выявление заболевания наиболее вероятно в группах пациентов:
• имеющих клинические признаки полипоза: учащенный с детства стул с примесью крови и слизи, боль в животе, анемия и т. д.;
• являющихся родственниками больных семейным аденоматозом (дети, родители, братья, сестры, в том числе и двоюродные).
Клиническая диагностика складывается из выяснения жалоб, семейного анамнеза, тщательного осмотра больного на предмет выявления внекишечных проявлений полипоза (наличие опухолей мягких тканей, остеом). При осмотре области заднего прохода обращается внимание на состояние перианальной кожи, герметичности заднего прохода.
Уже при пальцевом исследовании прямой кишки обнаруживаются полипы, они могут быть мелкими или крупными в зависимости от стадии полипоза. Пальцевое исследование позволяет диагностировать и раковое превращение полипов в прямой кишке.
С помощью ректороманоскопии осуществляется визуальная оценка распространенности и степени поражения полипами прямой и дистальной части сигмовидной ободочной кишки, наличия малигнизации. Эндоскопическая картина достаточно характерная.
Иногда полипы имеют небольшие размеры (так называемые сидячие аденомы), и тогда на слизистой оболочке видны округлые розового цвета полипы 0,3—0,5 см в диаметре, располагающиеся вплотную друг к другу, так что участков свободной слизистой оболочки почти нет и создается впечатление инфильтрации ее. Чаще на фоне скопления мелких аденом встречаются более крупные (до 1 см в диаметре) полипы, некоторые из них имеют ножку. Обычно все полипы одинаковой бледно-розовой окраски. Обнаружение на этом фоне более крупных образований ярко-красного или вишневого цвета, неправильной формы, с разрыхленной, часто дольчатой поверхностью свидетельствует о том, что часть аденом трансформировалась в ворсинчатые образования. Такие полипы могут быть на ножках и широких основаниях, в 70—80 % в них обнаруживается малигнизация.
Обязательно проводится эндоскопическое исследование всей толстой кишки (колоноскопия) с множественной биопсией. Колоноскопия часто дополняется рентгенологическим исследованием методом бариевой клизмы, особенно в тех случаях, когда из-за наличия циркулярной опухоли невозможно исследовать более проксимальные отделы.
Обязательным для больного семейным аденоматозом является исследование верхних отделов желудочно-кишечного тракта. Более 50 % пациентов имеют патологические изменения в желудке: гастрит, полипы, а иногда и злокачественные опухоли.
Уже упоминалось о необходимости внимательного осмотра пациента на предмет обнаружения опухолей мягких тканей и костей. У части больных семейным аденоматозом полипоз толстой кишки сочетается с наличием атером, десмом (высокодифференцированные соединительнотканные опухоли, развивающиеся из межмышечных прослоек), остеом. Иногда эти опухоли являются поводом для первого обращения к врачу, и часть больных подвергается оперативному вмешательству для удаления их, в то время как поражение толстой кишки остается нераспознанным.
Для повышения эффективности мер, направленных на своевременную диагностику аденоматоза толстой кишки, необходимо проводить пальцевое исследование прямой кишки, ректороманоскопию, колоноскопию (ирригоскопию) всем близким родственникам выявленных больных семейным аденоматозом, а также тем, кто обратился по поводу анемии, частого стула с примесью крови и слизи, всем, кто госпитализирован по поводу дизентерии в инфекционные больницы, но диагноз не подтвержден бактериологически. Исследование толстой кишки должно быть проведено больным с полипозом желудка и двенадцатиперстной кишки, пациентам с фибромами и атеромами (особенно множественными).
В настоящее время для диагностики ранних (доклинических) стадий болезни, прогнозирования течения заболевания используются генетические методы. Для молекулярно-генетических исследований берется кровь больного семейным аденоматозом (первый член в семье с клинически диагностированным полипозом называется пробандом) и его кровных родственников. Зачастую родственники вызываются активно, им предлагается проведение такого исследования. В нашем наблюдении из 23 активно привлеченных к обследованию родственников пробандов только 1 предъявлял жалобы, характерные для аденоматоза толстой кишки, остальные 22 человека считали себя здоровыми и впервые узнали о том, что они больны.
Известно, что все члены одной семьи, унаследовавшие заболевание, имеют мутации, сходные по типу и локализующиеся в одних и тех же участках АРС-гена. Вариант клинического течения болезни у пробанда может сыграть решающую роль в судьбе члена семьи, унаследовавшего болезнь.
 |  |
Семейный аденоматоз толстой кишки приходится дифференцировать от ювенильного полипоза толстой кишки, множественных полипов толстой кишки, псевдополипоза у больных язвенным колитом.
Ювенильный полипоз тоже передается по наследству, проявляется рано и приводит к выраженным обменным нарушениям в организме больного. Чаще всего диагноз уточняется по данным морфологического исследования. При микроскопическом исследовании в ювенильном полипе обнаруживаются мелкие и крупные кистозно-расширенные железы, выстланные цилиндрическим эпителием. В кистозных железах эпителий атрофирован, бокаловидные клетки не определяются. Просвет кист заполнен слизью, иногда в просвете кист отмечается скопление сегментоядерных лейкоцитов. В покровном эпителии нередко наблюдается проникновение лейкоцитов между эпителиальными клетками или внутрь клеток с образованием эрозий или поверхностных язв. Для крупных ювенильных полипов характерна хорошо выраженная строма, она бывает отечной, сосуды ее расширены, часто присутствует воспалительный инфильтрат.
Множественные полипы толстой кишки не связаны с семейным характером болезни, появляются чаще у пациентов старше 50 лет, и при этом их, как правило, можно пересчитать.
Полиповидные изменения слизистой оболочки у больных язвенным колитом, как правило, обнаруживаются не в начале заболевания — сначала идет язвенный процесс с соответствующей клиникой. Псевдополипы при язвенном колите представляют собой островки оставшейся слизистой оболочки с явлениями воспаления. При затруднениях в дифференциальной диагностике помогает гистологическое исследование материала.
Семейный аденоматоз толстой кишки является облигатным предраком. При отсутствии адекватного лечения болезнь заканчивается развитием рака толстой кишки, нередко множественного.
У больных семейным аденоматозом чаще, чем в обычной популяции, наблюдается образование десмоидных фибром в передней брюшной стенке, забрюшинном пространстве с вовлечением брыжейки тонкой и толстой кишок, а также в других частях тела. Десмонды сдавливают окружающие органы и ткани и сами могут явиться причиной неблагоприятных исходов.
В настоящее время единственным радикальным методом лечения семейного аденоматоза толстой кишки является хирургический.
Несмотря на успехи генетиков в изучении этого наследственного заболевания, предупредить и лечить его они пока не могут. Лечение соком травы чистотел по методике профессора А. М. Аминева, которое доказало свою неэффективность, сейчас упоминается только как исторический факт.
Принцип хирургии семейного аденоматоза — удаление всех отделов толстой кишки, где есть полипы, потому что рано или поздно из них развивается раковая опухоль.
У большинства пациентов наибольшее количество полипов обнаруживается в прямой и сигмовидной ободочной кишке, у больных молодого возраста довольно часто нет полипов в слепой и восходящей ободочной кишке. Иногда полипы в каких-то сегментах единичны, и их можно удалить через эндоскоп. Если есть отделы кишки, свободные от полипов, вся толстая кишка не удаляется. В этих случаях выполняются операции, позволяющие сохранить непрерывность кишечника и целость сфинктера заднего прохода: колэктомия с илеоректальным анастомозом, субтотальная резекция ободочной кишки с асцендоректадьным анастомозом, субтотальная резекция ободочной кишки с брюшно-анальной резекцией прямой кишки и низведение в анальный канал восходящей ободочной кишки.
Чаще всего такие операции можно выполнить, если нет ракового превращения полипов. При наличии рака на фоне полипоза приходится удалять всю толстую кишку, в зависимости от локализации опухоли (опухолей) это колэктомия с брюшно-анальной резекцией прямой кишки или колэктомия с экстирпацией прямой кишки и формирование илеостомы.
Для создания более благоприятных условий жизни пациента после удаления всей толстой кишки возможно формирование резервуара из тонкой кишки. Следует отметить, что эта операция выполнима при сохраненном сфинктерном аппарате прямой кишки и отсутствии ракового превращения полипов в прямой кишке.
Хирургическое лечение больных семейным аденоматозом несомненно нужно проводить только в колопроктологических отделениях. Операции эти сложные, требуют навыка хирурга и анестезиолога, необходимо знать особенности послеоперационного ведения таких больных. Удаление всей толстой кишки или обширная резекция ее могут привести к тяжелым нарушениям гомеостаза.
Если не лечить больного семейным аденоматозом толстой кишки, развитие рака из одного или нескольких полипов неизбежно. Сфинктеросохраняющие операции выполняются 85 % больных, обратившихся до малигнизации полипов, при развитии рака такие операции возможны только у 30 % больных.
Пациент, перенесший операцию, должен наблюдаться у врача, необходим эндоскопический контроль оставшихся отделов толстой кишки, желудка, регулярный контроль показателей солевого и белкового обмена.
При отсутствии осложнений пациенты живут десятилетия, ведут активный образ жизни, работают, учатся.
Очень сложным бывает вопрос о возможности иметь детей в семье, где есть опасность передать болезнь по наследству. Задача врача очень тактично и грамотно разъяснить сущность заболевания и последствия тех или иных решений. Право выбора остается за самим пациентом.
- -Болезнь крона
- -Эпителиальный копчиковый ход
- -Эндометриоз толстой кишки Эндометриоз толстой кишки
- -Синдром раздраженного кишечника
- -Свищи прямой кишки (хронический парапроктит)
- -Ректоцеле
- -Ректовагинальные свищи
- -Рак толстой кишки
- -Рак анального канала
- -Полипы толстой кишки
АКЦИЯ! ЗАПИШИСЬ НА КОНСУЛЬТАЦИЮ И ПОЛУЧИ СКИДКУ 50%!
Семейный аденоматоз толстой кишки (САТК) - это аутосомно-доминантный наследственный синдром почти с полной пенетрантностью гена, проявляющийся в формировании множественных доброкачественных и злокачественных опухолей толстой кишки и опухолей внекишечных локализаций. Вызывается генеративной мутацией гена аденоматозного полипоза толстой кишки (АРС) в хромосоме 5q21, что приводит к образованию дефектного/ нефункционирующего туморсупрессирующего белка АРС. Фенотип варьирует в зависимости от точной локализации мутации АРС.
Начиная с молодого возраста (подростки, начало второго десятилетия жизни), у больных без выполнения профилактической операции формируется более 100, а зачастую и несколько тысяч аденоматозных полипов толстой кишки почти со 100% вероятностью развития колоректального рака (КРР) в возрасте 40-45 лет. Существует аттенуированный вариант САТК (АСАТК) с меньшим числом полипов, более поздним развитием рака и интактной прямой кишкой.
Внекишечные проявления:
• Аденомы двенадцатиперстной кишки у > 80% больных семейным аденоматозом толстой кишки (САТК); периампулярная аденокарцинома - у 3-12% больных САТК = второй по частоте возникновения рак при семейном аденоматозе толстой кишки (САТК), наиболее частая причина смерти, связанной с раком (если риск КРР устранен с помощью профилактической операции).
• Десмоидные опухоли: местноинвазивная/распространенная пролиферация фиброматозных опухолей, возникающая у 10-15% больных семейным аденоматозом толстой кишки (САТК) (в основном, после хирургической травмы); семейный анамнез => основная причина смерти у больных семейным аденоматозом толстой кишки (САТК) (обструкция мочеточников и тонкой кишки, невозможность выполнения других необходимых операций); мутация на специфическом участке АРС, связанная с повышенным риском развития десмоидов.
• Полипы дна желудка: у 30-40% больных семейным аденоматозом толстой кишки (САТК) неаденоматозной природы и без потенциала к озлокачествлению.
• Врожденная гипертрофия ретинального пигментного эпителия (ВГРПЭ): наиболее распространенное внекишечное проявление САТК (60-85% больных САТК) - двусторонние доброкачественные пигментные гамартомы; клинического значения не имеют; дешевый неинвазивный скрининговый тест в семьях с САТК с 95% специфичностью.
• Папиллярный рак щитовидной железы: 1-2% случаев, особенно у молодых женщин.
• Гепатобластома: редкая опухоль у детей, больных САТК.
а) Эпидемиология. Менее 1% от всего колоректального рака (КРР), 1 случай на 7000-10000 новорожденных; в 70-80% случаев - наследственное заболевание (даже если семейный анамнез не всегда очевиден), в 20-30% - новые генеративные мутации.
б) Симптомы семейного полипоза толстой кишки:
• При отсутствии семейного анамнеза: симптомы роста и непрерывного увеличения числа полипов/опухолей - кровотечения, поносы, колоректальный рак в молодом возрасте, возможно внекишечные проявления (остеомы, мальформации зубов, гиперпигментация сетчатки).
• Наличие семейного анамнеза: диагностика и профилактическое лечение до появления симптомов!
в) Дифференциальный диагноз:
• Другие варианты наследственного рака: ННПКРР (аутосомно-доминантный тип), МАП (гомозиготный рецессивный).
• Семейный КРР без идентификации мутантного гена.
• Неаденоматозный полипоз, например, гиперпластический полипоз.
• Диффузная лимфоидная гиперплазия.
г) Патоморфология семейного аденоматоза толстой кишки:
• Макроскопическое исследование: более 100 полипов в толстой кишке, небольшие сидячие полипы, увеличивающиеся в размерах.
• Микроскопическое исследование: аденоматозные полипы.
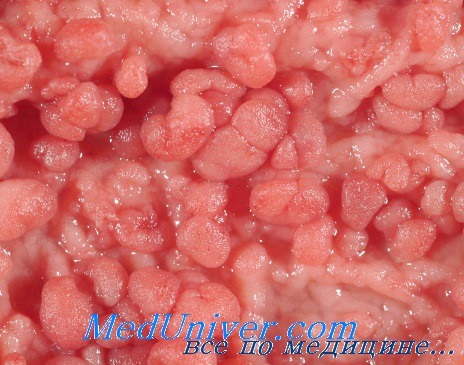
Семейный полипоз кишечника
д) Обследование при семейном полипозе толстой кишки
Необходимый минимальный стандарт:
• Все больные
• Идентификация/лечение членов семьи с риском САТК: запись в истории болезни о консультации и информировании пациента относительно данного заболевания (внимание: возможность судебного иска!)
• Подтверждение аденоматозного характера полипов при биопсии.
• ЭГДС: первое исследование в возрасте 20 лет, последующие - в зависимости от находок.
Пациенты без симптомов/члены семьи при наличии семейного анамнеза:
• Семейный анамнез, генетическая консультация/тестирование (если не было выполнено).
• Ежегодные колоноскопии, начиная с 12-14-летнего возраста, удаление наибольших полипов.
• Скрининг внекишечных опухолей: ЭГДС один-два раза в год.
• В возрасте 15-25 лет или при установленном диагнозе рака или крупном полипе/ тяжелой дисплазии => операция.
Больные с колоректальным раком (КРР) и множественными синхронными полипами:
• Диагностика: ректороманоскопия или сигмоидоскопия + биопсия => множественные аденоматозные полипы.
• ЭГДС: поражение верхних отделов ЖКТ.
• Семейный анамнез.
• Генетическая консультация/тестирование.
• Индивидуальное обследование на наличие спорадического КРР => операция.
Дополнительные исследования (необязательные):
• Такие же, как и при КРР.
• Генетическое тестирование.
• УЗИ щитовидной железы.
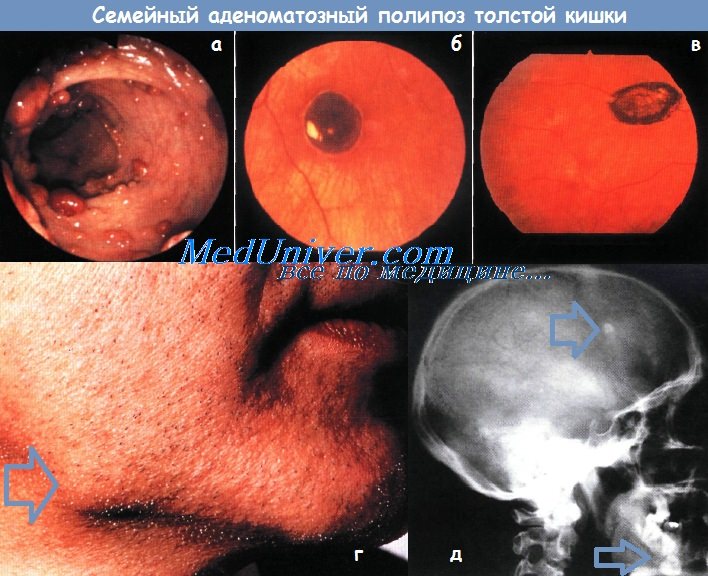
а - Колоноскопическая картина больного полипозом. Видно множество маленьких полипов.
б - Глазное дно при врожденной гипертрофии пигментного эпителия сетчатки.
У данного пациента это единственное поражение (полипоз отсутствует).
в - Глазное дно больного с полипозом при врожденной гипертрофии пигментного эпителия сетчатки.
Одно из множественных поражений — светлый ореол с нечеткими очертаниями вокруг участка усиленной пигментации.
г - Остеома нижней челюсти у больного полипозом.
д - Рентгенограмма черепа больного полипозом. Видны остеома свода черепа и два таких же очага в нижней челюсти.
е) Классификация. Варианты синдрома аденоматозного полипоза классифицируются как:
• Синдром Гарднера (АРС мутация в 3' и в конце экзона 15): остеомы, аномалии зубов (форма/число), эпидермальные кисты, десмоидные опухоли, новообразования щитовидной железы, ВГРПЭ.
• Синдром Турко: опухоли головного мозга (медуллобластома, глиобластома).
• АСАТК (аттенуированный САТК): меньшее число полипов, более позднее появление полипов и перерождение в рак, часто интактная прямая кишка.
ж) Лечение без операции полипоза толстой кишки:
• Внимание: в настоящее время неоперативное лечение является исключительно поддерживающим и не может заменить операцию.
• Химиопрофилактика: роль не определена. НПВП являются неселективными ингибиторами ЦОГ-1/ЦОГ-2 или селективными в отношении ЦОГ-2 (например, сулиндак, целекоксиб): уменьшают число полипов толстой кишки, но неясно, снижают ли вероятность или отодвигают время развития рака; нет эффекта при аденомах двенадцатиперстной кишки. Возможные преимущества при десмоидных опухолях: в целом поддерживающее, но не окончательное лечение САТК.
• Ежегодная колоноскопия или полипэктомия (не снимает потребности в профилактическом хирургическом вмешательстве).
• В зависимости от стадии опухоли: адъювантная химиотерапия (рак толстой кишки), химиолучевая терапия (установленный рак прямой кишки) всегда проводится в предоперационном периоде, если запланировано формирование тонкокишечного J-резервуара, чтобы избежать его облучения.
з) Операция при семейном полипозе толстой кишки
Показания:
• Члены семьи больных, страдающих семейным аденоматозом толстой кишки (САТК), без симптомов заболевания: планирование операции в возрасте 15-25 лет.
• Пациенты с симптомами заболевания (случайно установленный диагноз САТК): любая карцинома, прогрессирующая аденома (большой размер или тяжелая дисплазия) или увеличение числа полипов, за исключением случаев множественных метастазов или абсолютных противопоказаний. Внимание: неоадъювантная химиолучевая терапия во всех случаях рака прямой кишки!
Хирургический подход:
• Проктоколэктомия с тонкокишечным J-резервуаром и илеоанальным анастомозом: двойной степлерный шов (общепринятая техника) или мукозэктомия и ручной шов (рак прямой кишки/дисплазия/наиболее дистальные полипы).
• Колэктомия и илеоректальный анастомоз (ИРА): при наличии устранение риска возникновения колоректального рака (КРР) и ампулярного рака при остающемся риске развития десмоидов, опухолей тонкой кишки и резервуара.
• Результаты хирургических вмешательств, выполненных по поводу КРР, ампулярного рака и рака щитовидной железы зависят от стадии опухоли.
к) Наблюдение при полипозе толстой кишки:
• Непрерывное ежегодное наблюдение/скрининг резидуальной слизистой прямой кишки и/или резервуара.
• Частота ЭГДС зависит от вовлечения верхних отделов ЖКТ.
• Рекомендуется включение в регистр наследственного колоректального рака (КРР).

Рак толстой кишки (РТК) относится к наиболее распространенным онкологическим заболеваниям [1]. Для РТК характерны высокие темпы роста заболеваемости и смертности, сохраняющиеся на протяжении последних десятилетий. Ежегодное число заболевших РТК во всём мире близится к 1,5 миллионам человек. В 2012 году зарегистрировано 1 млн 360 тыс. человек. В России показатель распространенности злокачественными новообразованиями в 2016 г. составил 2 403,5 на 100 000 населения, что выше уровня 2006 г. (1 730,9) на 38,8 % [2]. В структуре заболеваемости злокачественными новообразованиями в России рак толстой кишки занимает 4-е место. В 2016 г. в РФ из взятых на учет 530509 больных с впервые установленным диагнозом злокачественные новообразования (ЗНО), 60275 пришлось на колоректальный рак, что составило 11,3 % [2]. С 2005 по 2015 г. в России абсолютный прирост заболеваемости раком толстой кишки составил 26,09 %. В структуре смертности населения РФ от злокачественных новообразований удельный вес рака ободочной кишки составляет 7,9 %, прямой кишки – 5,7 % [2].
В большинстве случаев рак толстой кишки носит спорадический характер. Генетические факторы оказываются значимыми в 15–30 % случаев. Однако только около 5 % всех форм колоректального рака развивается на фоне хорошо известных наследственных синдромов, таких как синдром Линча (наследственный неполипозный рак толстой кишки, ННПРТК), семейный аденоматозный полипоз (САП) и MUTYH-ассоциированный полипоз (МАП) [3].
Семейный аденоматозный полипоз (САП) – тяжелое аутосомно-доминантное заболевание, развивающееся в гене APC (AdenomatousPolyposisColi). Частота встречаемости данного синдрома колеблется от 1 на 6800 до 1 на 29000 человек [4]. Около 1 % от всех случаев рака толстой кишки связывают САП, который характеризуется преимущественным поражением толстой кишки множественными аденоматозными полипами и высоким индексом их малигнизации (до 100 %) [5]. Количество полипов толстой кишки может варьировать. Сотни и тысячи полипов характерны для классической формы заболевания, менее 100 для аттенуированной [6].
Мутации APC гена обнаруживаются в 80–90 % случаев классического САП и в 10-30 % аттенуированного САП (АСАП) [7]. Следует отметить, что олигополипоз может быть проявлением также и биаллельной мутации гена MUTYH [8]. АРС является геном-супрессором опухолевого роста. Он играет ключевую роль в работе wnt-сигнального пути, участвуя в деградации β-катенинав цитоплазме клеток. Мутации, изменяющие структуру белка APC, приводят к нарушению работы деградирующего комплекса (GSK3β, аксин-1 и APC) и увеличению концентрации β-катенина. В результате накапливающийся в цитоплазме свободный β-катенин проникает в ядро и активирует транскрипцию некоторых генов и онкогенов, контролирующих клеточный рост и деление [9].
АРС-ген расположен на длинном плече пятой хромосомы (5q21-22). Состоит из 8535 пар оснований, организованных в 15 кодирующих экзонов. Белок содержит 2843 аминокислотных остатка. Мутации в АРС впервые были описаны в 1991 году и сегодня известно более 600 вариантов. Наиболее частыми являются мутации, приводящие к синтезу укороченного бека АРС: это мутации со сдвигом рамки считывания (68 %), нонсенс мутации (30 %), крупные делеции (2 %). Горячие точки гена локализованы в 1309 и 1061 кодонах, частота мутаций в которых составляет 17 % и 11 % соответственно [10]. Примерно у 10–30 % заболевание развивается вследствие мутации denovo [11,12].
Материалы и методы
Поиск наследственных мутаций проводился у 7 пациентов с клиническими признаками семейного аденоматозного полипоза (САП) и у всех больных изучался семейный анамнез.
Средний возраст постановки диагноза составил 31,3 года. Диагноз САП был подтвержден гистологически у всех пробандов. В исследуемой группе больных было выявлено пять пациентов с герминальной мутацией в гене АРС, что составило 71,4 %. Поиск мутаций был проведен у 12 кровных родственников пациентов. У 4 человек были выявлены аналогичные варианты. Все семьи прошли медико-генетическое консультирование с рекомендациями по осуществлению пожизненного клинического мониторинга лицам с выявленными мутациями (таблица).
Данные об исследованных пациентах с обнаруженной герминальной мутацией в гене АРС.
Возраст возникнове-ния полипоза
Количество родственников с мутацией
Более 1000 полипов
Более 1000 полипов
Более 1000 полипов
Более 1000 полипов
Более 1000 полипов
2 (брат и племянница)
Четыре пациента имели родственника первой степени родства с аденоматозным полипозом, и у одного пациента с высокой вероятностью мутация возникла de novo. У пациентов с аттенуированной формой полипозамутации в генах APC и MUTYH обнаружены не были. Герминальные мутации были представлены следующими типами: три нонсенс-мутации (60 %), одна делеция (20 %) и одна мутация сайта сплайсинга (20 %): 847C>Tp.Arg283Term), c.2362A>T(p.Lys788Term), c.2365C>T(p.Gln789Term), с.1744-2A>G, 1309del5(c.3927_3931delAAAGA) (рис. 1). Все они приводят к возникновению укороченного белка и, следовательно, являются истинно патогенными. Спектр выявленных мутаций несколько отличается от обнаруженных вариантов мутаций у населения центральной России [13].
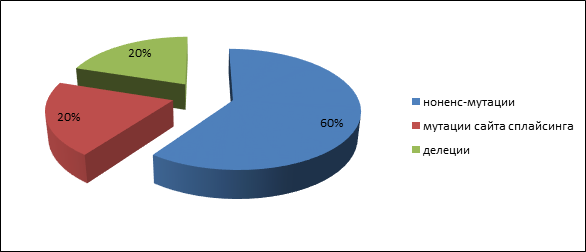
Рис. 1. Частота патогенных мутаций АРС гена
В качестве примера приводим клиническое описание и анализ родословной одного из пациентов с мутацией 1309del5(c.3927_3931delAAAGA)(рис. 2).
Пробанд К., 33 года, классическая форма САТК. При гистологическом исследовании выявлены тубулярные аденомы толстого кишечника с дисплазией 2 степени эпителия желёз. При колоноскопии обнаружено более тысячи полипов от 0,3 до 3 см во всех отделах толстой кишки. В семье отец Пробанда (II-4) в 36 лет прооперирован по поводу рака толстой кишки на фоне САТК, в 42 года умер. Братья и сестры отца здоровы. Бабушка Пробанда (I-1) умерла в 67 лет от рака почки, дедушка – в 72 года от рака легкого. Брат Пробанда (III-1) в 30 лет прооперирован в РОНЦ РАМН по поводу рака толстой кишки на фоне САТК. Проведено генетическое исследование детей Пробанда и брата. Мутация 1309del5 (рис. 3) выявлена у племянницы Пробанда, 7 мес. (IV-1).
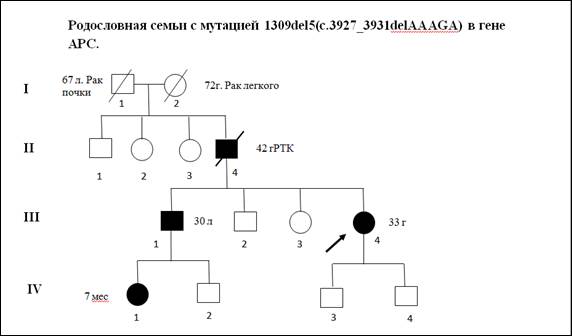
Рис. 2. Родословная семьи c семейным аденоматозным полипозом
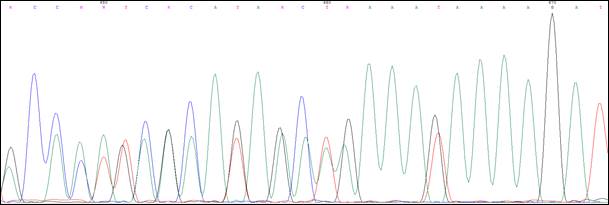
Рис. 3. Сиквенс пациента с мутацией 1309del5(c.3927_3931delАAAGA)
Поиск мутаций при наследственных опухолевых синдромах позволяет определить тактику хирургического лечения, план последующей диспансеризации больного, а также помогает выявить родственников – носителей мутации. Это имеет важное значение при оценке риска развития злокачественных опухолей еще до клинической манифестации заболевания и способствует реализации стратегии персонализированной медицины и улучшению качества оказания онкологической медицинской помощи.Согласно рекомендациям американского общества по гастроэнтерологии (ACG), индивидуумы, имеющие более 10 колоректальных полипов, с наличием в семейном анамнезе родственника с синдромом полипоза, либо данные об аденомах и внекишечных проявлениях, характерных для САП (аденомы двенадцатиперстной кишки, десмоидные опухоли, папиллярный рак щитовидной железы, врожденная гипертрофия пигментного эпителия сетчатки, эпидермальные кисты, остеомы), должны быть обследованы на наличие синдромов аденоматозного полипоза. Генетическое тестирование включает анализ генов APC и MUTYH. Лицам, находящимся в группе риска по развитию САП, а также пациентам с уже имеющимися проявлениями САП с целью исключения малигнизации полипов необходимо ежегодное проведение колоноскопии или гибкой ректороманоскопии начиная с пубертата. В семьях с АСАП рекомендовано проведение колоноскопии. Абсолютными показаниями для неотложной колэктомии при САП, АСАП и МАП являются: подтвержденный или предполагаемый рак, либо наличие значимых симптомов злокачественного процесса. Относительные показания к операции включают наличие множественных аденом> 6 мм, увеличение числа аденом и невозможность адекватного обследования толстой кишки из-за множества мелких полипов. Эндоскопия верхних отделов ЖКТ показана пациентам в возрасте 25–30 лет и далее раз в 0,5–4 года в зависимости от стадии дуоденального полипоза по Шпигельману. 0 ст. – раз в 4 года, I ст. – раз в 2-3 года, II ст. – раз в 1-3 года, III ст. – раз в 6–12 мес, IVст.– хирургическое лечение. Также показано ежегодное УЗИ щитовидной железы. Детям до 7 лет раз в два года следует проводить исследование α-фетопротеина и УЗИ. Послеоперационное наблюдение за пациентами должно включать в себя ежегодную эндоскопию прямой кишки или кармана подвздошной кишки и осмотр илеостомы каждые два года [14]. Согласно рекомендациям Европейского Общества Медицинской Онкологии (ESMO)эндоскопическое обследование при классическом аденоматозном полипозе должно проводиться пожизненно. При бессимптомном носительстве мутации рекомендуется выполнение ректороманоскопии гибким фиброскопом каждые 2 года, начиная с 10–12-летнего возраста. При обнаружении хотя бы одной аденомы колоноскопию в последующем следует проводить ежегодно. Хирургическое лечение показано при большом количестве аденом, а также при наличии аденом с высокой степенью дисплазии. Эндоскопия верхних отделов ЖКТ проводится с 20–25 лет, либо с момента обнаружения колоректальных аденом. Частота проведения эндоскопии зависит от стадии дуоденального полипоза по Шпигельману. С целью исключения рака щитовидной железы показано ежегодное УЗИ. Диагностика десмоидных опухолей проводится с помощью КТ либо МРТ и может быть показана пациентам с семейным анамнезом, а также при локализации мутации в определенных сайтах гена АРС [15].
Частота возникновения наследственных мутаций в гене APC у пациентов с классической формой САТК составила 71,4 %: три нонсенс-мутации (60 %), одна делеция (20 %) и одна мутация сайта сплайсинга (20 %). Полученные результаты указывают на необходимость исследования всех кодирующих экзонов гена APC у больных классической (тяжелой) формой семейного аденоматоза толстой кишки, а также обязательное обследование всех кровных родственников больного. При обнаружении мутации можно говорить о чрезвычайно высокой вероятности развития опухолевого синдрома (не менее 80 %) в течение жизни.
Читайте также:

