Сцинтиграфия при раке легкого
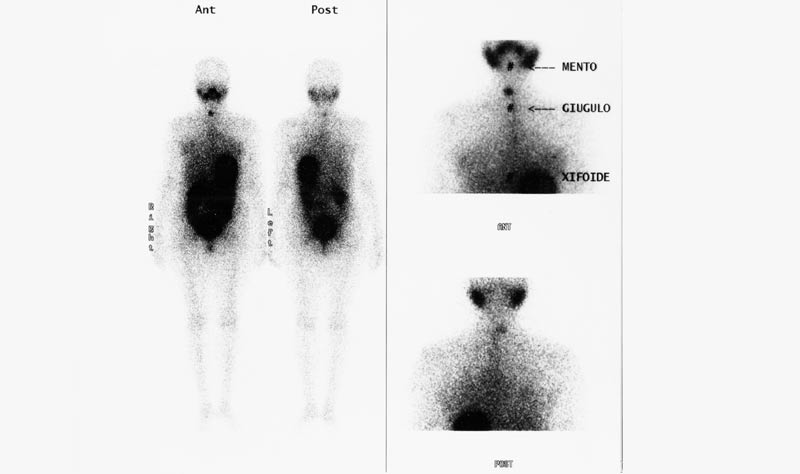
Сцинтиграфия — это высокотехнологичное диагностическое исследование тканей и органов при помощи радиоизотопов, которое позволяет увидеть изображение органа, его размеры, строение, участок поражения и оценить функциональные особенности.
Безопасные дозы радиоизотопов вводятся в организм, накапливаются в пораженном органе или ткани и излучают энергию, которая считывается гамма-камерой, а затем воспроизводится в виде двухмерного изображения на мониторе.
Для чего применяется метод сцинтиграфии?
Метод сцинтиграфии применяется в диагностике и оценке эффективности лечения заболеваний щитовидной и поджелудочной железы, почек, сердца, легких, опорно-двигательного аппарата. Преимущества сцинтиграфии:
- Позволяет распознать патологию на ранней стадии, когда изменений в органе еще нет, но его работа уже нарушена. Сцинтиграфия показывает нарушения в работе органа на 1-1,5 года раньше, чем рентгеновское исследование.
- Из всех радиологических методов исследования сцинтиграфия наиболее безопасна. Противопоказанием к проведению исследования считается беременность и кормление грудью.
- Благодаря незначительным дозам излучения, исследование можно проводить регулярно: опорно-двигательного аппарата — 1 раз месяц; щитовидной железы — 2 раза в месяц; печени — 1 раз в неделю; почек — каждый день.
- Сцинтиграфия позволяет оценить не только статичное изображение органа, но и его функциональные особенности.
- Метод дает возможность оценить объем поражения.
- Сцинтиграфия при выявленном новообразовании позволяет определить злокачественное оно или доброкачественное.
Исследование не требует предварительной подготовки пациента. Сцинтиграфия сердца дает возможность определить патологические изменения на ранней стадии, оценить риск развития осложнений и выбрать наиболее эффективную тактику лечения.
Сцинтиграфия опорно-двигательного аппарата показывает:
- источник боли (кости или мягкие ткани), что позволяет поставить точный диагноз;
- переломы, которые не видны на рентгеновском снимке;
- реальное распространение при воспалении костной ткани — остеомиелите
Сцинтиграфия щитовидной железы выявляет:
- оценивает работу каждой почки
- позволяет определить, почка поменяла свой внешний вид из-за болезни или патология органа была врожденной
- перед операцией на почке позволяет узнать, насколько хорошо работает вторая почка
Повторная сцинтиграфия после лечения показывает эффективность проведенной терапии.
Сцинтиграфия печени, селезенки, желчного пузыря выявляет цирроз и гепатит, а также:
- диагностирует опухоли печени размером более 3 см
- дает оценку желчеобразующей функции печени и желчного пузыря
- позволяет определить из-за чего возникла механическая желтуха
При обследовании первых 250 пациентов выявлено, что для РМЖ типичным является узловое включение РФП при величине индекса накопления "опухоль/фон" > 1.30. Специфичность метода в нашем исследовании превышала 95 %.
Использование 67Ga хотя и позволяет визуализировать рак легкого, но при этом неспецифичен и аккумулируется в легких также при различных воепалительных повреждениях, что затрудняет дифференциальный диагноз. Кроме того, при использовании 67Ga значительна лучевая нагрузка для пациента. 201Tl намного более специфичен для диагностики первичных опухолевых поражений в легком, нежели 67Ga. Однако дороговизна производства 201Tl существенно ограничивает' его доступность. Таким образом, проблема сцинти-графического выявления первичного очага опухоли при раке легкого остается практически нерешенной.
В работе изучены показатели накопления отечественного препарата 99mTc- МИБИ-99m Тс -технетрила - при раке легкого и прочих опухолевидных образованьях в легком, используя технику однофотонной эмиссионной компьютерной томографии (ОЭКТ).
Обследовано 73 пациента со злокачественными опухолями легкого и 16 больных с неопухолсвой патологией легкого, из них 73 мужчин и 19-женщин, средний возраст обследованных 61+9 лет. Периферическая опухоль диагностирована у 26 больных, в 4 случаях имело место метастатическое поражение легкого, центральный рак легкого верифицирован у 43 пациентов. В группе пациентов с неопухолевыми заболеваниями легочной ткани вошли 3 пациента с туберкуломами легкого, 3 пациента с доброкачественными опухолями, у 7 диагностирован локальный фиброз как остаточные явления перенесенной пневмонии, 3 пациента с острой неспецифической пневмонией в 2 случаях осложненной деструкцией легочной ткани.
Во всех случаях диагноз верифицирован морфологически при хирургическом вмешательстве или при трансторакальной пункционной биопсии.
Для полуколичественной оценки 99mTc-МИБИ в опухолях легких рассчитывалось отношение величин поглощения в области патологического включения радиофармпрепарата в летком, пораженном опухолью, к поглощению в области миокарда, который использовался в качестве референспой зоны. Кроме того рассчитывалось аналогичное соотношение также относительно области фона, которое служили симметричные области коигралагерального здорового легкого. Локальное накопление препарата в легких оценивалось как патологическое при визуально определяемом очаговом характере накопления РФП в регионе легкого и соотношении поглощения РФП (опухоль/миокард) свыше 0.28.
По данным исследований в контрольной группе индекс легкое/миокард не превышал 0.23. Среднее соотношение составило у контрольных лиц 0.19+0,05 и не отличалось между правым и левым легким. При визуальном анализе сагиттальных ОЭКТ - срезов грудной клетки у пациентов с раком легкого включение РФП в опухолевый очаг было отмечено у 70 (81,1%) больных в ранние сроки после введения, в 3 (9.9%) наблюдениях включение РФП в месте локализации карциномы легкого отсутствовало.
При периферической и центральной форме рака легкого включение РФП было близкой интенсивности. Соотношение накопления РФП опухоль/миокард составило, соответственно 0.29 + и 0.28 + 0.05. Интенсивное накопление 99mТс-МИБИ наблюдалось при мезастатическом поражении легкого У всех 4 обследованных больных , индекс накопления 0,28 + 0.06. Минимальный размер визуализируемой опухоли составил 1,2-1,5 см, что подтверждено данными КТ - обследования грудной клетки и хирургическим вмешательством.
В контрольной группе из 16 пациентов в одном случае отмечено ложноположительная реакция в виде слабо интенсивного облаковидного накопления РФП, индекс накопления опухоль/миокард 0.27, у больной ранее оперированной по поводу папилляроного рака щитовидной железы. При послеоперационное морфологическое исследование диагностирована гамартома легкого.
Таким образом, представленные результаты показывают, что 99mTc-МИБИ высокоспецифичный онкотронный радиофармпрепарат и может быть использован для диагностики первичного и метастатического опухолевого поражения легких, определения топографии, размеров и распространенности рака легкого.
Ранняя диагностика рака легких способна предотвратить прогрессирование заболевания и обеспечить результативное лечение. Выявление опухоли на 1—2 стадии положительно отображается на дальнейшем прогнозе. При 3—4 стадии диагностические мероприятия выполняются для выявления новообразования и контроля лечения. Важно понимать, что профилактические осмотры и периодическое обследование легких нужно осуществлять минимум 1 раз в год, чтобы уберечь себя от негативных последствий.

Когда нужна диагностика?
К показаниям проведения обследования относятся:
- курение;
- хронический бронхит;
- бронхиальная астма;
- бронхоэктатическая болезнь;
- доброкачественное образование;
- ежегодное профилактическое исследование;
- рак легких в семейном анамнезе;
- затяжной кашель и боль в груди;
- выделение мокроты в больших количествах;
- кровь в легочном отделяемом;
- общая слабость и недомогание.
Методы диагностики
Это метод ранней диагностики рака легкого, который должен проходить каждый человек 1 раз в год, а люди, работающие в сфере медицины или учебных заведений — дважды. Флюорография относится к безопасным процедурам и способна проверить, есть ли в органах дыхательной системы патологические очаги. Снимок не покажет вид и стадию рака, но, обнаружив изменения, можно применять иные методы исследования для уточнения диагноза.
С помощью флюорографии рак диагностируется на начальных этапах развития, что имеет положительное влияние на дальнейшее лечение и прогноз.
Это высокотехнологические методики, позволяющие послойно изучить не только пораженный орган, но и целый организм. Диагностика легких этим способом дает возможность узнать все физические характеристики новообразования, особенности его кровоснабжения, степень инвазии в соседние ткани и распространение. КТ и МРТ выявляют метастазы в лимфатических узлах и других органах даже при их незначительных размерах, благодаря использованию контрастных средств.
Рак легкого включает этот метод, как дополнительный, поскольку при этом организм пациента поддается сильному влиянию позитронов, что может негативно отобразиться на состоянии у пожилых людей или детей. Механизм работы этого устройства основан на фиксировании с помощью излучений степени обмена веществ в органах и структурах. Далее изображение в разнообразной цветовой гамме переносится на экран. Каждый цвет обозначает степень интенсивности обмена. Клетки опухоли непрерывно и неконтролируемо делятся, и это отображается на снимках.
Существует метод позитронно-эмиссионной томографии в сочетании с КТ. Они диагностируют рак и предоставляют целый спектр необходимых сведений — локализацию, размеры опухоли, точные границы новообразования, распространение в лимфатические узлы и отдаленные метастазы. Результаты этих исследований определяют дальнейшую тактику лечения и способы терапии.
При обнаружении опухоли с помощью КТ или МРТ в обязательном порядке нужно исследовать патологическую ткань. Для этого нужно проникнуть в первичный очаг и отделить от него небольшую частицу. Далее материал отправляется на гистологическое и цитологическое исследование, с помощью которого определяется степень злокачественности клеток, скорость их деления и развития.
Существуют следующие разновидности проведения биопсии:
- При бронхоскопии. Методика, подразумевающая введение бронхоскопа в дыхательную систему до участка образования, и специальным приспособлением отщепление части патогенной ткани, что граничит со здоровыми структурами.
- При медиастиноскопии. Введение эндоскопа осуществляется через средостение. Эту методику используют при поражении левого легкого. Для введения аппарата делают специальный разрез на шее, проводят трубку к злокачественному очагу и щипцами забирают материал.
- Пункционная биопсия. Проводится длинной тонкой иглой, которую вводят непосредственно в месте проекции опухоли под контролем УЗИ до контакта с образованием. После получения материала, иглу извлекают.
Этот метод основан на введении радиоизотопного средства — технеция, который способен излучать гамма-волны. Специальное устройство фиксирует, как препарат распространяется в легких, и отображает это на снимках. Даже на ранних стадиях рака можно выявить патологическое скопление технеция в месте новообразования. Чем большая злокачественность клеток, тем значительнее концентрация вещества.
Сцинтиграфию костей успешно применяют для диагностики метастазов в опорно-двигательной системе в случае отсутствия результатов на рентгеновских снимках.
К дополнительным способам диагностики образований в дыхательной системе относится рентгенография. Ее проводят при подозрении на пневмонию, туберкулез или плеврит, но сделав снимок, можно обнаружить опухолевидное образование. Часто случается, что диагностические мероприятия по другом поводу обнаруживают рак на ранних стадиях. УЗИ органов брюшной полости, забрюшинного пространства и лимфатических узлов проводится для обнаружения участков метастазов.

Сцинтиграфия легких является информативным, безболезненным и надежным методом диагностики, с помощью которого медицинские специалисты проверяют систему кровоснабжения органов дыхания.
Особенности процедуры
Как правило, исследование назначается для диагностики тромбов, препятствующих нормальному кровотоку, а также для определения местонахождения циркулирующих по кровеносному руслу эмбол. С его помощью можно получить достоверные данные для диагностики бронхогенного рака легких, не заметного на рентгеновских снимках. Этот метод обследования имеет также и другие показания.
Во время процедуры используются два метода оценки:
- Вентиляционный, позволяет визуализировать поступление воздуха в доли легких. Для этого пациент вдыхает аэрозоль или воздушно-газовую смесь с радиоактивным маркером.
- Перфузионный, позволяет визуализировать распределение крови в легких и непосредственно кровоток из правого желудочка в легочные артерии.
Вентиляционная сцинтиграфия осуществляется следующим образом:
- Перед сканированием больной вдыхает радиоактивный изотоп в аэрозоле или газово-воздушной смеси до достижения равновесия газов.
- Гамма-камера регистрирует излучение маркера в легких.
Холодные участки на изображении свидетельствуют о том, что в эти сектора воздух не поступает. Блокировка дыхательных путей, как правило, возникает вследствие стеноза, жидкости, опухоли или наличия какой-то другой легочной патологии.
Если воздух в легких распространился равномерно, но было обнаружено нарушение кровообращения, то это может быть признаком эмболии.
Перфузионная сцинтиграфия имеет следующую последовательность:
- Перед сканированием пациенту внутривенно вводят Technetium-99m (радиоактивный маркер), который крепится к Macro Aggregated Albumin (молекуле-носителю).
- После распада технеция начинается его излучение, которое регистрируется гамма-камерой.
Если в одной из участков легкого радиоактивность отсутствует, то это говорит о повреждении данной зоны тромбом, блокирующим легочную артерию, или же может свидетельствовать о легочном заболевании.
Вся процедура занимает 15-20 минут, поскольку сканирование начинается сразу же после введения радиоизотопа. Но в течение первых двух дней после сцинтиграфии легких нельзя кормить ребенка грудью, так как радиоактивное вещество проникает в грудное молоко.
Что касается осложнений, то они встречаются довольно редко. Радиоизотопы испускают минимальное количество радиации, поэтому риска для пациента и его окружения нет. Существует минимальная вероятность повреждения клеток гамма-лучами. Однако в этом случае речь идет об объемах излучения гораздо более низких, чем в ситуациях с компьютерной томографией или рентгенологическим исследованием. Также, есть небольшой риск возникновения аллергии на радиоактивный маркер.
Когда назначается

Показаниями к сцинтиграфии легких являются:
- Интерстициальные заболевания легких.
- Диагностика ТЭЛА (тромбоэмболии легочной артерии).
- Динамический контроль лечения тромбоэмболии легочной артерии.
- Определение причин легочной гипертензии.
- Подготовка к хирургическим вмешательствам (установка функционального статуса легких).
- Диагностика бронхоплеврального свища.
- Оценка врожденных заболеваний легких и пороков сердца (артериовенозные свищи, стеноз (сужение) легочной артерии, сердечные шунты).
- Подозрение на сердечную недостаточность.
- Выявление хронических обструктивных заболеваний легких.
Как подготовиться
Сцинтиграфия легких не требует от пациентов особой подготовки.
Противопоказания
Противопоказаниями к процедуре считаются:
- Индивидуальная непереносимость радиоактивного вещества, применяемого при сцинтиграфии.
- Беременность и лактация (грудное вскармливание).
Проведение перфузионной сцинтиграфии легких
Легкие — это парный орган, который расположен в грудной полости, осуществляющий газообмен между вдыхаемым воздухом и кровью. Основная функция легких – это дыхание. Размер и форма легких непостоянны и способны меняться в зависимости от фазы дыхания.
Перфузионная сцинтиграфия легких - это радиологическое исследование функциональной патологии легких, которое позволяет оценить состояние вентиляции, легочного кровотока, получить как качественные, так и количественные показатели обмена газов в альвеолах и легочных капиллярах. Сцинтиграфия легких проходит при помощи гамма-излучающих меченых частиц. В процессе проведения данного обследования пациенту вводят в вену макроагрегаты альбумина, которые считаются меченными технецием в 99 м. Благодаря данному радиологическому исследованию врачи определяют нарушения в системе кровообращения в легких. Это включает как уровень магистральных сосудов, так и нарушения микроциркуляции при обнаружении системных заболеваний. Данная методика обладает большой ценностью при динамическом контроле заболеваний.
При повторном проведении перфузионной сцинтиграфии легких могут быть определены признаки присутствия повторных тромбоэмболий, а также положительная динамика перфузии при условии успешного лечения.
Принцип перфузионной сцинтиграфии легких заключается во введении пациенту радиоиндикатора, то есть препарата, состоящего из радиоактивного маркера и молекулы-вектора. При этом идет поглощение определенной областью организма (жидкость, орган, ткань) молекулы-вектора. Радиоактивная метка излучает гамма-лучи, которые в свою очередь отображаются гамма - камерой. Не следует опасаться, что радиоактивное вещество каким-то образом негативно повлияет на организм. Количество вещества вводится ровно столько, чтобы излучение улавливалось гамма – камерой, но не влияло на состояние клеток.
Показания к проведению сцинтиграфии легких
- Тромбоэмболия легочных артерий.
- Инфаркт легкого.
- Регионарные нарушения вентиляции легких.
- Хронические обструктивные заболевания легких.
- Эмфизема легких.
- Диагностика онкологических образований в легких.
- Оценка качества проведенного лечения.
- Оценка состояния легких перед оперативным вмешательством на них.
Радиоиндикаторы, используемые при сцинтиграфии легких
Радиоиндикаторы могут быть различны в зависимости от цели проведения сцинтиграфии. В современных условиях диагностирования заболевания легких лечение назначается с учетом функциональных или структурных изменений в них. При этом обязательно учитывается состояние бронхиальных артерий и сосудов кровообращения малого круга.
Радиоиндикаторы, применяекмые при проведении сцинтиграфии легких:
- Сестамиби МИБИ и тетрофосмин меченный Tc-99m. Это радиоактивный медицинский препарат, который является тропным к неповрежденным кардиомиоцитам. Применяется в случае, если нужно провести однофотонную эмиссионную компьютерную томографию (ОФЭКТ, ОЭКТ) миокарда. Такой метод обследования применяется для диагностирования ИБС и ее осложнений.
- Бифо- и моносфонаты, меченные Tc-99m. Радиоактивные медицинский препарат, который широко используется при сцинтиграфии костей. Часто применяется для определения наличия метастазов в организме.
- Диэтилентриаминпентауксусная кислота или ДТПА, меченная Tc-99m. Этот препарат применяется к почечным клубочкам.
- МАА, меченные Tc-99m, иначе названные макроагрегаты альбумина. Этот раствор применяется в случае проведения перфузионного обследования легких.
Метод проведения сцинтиграфии легких
Перфузионная сцинтиграфия легких является одной из наиболее распространенных методик обследования. Это вызвано тем, что при помощи данного метода можно получить наиболее точные результаты. Ведь по изображению опытные врачи могут увидеть патологии, если они есть. В современном мире новейших технологий появляются все новые и новые методы диагностики и обследования.
Перфузионная сцинтиграфия легких проводится при помощи новейшего оборудования и правильно определенной дозировки радиоактивного медицинского вещества. Данное исследование направлено на определение заболевания легких, поэтому не стоит опасаться, что подобное исследование может негативно повлиять на организм. Дозировка рассчитывается опытным врачом и необходима только для того, чтобы увидеть на полученном изображении результаты. Специально подготовленные медработники проведут сцинтиграфию легких быстро и максимально безболезненно.
Проведение данного исследования занимает 20 минут.
Перфузионная сцинтиграфия легких проводится в положении стоя. Именно в таком положении можно получить общую картину состояния легких, неизмененных анатомо - топографически.
Все сцинтиграммы (изображения), получаемые в процессе обследования, должны записываться полипозиционно в статическом режиме. При этом проекции выделяются передне-задние, задне-передние и две боковые. Если существует острая необходимость, то врачи могут сделать косые сцинтиграммы под углом сорок пять градусов.
(495) 545-17-44 - клиники в Москве и за рубежом
ОФОРМИТЬ ЗАЯВКУ на ЛЕЧЕНИЕ

Протонная терапия позволяет онкологам-радиологам добиваться максимально губительного влияния излучения на опухоль, одновременно сводя к минимуму воздействие на здоровые ткани и органы и сдерживая риск развития побочных эффектов лечения.
.jpg)
Позитронно-эмиссионная томография может оказать помощь врачу-радиологу там, где рентген-исследование или МТР остаются бессильны. Определить злокачественную природу некоторых опухолей возможно только во время операции, либо, использовав ПЭТ/КТ технологию. Второй метод является преимущественным, как безболезненный и эффективный. Достоверность информации, получаемой при ПЭТ диагностике, стремится к 90 процентам, в то время как МРТ дает только 50-70 процентов точности.




Сцинтиграфия — метод лучевой диагностики, основанный на введении в организм пациентов радиофармпрепаратов (РФП) на основе радиоактивных изотопов и получении изображения путём регистрации испускаемого ими излучения. Перед исследованием пациенту внутривенно вводят радиофармпрепарат (РФП), с заданными свойствами в зависимости от исследуемой системы или заболевания. В дальнейшем происходит запись и анализ радионуклидного исследования (сцинтиграфии или ОФЭКТ/КТ).
ОФЭКТ/КТ
В отличие от планарной сцинтиграфии, при которой происходит запись и анализ 2мерных изображений соответствующей части тела, при ОФЭКТ/КТ происходит запись гибридного томографического исследования, при котором достигается совмещение компьютерной томографии и однофотонной эмиссионной томографии области исследования с получением т.н. fusion – изображений, совмещающих ОФЭКТ и КТ. В результате определяется топическая локализация накопления радиофармпрепарата (как физиологическая, так и патологическая) в заданной области. Проведение ОФЭКТ/КТ исследований показано при диагностике метастатического поражения костной ткани в анатомически сложных областях и при неясной рентгенологической картине, с целью дифференциальной диагностики метастатического, дегенеративного и травматических процессов. При исследовании щитовидной и паращитовидных желез достигается повышение пространственного разрешения и улучшается анатомическая локализация очаговой патологии.
В нашем отделение установлен современный ОФЭКТ/КТ томограф Siemens Symbia T16, составной частью которого является 16 спиральный компьютерный томограф, позволяющий проводить гибридные исследования ОФЭКТ/КТ.
В лаборатории осуществляется проведение радионуклидных исследований:
- Сцинтиграфия костей скелета (остеосцинтиграфия, сканирование костей);
- ОФЭКТ/КТ костей скелета;
- Сцинтиграфия почек;
- Сцинтиграфия печени и желчного пузыря;
- Сцинтиграфия щитовидной железы;
- ОФЭКТ/КТ щитовидной железы;
- Сцинтиграфия паращитовидных желез;
- ОФЭКТ/КТ паращитовидных желез;
- Сцинтиграфия легких
- Сцинтиграфия миокарда в покое;
СЦИНТИГРАФИЯ КОСТЕЙ СКЕЛЕТА (остеосцинтиграфия, сканирование костей)
Сцинтиграфия костей скелета – метод диагностики остеобластических костных метастазов преимущественно при раке молочной железы и раке предстательной железы, а также бластических метастазов других злокачественных новообразований. Визуализация костей осуществляется благодаря использованию меченных технецием-99м фосфатов, тропных к минеральному компоненту костной ткани.
Показания к исследованию: диагностика костных метастазов при первичном стадировании у пациентов высокого риска, оценка эффективности лечения, в т.ч. лучевой и радионуклидной терапии, диагностика прогрессирования, в т.ч. при росте онкомаркеров.
СЦИНТИГРАФИЯ ПОЧЕК
Сцинтиграфия почек проводится с применением гломерулотропных радиофармпрепаратов. Проведение динамического исследования позволяет в режиме реального времени визуализировать накопительную и выделительную функцию почек.
Показания к исследованию: диагностика функций почек при злокачественных новообразованиях перед нефрэктомией, оценка нарушений функции при артериальной гипертонии, сахарном диабете, системных заболеваниях (амилоидоз, системные васкулиты), воспалительных заболеваниях почек, нефролитиазе (в т.ч. обструктивных).
Сцинтиграфии паращитовидных желез используется с целью выявления гормон-продуцирующей аденомы у больных с повышением уровня парат-гормона, диф.диагнозе первичного гиперпаратиреоза и при постменопаузальном остеопорозе, дифференциальной диагностике вторичного и третичного гиперпаратиреоза (в т.ч. у пациентов на гемодиализе), при нарушениях фосфатно/кальциевого обмена.
СЦИНТИГРАФИЯ ПЕЧЕНИ И ЖЕЛЧНОГО ПУЗЫРЯ
Сцинтиграфия печени и желчного пузыря представляет собой комплексное радионуклидное исследование, направленное на выявление функциональных нарушений в гепатобилиарной системе. Исследование включает в себя оценку функционального состояния гепатоцитов, моторной функции желчного пузыря, проходимости желчевыводящих путей, наличия дисфункции сфинктера Одди.
Показания к проведению: воспалительные и обменные заболевания печени, нарушения функции желчного пузыря, в т.ч. при холецистите, дискинезии желчевыводящих путей.
Основные радионуклидные методы исследования, применяемые в онкопульмонологии, — радиопневмонография с 133Хе, сканирование легких с макроагрегатами альбумина сыворотки крови человека, меченными 131I, сканирование c67Ga-цитратом 99Тс, 57Со-блеомицином и др.
Первые два метода позволяют оценить распространенность патологических изменений в легких, определить различия в функциональной их семиотике.
Позитивную сцинтиграфию с цитратом галия (67Ga) используют с целью обнаружения периферической формы злокачественных опухолей легких и дифференциальной диагностики.
Общие сведения о методе радионуклидной диагностики
Специфичность метода при злокачественных опухолях, по данным разных авторов, от 59-85 до 100%, чувствительность в среднем 80%. Частота ложноотрицательных результатов составляет в среднем 20%.
Они обусловлены небольшим размером опухоли — менее 2 см, некрозом в ней, активным захватом препарата печенью, маскирующим наличие образования в нижней доле легкого справа, сопутствующими воспалительными изменениями в легких, проведением химиотерапии до исследования.
В последние годы для дифференциальной диагностики используют таллий (201ТI), позволяющий также определить состояние внутригрудных лимфатических узлов (Schwcil A.M. et al., 1990; Ishibashi M. et al., 1991; Matsuno S. et al., 1992; Duman Y. et al., 1993; Suga K. et al., 1993).
По нашим данным, чувствительность сцинтиграфии с 67Оа-цитратом зависит от размеров опухоли: при Т1 (до 3 см) она равнялась 60%, Т2 (3,1-6 см) — 91,3%, Т3 (более 6 см) — 100%, при этом гистологическая структура опухоли существенно не влияет на чувствительность метода.
Несмотря на то что сцинтиграфия легких с 67Са-цитратом — неспецифический тест для дифференциальной диагностики, ее отрицательный результат почти всегда исключает злокачественную опухоль. Метод может быть использован для дифференциальной диагностики первичной злокачественной опухоли (особенно рака) и метастазов опухолей мочевыделительной системы и пищеварительного тракта в легких.
Более информативный метод — сцинтиграфия с 57Со-блеоминином. Его широко применяют с целью диагностики периферической формы рака и злокачественных неэпителиальных опухолей легких. Чувствительность метода составляет 92-98%, специфичность — 87-97%.
В последние годы ведется поиск новых туморотропных радиофармакологических препаратов, которые можно было бы использовать для диагностики злокачественных опухолей. Апробируются возможности 99Тс-глюкогептоната, меченного изотопами моноклональных антител.
В заключение следует отметить, что неинвазивность и достаточная информативность позитивной сцинтиграфии позволяют считать ее эффективным дополнительным методом дифференциальной диагностики периферических злокачественных опухолей легких.
Преимущество метода неоспоримо при округлых образованиях легкого, генез которых неясен, другие методы не дали результата, а диагностическая торакотомия по тем или иным причинам не может быть выполнена.
Заслуживает внимания вопрос о проведении радиоиммунологических исследований in vitro у больных раком легкого. Большинство авторов отрицают возможность использования опухолевых маркеров (раково-эмбриональный антиген (РЭА), паратгормон, В2-макроглобулин, кортизол, IgE, кальцитонин и др.) в диагностике первичного рака легкого, объясняя это недостаточной чувствительностью и низкой специфичностью метода.
Вместе с тем единодушно признается целесообразность определения в динамике уровней РЭА и других ассоциированных с раком легкого антигенов или белков для установления распространенности процесса, контроля за эффективностью терапии и своевременной диагностики рецидива заболевания.
По результатам радиоиммунологического исследования диагноз, как правило, удается установить на 1,5-2 мес раньше, чем на основании клинических проявлений заболевания. Перспективно определение содержания простагландинов в сыворотке крови.
Читайте также:

