Саркома брыжейки тонкой кишки
Рак и саркома тонкой кишки в клинической практике встречаются редко. На их долю без учета карцииопдных опухолей приходится всего 1—2% злокачественных новообразований желудочно-кишечного тракта. Рак тонкой кишки встречается преимущественно у лиц старше 40 лет; мужчины заболевают чаще, чем женщины. Опухоль имеет склонность поражать начальный отдел тощей и терминальный отдел подвздошной кишок. Развитию рака благоприятствует наличие хронических энтеритов и доброкачественных опухолей, особенно эпителиальной природы.
Макроскопически различают экзофитные и эндофитные формы рака тонкой кишки. Первые растут циркулярно (по виду напоминают цветную капусту, полип или язву), постепенно приводя к стенозу. Эндофитные—инфильтрируют стенку, чаше всего по брыжеечному краю. По микроскопическому строению рак тонкой кишки в большинстве случаев является аденокарциномой. Метастазы в регионарных лимфатических узлах обнаруживаются довольно рано. Отдаленные метастазы выявляются в печени, легких, почках, костях, сальнике.
В начальной стадии рака тонкой кишки клиническая картина отличается большим полиморфизмом и во многом зависит от локализации, размеров и морфологии опухоли. Кратковременные коликообразные боли в животе, неустойчивый стул, метеоризм, тошнота и анорексия нередко являются единственными жалобами больных в этой стадии. Прогрессировать заболевания может привести к частичной кишечной непроходимости. При этом боли в животе усиливаются, принимают выраженный схваткообразный характер. Нередко видна усиленная перистальтика кишечника. Довольно часто отмечается рвота, нарастает интоксикация. В ряде случаев на фоне дискинезии кишечника внезапно развиваются явления острой кишечной непроходимости с резкими болями в животе, рвотой, задержкой стула и газов, требующей срочной операции. Из других осложнений следует отметить перфорацию, кровотечение и пенетрацию.
Диагностика неосложненного рака тонкой кишки затруднена из-за отсутствия строго очерченной клинической картины и точных диагностических методов. Важную роль играет рентгенологическое исследование, в частности изучение пассажа бария по тонкой кишке. Нарушение нормального продвижения бария и различные степени сужения Просвета тонкой кишки с супрастенотическнм расширением, а также ригидность кишечной стенки и короткие дефекты наполнения являются наиболее достоверными признаками рака этого органа. Эндоскопия при раке тонкой кишки, как и при доброкачественных опухолях, пока не получила клинического применения. Несомненный интерес представляет селективная ангиография по Сельдингеру, особенно при кишечных кровотечениях, хотя ее диагностическая ценность еще мало изучена, а литературные данные противоречивы.
Лечение. Единственным способом лечения рака тонкой кишки в настоящее время является хирургический. Радикальная операция заключается в широкой первичной резекции пораженного отдела тонкой кишки с иссечением брыжейки и регионарных лимфатических узлов. При наличии отдаленных метастазов или карциноматоза брюшины накладывают обходной энтероэнтероанастомоз для ликвидации непроходимости.
В отличие от рака саркома встречается чаще и поражает людей более молодого возраста, преимущественно мужчин. Опухоль нередко достигает больших размеров, имеет бугристую поверхность, во многих случаях растет экзофитно и рано метастазирует. Микроскопически преобладают лнмфосаркомы, круглоклеточные и веретенообразноклеточные саркомы.
Клиника саркомы тонкой кишки слабо выражена, особенно в начальной стадии процесса. Чаше других отмечаются боли в животе, снижение массы тела, понос, повышенная температура. Анемия наблюдается реже, чем при эпителиальных злокачественных опухолях. На более поздних стадиях нередко удастся прощупать большую подвижную опухоль. В отличие от рака тонкой кишки кишечная непроходимость при саркоме развивается реже в связи со склонностью последней к раннему распаду с образованием изъязвлений.
Диагностика при небольших размерах опухоли и отсутствии осложнений представляет немалые трудности из-за бедности клинических проявлений. Она облегчается, если при пальпации удастся обнаружить крупную бугристую смещаемую опухоль. Определенную помощь может оказать рентгенологическое исследование тонкой кишки. Используется селективная ангиография по Сельдингеру, особенно при подозрении на кишечное кровотечение. В сомнительных случаях, когда исчерпаны все диагностические возможности, оправдано применение эксплоративной лапаротомии. Дифференциальную диагностику необходимо проводить с туберкулезом тонкой кишки, болезнью Крона, раком толстой кишки, забрюшнипымн опухолями, неоплазмой брыжейки и сальника, днетопированиой почкой, а у женщин — опухолью матки и придатков.
Лечение. При операбельных опухолях наиболее эффективным способом является широкая первичная резекция пораженного сегмента тонкой кишки и ее брыжейки.
Прогноз во многом зависит от стадии заболевания. При опухолях, не выходящих за пределы органа и не имеющих метастазов в регионарных лимфатических узлах, радикальное лечение обеспечивает 35—40% пятилетней выживаемости.
Синдром Пейтца — Егерса относится к недостаточно изученным и малоизвестным разновидностям опухолей кишечника. Он заключается в сочетании множественного полипоза преимущественно тощей или подвздошной кишки с пигментными пятнами на слизистой оболочке рта и губ, коже ладоней и подошв. Оба пола поражаются одинаково. Считается семейным заболеванием с очень бедной клинической картиной и латентным течением. Из осложнений иногда отмечается инвагинация или кишечное кровотечение. Малигнизация полипов при этом синдроме исключительно редка. Хирургическое лечение заключается в локальном иссечении полипов.
Саркома тонкой кишки – это достаточно редкая, быстро прогрессирующая злокачественная опухоль, развивающаяся из мезенхимальной ткани толстой или тонкой кишки, растущая вдоль кишечной стенки и изредка по ее окружности. Причины возникновения данной злокачественной опухоли обычно связывают с травмой, язвами, инфекционными заболеваниями. Что касается пола, то саркома тонкой кишки чаще поражает мужской пол в возрасте от 20 до 40 лет.
Симптомы
Характерных симптомов для саркомы тонкой кишки нет. Обычно у больных отмечается боль, чаще всего в области желудка, усиливающаяся после приема пищи. Наблюдается также потеря аппетита, рвота.
Рвота желчью чаще бывает или при высоко сидящих саркомах, или при уже развившейся непроходимости кишок. Кишечник большей частью вздут, в начале наблюдаются поносы, а затем запоры, но последние могут быть непостоянны. Испражнения содержат гной и кровь. Слизистая кишка не всегда изъявляется, почему кишечных кровотечений может и не быть. Лейкоцитоз чаще бывает при распадающихся, изъязвленных опухолях. Его может и не быть. Температура также наблюдается и зависит от распада в центре опухоли или от изъязвления ее и с последующим всасыванием тканевого или инфицированного распада.
Диагностика
При пальпации иногда опухоль прощупать не удается. Иногда этому препятствует асцит, в 20% встречается срединное ее положение. Формы опухоли бывают различны. Лимфосаркома прощупывается в виде бугристой опухоли, так как в процесс большей частью бывают вовлечены и лимфатические железы. Болезненность опухоли наблюдается редко. Подвижность всегда хорошая. Ввиду того, что опухоль иногда вызывает давление на соседние органы, могут наблюдаться различные сопутствующие явления: желтуха, асцит, отеки ног.
Поставить точный диагноз саркомы тонкой кишки сложно. При постановке диагноза можно пользоваться следующими признаками: присутствием неболезненной или малоболезненной опухоли при быстром росте ее, вздутием живота при отсутствии явлений стеноза (реже при наличии прогрессирующего стеноза, особенно у молодых субъектов), ранним развитием отеков без большого асцита и исхудание. В тех случаях, когда имеются осложнения, клинические проявления их выступают на первый план, и признаки саркомы могут совершенно стушевываться. Ведущую роль в диагностике играет рентгенологическое исследование.
При дифференциальном диагнозе саркому тонких кишок можно смешать с опухолью толстых кишок, туберкулезом, иногда с подвижной почкой или опухолями ее, с кистой яичника, фибромой матки, даже с аппендицитом.
Из осложнений можно упомянуть об острой кишечной непроходимости. При этом характерно, что в противоположность раковому стенозу встречаются другие виды непроходимости: заворот, вследствие перегиба кишки через свободную опухоль кишки, чаще – инвагинация. Последняя нередко наблюдается при так называемых саркоматозных полипах, при которых инвагинация бывает вообще часто. Там, где преобладает инфильтрирующий рост опухоли, инвагинация обычно не наблюдается.
Другим осложнением может быть прободной перитонит, который встречается крайне редко.
Патологическая анатомия
Саркомы тонких кишок бывают единичные и множественные. Величина и форма данных злокачественных новообразований бывает различная и колеблется от небольших опухолей в виде инфильтрата до опухоли величиной с голову взрослого человека. Иногда одновременно с большой опухолью имеется в кишках ряд очень маленьких опухолей (метастазы). При разрезе опухоли иногда в центре имеются очаги некроза, содержащие тканевой распад. При первой форме обычно в области опухоли развивается ампулообразное расширение кишечного просвета. При второй форме встречаются хорошо отграниченные опухоли довольно плотной консистенции, иногда в центре имеются очаги размягчения. Опухоль сидит на широком либо узком основании. Цвет опухоли бывает бело-желтый, беловатый, желтоватый с более темными пятнами.
Гистологически чаще всего встречается круглоклеточная саркома, менее часто лимфосаркома. Круглоклеточная саркома исходит из подслизистого слоя, лимфосаркома из подслизистого лимфатического аппарата. В большинстве случаев новообразование поражает слизистую и мышечную оболочку, оставляя нетронутой серозную, но иногда разрушается почти вся стенка кишки и остаются неизмененными лишь отдельные участки ее. Иногда имеется перерождение пораженного участка в беловатую массу, так что значительная часть тонкой кишки представляется в виде плотной трубки с очагами кровоизлияния.
Обычно саркома производит расширение просвета кишки. Редко наблюдается сужение кишки, пропускающее палец. Расширение объясняется разрушением мышечного слоя, а отчасти распадом ткани при язвах. Инвагинации вследствие сильной инфильтрации кишечной стенки наблюдаются редко.
Саркоматозные опухоли рано поражают лимфатические железы брыжейки и вообще очень склонны к метастазам. Метастазы в отдаленных лимфатических железах наблюдаются в пределах 10-11% (позадибрюшинные, надключичные, шейные). Из органов чаще всего они наблюдаются в почках, брюшине, печени. Возможны метастазы в грудине, легких, плевре, поджелудочной железе, желчном пузыре, диафрагме. Нужно помнить о возможности метастазов в брыжеечные железы, иногда на далеком расстоянии.
Этим объясняются безуспешные отдаленные результаты, даже в случаях, казалось бы, своевременно и радикально произведенных резекций. Это особенно относится к лимфосаркоме. Обычно клетки саркомы распространяются по кровеносным путям, но, несомненно, они метастазируют и по лимфатическим путям.
Лечение
Оперативное лечение саркомы тонкой кишки дает далеко неутешительные результаты. Все сказанное о быстром росте опухоли, о ранних метастазах в железы брыжейки, иногда отдаленные от первоисточника, ранние метастазы в различные органы, незаметное начало, невозможность своевременно поставить правильный диагноз – все это факты, которые усугубляют и тяжесть операции и уменьшают шансы на продолжительность отдаленных благоприятных результатов.
Там, где технически возможна резекция и сопротивляемость больного достаточная, можно попытаться ее произвести. Операцию дополняют лучевой или химиотерапией. В менее подходящих случаях производят выключение участка кишки и анастомоз.
На тонкую кишку приходится около ¾ общей длины и 90% площади всего пищеварительного тракта. Но злокачественные опухоли здесь встречаются намного реже, чем в пищеводе, желудке, толстой и подвздошной кишке. Общая протяженность тонкой кишки взрослого человека составляет 4,5–6 метров, в ней выделяют три отдела:
- Двенадцатиперстная кишка — самая короткая часть, она начинается от желудка и огибает поджелудочную железу.
- Далее следует тощая кишка.
- Подвздошная кишка впадает в слепую в нижней правой части живота (правой подвздошной области). В этом месте находится илеоцекальный клапан, он обеспечивается движение содержимого только в одном направлении — из тонкого кишечника в толстый.
Почему злокачественные опухоли в тонкой кишке встречаются очень редко? Считается, что на это есть несколько причин. Содержимое тонкого кишечника имеет жидкую консистенцию и очень быстро движется, поэтому оно не раздражает слизистую оболочку. Канцерогены, попавшие с пищей, не успевают навредить. В тонкой кишке очень мало бактерий, но много лимфоидной ткани. В качестве защитных факторов рассматривают щелочной pH и фермент бензпиренгидроксилазу.
Классификация рака тонкой кишки
В тонком кишечнике встречается пять разновидностей злокачественных опухолей:
- Аденокарцинома — только она, строго говоря, и является раком. Эти опухоли развиваются из железистых клеток слизистой оболочки, чаще всего встречаются в тощей и двенадцатиперстной кишке.
- Саркома — злокачественная опухоль из соединительной ткани. Чаще всего встречаются лейомиосаркомы — опухоли из гладких мышц в стенке кишки. Эти опухоли, как правило, поражают подвздошную кишку.
Гастроинтестинальные стромальные опухоли происходят из клеток Кахаля, которые находятся в стенках пищеварительного тракта от пищевода до ануса и обеспечивают моторику — сокращения гладких мышц. - Карциноидные опухоли относятся к группе нейроэндокринных опухолей. Они чаще всего встречаются в подвздошной кишке.
- Лимфомы — опухоли лимфоидной ткани. В тонкой кишке чаще всего встречаются неходжкинские лимфомы, как правило, в тощем и подвздошном отделах.

Причины и факторы риска рака тонкой кишки
Причины заболевания неизвестны: нельзя точно сказать, что именно привело к мутациям в клетке и ее злокачественному перерождению в каждом конкретном случае. Известны лишь факторы, которые повышают риски заболевания:
- Рацион с высоким содержанием жиров и низким содержанием клетчатки.
- Болезнь Крона — хроническое воспалительное заболевание кишечника — повышает риск рака тонкой кишки примерно в 6 раз.
- Целиакия — заболевание, при котором повреждены ворсинки тонкой кишки, и человек не переносит глютен (клейковину) — белок, который содержится во многих злаках.
- Семейный аденоматозный полипоз — наследственное заболевание, при котором в толстом кишечнике находятся сотни и тысячи полипов. Со временем эти полипы с высокой вероятностью могут трансформироваться в злокачественную опухоль, кроме того, повышается риск рака двенадцатиперстной кишки, желудка, щитовидной железы, печени (гепатобластома), поджелудочной железы.
Симптомы рака тонкой кишки
Зачастую опухоль не вызывает каких-либо симптомов. Но даже если симптомы имеются, они неспецифичны и чаще всего свидетельствуют о каком-либо другом заболевании. Нужно посетить врача и провериться, если в течение длительного времени присутствует кровь в стуле, либо стул стал темным, черным, как деготь. Длительные боли в животе, диарея, необъяснимая потеря веса, сильная тошнота и рвота — все это возможные признаки рака тонкой кишки. Точный диагноз можно установить только после обследования.
Диагностика рака тонкой кишки
Осмотреть изнутри двенадцатиперстную кишку можно во время фиброгастродуоденоскопии (ФГДС). Если врач обнаруживает на слизистой оболочке патологически измененный участок, он может сразу провести биопсию и отправить фрагмент ткани на гистологическое, цитологическое исследование.
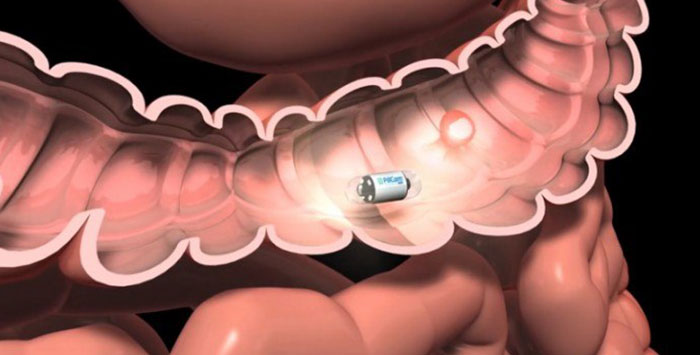
Для осмотра тощей и подвздошной кишки применяют специальные эндоскопические техники. Во время капсульной эндоскопии пациенту дают проглотить капсулу с миниатюрной видеокамерой. Она проходит по пищеварительному тракту и записывает изображение. При баллонной энтероскопии в тонкую кишку вводят трубку, оснащенную одним или двумя баллонами, внутри нее проводят эндоскоп. Он может выдвигаться из трубки. Во время баллонной энтероскопии можно провести биопсию, остановить кровотечение, удалить небольшую опухоль. Конечную часть тонкой кишки можно осмотреть во время колоноскопии — исследования, во время которого специальный инструмент — колоноскоп — вводят через задний проход.
Место сужения в кишечнике может показать рентгенография с контрастным усилением. За некоторое время до того, как сделать рентгеновские снимки, пациенту дают выпить взвесь сульфата бария. Препарат проходит по пищеварительному тракту и создает заметную тень на снимках. Иногда контраст вводят через зонд сразу в двенадцатиперстную кишку. Применяют бариевые клизмы — с помощью такого контрастирования иногда можно осмотреть конечную часть тонкой кишки.
Компьютерную томографию и МРТ применяют для того, чтобы оценить расположение, размеры и количество опухолей, выявить очаги поражения в печени, легких и других органах. Чтобы получить более информативное изображение, применяют контраст: его вводят внутривенно или дают в виде таблетки.
ПЭТ-сканирование помогает найти мелкие метастазы, которые не были обнаружены другими методами. Пациенту вводят сахар с радиоактивной меткой. Так как опухолевым клеткам нужно много энергии, они поглощают этот сахар в намного большем количестве, чем здоровая ткань. Из-за накопления радиоактивной метки опухолевые очаги хорошо заметны на снимках, выполненных с помощью специального аппарата. Зачастую ПЭТ совмещают с КТ.

Стадии рака тонкого кишечника
Выделяют пять стадий аденокарциномы кишечника:

Лечение рака тонкой кишки
Рак тонкой кишки встречается очень редко, поэтому проведено не так много исследований, которые помогли бы выяснить, какие методы лечения оптимальны в том или ином случае. Аденокарциномы тонкого кишечника похожи на рак толстой кишки, поэтому зачастую их лечат похожими методами. План лечения зависит от типа и стадии опухоли, возраста и общего состояния пациента.
Хирургическое лечение
Операции при раке тонкого кишечника бывают радикальными и паллиативными. Во время радикальной операции хирург удаляет пораженный участок кишки с захватом здоровой ткани выше и ниже, близлежащие лимфатические узлы. Если рак распространился в соседние органы, их тоже удаляют.
Паллиативные операции направлены на то, чтобы улучшить состояние больного. Если опухоль блокирует просвет кишечника, накладывают обходной анастомоз.
Лучевая терапия
Облучение может быть назначено после операции для того, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива. Такая лучевая терапия называется адъювантной. Также этот вид лечения применяют при опухолях с метастазами, после рецидива. При запущенном раке лучевая терапия помогает бороться с болью и другими симптомами.
Химиотерапия
Если раковые клетки при аденокарциноме распространились в лимфатические узлы, после операции назначают адъювантную химиотерапию для профилактики рецидива. При аденокарциноме с метастазами химиопрепараты применяют в паллиативных целях, чтобы затормозить прогрессирование опухоли, улучшить состояние пациента, продлить жизнь.
Часто при аденокарциномах назначают комбинации химиопрепаратов:
- FOLFOX: лейковорин + фторурацил + оксалиплатин.
- FOLFORI: лейковорин + фторурацил + иринотекан.
Если после операции происходит рецидив, может быть назначен фторурацил в сочетании с лучевой терапией. Такая терапия называется химиолучевой.
Прогноз выживаемости при раке тонкой кишки
Пятилетняя выживаемость при аденокарциноме тонкой кишки на разных стадиях составляет:
- Стадия I — 70%.
- Стадия II — 55%.
- Стадия III — 30%.
- Стадия IV — 5–10%.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Саркомы тонкой кишки представляют большую редкость. По статистике саркома тонкой кишки встречается в 0,003% случаев.
Саркомы тонкого кишечника чаще встречаются у мужчин, притом в сравнительно молодом возрасте. Подавляющее число сарком относится к круглоклеточным и веретеноклеточным лимфосаркомам.
Симптомы, течение, осложнения. Клиника сарком тонкого кишечника разнообразна. Частым симптомом является боль. Однако в первый период превалируют неопределенные жалобы, так что до того момента, когда начинает прощупываться подвижная опухоль, заподозрить саркому тонкой кишки вряд ли можно.
Поскольку саркомы тонкой кишки являются большой редкостью, клиника этого заболевания изучена плохо и в описании частоты тех или иных симптомов существуют некоторые противоречия. Кровотечения - частый симптом. Более частое появление кишечных кровотечений при саркомах, чем при раках тонкой кишки, объясняется значительно большим размером опухолей, богатым кровоснабжением и повышенной наклонностью к распаду и изъязвлению.
Кишечная проходимость при саркомах долго не нарушается; в 80% случаев она не нарушается вовсе. Непроходимость может быть вызвана не стенозированием просвета кишки, а инвагинацией. Прободения при саркомах тонкой кишки крайне редки.
Многие авторы отмечают быстрый рост сарком. В литературе имеется сообщение о случае, когда за 2 нед саркома тонкой кишки увеличилась в 10 раз. Некоторые авторы указывают на их медленный рост с внезапным ускорением через какой-то промежуток времени как на отличительный признак сарком. Скорость роста обычно объясняется зрелостью опухоли: незрелые круглоклеточные растут быстро, более зрелые - веретеноклеточные и фибросаркомы - значительно медленнее.
Опухоль в 75% случаев дает метастазы в лимфатические узлы. Однако в литературе отмечается способность сарком в отличие от рака обусловливать и гематогенные метастазы; по некоторым сведениям, это чаще наблюдается при более зрелых саркомах. Из отдаленных метастазов чаще встречаются метастазы в печень (приблизительно в 1/3 случаев).
Прогноз неблагоприятный. Однако за последнее время появились более обнадеживающие сведения. Так, по данным ряда авторов, почти половина больных, оперированных по поводу лейомиосаркомы тонкой кишки, прожили больше 5 лет.
Все, без исключения, авторы отмечают большие трудности в диагностике этого заболевания. Рентгенологическое исследование должно проводиться обязательно, но патогномоничной рентгенологической картины для саркомы тонкой кишки нет. Даже лапаротомия в ряде случаев не вносит необходимой ясности.
Прогноз плохой: без лечения все больные погибают.
Лечение саркомы тонкой кишки хирургическое.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Саркома кишечника – это злокачественная опухоль, которая диагностируется довольно редко. Болеют преимущественно молодые мужчины, в возрасте 20-40 лет. Может развиваться из разных видов соединительной ткани тонкой и толстой кишки. Растет вдоль кишечной стенки, редко по ее окружности. Может распространяться внутрь просвета кишки или в сторону брюшной полости, диффузно либо в виде ограниченных узлов. Имеет склонность к изъязвлениям, инвазии в близлежащие ткани и органы. Метастазы распространяются как гематогенным, так и лимфогенным путем. Симптомы скудные, неспецифические, появляются на поздних этапах заболевания.
Саркома кишечника тонкого
Саркома кишечника тонкого чаще всего поражает конечные участки подвздошной кишки и начальные отделы тощей. Опухоли этого типа в двенадцатиперстной кишке диагностируются крайне редко. Различают экзоинтестинальную саркому (растет в сторону брюшной полости) и эндоинтестинальную саркому (с ростом в сторону просвета кишки). Морфологически опухоли чаще всего представлены круглоклеточными либо веретеноклеточными саркомами, лимфосаркомами, первый тип более злокачественен. Растет в основном вдоль кишечной стенки, потому стеноз вызывает редко. Саркома кишечника всегда склонна к распаду, потому может проявляться кровотечениями, реже перфорацией стенок.
На начальных этапах заболевания симптоматика его скудная. Пациенты предъявляют жалобы на боли в животе, поносы, снижение аппетита и тошноту, иногда рвоту, потерю массы тела. Прогрессирование процесса ведет к появлению лихорадки, слабости, резкого похудения. Если опухоль расположена высоко, на первый план выходят тошнота, рвота, вздутие живота. Новообразования в подвздошной кишке вызывают боли по типу колик, усиление перистальтики. Иногда при саркоме тонкой кишки у больных обнаруживают асцит. Большие опухоли удается выявить при пальпации в виде узловатых малоподвижных образований.
Поскольку на начальном этапе саркома кишечника проявляет себя мало, пациенты часто попадают в больницу уже на конечных ее стадиях. В этот период у них возникает кишечная непроходимость, так как большие новообразования перекрывают просвет кишки, могут вызвать инвагинацию. Распад опухоли ведет к возникновению кровотечения, прободения кишечной стенки, перитонита. Метастазы саркома тонкой кишки дает в близлежащие лимфатические узлы, брыжейку, а также в печень и легкие.
Саркома кишечника толстого
Саркома толстого кишечника составляет не более 1-3% всех злокачественных новообразований этого органа. В основном она локализуется в слепой, сигмовидной и прямой кишке. Причем саркомы прямой кишки более характерны для людей старшего возраста, в отличие от других опухолей этого типа. Морфологически чаще всего выявляют круглоклеточную, веретеноклеточную формы и лейомиосаркому. По типу роста различают ограниченную либо узловую форму и диффузную. Без гистологического исследования саркома кишечника толстого мало чем отличается от рака, но встречается в младшем возрасте и редко дает циркулярный рост.
Прогрессирует саркома кишечника толстого быстро, болезнь длится не больше года. На начальном этапе симптомы очень неспецифичны. В основном заболевание проявляется запорами, которые периодически сменяют поносы, болями в животе неопределенного характера, похудением, слабостью. Затем присоединяется температура, боли в пояснице и крестце, свидетельствующие о появлении метастазов в лимфоузлах. Непроходимость возникает редко, в основном она связана с инвагинацией и заворотом кишечника. Первые симптомы могут быть проявлениями инвазии новообразования в расположенные рядом органы – мочевой пузырь, матку, сосуды и нервы. Тогда больные жалуются на болезненное мочеиспускание, маточные кровотечения, отеки в ногах, асцит, интенсивные боли. Распад саркомы может вызвать кровотечение, перфорацию стенок кишки, перитонит.
Саркомы прямой кишки по морфологическому строению более разнообразны, чем опухоли в других отделах.
- Фибросаркома
- Лейомиосаркома
- Ангиосаркома
- Липосаркома
- Лимфосаркома
- Саркома кишечника смешанного типа
По типу клеточного строения опухоли могут быть круглоклеточными, веретеноклеточными, лимфоретикулярными либо ретикулоэндотелиальными. Иногда в одном новообразовании обнаруживается несколько видов злокачественных клеток. Фибросаркома и лейомиосаркома быстро прогрессируют и увеличиваются в размерах, они могут вызывать полное перекрытие толстой кишки и ее непроходимость. Чаще опухоли этой локализации проявляются кровотечениями, в результате которых у пациентов быстро наступает анемия. Если новообразования распадаются, появляются обильные гнойно-кровянистые выделения.
Саркома кишечника, диагностика и лечение
Труднее всего диагностируется саркома кишечника тонкого. Заболевание проявляется поздно и не имеет специфической клинической картины. При рентгенологическом обследовании обнаруживают дефект заполнения кишечника контрастом. Но такая картина наблюдается и при других новообразованиях тонкой кишки. Потому для уточнения диагноза приходится проводить лапароскопию с дальнейшим гистологическим анализом опухоли.
Саркому толстой кишки можно обнаружить при ирригоскопии, колоноскопии с обязательной биопсией ткани. Опухоли прямой кишки легко выявляются путем пальцевого ректального обследования, аноскопии и ректороманоскопии, дополнительно используют ирригоскопию и колоноскопию. Для уточнения диагноза, обнаружения метастазов опухоли и определения степени прорастания ее в окружающие структуры проводят компьютерную томографию, УЗИ печени и поджелудочной железы. Иногда используют магнитно-резонансную томографию.
Лечение саркомы кишечника начинается с радикальной резекции пораженного патологическим процессом участка кишки. Также проводят ревизию лимфатических узлов брыжейки, в большинстве случаев их тоже удаляют. При наличии метастазов в печень могут проводить ее частичную резекцию. Затем применяют лучевую и химиотерапию. Протоколы зависят от гистологического вида саркомы, чувствительности злокачественных клеток к тем или иным химиопрепаратам. Прогноз при саркоме кишечника в большинстве случаев неблагоприятный. У большинства пациентов в течение пяти лет появляются рецидивы. Излечение возможно только тогда, когда опухоль выявлена на начальной стадии.
Читайте также:

