Саркома 3 степени сколько осталось жить
В целом, статистика выживаемости при саркоме зачастую определяется 5-летним сроком. Процент выживаемости говорит Вам, сколько людей живет по крайней мере 5 лет после обнаружения рака. Прогноз при саркоме определяется видом опухоли и стадией заболевания. При правильном и своевременном лечении при саркомах мягких тканей 5-летняя выживаемость составляет в среднем до 75%.
Навигация по статье
Как пройти дистанционное лечение рака в Израиле во время эпидемии коронавируса?
- Выживаемость при разных типах сарком
- Какие факторы способны улучшить прогноз саркомы?
- Рассказ пациента израильской клиники
- Стоимость диагностики и лечения саркомы в Израиле
Выживаемость при разных типах сарком
- Около 60% сарком обнаруживаются в виде локализованной саркомы. 5-летняя выживаемость людей с локализованной саркомой составляет 81%.
- Около 19% сарком обнаруживаются в местнораспространенной стадии. 5-летняя выживаемость людей с местнораспространенной саркомой составляет 57%.
- Около 15% сарком находятся в стадии метастазирования. 5-летняя выживаемость людей с метастатической саркомой составляет 16%.
Продолжительность жизни человека с саркомой зависит от многих факторов, в том числе от:
- типа саркомы
- размера, где она расположена
- скорости роста и деления опухолевых клеток.
Если саркома обнаружена на ранней стадии и не распространилась с того места, где она началась, хирургическое лечение часто бывает очень эффективным, и многие люди излечиваются. Однако, если саркома распространилась на другие части тела, лечение обычно может контролировать опухоль, но она часто неизлечима. Обратитесь к нашим врачам, чтобы получить экспертную консультацию.
Какие факторы способны улучшить прогноз саркомы?

На прогноз выживаемости при саркоме влияют следующие факторы:
- возраст пациента (наиболее благоприятные прогнозы бывают у людей моложе 50 лет);
- низкая степень злокачественности опухоли (лучшим прогнозом обладают фибросаркома, липосаркома и некоторые другие виды опухоли, худшим прогнозом – синовиальная саркома и ангиосаркома);
- расположение опухоли на конечностях (при саркомах забрюшинного пространства или легких прогноз хуже);
- отсутствие метастазов (если метастазы появляются в лимфоузлах 5-летняя выживаемость при саркомах составляет 50%, а при отдаленных метастазах – 5-10%);
- высокая квалификация специалиста – хирурга-онкоортопеда (большое значение имеет полное удаление опухоли во время операции).
Последний фактор представляется особенно важным. Правильно проведенная операция способна полностью избавить пациента от опухоли и исключить возможность ее рецидива. Доказательством тому может быть рассказ пациента, перенесшего операцию по поводу саркомы в Израиле более 50 лет назад. Этот человек жив до сих пор и с благодарностью вспоминает специалистов, которые спасли ему жизнь.
Лечение в онкоцентре Ихилов не выходя из дома.
Как специалисты клиники лечат пациентов во время коронавируса.
Лікування в онкоцентрі Іхілов не виходячи з дому.
Як фахівці клініки лікують пацієнтів під час коронавируса.
Рассказ пациента израильской клиники
«В 1965 году я пришел в одну из израильских больниц с диагнозом «десмоидный фиброматоз«. Это вид саркомы. Я занимался спортом, и когда я бросал мяч – либо когда меня толкали в правый бок, – было очень больно. Потом в подмышке выросла опухоль. Специалисты произвели биопсию, и когда они узнали результаты, меня немедленно стали готовить к операции в одной из лучших израильских больниц, которая тогда специализировалась на этом виде опухолей. Спустя 2 недели меня прооперировали. Этот факт оказал огромное влияние на мою жизнь. Меня спасло направление в специализированное учреждение.
Нужно сохранять присутствие духа в любой ситуации. Конечно, будет и плохое, но оно представляет собой лишь очередную возможность увидеть хорошее.

В сентябре 2015 года я почувствовала комок в левой груди. Я не паникер, но я знала, что это может значить. У меня была назначена встреча через месяц с моим акушером-гинекологом, поэтому сначала я подумала, что подожду и поговорю об этом со своим врачом.
У меня была маммография всего шесть месяцев назад. Но после изучения информации в интернете, я поняла, что для безопасности нужно встретиться с врачом раньше.

За пять лет до того, как мне поставили диагноз, я тренировалась четыре раза в неделю и была в отличной форме. Друзья заметили, что я сильно похудела, но я просто думала, что это связано с моим активным образом жизни. В это время у меня постоянно были проблемы с желудком. Мои врачи рекомендовали безрецептурные препараты.
В течение месяца у меня также была постоянная диарея. Мои врачи не нашли ничего плохого.

В начале 2016 года я воспользовалась советом врача и сделала колоноскопию. Я никогда этого не делала до этого. Мой доктор показал мужу, и мне изображение толстой кишки. На изображении были видны два полипа. Врач указал на первое место на моей толстой кишке, заверив нас, что беспокоиться не о чем. Затем он указал на другое место и сказал нам, что, по его мнению, есть подозрение на рак. Во время процедуры он сделал биопсию, и ткань была проанализирована.

В 2011 году у меня начался кислотный рефлюкс. Это было неудобно и тревожно, поэтому я пошел к нашему семейному врачу для обследования. Во время визита он спросил меня, когда я в последний раз проверял свой антиген пса, рутинный тест, который многие мужчины делают, чтобы проверить возможные признаки рака простаты. Прошло около трех лет с тех пор, как я делал этот тест, поэтому он добавил его к моему визиту в тот день.

Моя история начинается с онемения. Однажды в 2012 году три пальца на моей левой руке внезапно потеряли чувствительность. Я сразу же записался на прием к врачу. К тому времени, когда врач меня смог принять, уже все прошло, но жена убедила меня все-таки пойти на консультацию. У меня был рентген, чтобы увидеть, есть ли какие-либо признаки повреждения позвоночника, возможно, от вождения грузовика. Когда на пленке появились какие-то.

Зимой 2010 года, когда мне было 30 лет, я почувствовала внезапную боль в правом боку. Боль была резкой и началась без предупреждения. Я сразу же отправилась в ближайшую больницу.
Врач получил результаты моего анализа крови, и он увидел, что мой уровень лейкоцитов был чрезвычайно повышен. Врач и другие, кто видел эти результаты, были встревожены и попросили гинеколога по вызову приехать ко мне сразу же.

Около трех лет я боролся с прерывистым кашлем. Он появлялся зимой и исчезал к весне, а потом я забывал о нем. Но осенью 2014 года это произошло раньше. В октябре моя жена позвонила местному пульмонологу. Первая встреча нам назначили через три месяца.
. В онкоцентре Ихилов мы встретились с торакальным хирургом. Решили полностью удалить узелок.
Стоимость диагностики и лечения саркомы в Израиле
Для удобства пациентов из-за рубежа приведем цены в долларах на некоторые диагностические и лечебные процедуры, которые назначаются в онкоцентре Ихилов при саркоме.
Чтобы узнать точную стоимость вашего лечения, заполните заявку. В ближайшие 2 часа в сами свяжется врач онкоцентра. Он задаст вам необходимые вопросы и сообщит точную стоимость лечения рака в Израиле. Получить информацию вы можете также по телефону: +972-3-376-03-58 в Израиле и +7-495-777-6953 в России.

-
2 минут на чтение

Саркома – понятие, которое объединяет в себе несколько разновидностей новообразований, чаще всего являющиеся злокачественными или с течением времени перерастают в рак. Прогноз зависит от стадии, когда пациент получил лечение, и других особенностей течения заболевания.
- Сколько живут
- На 1-2 стадии
- На 3 стадии
- На 4 стадии
- Как продлить выживаемость
Сколько живут
То, сколько с саркомой живут, зависит от размера, локализации опухоли. Но особое значение имеет стадия.
Определить наличие новообразования затруднительно, так как симптомы практически отсутствуют. Выявить опухоль можно только при проведении рентгенологического исследования, магнитно-резонансной или компьютерной томографии.
Но при выявлении заболевания и своевременном лечении можно достичь положительного результата и благоприятного прогноза.
Выживаемость пациентов на ранних этапах развития патологии составляет около 75% пациентов. Даже при условии злокачественной опухоли удается достичь полного выздоровления, так как на данном этапе отсутствуют метастатические поражения.
Но опасность саркомы состоит в том, что она способна рецидивировать. В первые 5 лет после лечения пациентам необходимо регулярно наблюдаться у специалиста.
На этом этапе нередко устанавливается наличие метастатических поражений, которые значительно ухудшают прогноз. Новообразование поражает все ткани органа, выходит за его пределы. В результате страдают соседние структуры.
Патологический процесс затрагивает и лимфатические узлы, пациенты жалуются на сильные болезненные ощущения.
Прогнозы при третьей стадии саркомы неблагоприятные, так как заболевание даже после терапии способно рецидивировать спустя 1-3 года. Именно поэтому больным важно регулярно посещать специалиста и проходить все необходимые исследования.
При условии правильно подобранной терапии выжить в течение 5 лет удается только менее 50% пациентам.
Последний этап развития саркомы характеризуется наличием большого количества метастатических поражений. Злокачественные опухоли достигают значительных размеров, начинают оказывать давление на соседние органы и ткани.
Согласно статистике, прогнозы при 4 стадии неблагоприятные. Выживает после проведенного лечения менее 20% больных. Но чаще всего к ним относятся пациенты, у которых озлокачествление новообразование произошло на 2 или 3 стадии.
Как продлить выживаемость
Для того чтобы продлить жизнь в случае выявления саркомы вне зависимости от ее стадии и улучшить состояние, важно соблюдать все рекомендации специалистов. Врач назначает ряд лекарственных средств, которые позволяют купировать неприятные симптомы и поддержать иммунитет.
Важно соблюдать специальную диету. Из рациона необходимо исключить вредные продукты и блюда, такие как жареное, копченое, соленое и жирное. Отказаться нужно от консервов и маринадов. В рацион должны входит свежие овощи, ягоды, фрукты и зелень.
Рекомендуется соблюдать режим труда и отдыха, спать не менее 8 часов в сутки, исключить стрессовые состояния.
(495) 506 61 01
Стадия саркомы №1. На самом первом этапе развитии саркомы размер злокачественного новообразования составляет около одного-двух сантиметров (размер может отличаться в зависимости от очага поражения заболеванием). Метастазы на первом этапе развития патологического процесса не возникают. При выявлении болезни на данном этапе прогнозы являются достаточно благоприятными.
На первом этапе развития заболевания опухолевый процесс не выходи за пределы органа первичной локализации, не влияет на его функциональные возможности. Симптоматики на этом этапе практически нет, развитие болезни никак не сказывается на общем состоянии пациента.
Для того чтобы устранить патологический процесс на первом этапе его развития, специалисты прибегают к хирургическому вмешательству, во время которого иссекают злокачественную опухоль. Для достижения лучшего результата, а также предотвращения развития рецидива доктора назначают курс радиотерапии.
Стадия саркомы №2. На второй стадии развитии саркомы происходит полное поражение органа локализации (то есть всех его слоев), но за его границы новообразование не выходит. Шансы на благоприятный прогноз значительно ухудшаются, чем при саркоме на первой стадии. При некоторых видах данной злокачественной болезни могут наблюдаться поражения кожных покровов (например, при саркоме ротовой полости). Для саркомы мягких тканей, которая находится на второй стадии развития, характерно увеличение новообразования до трех-пяти сантиметров.
На втором этапе распространения патологического процесса симптоматика является более выраженной, зависит она от места локализации опухоли. При саркоме, поражающей гортань, наблюдаются нарушения в дыхательной функции, а также при произношении слов, происходи это из-за того, что опухоль значительно увеличилась в размерах и проросла в орган.
При наличии злокачественной патологии, локализованной в легких, осуществляется сдавливание бронхов, что также усугубляет процесс дыхания, возникает кашель, могут ощущаться боли и дискомфорт.
Для второго этапа развития злокачественного новообразования характерно поражение лимфатической системы организма. Метастазы на данном этапе пока отсутствуют.
В терапевтических целях при наличии саркомы на втором этапе развития доктора проводят оперативное вмешательство, которое направлено на удаление опухолевого новообразования. Наиболее подходящий метод проведения оперативного вмешательства зависит от места локализации опухоли, а также ее распространения. Во время операции хирург иссекает не только злокачественное новообразование, но и окружающие его здоровые ткани, необходимо это, чтобы предотвратить распространение болезни.
Применяют методики лучевой терапии, а также химиотерапии, которые назначают в комплексе с хирургическим лечением (до или после операции), а также в качестве самостоятельного лечения. Для достижения лучших результатов прибегают специалисты Европейской клиники к комплексной терапии злокачественной болезни.
Стадия саркомы №3. Для третьей стадии развития саркомы характерно разрастание новообразований на близкорасположенные к очагу первичного поражения органы. Наблюдается значительное увеличение новообразования в размерах, а также поражаются региональные лимфатические узлы. В зависимости от пораженных органов течение третьей стадии может немного отличаться.
При саркоме ротовой полости пациенты ощущают боли в области поражения, трудности при жевании, наблюдается деформация органа. Опухоль дает метастазы в региональные лимфатические узлы (шейные, а также подчелюстные).
При наличии новообразований, поражающих мягкие ткани отмечается нарушение двигательной функции, нарушается нормальное анатомическое строение пораженного органа, возникают боли, которые купируются в хосписе сильнодействующими обезболивающими препаратами. Общие размеры злокачественного новообразования могут достигать десяти сантиметров.
При саркоме, локализованной в гортани, возникают сильные проблемы при дыхании, а также дефекты речи становятся более выраженными.
Злокачественные новообразования в легких значительно увеличиваются в размерах, метастазы прорастают в перибронхиальные лимфатические узлы, а также средостение, что значительно усугубляет общее состояние пациентов.
Прогнозы при наличии саркомы на третьей стадии развития являются неутешительными, так как болезнь склонна к распространению и рецидивам. Проводят специалисты паллиативные хирургические вмешательства, которые способны улучшить общее самочувствие пациентов, снизить негативное воздействие патологического процесса на организм. Также в комплексе с операцией назначают курс химиотерапии или лучевой терапии (назначаются они также при неоперабельных типах болезни), необходимо это, чтобы улучшить качество жизни пациентов, увеличить ее продолжительность, снизить болевые ощущения. Для достижения лучшего результата прибегают специалисты к комбинированным методикам лечения.
Третья стадия особо опасна тем, что метастазы поражают различные органы, что приводи к нарушению их функционирования. Специалисты хосписа Европейской клиники прилагают максимум усилий для того, чтобы активизировать защитные силы организма, направить их на борьбу с заболеванием, а также снизить негативное влияние злокачественной болезни на различные системы организма.
Стадия саркомы №4. Злокачественные новообразования при саркоме на четвертой стадии развития могут достигать очень крупных размеров (в большинстве случаев гигантских). На данном этапе развития болезни опухолевый процесс значительно разрастается (образуется сплошной опухолевый конгломерат), в результате распада которого возникают кровотечения. Метастазы поражают лимфатические узлы, а также отдаленные органы (печень, легкие, костные ткани, головной мозг и др.) и ткани. Все проявления заболевания являются более выраженными и негативнее влияют на организм пациента. Из-за слишком большого количества метастаз возникают большие трудности при терапии заболевания, кардинально помочь пациентам нельзя. В связи с этим специалисты Европейской клиники оказывают качественный паллиативный уход пациентам, страдающим неизлечимой стадией заболевания.
Специалисты назначают лучевую терапию, а также химиотерапию, которые позволяют приостановить развитие заболевания, облегчить общее состояние пациентов, улучшить качество их жизни.
Саркома на четвертой стадии развития вызывает серьезные симптомы, пациенты чувствуют очень сильные боли, для устранения которых в хосписе назначают сильнодействующие препараты наркотического типа. Наблюдается сильная интоксикация организма, из-за кровотечений возникает анемия, наблюдаются симптомы поражения различных органов.
Доктора клиники прилагают максимум усилий для того, чтобы приостановить развитие опухолевого процесса, уменьшить размеры новообразований, а также устранить симптомы саркомы, а также сопутствующих заболеваний. Для этого прибегают врачи к наиболее прогрессивным и эффективным методикам.
В хосписе Европейской клинике заботятся об общем состоянии каждого пациента (как духовном, так и физическом). Благодаря тому, что медицинский персонал клиники открытый и приветный, каждый пациент чувствует себя в комфортной, домашней атмосфере, это значительно улучшает процесс терапии. Все доктора, работающие в хосписе, обладают высочайшей квалификацией и большим опытом работы в данной сфере, что позволяет добиться наилучших результатов во время лечения.
Основные цели специалистов клиники – улучшить общее состояние организма, увеличить продолжительность жизни неизлечимо больных, устранить негативные симптомы и осложнения болезни (так как именно они утяжеляют общее самочувствие пациентов). Осуществляя паллиативную терапию, доктора прибегают к комплексным методикам, что позволяет добиться лучшего результата.
Стадирование опухолей
Врачи определяют стадию рака, ориентируясь на три параметра: размер и степень распространения первичной опухоли, наличие очагов в регионарных лимфатических узлах и наличие отдаленных метастазов. Эти показатели соответственно обозначаются буквами T, N и M, а сама классификация — TNM. Она достаточно подробна и позволяет учесть разные клинические варианты, но в то же время сложна. Поэтому часто пользуются другой классификацией, в соответствии с которой выделяют пять стадий:
Для врача важно точно установить стадию опухоли, потому что это помогает правильно определить прогноз и назначить эффективное лечение.
На 3 стадии многие злокачественные опухоли все еще операбельны. У некоторых пациентов можно добиться ремиссии, хотя пятилетняя выживаемость, конечно же, ниже, чем при стадиях 1 и 2.

Поговорим подробнее о третьей стадии некоторых типов рака.
Рак молочной железы 3 стадии
Если при раке молочной железы диагностирована третья стадия, это означает, что опухоль вторглась в окружающие ткани, мышцы, лимфатические узлы, но нет отдаленных метастазов.
Стадия IIIA (соблюдается одно из перечисленных условий):
- небольшая опухоль (до 2 см) и раковые клетки в 4–9 близлежащих лимфоузлах;
- опухоль более 5 см и небольшие (0,2–2 мм) скопления раковых клеток в лимфоузлах;
- опухоль более 5 см и 1–3 очага в подмышечных, окологрудинных лимфоузлах.
Стадия IIIB: опухоль любого размера, которая прорастает в стенку грудной клетки, кожу, и распространяется не более чем в 9 близлежащих лимфоузлов.
Стадия IIIC (соблюдается одно из перечисленных условий):
- опухоль любого размера, которая прорастает в стенку грудной клетки или кожу с образованием язв, распространяется более чем в 10 подмышечных лимфоузлов;
- опухоль любого размера с метастазами в подключичных лимфоузлах;
- опухоль любого размера, которая распространяется в подмышечные, окологрудинные лимфоузлы.
Лечебная тактика при раке молочной железы 3 стадии может быть очень разной, но, как правило, применяют комбинацию двух и более методов. Зачастую можно провести хирургическое вмешательство — мастэктомию — с последующим курсом лучевой терапии. Операция может быть дополнена химиотерапией, гормональной, таргетной терапией.
Немелкоклеточный рак легкого 3 стадии
Третья стадия рака легкого также делится на три подстадии.

Стадия IIIA (соблюдается одно из перечисленных условий):
- опухоль менее 5 см, которая распространилась на внутригрудные лимфоузлы на одноименной стороне;
- в одной доле легкого 2 и более опухолей, одна из которых имеет размеры 5–7 см;
- рак, который распространился на стенку грудной клетки, близлежащие нервы, плевру, перикард;
- опухоль менее 7 см, которая распространилась на диафрагму, средостение, сердце, крупный кровеносный сосуд, трахею, пищевод, нервы гортани, позвонки;
- опухоли, распространяющиеся более чем на одну долю легкого, и очаги в близлежащих лимфатических узлах.
Стадия IIIB (соблюдается одно из перечисленных условий):
- опухоль менее 5 см, которая распространилась на лимфоузлы в противоположной половине грудной клетки, в области шеи, под ключицей;
- опухоль 5–7 см и очаги в лимфоузлах в центре грудной клетки;
- опухоль любого размера, которая распространилась на лимфоузлы в центре грудной клетки, а также на стенку грудной клетки, диафрагму, плевру, перикард;
- опухоль распространилась на лимфоузлы в центре грудной клетки, при этом она имеет диаметр более 7 см, или прорастает в сердце, трахею, пищевод, крупный сосуд.
Стадия IIIC (соблюдается одно из перечисленных условий):
- опухоль диаметром 5–7 см, которая распространяется на нерв, перикард, при этом затронуты лимфоузлы в центре грудной клетки на противоположной стороне, лимфоузлы возле верхушки пораженного или здорового легкого, или надключичные лимфоузлы;
- помимо основной опухоли диаметром 5–7 см есть несколько очагов в другой доле легкого;
- опухоль больше 7 см, распространяется на диафрагму, средостение, сердце, крупный кровеносный сосуд, трахею, нерв, пищевод, позвонок, при этом затронуты лимфоузлы в центре грудной клетки на одноименной или противоположной стороне, лимфоузлы возле верхушки пораженного или здорового легкого, или надключичные лимфоузлы;
- помимо опухоли более 7 см, есть хотя бы один очаг в другой доле легкого.
При операбельных опухолях назначают хирургическое лечение (удаление всего легкого или его части), которое может быть дополнено курсом адъювантной, неоадъювантной химиотерапии и лучевой терапии. При неоперабельном раке, который сильно пророс в соседние структуры и распространился в лимфатические узлы, химиотерапия и лучевая терапия становятся основными методами лечения.
Колоректальный рак 3 стадии
Третья стадия рака толстой и прямой кишки также делится на подстадии IIIA, IIIB и IIIC:
- IIIA: опухоль проросла в подслизистый и мышечный слой кишки, раковые клетки распространились в 1–3 близлежащих лимфатических узла.
- IIIB: опухоль проросла через всю толщу стенки кишки, возможно, вторглась в соседние органы, раковые клетки обнаруживаются в 1–3 ближайших лимфатических узлах.
- IIIC: опухоль может иметь любые размеры, прорастать в стенку кишки на любую глубину, при этом рак распространился в 4 или более близлежащих лимфатических узла.
Стандартное лечение рака толстой кишки 3 стадии — хирургическое вмешательство (удаление части кишки и регионарных лимфоузлов) с последующим курсом химиотерапии. Обычно назначают одну из двух комбинаций химиопрепаратов:
- FOLFOX: 5-фторурацил + оксалиплатин + лейковорин.
- CapeOx: капецитабин + оксалиплатин.
Пациентам, которым противопоказана операция, назначают химиотерапию, лучевую терапию или их комбинацию.
При раке прямой кишки 3 стадии применяют хирургию, лучевую терапию и химиотерапию в разной последовательности. Чаще всего проводят курс химиолучевой терапии, затем один из вариантов хирургического вмешательства, затем снова курс химиотерапии, как правило, в течение 6 месяцев (FOLFOX или CapeOx).

Рак печени 3 стадии
Классификация рака печени по стадиям несколько отличается от других злокачественных опухолей. Рак печени 3 стадии не распространяется на лимфоузлы:
- IIIA: в печени находится более одной опухоли, причем, одна из них имеет диаметр более 5 см.
- IIIB: опухоль проросла в воротную или печеночную вену.
- IIIC: опухоль проросла в соседние органы (но не в желчный пузырь), либо в висцеральную брюшину — тонкую пленку из соединительной ткани, которая обволакивает внутренние органы.
Рак печени 3 стадии, как правило, неоперабельный. Хирургическое вмешательство может быть невозможно по разным причинам:
- Опухоль имеет слишком большие размеры, и ее нельзя безопасно удалить.
- Опухоль имеет неудобное расположение, прорастает в кровеносный сосуд.
- В печени находится несколько очагов, они распространены по всему органу.
В таких случаях проводят паллиативное лечение, которое может включать радио- и химиоэмболизацию, радиочастотную аблацию (уничтожение опухоли током высокой частоты с помощью электрода в виде иглы), лучевую, таргетную терапию, химиотерапию (чаще всего внутриартериальную, так как системная не очень эффективна), иммунотерапию. Иногда после лечения опухоль уменьшается настолько, что больного можно прооперировать: выполнить резекцию или трансплантацию печени.
Каковы прогнозы при раке 3 стадии?
Один из важнейших показателей, который определяет прогноз для онкологического больного — пятилетняя выживаемость. Он обозначает процент пациентов, которым удается сохранить жизнь в течение 5 лет с момента диагностики рака. Пятилетняя выживаемость сильно различается в зависимости от типа рака:
- При раке молочной железы III стадии: 72%.
- При немелкоклеточном раке легкого III стадии: 13–36%.
- При колоректальном раке III стадии: 35–90%.
- При раке печени III стадии: 11–31%.
У части пациентов возможна полная ремиссия. Но даже если рак невозможно вылечить, паллиативное лечение поможет продлить жизнь и избавиться от мучительных симптомов.
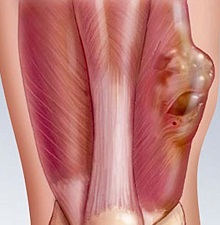
Саркомы — общее название злокачественных опухолей, которые образуются из разных типов соединительной ткани.
Их отличает прогрессивный, очень быстрый рост и частые рецидивы, особенно у детей. Такое поведение сарком объясняется ускоренным развитием в молодом возрасте соединительной и мышечной тканей. В отличие от рака (злокачественных новообразований из эпителиальной ткани), саркомы не привязаны к какому-либо конкретному органу.
Эти опухоли могут быть первичными или вторичными. Например, саркомы костей развиваются как непосредственно из костной ткани (параостальная саркома, хондросаркома), так и из тканей некостного происхождения, хотя сами при этом расположены в кости (саркома Юинга, ангиосаркома и др.).
Что это за болезнь?
Общие характеристики болезни:
- Высокая степень злокачественности;
- Инвазивный тип роста с прорастанием окружающих тканей;
- Вырастание до больших размеров;
- Частое и ранее метастазирование в лимфатические узлы и внутренние органы (печень, легкие);
- Частые рецидивы после удаления опухоли.
Саркома встречается не часто – 2 случая на 100 000 населения. Ее доля составляет 5% от всех злокачественных опухолей, но по количеству летальных случаев саркома занимает второе место после рака. У 40% больных поражаются нижние конечности.
Классификация
Саркома имеет множество классификаций. В соответствии с происхождением саркомы делятся:
- На опухоли, происходящие из твердых тканей;
- Из мягкотканных структур.
По степени злокачественности саркомы делятся на:
- Высокозлокачественные – быстрое деление и рост опухолевых клеточных структур, мало стромы, широко развита сосудистая система опухоли;
- С низкой злокачественностью – деление клеток происходит с невысокой активностью, они отлично дифференцируются, содержание опухолевых клеток сравнительно низкое, сосудов в опухоли мало, а стромы, наоборот, много.
В зависимости от типа тканей, саркомы классифицируются на остеосаркомы, ретикулосаркомы, хондросаркомы, цистосаркомы, липосаркомы и пр.
По степени дифференцировки саркомы подразделяются на несколько разновидностей:
- GX – невозможно определить дифференцировку клеточных структур;
- G1 – высокодифференцированная саркома;
- G2 – умеренно дифференцированная саркома;
- G3 – низкодифференцированная саркома;
- G4 – недифференцированные саркомы.
Клеточная дифференциация предполагает определение типа клеток, вида ткани, к которой они относятся и пр. С понижением дифференциации клеток возрастает злокачественность саркомного образования.
С ростом злокачественности опухоль начинает интенсивно увеличиваться, что приводит к повышенной инфильтративности и еще более быстрому развитию опухолевого процесса.
Виды саркомы
Современной медицине известны такие типа данного заболевания:
- Поражение мягких тканей. Основной её симптом – появление опухоли без чётких очертаний, сопровождающаяся болью. Распространена на плече, бедре и других областях мышечных массивов.
- Саркома Капоши – одна из самых распространённых опухолей мягких тканей. Новообразования поражают кожу и, как правило, наблюдаются у больных ВИЧ.
- Саркома лёгких – болезнь развивается в соединительной ткани бронхов или в ткани между альвеолами в лёгких. Основные симптомы: сухой кашель, отдышка, боль в груди, кровохарканье, вялость, сонливость, высокая температура.
- Саркома молочной железы – стремительная болезнь, характеризующаяся быстрым ростом тканей и, соответственно, увеличением молочной железы. Боль, покраснение кожи молочной железы, расширение подкожных вен – эти и другие симптомы характеризуют опухоль.
- Саркома матки – нечасто встречающееся заболевание, приблизительно в 3-5% случаев. Межменструальные кровотечения – основной показатель появления болезни.
- Поражение кости. Симптомы – неутихающие боли, нарушение функционирования конечностей, припухлость около кости.
- Саркома Юинга – болезнь поражает костный скелет. Возникает, как правило, в области позвоночника, ключиц, рёбер, лопаток и т.д. Симптоматика: боль, особенно усиленная ночью, активное развитие саркомы, вследствие чего поражается и соседний сустав, патологический перелом.
- Остеосаркома – болезнь, поражающая сами кости. Основные симптомы: тупая постепенно усиливающаяся боль, нарушение функционирования поражённой конечности. Ощупывание приводит к резкой боли.
- Хордома — болезнь, поражающая, как правило, основание черепа и область крестца. Отличается поздним и нечастым метастазированием. Опухоль приводит к нарушению костных структур позвоночника, это приводит к нарушению функционирования тазовых органов.

Причины
Существует множество причин, по которым может развиться саркома. Многие думают, что это та болезнь, которая развивается исключительно генетически, но это не всегда так – некоторые физические и бытовые воздействия также могут стать предпосылкой рака.
- Физическое нарушение целостности ткани (из-за этого соединительные и эпителиальные ткани начинают быстро регенерироваться, из-за чего клетки активно делятся. Это значит, что недиффиренцированные очаги иммунная система не может выявить полностью и уничтожить вовремя. Именно эти клетки становятся основой саркомы. В группе риска находятся люди с рубцами, переломами, ожогами. За здоровьем нужно следить людям, у которых в теле присутствуют инородные предметы, а также тем, кто недавно перенес операции).
- Воздействие химических отравляющих веществ (когда канцерогены попадают в организм, они разрушают здоровые клетки вследствие своей химической активности. Соединения стимулируют изменения в характере ДНК в ядре клетки, а значит, способствуют ее перерождению в злокачественную. У клеток меняется строение, а значит, вновь образующиеся клетки также имеют нарушенную структуру ДНК. Особенно опасны такие химические соединения – мышьяк, асбест, диоксин, углеводороды ароматического ряда – толуол, стирол, фенол, бензол).
- Облучение радиоактивностью (когда через клетки проходит сильное облучение, происходит образование свободных радикалов и ионизация клеток. Это приводит к повреждению генетического аппарата и мутации – многие последующие клетки становятся недифференцированными, а значит, способны разрастаться. Часто саркомы появляются у людей, работающих с радиоактивными элементами, у тех, кто имеет дело с оборудованием для проведения рентгена или у ликвидаторов последствий взрыва на Чернобыльской АЭС. Иногда также саркомы становятся следствием лучевой терапии, которая была направлена на разрушение другой онкологии).
- Вирусы (попадание в организм некоторых вирусных структур может приводить к появлению сарком – например, такой активностью обладает ВИЧ-1 (саркома Капоши появляется из-за действия этого вируса) и 8 тип вируса герпеса.
- Генетическая предрасположенность (при этом у заболевших саркомой отмечается отсутствие особого гена, который приостанавливает и подавляет разрастание опухоли из здоровой соединительной ткани. Это может наблюдаться при наличии ретинобластомы, синдрома Ли-Фраумени или нейрофибоматоза 1 типа).
Иногда даже подростковый гормональный рост может стать причиной болезни – когда ребенок растет, клетки органов, костей и мышц делятся очень быстро (некоторые клетки остаются незрелыми), а это – благоприятная среда для новообразований типа саркомы, особенно, если есть проблемы с иммунитетом. Чаще всего саркомы при этом появляются в бедренных костях. В группе риска находятся мальчики с высоким ростом.
Симптомы саркомы
Клиническая картина саркомы (см. фото) зависит от локализации и характеристик её злокачественности. Основные симптомы заболевания приведены в таблице.
В основе разделения сарком на стадии лежат:
- Размеры первичной опухоли;
- Распространение за пределы капсулы органа или фасции анатомического образования, из которых саркома произрастает (мышцы, кости, сухожилия и т.д.);
- Вовлечение в процесс и прорастание окружающих тканей;
- Наличие метастаз в регионарные лимфатические узлы;
- Наличие метастазирования в отдаленные органы.
Гистологический тип опухоли не влияет на стадийность сарком, в отличии от первичного места локализации опухоли в организме. Именно то, в каком органе начала свой рост саркома, больше всего влияет на определение стадии процесса.
Метастазы при саркоме
Пути метастазирования саркомы могут быть лимфогенными, гематогенными и смешанными. Из органов малого таза, кишечника, желудка и пищевода, гортани по лимфогенному пути метастазы саркомы достигают легких, печени, костей скелета и других органов.
По гематогенному пути (посредством венозных и артериальных сосудов) опухолевые клетки или метастазы также распространяются по здоровым тканям. Но саркомы, например, молочной и щитовидной желез, легочные, бронхиальные, из яичников распространяются лимфогенными и гематогенными путями. Нельзя предугадать орган, где будут скапливаться элементы микроциркуляторного русла и начнется рост новой опухоли. Пылевые метастазы саркомы желудка и органов малого таза распространяются по брюшине и грудной области с геморрагическим выпотом – асцитом.
Онкопроцесс на нижней губе, кончике языка и в полости рта метастазирует больше в лимфоузлы подбородка и под челюстью. Образования в корне языка, на дне ротовой полости, в глотке, гортани, ЩЖ метастазируют в ЛУ сосудов и нервов шеи. Из молочной железы онкоклетки распространяются в область ключицы, в ЛУ с наружной стороны грудино-ключично-сосцевидной мышцы. Из брюшины они попадают к внутренней стороне грудино-ключично-сосцевидной мышцы и могут расположиться позади или между ее ножками.
Больше всего происходит метастазирование при саркоме Юинга у детей и взрослых, лимфосаркоме, липосаркоме, фиброзной гистиоцитоме даже при размере до 1 см за счет скопления кальция в онкоочаге, интенсивного кровотока и активного роста онкоклеток. У этих образований отсутствует капсула, которая могла бы ограничить их рост и размножение.
Течение онкопроцесса не усложняется, а его лечение в связи с метастазами в регионарные лимфоузлы будет не таким глобальным. При отдаленных метастазах во внутренних органах, наоборот, опухоль разрастается до больших размеров, их может быть несколько. Лечение усложняется, применяется комплексная терапия: операция, химия и облучение. Удаляют, как правило, одиночные метастазы. Иссечение множественных метастазов не проводят, оно не будет эффективным. Первичные очаги отличаются от метастазов большим количеством сосудов, митозов клеток. В метастазах больше некрозирующих участков. Иногда их находят раньше, чем первичный очаг.
Последствия саркомы следующие:
- сдавливаются окружающие органы;
- в кишечнике может возникнуть непроходимость или перфорация, перитонит – воспаление брюшных листков;
- возникает слоновость на фоне нарушенного оттока лимфы при сдавлении ЛУ;
- деформируются конечности, и ограничивается движение при наличии крупных опухолей в области костей и мышц;
- возникают внутренние кровоизлияния при распаде онкообразования.
Диагностика
Обследование у врача.
На консультации врач-онколог соберет информацию, которые позволяют правильно поставить диагноз. При осмотре врач обращает внимание на внешние диагностические признаки саркомы:
- истощение
- желтуха
- бледность
- цианотичный оттенок губ
- отечность лица
- переполнение поверхностных вен головы
- бляшки и узелки при саркоме кожи
- изменение кожи над опухолью
Кроме того, при саркоме с высокой степенью злокачественности всегда сильно выражены симптомы интоксикации:
- повышенная температура тела
- слабость
- ночная потливость
- снижение аппетита
Онколог обязательно выяснит, как давно появились симптомы саркомы, как быстро они прогрессируют, были ли у близких родственников злокачественные опухоли. После опроса врач даст направление на обследование для уточнения типа опухоли, ее локализации, определения уровня злокачественности, наличия метастазов.

Биопсия и гистологическое исследование при саркоме. Специальной биопсийной иглой или щипцами берут небольшой кусочек опухоли для исследования под микроскопом.
При любом типе саркомы обязательно обнаруживаются:
- извивистые капилляры с тонкими стенками
- разнонаправленные пучки нетипичных злокачественных клеток
- измененные клетки с тонкой клеточной оболочкой и крупными ядрами
- отсутствие нормальных клеток, характерных для данной ткани
- большое количество межклеточного вещества, которое содержит много элементов соединительной ткани (гиалиновых, хрящевых)
Цитогенетическое исследование выявляет аномалии в хромосомах злокачественных клеток.
Специфических онкомаркеров при саркоме нет. Это означает, что по анализу крови нельзя однозначно определить эту разновидность опухоли.
Общий анализ крови при саркоме
На начальных стадиях заболевания изменений нет. В дальнейшем появляются отклонения:значительное снижение гемоглобина и количества эритроцитов –
- анемия, менее 100 г/л
- незначительное повышение уровня лейкоцитов – лейкоцитоз свыше 9,0*109/л.
- снижение числа тромбоцитов – тромбоцитопения менее 150․109/л.
- повышение СОЭ – свыше 15 мм/час.
Биохимический анализ крови при саркоме показывает повышение уровня лактатдегидрогеназы свыше 250 Ед/л. Высокие концентрации этого фермента свидетельствуют об агрессивном течении болезни.
Ультразвуковое исследование применяется при саркоме, расположенной в брюшной полости и мягких тканях.
Исследование позволяет оценить размер и структуру опухоли:
- новообразование без капсулы, которое раздвигает и сдавливает окружающие ткани;
- узловые образования в мышцах или внутренних органах (матка, почки);
- опухоль с неоднородной структурой;
- очаги некроза внутри новообразования.
Признаки саркомы, выявляемые при КТ, зависят от локализации опухоли:
- новообразование неправильной формы
- контуры неровные размытые
- неоднородная структура опухоли
- повреждение окружающих тканей
- скопление контрастного вещества в извивистых сосудах
Часто перед процедурой в вену вводят рентгеноконтрастное вещество, которое помогает определить границы опухоли.
Рентгенография при саркоме применяется для обнаружения опухолей и их метастазов в грудной клетке и костях.
Саркома средостенья (грудной клетки):
- опухоль округлой или неправильной формы
- размер от нескольких миллиметров до десятков сантиметров
- структура неоднородная
- неровный контур кости, бугристость или выпуклость без разрушения наружного слоя кости и без признаков воспаления
- поражение костного мозга
- наросты на поверхности кости в виде бахромы или наслоений
- опухоль имеет вид луковицы, расположенной перпендикулярно оси кости
Недостаток этого рентгенографии в том, что он не позволяет отличить саркому от других злокачественных опухолей.
Как лечить саркому?
Лечение саркомы в решающей степени зависит от распространения заболевания после постановки диагноза.
При небольших локализованных опухолях операция является самым первым решением. Основная цель ее заключается в том, чтобы полностью ликвидировать злокачественную ткань. Также удаляется часть здоровой ткани, которая прилегает к опухоли, так как там могут скрываться мигрировавшие раковые клетки, которые способствуют образованию метастазов.
Прежде чем хирургически удалять большие по размеру опухоли, проводится курс химиотерапии, чтобы уменьшить размеры саркомы.
Если метастазы распространились на большие участки, то пациенту также назначается химиотерапия, которая может быть проведена с помощью таблеток или путем инфузии и инъекции. Если такая терапия неэффективна, то уничтожить опухолевые ткани поможет только излучение. Поскольку каждый пациент по-разному реагирует на вещества и лекарства для химиотерапии, существует необходимость разработки индивидуального плана лечения.

Профилактика
Первичная профилактика содержит в своих мероприятиях активное выявление пациентов с высоким риском развития заболевания.
Вторичную профилактику проводят пациентам во время ремиссии, для предотвращения рецидива заболевания и осложнений после проведения курса назначенной терапии. В качестве профилактики рекомендуется употреблять вместо обычного чая заваренные травы (метод Ильвеса).
Прогноз и выживаемость
Прогнозы при саркоме обуславливаются стадией опухолевого процесса, его формой и локализацией, наличием метастазов и пр. Например, желудочная саркома в трети случаев характеризуется ранним метастазированием, что негативно отражается на прогнозах. Забрюшинная саркома отличается трудностями в прогнозировании, потому как имеет массу вариантов клинического течения с различными исходами.
Выживаемость зависит от стадии развития подобной опухоли, наличием метастазов и ответом на терапевтическое воздействие. Если опухоль была выявлена на завершающей или термальной стадии, то выживаемость отличается низкими показателями.
Более точные прогнозы выживаемости зависят от конкретного вида саркомы, к каждому из которых необходим индивидуальный подход. Немаловажное значение имеет ответ на лечение, состояние пациента и прочие факторы.
Читайте также:

