Роды при кисте грантового хода

Женские заболевания не менее опасны, чем мужские, и если не обнаружить их своевременно, и не приступить к грамотному лечению, они могут стать причиной появления серьезных нарушений в функционировании мочеполовых органов. Одной из таких патологий является киста, образовавшаяся в области влагалища.
Киста влагалища представляет собой доброкачественную опухоль, содержащую жидкое вещество. На начальных стадиях данное образование не сопровождается какими-либо проявлениями, поэтому обнаружить заболевание проблематично. Симптомы появляются тогда, когда опухоль увеличится в размерах и начнет образовываться гной. Это вызывает дискомфортные ощущения во время интимной близости. Доброкачественную опухоль специалисты выявляют при осуществлении осмотров. Во многих случаях устранение болезни производится хирургическим путем.
Доброкачественная опухоль может появиться на задней, передней, либо боковых стенках, в преддверии влагалища. Проходя регулярные посещения врача, можно своевременно обнаружить заболевание и избежать негативных последствий.
- Причины образования
- Классификация
- Симптомы
- Диагностика
- Осложнения
- У новорожденных и при беременности
- Методы лечения
- Послеоперационный период
- Народные способы
Причины образования
Наиболее распространенными факторами, по причине которых развивается патология, являются:
- наличие внематочного эндометриоза;
- наблюдение острых и вялотекущих воспалительных процессов;
- воспаления и закупорка, возникшие в области бартолиновой железы;
- разнообразные урогенитальные инфекции, такие как гонорея, папилломавирус, хламидиоз и др.;
- внутриутробные болезни, поражающие структуру ткани;
- повреждена слизистая с появлением гематом во внутренней зоне влагалища. Очень часто женщины выявляют возникновение кистозной опухоли после рождения ребенка. Называют её кистой влагалища или кистой гартнерова хода. Также доброкачественная опухоль может образоваться после аборта.
Классификация
В зависимости от особенностей формирования, киста, образовавшаяся на стенке влагалища, может иметь следующие формы появления:
- Врожденная. Возникает в момент внутриутробного развития. Образовывается из мочеиспускательного канала, либо отдельных зон влагалища. В данном случае кистозные узлы обладают тонкими стенками, образование наполнено прозрачной жидкостью и имеет размер не более 2-х см (иногда достигает отметки в 4-5 см). Такие кистозные опухоли выявляются у новорожденных девочек.
- Травматическая, либо приобретенная киста. Появляется по причине каких-либо повреждений. Как правило, целостность тканей нарушается во время абортов, халатно осуществленных операций и после родов.
Классификация кисты влагалища производится с учетом зоны появления доброкачественной опухоли. Существуют следующие виды заболевания:
- киста преддверия влагалища. Располагается рядом с вагинальным входом.
- опухоль боковой стенки;
- новообразование, развивающееся в зоне передней стенки. Может быть вторично приобретенным, либо врожденным;
- доброкачественное образование, поразившее заднюю стенку влагалища. В большинстве случаев появляется из-за травм. В данном случае женщина испытывает болевые ощущения при интимной близости, а также наблюдает кровоточивость.
Помимо этого специалисты выделяют кистозное эндометриоидное образование, появляющееся в зоне влагалища при эндометриозе, распространившемся далеко за пределы маточного слизистого слоя.
Симптомы
Симптомы при опухолевых наростах у женщин могут быть самыми различными. Характер их зависит от места появления новообразования, а также размеров опухоли. Основными признаками того что развивается влагалищная доброкачественная киста, являются следующие проявления:
- болевые ощущения в процессе опорожнения мочевого пузыря;
- чувство присутствия инородного предмета в области влагалища;
- повышение температуры тела;
- расстройство кишечника;
- появление прозрачных выделений в большом количестве, в некоторых случаях с гноем;
- болевые ощущения при менструации.
При развитии кисты, женщина испытывает ухудшение состояния в процессе приема алкоголя. Кроме этого, часто возникают боли в промежности при интимной близости и даже в процессе передвижения.
Если опухоль расположена близко к входу во влагалище, может наблюдаться абсцесс с повышением температуры, а также следующими проявлениями:
- регулярные головокружения;
- тошнота;
- ощущения слабости и недомогания.
Если опухоль появилась на задней стенке влагалища, то она не будет проявлять себя. Лишь после увеличения размеров женщина почувствует определенные нарушения в функционировании организма.
Диагностика
В связи с тем, что заболевание протекает без проявлений, выявить его можно лишь при осуществлении профессиональных осмотров. Диагностику новообразований осуществляют с использованием таких обследований как:
- кольпоскопия;
- УЗИ;
- микроскопическое, а также бактериологическое исследование.
Осложнения
При обнаружении кисты очень важно приступать к своевременному лечению и постоянно контролировать терапевтический процесс. Такое новообразование не грозит перейти в злокачественную опухоль, но если не контролировать протекание болезни, можно столкнуться с определенными последствиями:
- при нагноениях нароста пациентка может столкнуться с интоксикацией и лихорадкой. В области появления нагноений может появиться абсцесс с пугающими прогнозами и затруднительным лечением;
- увеличение опухоли в размерах. Это объясняется чрезмерным скоплением жидкости в полости. При растяжении стенок может произойти разрыв. Ложе разорвавшейся кисты может подвергаться инфицированию;
- при крупных кистозных образованиях можно столкнуться со сложностями при родах;
- при повышении температуры, происходит увеличение новообразования, гениталии начинают опухать. В некоторых случаях может произойти разрыв кисты с появлением трудно заживающей раны.
У новорожденных и при беременности
У новорожденных малышей при обнаружении врожденного образования осуществляют пункцию кисты, устраняя из опухоли жидкость. После осуществления аспирации в младенческом возрасте, практически всегда капсулы спадают, после чего зарастают и новообразование не рецидивирует.
У девочек старших возрастов киста во влагалище удаляется методом марсупиализации. Но если наблюдается сильное увеличение кисты гартнеровых канальцев, производится удаление способом радикальной лапароскопии. Операция осуществляется с вылущиванием.
Кистозное образование, развивающееся при беременности, не воздействует на вынашиваемый плод. Также оно не отображается на процессе родов, поэтому не потребуется производить срочное удаление опухоли. Если наблюдается киста крупных размеров, которая не позволяет полноценно перемещаться младенцу по родовому каналу, то врачи пунктируют опухоль, удаляя жидкость. Но наиболее часто используется способ марсупиализации.
Производя своевременное лечение, можно зачать, выносить и родить здорового ребенка.
Методы лечения
Полное удаление разрастающейся кисты осуществляется в том случае, если она достигла огромных размеров и причиняет сильную боль. Лечить кисту хирургическим путем специалисты решаются не всегда, поскольку в некоторых случаях такие образования исчезают самостоятельно. Врачи утверждают, что наросты небольших размеров не способны причинить вред. В том случае, если киста была удалена хирургическим путем, женщина должна регулярно проходить осмотр у лечащего врача, что позволит не допустить рецидивов.
Когда нарост нагнивает, врачи производят вскрытие опухоли, устраняют гнойные сгустки, дренируют образовавшуюся полость, после чего осуществляют процедуру вылущивания и накладывают швы.
Послеоперационный период
Послеоперационный период – это важный этап, во время которого соблюдаются все меры, позволяющие тканям полноценно восстанавливаться. Также на этом этапе решаются задачи, предупреждающие инфицирование. Для этого специалисты могут назначить употребление медицинских препаратов, антисептических свеч и т.д. Самостоятельно приобретать медикаменты, и употреблять лекарства без назначения врача, категорически запрещается.
Для того чтобы получить максимально положительные результаты в процессе восстановления, потребуется:
- отказаться от интимной близости и применения тампонов до момента полного заживления пораженных тканей;
- не поднимать тяжести, исключить любые домашние работы с нагрузками, а также отказаться от спортивных занятий;
- исключить употребление жирных блюд;
- не посещать баню, сауну, бассейн и даже не принимать горячие ванны;
- пополнить свой рацион витаминами и средствами, способствующими улучшению регенерации тканей (витамины В, Е, а также селена и мумие).
Народные способы
Приступать к использованию рецептов народной медицины при осуществлении лечения необходимо лишь с разрешения лечащего врача. Женщинам рекомендуется принимать специальные сидячие ванны, добавляя определенные виды средств в теплую воду. К таким компонентам относятся:
- Сульфат магния. Потребуется развести английскую соль (2 ст.л.) в тазу с небольшим количеством воды. Такие ванны принимают в утреннее, а также вечернее время. Длительность процедуры не более 20-ти минут. Курс составляет 5 дней. Можно продолжить процедуры до момента улучшения состояния.
- Уксус яблочный. Сидячая ванна готовится с применением данного ингредиента, взятого в количестве 250 мл. Разводится этот компонент в теплой воде. Чтобы уменьшить отек следует смочить в уксусе ватный диск и приложить его к опухоли на полчаса. Процедуры должны осуществляться дважды в день.
Киста, образовавшаяся во влагалище, может быть успешно вылечена при ответственном и внимательном отношении к своему здоровью. Придерживайтесь рекомендаций врача, и не предпринимайте самостоятельных шагов в лечении, что позволит избежать осложнений.
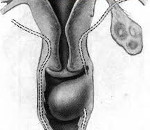
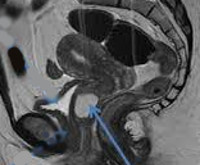
Киста гартнерова хода – это эмбриональное доброкачественное неопухолевое образование, чаще локализующееся в переднебоковой стенке влагалища. Обычно протекает бессимптомно, обнаруживается случайно в виде одиночных или множественных узлов размером 2-3 см (реже – 6 см и более). Наличие крупных кист может сопровождаться дискомфортом при мочеиспускании, диспареунией, являться препятствием для родов через естественные пути. Для установления диагноза применяется осмотр в гинекологическом кресле, ультрасонография. Неосложнённое бессимптомно протекающее заболевание не требует лечения. В иных случаях показана хирургическая операция – иссечение кисты.
МКБ-10
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение кисты гартнерова хода
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Киста гартнерова хода (мезонефральная киста влагалища), названного по имени датского анатома Гартнера, описавшего его в начале XIX века, представляет собой полость, образованную рудиментарными остатками мезонефрального (вольфова) протока и заполненную серозно-слизистой жидкостью. Однокамерные, реже многокамерные кисты располагаются под эпителием вагинальной стенки. Их рост не имеет пролиферативной природы и обусловлен лишь скоплением жидкости. Малигнизация регистрируется крайне редко. Гартнеров канал присутствует у четверти женщин, мезонефральные кисты образуются у 1% в любом возрасте, чаще выявляются в 20-40 лет.

Причины
Этиология заболевания изучена мало. Гартнеровы кисты являются дизонтогенетическими, происходящими из эмбрионального канала, не подвергшегося редукции. Само по себе незаращение остаточного вольфова протока патологией не считается и служит лишь фоном для развития кисты. Оно может быть обусловлено наследственной предрасположенностью, спонтанными мутациями, воздействием тератогенных факторов (ионизирующего излучения, приёма лекарственных препаратов) на организм матери во время беременности.
Даже при наличии рудиментарного протока киста присутствует не всегда, к патологии приводит скопление жидкости в просвете канала. В большинстве случаев каких-либо предпосылок выявить не удаётся. У 10% женщин болезнь носит семейный характер. Одной из основных причин возникновения объёмного образования считается травма стенок влагалища вследствие вагинальных родов, хирургических операций на влагалище, кольпоскопии. Поскольку развитие мезонефроса тесно связано с процессом нефрогенеза, киста гартнерова хода нередко сочетается с врождёнными пороками мочевыделительной системы – эктопией мочеточника, гипоплазией почки.
Патогенез
Эмбриональные остатки гартнеровых ходов образуются в антенатальном периоде в процессе формирования мочеполовой системы плода из вольфова протока. Этот проток представляет собой выводной канал первичной почки – первичный мочеточник. По мере развития эмбриона мезонефральный канал утрачивает свою первоначальную функцию, переходя у эмбриона мужского пола в канал придатка яичка, семявыводящий и семяизвергающий протоки. У эмбриона женского пола вольфов проток подвергается редукции, сохраняются лишь его рудиментарные остатки в виде придатков яичника – эпоофорона и параофорона.
У четверти новорождённых девочек сохраняется также дистальная часть мезонефрального протока – гартнеровы ходы, представляющие собой отрезки канала, проходящего через параметрий вдоль рёбер матки, проникающего в её ткани на уровне внутреннего зева, тянущегося продольно через шейку матки и переднебоковые стенки влагалища до его преддверия. Предполагается, что кистозное превращение этих протоков обусловлено повышением секреции их эпителия.
У одних больных кисты являются врождёнными, сформировавшимися ещё до рождения, у других жидкость в гартнеровых ходах скапливается на любом отрезке (чаще в репродуктивном возрасте) постнатального периода. Обычно образования локализованы вдоль стенок влагалища, изредка могут обнаруживаться в области параметрия. Рост гартнеровых кист происходит преимущественно в сторону просвета влагалища, не нарушая топографии соседних анатомических структур, но наличие крупных образований может приводить к смещению уретры.
Симптомы
У трёх четвертей пациенток заболевание протекает бессимптомно. В таких случаях небольшое, мягко- или тугоэластической консистенции овальное образование или их череда, расположенная по вертикальной линии на боковой стенке вагины, обнаруживаются самой женщиной или становятся случайной находкой врача при гинекологическом осмотре. Субъективные признаки начинают проявляться при достаточно крупном размере кисты или её воспалении.
Объёмные кисты гартнерова протока сопровождаются затруднением и болезненными ощущениями во время полового акта, дискомфортом при физической нагрузке, ходьбе, сидении. Кисты, расположенные в нижних отделах влагалища, могут выбухать наружу через половую щель. Если образование локализовано вблизи уретры, наблюдается болезненность мочеиспускания, частые позывы, ощущение неполного опорожнения мочевого пузыря. При нарушении целостности кистозной стенки происходит излитие из влагалища светло-жёлтой вязкой жидкости.
Осложнения
Основным осложнением мезонефральной кисты является её нагноение, обычно обусловленное травмой (в том числе ятрогенной) стенки, наличием инфекций мочеполовой сферы. При вовлечении в гнойный воспалительный процесс окружающих тканей может развиться параметрит, пельвиоперитонит, сепсис – состояния, представляющие угрозу для жизни, часто приводящие к образованию спаек в малого таза, вторичному бесплодию.
К тяжелейшим последствиям заболевания относится мочеполовой свищ, возникший в результате гнойного расплавления стенки уретры или её ранения в ходе хирургического иссечения кистозного образования. В единичных случаях эпителий гартнерова протока становится источником мезонефральной аденокарциномы влагалища и шейки матки, нередко поражающей не только взрослых женщин, но и девочек допубертатного возраста (3-12 лет).
Диагностика
Диагностика гартнеровых кист проводится гинекологом. Установление первичного диагноза не представляет особых затруднений ввиду мануальной и визуальной доступности патологического очага. Обязательные диагностические мероприятия включают клинический осмотр, ультрасонографию. Морфологическая верификация диагноза обычно производится после хирургического лечения.
- Клинический осмотр. Проводится пальцевое вагинальное исследование, осмотр в зеркалах (для адекватной визуализации средней и нижней третей влагалища применяются зеркала по Симсу или Отто). Гартнеровы кисты обычно обнаруживаются по боковым стенкам вагины в проекции одноимённых ходов. О доброкачественной природе образования свидетельствует его подвижность, чёткое отграничение от окружающих тканей.
- Ультразвуковое исследование. Оптимальным по точности, достоверности и доступности среди инструментальных методов диагностики объёмных образований является трансвагинальное УЗИ. К ультразвуковым признакам кисты относятся чёткие контуры, однородное гипоэхогенное содержимое полости, отсутствие сообщения с мочеиспускательным каналом.
Мезонефральную кисту следует дифференцировать с уретральным дивертикулом, первичными и метастатическими злокачественными новообразованиями влагалища, вагинальным эндометриозом. Крупные кисты, пролабирующие в половую щель, могут симулировать генитальный пролапс. Дифференциальный диагноз с другими кистозными образованиями (парамезонефральными, скинниевыми кистами) не представляет особой практической ценности.
Лечение кисты гартнерова хода
Лечение кист обычно проводится амбулаторно. При небольших образованиях без признаков инфицирования, не беспокоящих пациентку, ограничиваются выжидательной тактикой. К лечебным мероприятиям сразу приступают в случае объёмных кист, сопровождающихся болезненной симптоматикой, или при нагноении образований любого размера. При наличии урогенитальных инфекций предварительно показан курс антибиотикотерапии, местного лечения антисептиками.
Эффективных методов терапии заболевания не существует. Если ранее достаточно широко применялся метод склерозирования кистозной полости, заключающийся в её опорожнении с помощью прокола и введении склерозирующего раствора, то в современной гинекологии к консервативному лечению практически не прибегают ввиду высокой вероятности рецидивов, гнойных осложнений, сложности выполнения последующей хирургической операции при её необходимости.
Основным методом лечения гартнеровых кист является хирургическое вмешательство. Выполняется вылущивание кистозного образования вместе с капсулой. Операция проводится гинекологом, чаще всего под местной анестезией. Обычно пациентка в тот же день выписывается домой. В сложных случаях, при близком взаимоотношении кисты с мочевыводящими путями к лечению привлекается уролог или урогинеколог. Удалённый материал передаётся для гистологического исследования с целью исключения злокачественной неоплазии.
Прогноз и профилактика
Прогноз, как правило, благоприятный. У 75% больных патология без лечения никак не влияет на качество жизни и реализацию репродуктивной функции. После радикального оперативного вмешательства рецидивы наблюдаются лишь у трёх-пяти пациенток из ста. Во избежание осложнений больным с образованиями незначительных размеров показано наблюдение гинеколога. Крупные кисты подлежат своевременному хирургическому лечению с предварительной тщательной санацией влагалища, точным определением взаимоотношения кистозной полости с соседними анатомическими структурами средствами лучевой визуализации.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Параовариальная киста яичника при беременности опасна тем, что при неправильном врачебном наблюдении или вследствие диагностической ошибки может осложнится такими угрожающими для беременной женщины состояниями, как: перекрут ножки кисты, разрыв полости кистозного образования, нагноение, приводящие к развитию острого живота.
Она встречается в любом возрасте и может привести к деформации фаллопиевой трубы. Данный вид кист отличается достаточно медленным ростом и не склонна к озлокачествлению.

[1], [2], [3], [4]
Код по МКБ-10
Причины параовариальной кисты при беременности
Причина развития параовариальной кисты при беременности – неправильное развитие канальцев придатков вследствие плохой экологии или употребления матерью лекарств, стрессы. Из-за этого в придатках формируется полость – параовариальная киста, изнутри покрытая плоским эпителием и содержащая жидкость с большим количеством муцинозного вещества. Кровоснабжение кисты обеспечивают сосуды маточной трубы и стенки кисты. Также очень редко параовариальная киста возникает из-за нарушения гормональной регуляции в любом возрасте со стороны гипоталамуса и щитовидной железы.
Ее развитие может ускорить приемы теплой ванны, долгое нахождение под солнцем, злоупотреблением соляриями, аборты, хронические воспаления придатков матки, заболевания эндокринных органов, в особенности щитовидных желез (тиреотоксикоз, гипотиреоз), ЗППП.
Параовариальная киста при беременности возникает, как полостное образование из придатка яичника.
Часто впервые киста обнаруживается в молодом возрасте. Провоцируют их рост эндокринные болезни и раннее половое развитие.

[5], [6], [7], [8], [9], [10]
Симптомы параовариальной кисты при беременности
Стенки кисты тонкие, малоподвижные, такие кисты никак себя не проявляют до тех пор, пока не перекрутятся или не разорвутся. Внутри киста наполнена прозрачной жидкостью. Начинаются все осложнения с запоров и расстройства мочеиспускания, иногда увеличивается живот. Затем появляются ноющие боли внизу живота, отдающие в поясницу, мажущие кровянистые влагалищные выделения, аномальные кровотечения, которые очень пугают беременных, но на самом деле не являются признаком угрозы прерывания, а симптомом параовариальной кисты яичника.
Бессимптомная небольшая параовариальная киста при беременности лечения не требует. Если она обнаружена во время беременности и никак не беспокоит, ее наблюдают. Если она беспокоит, после родов делают операцию по ее вылущиванию во время лапароскопии. Роды ведут осторожно, стараясь резко не менять позу.
Разрыв кисты всегда сопровождается тошнотой, рвотой, высокой температурой, кровотечением. Кожные покровы становятся бледными, наблюдается тахикардия и аритмия, болезненность при пальпации, задержка газов и стула, частые позывы на мочеиспускание, понос.
При перекруте кисты могут ущемиться сосуды и возникнуть некроз. Далее развивается шок от сильной боли, не поддающейся купирования с помощью обезболивающих лекарственных средств. Женщина может погибнуть. Чаще всего смещение кисты и перекрут бывают при занятиях спортом и интенсивной работе по дому.
Нагноение параовариальной кисты возникает вследствие распространения инфекционного процесса внутрь полости кистозного образования. Симптомы данного осложнения проявляются признаками общей интоксикации, болями внизу живота и появление признаков перитонита.

[11], [12], [13]
Параовариальная киста слева при беременности располагается в связках, между яичниками и маткой, с одной стороны. Она вызывает боль внизу живота слева, поскольку во время беременности может растягиваться. Врачи рекомендуют удалять параовариальные кисты на этапе планирования беременности. Крупные кисты во время беременности могут перекрутиться и разорваться. Если киста, обнаруженная во время беременности, больше 6 см, с мутным содержимым, воспаленная, ее рекомендуют удалить.
Способов лечения кисты, кроме операции, нет. Риск рецидива кисты равен нулю. Она также никогда не перерождается в рак.
Женщины с параовариальными кистами находятся на диспансерном учете. Но врачи успокаивают: прямого негативного влияния на течение беременности параовариальная киста оказать не может. Важно не допустить ее осложнений. С кистой небольшого размера вы сможете доходить беременность, но большую кисту лучше все же удалить в середине беременности, когда наркоз не оказывает такого губительного действия на плод, как на ранних сроках беременности.
Параовариальная киста справа при беременности обнаруживается у 5% женщин. Если у вас обнаружили параовариальную кисту, воздержитесь от загорания на солнце и посещения солярия. В случае интенсивного роста, на 4 мес беременности кисту можно удалить, не причинив вреда ребенку. Боли внизу живота и пояснице справа – прямые показания для удаления кисты с помощью лапароскопической операции. После нее не остается следов, она не требует общего наркоза, если не было разрыва кисты и вытекания ее содержимого в брюшную полость.
Диагностика параовариальной кисты при беременности
Параовариальная киста при беременности обнаруживается на УЗИ или при гинекологическом осмотре в кресле. Обычно параовариальная киста обнаруживается только с одной стороны. Очень редко бывают поражены оба яичника.
Известны случаи самостоятельного рассасывания небольших параовариальных кист, но они очень редки.
Иногда бывает, что параовариальную кисту неквалифицированный узист может спутать с опухолью.

[14], [15], [16], [17], [18]
К кому обратиться?
Лечение параовариальной кисты при беременности
В большинстве случаев лечение параовариальной кисты при бременности проводится с помощью лапароскопической операции. Лапароскопия – щадящая операция, надрез делают над лобком. 90% операций в гинекологии выполняются лапароскопически, путем введения микроинструментов через крошечные надрезы: стерилизация путем перевязки труб, удаление яичника, полипов, матки, восстановление проходимости труб, лечение эндометриоза и др. Проводится обработка операционного поля, и врач делает несколько надрезов размером не больше 7 мм. Брюшную полость наполняют углекислым газом, и передняя брюшная стенка поднимается над внутренними органами, облегчая доступ. Изображение подается на экран. Использование тепловых и лазерных коагуляторов уменьшает кровопотерю. Короткий период реабилитации и кожа без рубцов, менее выраженный болевой синдром, значительное снижение вероятности появления спаек, минимальные нарушения кровоснабжения тканей – неоспоримые преимущества лапароскопической техники по сравнению с открытым доступом. Если операцию делают днем, вечером женщина уже самостоятельно ходит. Работоспособность восстанавливается через 2 недели.
Рядом с параовариальной кистой находится маточная труба, она прилегает к ней почти вплотную. Поэтому важно не ранить ее. Повреждение маточной трубы приводит к бесплодию. Поэтому лапароскопический доступ предпочтительней. После такой операции всегда удается достичь полного выздоровления и не бывает рецидивов. Кровоснабжение трубы и яичника не повреждается, так что вы спокойно сможете забеременеть еще.
Дополнительно о лечении
Профилактика параовариальной кисты при беременности
Параовариальная киста при беременности никак не может быть предупреждена – она формируется еще в утробе матери. Но вот обнаружить уже имеющуюся кисту может только гинекологический осмотр в кресле или УЗИ.
Необходимо отметить, что во избежания осложнений и предотвращения оперативного вмешательства параовариальная киста при беременности требует динамического наблюдения.

-
2 минут на чтение

Во время беременности иммунная система заметно ослабевает и вероятность появления заболеваний заметно увеличивается. Киста яичников – одна из самых распространенных патологий за период вынашивания плода. Развивается вследствие уменьшения в организме гормона прогестерона.
- Влияет ли киста яичника на развитие плода
- Небольшая опухоль
- Рост опухоли
- Можно ли рожать
- Когда лучше проводить лечение
- Какие осложнения могут возникнуть
Влияет ли киста яичника на развитие плода
Беременность и любой вид кисты яичников могут абсолютно спокойно существовать вместе, так как данный вид новообразования не влияет на гормональный фон. Требует серьезного лечения, если начнет расти. Осложнения возникают во время увеличения до 6 и более сантиметров.
Часто рассасывается в первом триместре, поскольку имеет небольшие размеры до 1,5 см. Обычно такое образование полностью исчезает до 20 недели. На протяжении всей беременности за пациентками с кистой ведется наблюдение. Проводится постоянный УЗИ-мониторинг и применяется медикаментозное лечение
Растущие опухоли считаются самыми опасными, потому что достигают размеров до 25 см. Во время роста плода матка увеличивается и давит на образование, от этого могут быть следующие последствия:
- образование разорвется;
- перекрутится сосудистая ножка кисты.
Киста яичников влияет на развитие беременности, становится причиной ее замирания или способствует выкидышу. Однако, при болях, локализованных в нижней части живота, тошноте, лихорадке, учащении пульса, влагалищных кровотечениях, нужно срочно обратиться к лечащему врачу.
Можно ли рожать
Точные прогнозы по поводу того, можно ли рожать с кистой яичника, даст специалист. Все зависит от здоровья пациентки, размера образования, скорости развития. При родах опухоль может разорваться и появится угроза попадания инфекции в организм с последующими осложнениями.
Если даны рекомендации по удалению, то операцию проводят на втором триместре, когда сформирована плацента. Также проводится кесарево сечение, в этом случае родить естественным путем не получится.
Во время протекания беременности существует большое количество нюансов лечения, возможно прерывание. Всем женщинам, планирующим зачатие, необходимо лечить заболевания и проходить все необходимые обследования на стадии планирования беременности.
Рабочая практика у всех врачей разная, поэтому один может сказать, что случай тяжелый и требуется срочное удаление, а другой пропишет медикаментозное лечение.
Какие осложнения могут возникнуть
Осложнения после операции:
- неприятные ощущения в области швов;
- воспалительные процессы;
- аллергическая реакция на медикаменты.
Пациентка в любом случае должна быть осведомлена о возможных последствиях, чтобы избежать осложнений. Потребуется строго соблюдать все условия программы лечения и постоянно наблюдаться в медицинском центре.
Не исключен момент разрастания образования. В данном случае яичник удаляют полностью или частично. Возможность зачатия с одним яичником возможна. Но для этого потребуется постоянное наблюдение у врача и медикаментозное лечение.
Образование, обнаруженное во время беременности, стоит начать лечить немедленно. Если киста не разрастается, то высока вероятность рассасывания. Но если увеличивается, то могут начаться осложнения. В худшем случае патология приведет к болезненным ощущениям в области живота, головным болям, тошноте и выкидышу.
Читайте также:

