Риск развития рака молочной железы при мастопатии
Целый цикл статей мы решили посвятить раку молочной железы (РМЖ) неспроста. Специалисты обеспокоены тем, что данный вид женской онкологии начинает выбиваться в лидеры среди остальных видов рака. В мире ежегодно фиксируются до одного миллиона новых случаев. Патология составляет от 22 до 30% от всех случаев онкологических заболеваний среди женщин России, Европы и США. За последние два десятка лет в нашей стране заболеваемость раком молочной железы выросла на 70%, а новых случаев ежегодно регистрируется до 45 тысяч.
Мастопатия
Опухоль представляет собой гиперплазию, то есть разрастание тканей. Клетки тканей перестают поддаваться контролю со стороны организма, начинают развиваться по собственным законам и обладают свойством передавать потомству вновь приобретенные свойства. Доброкачественные новообразования отличаются своей деликатностью, а злокачественные – агрессивностью. Первые лишь раздвигают и сжимают окружающие ткани, в то время как последние прорастают в них и действуют разрушительно.
Клиническая картина развития РМЖ
Мастопатия может коснуться женщины уже в возрасте 20-30 лет. Как правило, начальная стадия развития опухоли диагностируется случайно. При пальпации груди можно нащупать безболезненные твердые образования. За неделю до месячных при регулярном цикле, когда молочная железа набухает, прощупываемая ткань становится более плотной и чувствительной при надавливании.
Вторая фаза развития отличается постоянным характером болевого синдрома. В третьей – боль носит менее интенсивный и непостоянный характер, однако пальпироваться могут несколько кистозных образований.
Факторы риска развития РМЖ
Развитие начальной стадии рака мастопатии объясняется множеством теорий, поэтому однозначного алгоритма терапии заболевания не существует. Специалисты уже продолжительное время изучают факторы развития мастопатии. Среди них выделяют множество внутренних и внешних причин, повышающих риск возникновения патологии. Все они индивидуальны и среди них выделяют:
Перечисленные факторы очень разнообразны. То есть понять природу развития раковых клеток сложно. Толчок могут дать как гормональные сбои в организме или наследственность, так и неправильный образ жизни. В большинстве случаев к тому же умалчиваются или просто не диагностируются скрытые причины такие, например, как паразитарные заражения.
Механизм развития мастопатии
Так как молочные железы гормонозависимы, на них отражаются любые сбои в деятельности эндокринной системы, на которую со своей стороны могут повлиять множественные факторы. Они же провоцируют в организме другие нарушения, которые опять же негативно влияют на гормональный баланс.
Другая ситуация: в случае постоянного стресса организм вырабатывает излишек кортизола, который провоцирует нарушение инсулинового баланса и соответственно подавляет деятельность щитовидной железы, угнетая иммунную систему. Все эти факторы опять же приводят нас к тому, что в организме возникает благоприятная обстановка для активизации паразитов. Стресс в данном случае играет роль спускового крючка, запускающего известный механизм.
В следующей статье из цикла РМЖ мы подробно рассмотрим фактор влияния гормонов и инсулина на развитие мастопатии. Именно они могут дать некоторую определенность в плане развития патологии, ее профилактики и терапии.
По статистическим данным, порядка половины пациентов маммологов-онкологов болеют мастопатией – патологией тканей молочной железы. При гистологическом обследовании (анализе клеток и тканей железы), либо хирургическом вмешательстве с целью удаления злокачественной опухоли часто обнаруживаются проявления мастопатии. Такое явление объясняется тем, что риски возникновения рака и мастопатии одинаковы. Раньше, лет 50–30 назад, это давало врачам повод считать мастопатию предраковым состоянием молочной железы.
Однако по данным современным медицинским данным мастопатию нельзя считать ни предраком, ни стадией онкологического заболевания. Предраковое состояние диагностируется у пациентки только посредством секторальной резекции либо пункции молочной железы: так возможно обнаружение атипичной гиперплазии (нетипичного разрастания) эпителия, либо злокачественное новообразование, при котором не происходит прорастания опухоли в соседние ткани.
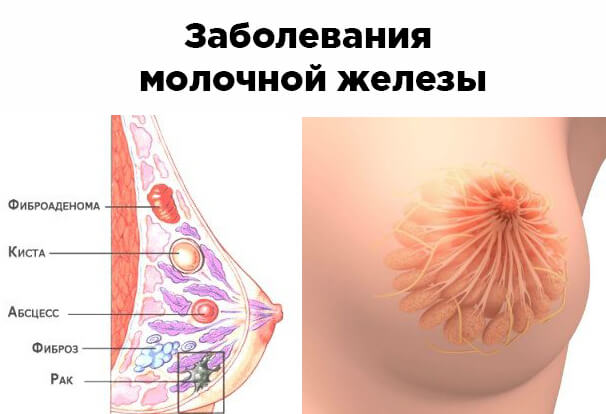
Несмотря на то, что мастопатия и рак не являются ни формами, ни причинами друг друга, одно заболевание нередко сопровождает другое, поскольку имеются общие факторы развития.
В структуре онкологических заболеваний в России рак молочной железы является наиболее частой причиной смерти среди женщин. С каждым годом количество заболевших растёт на приблизительно 45 000 – то есть 4%. Средний срок жизни после обнаружения опухоли – 5 лет, и это относится только к 55% пациенток. Мастопатия же выявляется у 50–60% всех женщин нашей страны.
Главные факторы риска возникновения онкологии груди
- Предрасположенность на генетическом уровне.
Если в семейном анамнезе значатся диагностированные случаи развития онкологических опухолей молочной железы, это существенно увеличивает вероятность возникновения заболевания у остальных родственников.
В медицинской истории известен целый ряд случаев семейных форм онкологии, когда все женщины, являющиеся кровными родственницами, страдают от одной формы рака молочной железы. Новейшие исследования в этой области показывают, что у носителей гена BRCA, главной причины возникновения рака груди, заболевание в 90 % случаев диагностируется до достижения ими возраста 70 лет.
- Особенности развития репродуктивной системы.
В данном случае речь идёт о ранних месячных (до 11 лет), отсутствие либо 1-2 беременностей и родов, поздние первые роды (после 30 лет), короткий период кормления грудью, диагностированное бесплодие, неоднократные аборты, наступление менопаузы в позднем возрасте (после 55 лет).
- Гормональный баланс.
Расстройство уровня половых гормонов – сбой менструального цикла, воспалительные заболевания придатков, фибромиома матки, киста яичников, эндометриоз, также гормонов щитовидной железы – нарушение обмена веществ, сахарный диабет, ожирение, болезни печени, может спровоцировать появление злокачественных новообразований.
- Образ и условия жизни.
Существует ряд факторов, которые по силу регулировать самой женщине: питание (необходимо большое количество пищевых волокон, фруктов и овощей, также нужно сократить в рационе животные белки и жиры, алкоголь), стрессовая обстановка (нужно избавиться от преобладания негатива, а также стабилизировать режим работы и отдыха).
Всё это в одинаковой степени имеет значение как для онкологических заболеваний, так и для мастопатии: основой этим заболеваниям служит гиперэстрогения – долговременный избыточный уровень эстрогенов в женском организме, приводящий к нарушениям и расстройствам нормального функционирования молочной железы.
Связь мастопатии и рака очевидна – пациентки с мастопатией заболевают в 1,5–1,8 раз чаще, но следует помнить, что протекание каждой болезни у разных людей различается и риски развития онкологии можно оценить только после исследования морфологической картины.
Как связана мастопатия с раком груди
- Существуют общие факторы возникновения мастопатии и злокачественных опухолей. Они не идентичны: для рака критически важное значение имеет генетическая предрасположенность (ген BRCA), которая прямого влияния на развитие мастопатии не оказывает.
- Возникновению обоих заболеваний предшествует гиперэстрогения (уровень эстрогена долго удерживается на высоком уровне).
- Часто случается, что в ткани молочной железы выявляется не только онкообразование, но и проявления фиброзно-кистозной болезни.
- Большое число пациенток с раком груди ранее страдали от мастопатии.

Эти выводы не показывают зависимость заболеваний, лишь корреляцию, которая требует тщательного наблюдения за течением каждой из болезней – так можно проводить профилактику онкологии и более раннюю её диагностику. Это имеет ключевое значение в вопросе излечения и выживания.
Однако медицинская практика такова, что отсутствие технических средств и организационные расходы не позволяют развивать вопрос на практическом уровне, оставляя его предметом для научных и медицинских дискуссий.

Давайте разберемся: как поддержать здоровье груди и можно ли выявить рак молочной железы как можно раньше? Помогут нам в этом Ирина Васильева, руководитель Центра маммологии Европейского медицинского центра, и Юлия Мандельблат, руководитель Клиники онкологии и гематологии Европейского медицинского центра.
К доброкачественным заболеваниям молочной железы относят фиброаденомы, кисты, липомы. Такого рода заболевания не требуют пристального наблюдения. Их важно обнаружить, охарактеризовать, верифицировать их доброкачественность с помощью дополнительных методов исследования, включая биопсию, которая выполняется с помощью специального инструмента опытными, хорошо обученными специалистами. Это не сложно и не больно, об этом нужно помнить. Это позволяет избежать дополнительных наблюдений, диагноз ставится точно и один раз.
Все остальные заболевания относятся к злокачественным, о которых надо говорить во всеуслышание. Борьба ведется в двух направлениях: как профилактика, так и апробированные методы лечения, в частности хирургия, химиотерапевтическое и лучевое лечение.
Что вызывает рак груди?
Рак молочной железы — тема очень актуальная на сегодняшний день, и, к сожалению, она будет актуальна еще очень долгое время.
Скрининг рака молочной железы, по широким популяционным исследованиям, выявил, что регулярная диагностика снижает смертность от рака молочной железы на 30%. Надо согласиться с тем, что на настоящий момент это единственный действенный способ сохранить жизнь. Даже если рак выявлен, то его раннее обнаружение и малый объем позволяют говорить о благоприятном прогнозе на полное выздоровление.
Что должно насторожить
- Выделения из соска
- Визуальное изменение соска
- Покраснение кожи
- Образование уплотнения (комочка) — особенно в случае, если такое уплотнение наблюдается в одной груди
Можно ли найти самостоятельно?
Какое обследование необходимо?
Женщинам старше 40 лет рекомендуется проходить ежегодное маммологическое обследование в профилактических целях. Как оно проводится?
В рамках визита к маммологу врач осмотрит и пропальпирует молочные железы и назначит маммографию.

Каждый сам за себя
Кроме регулярного посещения специалистов для предотвращения рака груди необходимо, как бы банально это ни звучало, вести здоровый образ жизни. Регулярные занятия спортом рекомендованы как профилактика всех видов рака и многих других заболеваний.
Особенно рекомендованы женщинам не силовые, а кардионагрузки: ходьба, пробежки, танцы, аэробика, плавание. Также необходимо наладить сбалансированное питание, отказаться от вредных привычек и наслаждаться жизнью! Пусть научно это и не доказано, но мы‑то знаем: люди, которые занимаются любимым делом, окружены приятными людьми и любят посмеяться, живут дольше и болеют меньше.
Поэтому, чтобы не жить с мыслями о раке груди, мы рекомендуем отметить в календаре день, когда вы запишетесь на консультацию к маммологу, и оставить все остальные дни на счастливую, насыщенную жизнь с уверенностью в том, что со здоровьем у вас все в порядке.
В цифрах
Риск развития мастопатии и рака молочной железы возрастает при наличии следующих факторов:
11 лет и ранее — если менструация начинается в этот период, ее считают ранней, и это один из факторов, предшествующих развитию мастопатии.
1 беременность и роды или их отсутствие. Чем больше женщина рожает и кормит грудью, тем меньше шанс заболеть мастопатией и раком груди.
50 лет и старше — период наступления менопаузы. Такая менопауза называется поздней и также является фактором риска развития болезней молочной железы.
30 лет и старше — если роды пришлись на поздний возраст, риск заболеваний возрастает.
Топ-3 раковых заболеваний
Самые распространенные раковые заболевания — это рак груди у женщин, рак простаты у мужчин и рак легких у представителей обоих полов.
Для профилактики рака груди необходимы: регулярное посещение маммолога, УЗИ или маммография молочных желез, здоровый образ жизни.
Для профилактики рака простаты необходимо: регулярное посещение уролога, трансректальное УЗИ, анализ крови на ПСА (простатспецифический антиген), здоровый образ жизни, который, кроме всего прочего, подразумевает регулярный секс с одним и тем же партнером.
Для профилактики рака легких необходимо: регулярно заглядывать к терапевту, не реже раза в год делать флюорографию или рентген легких, не курить.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.

Читайте в новом номере
В обзорной статье рассматриваются взаимосвязь этиологии и факторов риска мастопатии и рака молочной железы (РМЖ), патогенез мастопатии в связи с повышением риска РМЖ, оценка риска РМЖ у больных мастопатией; патогенетическое лечение мастопатии, направленное на профилактику РМЖ; применение лекарственного препарата Мамоклам ® для лечения мастопатии и профилактики РМЖ. Мастопатия и РМЖ имеют общую этиологию, большинство факторов риска являются одинаковыми для мастопатии и РМЖ. Множественные факторы риска нарушают гормональный баланс в организме женщины, вызывают гиперэстрогению и гиперпролиферацию эпителия в ткани молочной железы (МЖ), что приводит к развитию мастопатии, а при наличии врожденных или приобретенных повреждений генов мастопатия повышает риск РМЖ. Решающим в оценке степени риска РМЖ у больных мастопатией является морфологическое исследование ткани МЖ, полученной при биопсии. Риск РМЖ не повышается или является минимальным при непролиферативных формах мастопатии и существенно повышается при пролиферативной мастопатии и предраковых изменениях, таких как атипическая гиперплазия и карцинома in situ. Мамоклам ® — негормональный лекарственный препарат, действующим веществом которого является органически связанный йод. Мамоклам ® — эффективный и безопасный препарат для патогенетического лечения мастопатии, при длительном применении снижающий риск разви-тия РМЖ.
Ключевые слова: мастопатия, рак молочной железы, факторы риска, этиология, патогенез, предраковые изменения, профилактика, лечение мастопатии, Мамоклам.
Для цитирования: Беспалов В.Г. Патогенетическое лечение мастопатии и профилактика рака молочной железы. РМЖ. Мать и дитя. 2018;2:141-147. DOI: 10.32364/2618-8430-2018-1-2-141-147.
Pathogenetic treatment of mastopathy and prevention of breast cancer
V.G. Bespalov
N.N. Petrov National Medical Research Center of Oncology of the Russian Ministry of Health, Saint Petersburg, Russian Federation
The review article discusses the relationship between an etiology and risk factors for benign breast disease (BBD) and breast cancer (BC), the pathogenesis of BBD due to an increased risk of BC, a risk assessment of BC in patients with BBD; pathogenetic treatment of BBD, aimed at preventing BC; an application of the drug Mamoclam ® for the treatment of BBD and prevention of BC. BBD and BC have a common etiology and most risk factors are the same for both pathologies. Multiple risk factors disrupt the hormonal balance in a woman’s body, cause hyperestrogenism and epithelium hyperproliferation in the mammary tissue, which leads to the development of BBD, and in the presence of congenital or acquired gene damage, BBD increases the risk of BC. Crucial in assessing the risk degree of BC in patients with BBD is a morphological study of the mammary tissue obtained by biopsy. The risk of BC does not increase or is minimal with non-proliferative forms of BBD and increases significantly with proliferative BBD and precancerous lesions, such as atypical hyperplasia and carcinoma in situ. Mamoclam ® is a non-hormonal drug containing organically bound iodine as an active substance. Mamoclam ® is effective and safe drug for the pathogenetic treatment of BBD, with prolonged use reduces the risk of BC.
Key words: benign breast disease, breast cancer, risk factors, etiology, pathogenesis, precancerous lesions, prevention, treatment of benign breast disease, Mamoclam.
For citation: Bespalov V.G. Pathogenetic treatment of mastopathy and prevention of breast cancer. Russian Journal of Woman and Child Health. 2018;1(2):141–147.
В обзорной статье рассматриваются взаимосвязь этиологии, патогенеза и факторов риска мастопатии и рака молочной железы (РМЖ), патогенетическое лечение мастопатии, направленное на профилактику РМЖ.

Мастопатию и РМЖ можно отнести к так называемым болезням цивилизации. Стандартизованная заболеваемость РМЖ на 100 тыс. женщин в Северной Америке, Северной Европе, Западной Европе и Австралии составляет соответственно 84,8, 90,1, 92,6 и 94,2, тогда как в Южно-Центральной Азии, Средней Африке, Центральной Америке и Восточной Азии — соответственно 25,9, 27,9, 38,3 и 39,2 [9]. В странах с высоким уровнем заболеваемости РМЖ более высока и распространенность мастопатии. В России РМЖ занимает первое место в структуре онкологической заболеваемости и смертности женщин, заболеваемость РМЖ неуклонно растет. В 2017 г. в России зарегистрировано 70 569 новых случаев РМЖ, что составило 21,1% в структуре онкологической заболеваемости женщин; стандартизованный показатель заболеваемости РМЖ составил 51,95 на 100 тыс. женщин, за 10 лет данный показатель вырос на 22,68% (рост на 2,02% в год) [10]. При этом мастопатия имеется у 50–60% российских женщин [1]. Главной причиной столь широкой распространенности мастопатии и РМЖ в экономически развитых странах является изменение акушерского портрета женщины. Если до середины ХХ в. менархе у девочек наступало примерно в 17 лет, а менопауза у женщин — в 40 лет, то сейчас — соответственно в 12–14 и 50–52 года. Если ранее женщины часто рожали и длительно кормили грудью, то сегодня большинство женщин рожают 1–2 детей. В результате период репродуктивного возраста женщины увеличился в 2 раза — в среднем с 20 до 40 лет, а количество менструальных циклов на протяжении жизни выросло в 4 раза — в среднем со 100 до 400; современная женщина испытывает значительно более длительное воздействие эстрогенов [11].
Существуют 4 группы доказательств связи мастопатии с РМЖ:
у мастопатии и РМЖ общие факторы риска;
патогенез мастопатии и РМЖ имеет общие черты, ключевую роль играют гиперэстрогения и гиперпролиферация протокового и долькового эпителия МЖ;
при мастэктомии по поводу РМЖ в окружающей ткани часто обнаруживаются морфологические проявления мастопатии и предраковые изменения;
в эпидемиологических исследованиях у больных РМЖ доказана связь с предшествующей мастопатией [12].
Мастопатия и РМЖ имеют общие факторы риска. Патогенез мастопатии и РМЖ имеет общие черты, ключевую роль играет гиперпролиферация протокового и долькового эпителия в результате гиперэстрогении. Метаанализ эпидемиологических исследований показал, что у пациенток с пролиферативными формами мастопатии и предраковыми изменениями существенно повышается риск РМЖ. Патогенетическое лечение мастопатии снижает риск РМЖ. Мамоклам ® — лекарственный препарат для патогенетического лечения мастопатии с клинической эффективностью более 90%. Это негормональный препарат растительного происхождения, имеет благоприятный профиль безопасности, может применяться в течение длительного времени, подавляет гиперпролиферацию эпителия МЖ, приводит к регрессии кист в ткани МЖ, уменьшает маммографическую плотность и, следовательно, не только улучшает качество жизни больных мастопатией, но и снижает риск РМЖ.
Только для зарегистрированных пользователей

С таким явлением как мастопатия знакома каждая вторая-третья женщина. Мастопатия возникает под влиянием гормонов и проявляется набуханием и болями, ощущениями тяжести в области молочных желез. Этой проблеме подвержено женское население любого возраста, и все-таки чаще она возникает у женщин от 30 лет.
Формы мастопатии

Специалисты подразделяют мастопатию на формы:
- инволютивная – разрастание жирового слоя;
- диффузная – увеличение соединительной ткани;
- кистозная – появление кист, заполненных жидкостью;
- узловая – поражение тканей груди;
- фиброзно-кистозная – преобладание железистой ткани и наличие кист;
- фиброаденома – возникновение подвижного уплотнения.
Инволютивная форма связана с гормональным фоном и чаще проявляется у женщин после 35 лет. При уменьшении выработки организмом женских гормонов происходит замещение железистой ткани молочной железы на жировую. Нередко эта форма заболевания сопровождается болями и ощущением тяжести в грудных железах. Отличить этот вид мастопатии от других с помощью обычного осмотра довольно сложно. Диагноз ставят только после такого исследования, как маммография.
Наиболее активно процесс инволюции происходит в нижней и внутренней области молочной железы. Чаще железа уменьшается в объеме. Гораздо реже грудь значительно увеличивается за счет полного замещения тканей на жировую, что сопровождается истончением кожного покрова.
Для лечения инволютивной мастопатии назначают препараты, замещающие женские гормоны. Они нормализуют гормональный фон пациентки. Также показан прием витаминов С и Е.
Диффузная и кистозная мастопатия

Эта форма мастопатии связана с уменьшением выработки прогестерона и повышением уровня эстрогена. Соединительная ткань молочной железы резко разрастается. Женщина начинает ощущать болезненность, которая нередко отдает в другие участки тела. В груди иногда могут определяться узлы, возможны выделения. После наступления менструации чаще всего эти симптомы немного уменьшаются. При прогрессировании заболевания боли перестают зависеть от цикла и становятся хроническими. Нередко сопутствуют такие симптомы как усталость, нарушение цикла, нервозность, иссушение кожи.
Лечение диффузной патологии грудных желез предполагает нормализацию баланса гормонов, физиолечение, прием витаминов.
Для кистозной мастопатии характерно появление доброкачественных образований – кист. Внутри они содержат жидкость. Область молочной железы, где возникли кисты, обычно болезненна. Чем больше образование сдавливает близлежащие ткани, тем более болезненной становится грудная железа. Наблюдаются выделения из соска. При застое в груди начинается отечность, к которой присоединяется инфекция. Тогда выделения становятся гнойными.
Опасность заболевания состоит в том, что возможен разрыв кисты и инфекционное осложнение.
Узловая мастопатия

Узловая мастопатия является доброкачественным заболеванием с появлением узлов и кист. Узлы нередко болезненны и сопровождаются изменениями строения тканей. Развивается дольчатость, плотные тяжи. Патология может быть односторонней или двусторонней. Причиной, как и у других форм мастопатии, является гормональный дисбаланс. Болезненность в тканях молочной железы обычно возникает перед менструацией. Узловую мастопатия важно отличить от злокачественной патологии.
Как правило, узлы убираются оперативным путем. Множественные образования являются показанием для полной резекции молочной железы.
Фиброзно-кистозная мастопатия и фиброаденома
Эта форма заболевания грудных желез встречается у половины женского населения старше 30 лет. Заболевание доброкачественное, связано с появлением области уплотненной соединительной ткани, иногда появляются кисты. В начальной стадии мастопатия себя практически не проявляет. С прогрессированием заболевания развивается болезненность в момент пальпации. 
В климактерическом периоде болезнь грудных желез может регрессировать. К развитию фиброзно-кистозной формы заболевания может привести дисфункция органов малого таза, прием гормонов, аборты, сахарный диабет.
Фиброаденома – опухоль доброкачественного характера, имеющая округлый вид. Образование подвижно и не имеет связи с кожей. Размер может варьировать от 0,2 до 7 см. Заболевание можно дифференцировать только с помощью биопсии. Опухоль лечиться всегда оперативно. При маленьком размере иногда назначают консервативную терапию. Если образование не рассасывается, показана хирургическая операция.
По медицинским данным, опухоль может перерождаться в злокачественную без особых причин. Особенно это относится к листовидной фиброаденоме. Перерождению могут способствовать гормональные всплески, происходящие во время беременности. Вопрос об удалении фиброаденомы решается индивидуально.
Риск развития рака

Диффузная форма заболевания груди требует регулярного наблюдения у маммолога. Она обычно не является угрозой для жизни. При отсутствии лечения диффузный вид может перейти в узловую мастопатию, которая под влиянием определенных факторов может перерасти в злокачественную болезнь.
К сожалению, при узловой мастопатии риск возникновения измененных клеток злокачественного характера значительно повышается. Также есть вероятность перерождения тканей при наличии в грудной железе кистозных образований. Известны случаи, когда рак развивался внутри кист. Для того чтобы предотвратить возникновение такого процесса, используют метод диагностирования выстилки капсулы кисты.
При фиброаденоме малого размера (до 1 см), которую обычно не убирают, риск появления онкологии очень мал. Очень высок риск развития рака при внутрипротоковых папилломах молочной железы. Это очень мелкие доброкачественные образования, возникающие в млечных протоках. Их невозможно прощупать, они безболезненны. Симптомами могут быть лишь выделения из соска без цвета или с примесью крови. 
Диагностика проводится на основе цитологического анализа и маммографии. К внутрипротоковым папилломам приводят вирус папилломы, а также наследственный фактор.
Далеко не все формы мастопатии могут перерождаться в рак. В любом случае, при наличии каких-либо изменений в тканях молочной железы следует проходить осмотры не только у маммолога, но и гинеколога. Важно не пропустить такие симптомы, как появление асимметрии грудных желез, изменение цвета кожных покровов молочной железы, формы соска, наличие выделений из него. Стоит ежемесячно обследовать свою грудь на наличие уплотнений, узелков. При начальной стадии онкологии груди заболевание излечивается в большинстве случаев.
В статье рассматривается проблема мастопатии и риска рака молочной железы (РМЖ) с позиции трех специалистов: акушера-гинеколога, гинеколога-эндокринолога и онколога.
Представлены данные об эпидемиологии мастопатии и РМЖ, популяционные риски развития РМЖ, причины, предрасполагающие к мастопатии, и факторы риска РМЖ. Обсуждаются понятия мастопатии и масталгии. Подробно описаны клиническая симптоматика, методы физикального осмотра пациенток с нераковыми заболеваниями молочных желез (МЖ), включающие пальпацию МЖ и регионарных лимфоузлов. Представлены правила маммологического скрининга, предложенные Международной ассоциацией специалистов репродуктивной медицины. Среди инструментальных методов диагностики используются маммография, УЗИ, пункции узловых образований и подозрительных участков и цитологическое исследование пунктата.
Особое внимание уделено нарушениям гормонального баланса, поскольку МЖ является не только органом-мишенью для большого количества гормонов (в первую очередь половых) и факторов роста, но и местом локального биосинтеза и метаболизма половых гормонов.
В статье объяснена важность морфологического исследования ткани МЖ у женщин с подозрением на РМЖ и приведены примеры гистологических картин предраковых состояний. Описаны механизмы действия патогенетической терапии с приведением в качестве примеров некоторых лекарственных препаратов.
Ключевые слова: мастопатия, рак молочной железы, постменопауза, гиперэстрогенемия, Мамоклам.
Для цитирования: Керчелаева С.Б., Сметник А.А., Беспалов В.Г. Мастопатия и профилактика рака молочной железы как междисциплинарная проблема // РМЖ. 2016. № 15. С. 1018–1025.
Для цитирования: Керчелаева С.Б., Сметник А.А., Беспалов В.Г. Мастопатия и профилактика рака молочной железы как междисциплинарная проблема. РМЖ. Мать и дитя. 2016;15:1018-1025.
Mastopathy and breast cancer prevention as interdisciplinary problem
Kerchelaeva S.B. 1 , Smetnik A.A. 2 , Bespalov V.G. 3
1 Pirogov Russian National Research Medical University, Moscow
2 Scientific Center for Obstetrics, Gynecology and Perinatology named after academician V.I. Kulakov, Moscow
3 Research Institute of Oncology named after N.N. Petrov, St.-Petersburg
The paper addresses the problem of mastopathy and the risk of breast cancer (BC) from the position of three specialists: obstetrician and gynecologist, endocrinologist and oncologist.
The data on mastopathy and BC epidemiology; population risks for BC; causes, predisposing to mastopathy and BC, and risk factors for BA is provided. The concept of mastopathy and mastalgia is discussed. Clinical symptoms, methods of physical examination for non-cancerous (benign) breast conditions , including palpation of breast and regional lymph nodes, are provided. The paper presents breast screening program proposed by International Federation of Fertility Societies. Instrumental diagnostic methods include mammography, ultrasound, puncture of nodules and suspicious sites, punctate cytology.
Special attention is paid to hormonal imbalance, since breast is not just the target organ for a large number of hormones (especially sex hormones) and growth factors, but a local place for sex hormones' biosynthesis and metabolism.
The paper explains the importance of morphological examination of breast tissue in women with suspected BC and gives examples of precancerous conditions' histology. Mechanisms of action of pathogenic therapy are discussed with focus on some drugs.
Key words: mastopathy, breast cancer, postmenopause, hyperestrogenemia, Mamoklam.
For citation: Kerchelaeva S.B., Smetnik A.A., Bespalov V.G. Mastopathy and breast cancer prevention as interdisciplinary problem // RMJ. 2016. № 15. P. 1018–1025.
В статье освещена междисциплинарная проблема мастопатии и профилактики рака молочной железы

Проблема заболеваний молочной железы (МЖ) остается актуальной не только в России, но и во всем мире, поскольку распространенность как доброкачественных, так и злокачественных поражений МЖ растет повсеместно. Частота мастопатии в популяции российских женщин достигает 50–60%. Нельзя недооценивать роль мастопатии в развитии рака молочной железы (РМЖ), хотя в целом она не рассматривается как предрак или стадия онкологического процесса в МЖ, однако многие ее формы существенно повышают риск развития РМЖ. Не вызывает сомнений междисциплинарность мастопатии как проблемы. Так, согласно приказу МЗ РФ № 572н от 2012 г., медицинскую помощь женщинам с целью выявления заболеваний МЖ оказывает врач акушер-гинеколог. Патогенетическое же лечение мастопатии должно быть направлено на нормализацию гормонального баланса в организме женщины, прежде всего баланса половых гормонов, что является сферой интересов эндокринологов. При подозрении на очаговую или злокачественную патологию МЖ необходима консультация онколога-маммолога. Также порой требуется вмешательство других специалистов для коррекции заболеваний, которые повлекли развитие мастопатии, например, заболеваний печени, нервной системы и т. д. Таким образом, одну пациентку могут вести сразу несколько специалистов, взаимодействуя и дискутируя между собой. Поэтому в данной публикации мы обсудим мастопатию с позиции трех экспертов: акушера-гинеколога, гинеколога-эндокринолога и онколога, которые выскажут свои взгляды на патогенез и лечение мастопатии, ее роль в развитии РМЖ и тактику ведения пациенток с данной патологией.
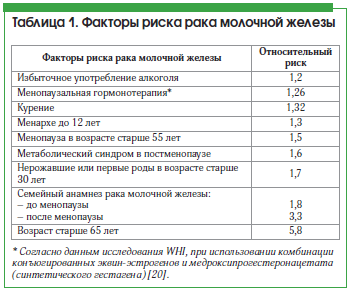
Взаимосвязь этиологии и патогенеза мастопатии и РМЖ
Существует 4 группы доказательств связи мастопатии с РМЖ: 1) у мастопатии и РМЖ общие факторы риска; 2) патогенез мастопатии и РМЖ имеет общие черты, ключевую роль играет относительная или абсолютная хроническая гиперэстрогения; 3) при мастэктомии в связи с РМЖ в тканях МЖ часто обнаруживают морфологические проявления мастопатии и предраковые изменения; 4) у больных РМЖ чаще была предшествующая мастопатия [36].
РМЖ – полиэтиологическое заболевание, идентифицировано более 80 факторов риска РМЖ, которые можно разделить на 5 групп: половые и возрастные, генетические, репродуктивные, гормональные и обменные, внешней среды и стиля жизни. Мастопатия – также полиэтиологическое заболевание, а основные факторы риска РМЖ и мастопатии совпадают [37]. Если РМЖ в большинстве случаев развивается в постменопаузальном возрасте, то пик заболеваемости мастопатии приходится на возраст 30–50 лет, т. е. данная патология предшествует развитию РМЖ. Кровные родственники, больные РМЖ; носительство мутантных генов, отвечающих за репарацию ДНК и биосинтез половых гормонов, являются одновременно факторами риска и РМЖ, и мастопатии. Большинство репродуктивных факторов риска одинаковы для РМЖ и мастопатии: раннее менархе, низкая частота родов, поздние первые роды, отсутствие или короткий период грудного вскармливания, искусственные аборты, высокая рентгеновская плотность маммограмм в позднем репродуктивном возрасте. Гормональные и обменные факторы риска в большинстве одинаковы для РМЖ и мастопатии: гиперэстрогения, гиперпролактинемия, гипотиреоз; гиперпластические заболевания гениталий и гинекологические заболевания, связанные с нарушениями гормонального баланса; ожирение, сахарный диабет, болезни печени. Из факторов внешней среды и стиля жизни одинаковы для РМЖ и мастопатии нарушения питания в виде избытка жиров, калорий, животных белков, алкоголя, недостатка овощей и фруктов, пищевых волокон, витаминов и минералов; депрессия, нарушения сна, работа в ночные смены; сниженная физическая активность.
Мастопатию можно считать биомаркером гормонального неблагополучия на уровне организма и локального неблагополучия в ткани МЖ. Множественные факторы риска нарушают гормональный баланс в организме женщины, вызывают гиперэстрогению и гиперпролиферацию эпителия в ткани МЖ, что приводит к развитию мастопатии, а при наличии врожденных или приобретенных повреждений генов – РМЖ.
Риск РМЖ у больных мастопатией
Мастопатия является и самостоятельным фактором риска РМЖ. В эпидемиологических когортных исследованиях при сроках наблюдения за женщинами от 6 до 20 лет установлено, что относительный риск РМЖ (в сравнении с частотой РМЖ в общей популяции, с женщинами без мастопатии, с непролиферативной мастопатией) при мастопатии без пролиферации эпителия статистически недостоверно, но в некоторых исследованиях и статистически достоверно, повышается в 1,27–2,23 раза; при мастопатии с гиперплазией без атипии достоверно повышается в 1,53–3,58 раза; при мастопатии с атипичной гиперплазией достоверно повышается в 2,03–10,35 раза [38]. Dyrstad S.W. et al. провели метаанализ 32 эпидемиологических ретроспективных и проспективных исследований о связи мастопатии с риском РМЖ; относительный риск РМЖ при непролиферативных формах мастопатии статистически недостоверно повышался до 1,17, при пролиферативных формах без атипии – достоверно повышался до 1,76, при пролиферативных формах с атипией – до 3,93 [39].
К предраковым изменениям МЖ относят протоковую атипичную гиперплазию и карциному in situ, дольковую атипичную гиперплазию и карциному in situ, склерозирующий аденоз, радиальный рубец [40]. Основные формы предрака МЖ приведены на рисунке 1.
В таблице 2 указывается степень риска РМЖ при мастопатии по данным R.J. Santen и R. Mansel [40].

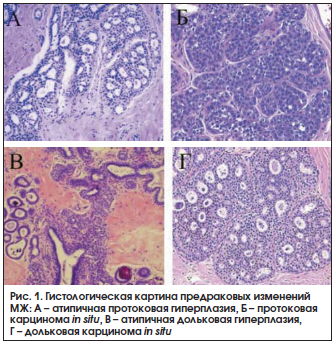
Коллегия американских патологов рекомендовала подразделять женщин с мастопатией на 3 категории в зависимости от выявленных при биопсии МЖ морфологических изменений: 1) непролиферативная – риск РМЖ не повышен и равен популяционному; 2) пролиферативная без атипии – риск РМЖ повышен в 1,5–2 раза по сравнению с популяцией; 3) пролиферативная с атипией – риск РМЖ повышен в 4–5 раз по сравнению с популяцией [41]. При биопсии МЖ и морфологическом обследовании примерно у 5% женщин с мастопатией выявляется атипическая гиперплазия [42].
Лечение мастопатии и профилактика РМЖ
Стандартов лечения мастопатии на сегодняшний день нет. К общим недостаткам большинства применяемых сегодня средств можно отнести невысокую эффективность, побочное и токсическое действие, необходимость применения в виде комплекса с другими средствами, нацеленность только на облегчение патологической симптоматики, а не на более серьезную задачу – профилактику РМЖ. Поэтому актуальной является проблема создания специальных лекарственных средств для лечения мастопатии. С учетом характера данной патологии такие средства должны быть эффективными, безопасными, пригодными для длительного применения, направленными на профилактику РМЖ. Патогенетическое лечение мастопатии относят к первичной и вторичной профилактике РМЖ [43, 44].
В настоящее время для патогенетического лечения мастопатии существуют лишь единичные препараты. Например, лекарственный препарат Мамоклам, который производят из липидной фракции бурой морской водоросли Laminaria; действующими веществами Мамоклама являются органический йод, полиненасыщенные жирные кислоты омега-3 типа, хлорофилл. Мамоклам разрешен для медицинского применения в качестве лекарственного средства для лечения мастопатии. В эпидемиологических исследованиях показано, что все 3 действующих вещества Мамоклама снижают риск развития РМЖ. В клинических исследованиях доказано, что Мамоклам вызывает регрессию масталгии, ослабляет предменструальное нагрубание МЖ, вызывает регрессию уплотнений и кист в МЖ, снижает маммографическую плотность, нормализует процессы пролиферации эпителия МЖ, нормализует менструальный цикл и баланс тиреоидных и половых гормонов [45–47].
Патогенетическое лечение мастопатии должно быть направлено на нормализацию гормонального баланса в организме женщины, прежде всего баланса половых гормонов; на уменьшение гиперэстрогении как на системном уровне, так и на уровне рецепторного аппарата клеток в ткани МЖ; на подавление процессов гиперпролиферации железистого эпителия МЖ. Основным действующим веществом Мамоклама является йод в органически связанной форме (в составе аминокислот). При поступлении в организм в дозах, превышающих суточную потребность, йод накапливается в тканях МЖ и оказывает прямое действие на патогенетические пути развития мастопатии: подавляет пролиферацию эпителия, индуцирует апоптоз и дифференцировку клеток, снижает чувствительность ткани МЖ к эстрогенам; в щитовидной железе формируются йодолипиды, которые оказывают антиоксидантное действие и контролируют клеточную пролиферацию в МЖ; йод также опосредованно влияет на состояние МЖ, нормализуя баланс тиреоидных и половых гормонов, уменьшая местную гиперэстрогению в тканях МЖ [48–50]. Показано, что при лечении мастопатии йодом в дозах, превышающих суточную потребность, нормализуется архитектоника тканей МЖ [51]. Длительный прием йода в дозах, превышающих суточную потребность, возможен только для органического йода, который содержится в Мамокламе. Другой компонент Мамоклама – полиненасыщенные жирные кислоты омега-3 типа также влияют на патогенетические пути развития мастопатии: формируют структуру и определяют вязкость клеточных мембран, регулируют клеточные сигналы, нормализуют баланс эстрогенов, в результате чего уменьшают гиперэстрогению и ослабляют пролиферацию клеток в ткани МЖ [52].
Выводы
1. К группе повышенного онкологического риска женщины, страдающие мастопатией, могут быть отнесены после оценки всех индивидуальных факторов риска и морфологического анализа тканей МЖ.
2. Решающим в оценке степени риска развития РМЖ у больных мастопатией является морфологическое исследование ткани МЖ, полученной при биопсии. Риск РМЖ не повышается или является минимальным при непролиферативных формах мастопатии, при пролиферативной форме без атипии риск возрастает в 2 раза, при пролиферативной с атипией – в 4 раза и достигает наиболее высоких цифр (до 12 раз) при протоковой или дольковой карциноме in situ.
3. Своевременная диагностика и патогенетическое лечение мастопатии не только улучшают качество жизни, но и должны быть направлены на профилактику РМЖ. Мамоклам – эффективный и безопасный лекарственный препарат для патогенетического лечения мастопатии, при длительном применении Мамоклам снижает риск РМЖ.
Читайте также:

