Ретикулез что это такое
- Что такое Ретикулез кожи
- Что провоцирует Ретикулез кожи
- Патогенез (что происходит?) во время Ретикулеза кожи
- Симптомы Ретикулеза кожи
- Лечение Ретикулеза кожи
- К каким докторам следует обращаться если у Вас Ретикулез кожи
Что такое Ретикулез кожи
Группа системных заболеваний ретикулоэндотелиальной ткани (сетчатого и внутреннего слоев) с вовлечением в патологический процесс кожи и слизистых оболочек называется ретикулезами кожи. Эти заболевания сами являются составной частью большой группы гемодермий (лейкозов). Ретикулез кожи может проявляться как первично, так и вторично, т. е. может начинаться с изменений в коже с последующим вовлечением в процесс органов кроветворения или кожа поражается вторично после появления очагов поражения в кроветворных органах.
Причины и механизм развития ретикулезов (как разновидности лейкоза) до конца не изучены, существует много теорий на этот счет: инфекционная теория, по которой ретикулезы относят к опухолевым процессам; хромосомная; вирусная; теории, придающие значение экзогенным и эндогенным факторам.
Выделено две группы ретикулогемобластозов, причем сам термин "ретикулогемобластоз" указывает на связь ретикулезов и с органами кроветворения, и с ретикулогистиоцитарной системой самой кожи.
Первая группа ретикулогемобластозов объединена под общим названием "лейкозы кожи", или "гемодермия". Сюда включены кожные проявления при острых и хронических лейкозах, эритремии, миеломной болезни. При лейкозах в 20-30% случаев имеются патологические изменения на коже, которые чаще развиваются на фоне типичных для лейкозов изменений крови, являясь вторичными по отношению к основному заболеванию.
Вторую группу, которая называется "ретикулодермии", образуют подгруппы ретикулогранулематозы (грибовидный микоз, лимфогранулематоз, саркоидоз) и ретикулезы кожи (первичный ретикулез кожи, ретикулосаркоматоз кожи и ан-гиоретикулез Капоши). Эти заболевания вполне самостоятельны, так как достаточно очерчены клинико-морфологи-чески, цитологически, гистохимически, иммунологически и эволюционно. Относительно часто в дерматологической практике встречаются следующие заболевания группы ретикулезов: первичный ретикулез кожи, ретикулосаркоматоз Готтрона, ангиоретикулез Капоши, или множественная геморрагическая саркома; грибовидный микоз, саркоидоз и кольцевидная гранулема.
- Первичный ретикулез кожи
Это ретикулез, возникающий преимущественно в коже. Очаги поражения в кроветворных органах или вне их исследованиями не выявляются, хотя можно предположить, что у таких больных они имеются. Заболевание начинается исподволь с возникновения ретикулезных очагов на любых участках кожного покрова. Первичный ретикулез кожи может напоминать бляшечную форму парапсориаза, папулезные элементы. Все клинические формы характеризуются длительным, относительно доброкачественным течением (может длиться годами и десятилетиями). Иногда и ремиссии могут быть многолетними.
Болезнь иногда протекает злокачественно. В таких случаях у больных на коже возникают папулезные, бляшковидные и опухолевидные образования, имеющие склонность к распаду. С течением времени идет последовательное вовлечение в патологический процесс лимфатических узлов и внутренних органов. Заболевание имеет острое течение, бывает, что через несколько месяцев наступает летальный исход. При исследовании патологически измененных тканей обнаруживаются атипические клетки. Поэтому гистологическое исследование в диагностике первичного ретикулеза кожи имеет основное значение.
- Ретикулосаркоматоз готтрона
Первичный ретикулез и ретикулосаркоматоз кожи являются различными формами единого процесса. Этим процессом является злокачественная пролиферация ретикулогистиоци-тарной системы кожи. Об этом свидетельствуют клинические, цитологические и гистологические данные. Ретикулосаркома-тоз кожи отличается большой злокачественностью. В сравнении с первичным ретикулезом кожи опухолевая прогрессия проявляется на более ранних этапах заболевания. Болеют чаще женщины, в основном в период климакса. Процесс длительное время захватывает кожу и слизистые оболочки, а в дальнейшем не путем метастазирования, а аутохонно поражает внутренние органы.
Начинается ретикулосаркоматоз с того, что в коже образуются глубоко лежащие множественные плотные узлы довольно крупного размера (с лесной орех). Кожа над этими узлами имеет синюшно-фиолетовый цвет. Обычно эти опухоли не изъязвляются. Может повышаться температура. Кровь и костный мозг в начале заболевания не изменены. На более поздних этапах в крови количество лейкоцитов уменьшается, обнаруживаются молодые формы, а в стерильном пунктате - ретикулярные клетки. Иногда перед смертью опухоли могут внезапно исчезнуть, оставив только пигментацию. Больные погибают при явлениях кахексии.
- Ангиоретикулез капоши, или множественная геморрагическая саркома
Заболевание считается опухолевым процессом, который исходит из элементов околососудистой ретикулогистиоцитарной ткани, в первую очередь кожи. Но единого мнения о сущности ангиоретикулеза Капоши не существует.
Клинически болезнь проявляется возникновением на конечностях (руках и ногах), но чаще в области стоп и голеней синевато-фиолетовых пятен. Постепенно эти пятна инфильтрируются, образуя диски круглой или овальной формы, а также узлы, имеющие шелушащуюся поверхность. В некоторых случаях в начале заболевания появляются папулы, как при красном плоском лишае. Происходит постепенное увеличение опухолей, которые становятся размерами с лесной или грецкий орех. Консистенция опухолей плотноватая, эластичная или тестоватая, при надавливании на них возникают болезненные ощущения. Нередко наблюдается пронизывание опухолей телеангиоэктазиями. Узлы могут рассасываться. В этих случаях на их месте остаются пигментированные вдав-ления, напоминающие рубцы.
Заболевание может длиться годами. Но через несколько лет узлы распространяются по всему телу, появляется слоновость конечностей, увеличиваются лимфатические узлы, происходит переход процесса в истинный саркоматоз с метастазами в кости, легкие, печень и др.
У больных в таких случаях повышается температура, появляются кровохарканье, кровавый понос, и на фоне кахексии наступает летальный исход.
- Пигментная крапивница, мастоцидоз, или тучноклеточный ретикулез
Это доброкачественный ретикулез. Проявляется возникновением на коже туловища, волосистой части головы темно-бурых или коричневых пятен размером с чечевицу. Для этого заболевания характерен симптом Унны, который выражается в набухании пятен при трении их полотенцем. Этот симптом лежит в основе дифференциальной диагностики ретикулеза, который дифференцируют с псориазом, сифилисом, пигментными пятнами. В очень редких случаях наблюдается злокачественная форма тучноклеточного ретикулеза, когда поражаются кости, печень, селезенка, лимфатические узлы. При этой форме исход заболевания летальный.
- Ретикулосаркоматоз готтрона
Наиболее эффетивными препаратами являются цитостатики (дипин, фосфазин, фопурин, фотрин, проспидин). В некоторых случаях цитостатики сочетают с кортикостероидными гормонами.
- Ангиоретикулез капоши, или множественная геморрагическая саркома
Показано хирургическое удаление отдельных опухолей и рентгенотерапия, применяют цитостатики.
- Пигментная крапивница, мастоцидоз, или тучноклеточный ретикулез
В большинстве случаев болезнь лечится с трудом. Применяют антигистаминные средства, кортикостероиды. Вторичные ретикулезы, или симптоматические ретикулезы наблюдаются при лимфолейкозах, лимфогранулематозе. В этих случаях кожные симптомы нехарактерны и проявляются в виде эритем, геморрагических пятен и др. Если гематологом поставлен диагноз лейкоза или во внутренних органах обнаруживается первичный очаг, то это указывает на вторичный ретикулез. Диагноз ставится и на основании результатов биопсии кожи.
- Дерматолог
- Инфекционист
РЕТИКУЛЁЗ КОЖИ (син.: первичный ретикулез кожи, ретикулоэндотелиоз кожи) — заболевание, обусловленное пролиферацией опухолевых клеток лимфоидной ткани, возникающее первоначально в коже и принимающее в последующем системный характер.
Ретикулез кожи на разных этапах изучения относили к гемодермиям, ретикулобластозам и другим заболеваниям, что отражало устаревший в настоящее время взгляд на гистогенетическую связь Ретикулеза кожи с ретикулярной клеткой. Современное представление о Ретикулезе кожи как о лимфоме кожи отражает его генетическую связь с лимфоцитоподобной клеткой. Однако природа пролиферативных клеток до конца не установлена. Возможно, Ретикулез кожи — неоднородная группа заболеваний, одни варианты к-рой обусловлены опухолевой пролиферацией В-лимфоцитов, другие — пролиферацией клеток моноцитарного ряда.
Этиология изучена недостаточно.
Содержание
- 1 Патогистология
- 2 Клиническая картина
- 3 Диагноз
- 4 Лечение, Прогноз, Профилактика
Патогистология
Патогистология первой стадии Р. к. характеризуется мелкими периваскулярными пролифератами, расположенными гл. обр. в верхних отделах сетчатого слоя дермы. Изредка они встречаются в нижних отделах собственно дермы и даже в гиподерме, вокруг волосяных фолликулов и потовых желез. Пролифераты состоят из лимфоцитов и гистиоцитов. Характерна пролиферация эндотелия и адвентиции кровеносных сосудов дермы.
Во второй стадии обнаруживаются массивные мономорфные круглоклеточные пролифераты, иногда о единичными гигантскими клетками-Между эпидермисом и верхней границей пролиферата видна полоска неизмененного коллагена, отмечается интенсивное разрастание элементов стенок кровеносных сосудов и поражение волосяных фолликулов потовых и сальных желез.
В третьей стадии отмечаются резкий атипизм клеток, с большим числом митозов, гибель волосяных фолликулов, сальных и потовых желез.
Клиническая картина

Чаще болеют мужчины зрелого и пожилого возраста. Р. к. свойственна нарастающая тяжесть клин, изменений. В его течении можно выделить три стадии: первую, или неспецифическую, вторую, или стадию развернутых симптомов, и третью, или терминальную. В первой стадии Р. к. общее состояние больных не нарушено. Заболевание ограничивается поражением кожи. При этом наиболее частыми проявлениями являются плоские, обычно неправильных, реже округлых или овальных очертаний, слегка инфильтрированные кирпично-красного цвета бляшки, как правило со слабым отрубевидным шелушением (цветн. рис. 7). Волосы на бляшках отсутствуют. Количество бляшек различно — от единичных до множественных. Они могут возникать на любом участке кожи, чаще — в области тазового пояса.
Значительно реже Р. к. проявляется папулами и узлами. Папулы (см.) обычно имеют плоскую форму, округлые очертания (цветн. рис. 8), розово-красную окраску с желтоватым оттенком, небольшую величину (5—15 мм), малозаметное шелушение. Высыпания сходны с папулезными сифилидами или проявлениями папулонекротического туберкулеза кожи. Реже папулы имеют коническую форму, роговые шипики на верхушке (цветн. рис. 9), напоминая узелки при болезни Девержи (см. Девержи болезнь), и расположены около устьев волосяных фолликулов. Узлы (см. Узел) имеют небольшую величину, плотную консистенцию и темно-розовую окраску с буроватым оттенком; они как бы инкрустированы в кожу. Узлы могут существовать длительно, иногда до двух-трех десятков лет. Подобные проявления Р. к. описывают как доброкачественный ретикуломатоз Сезари. Узлы, как и папулы, могут сочетаться с бляшками, что характерно для Р. к. В ряде случаев поражение кожи имеет характер эритродермии (см.): своеобразная окраска кожи типа гиперпигментации при интенсивном загаре, едва заметная инфильтрация, скудное шелушение и небольшие островки непораженной кожи (цветн. рис. 10).
Вторая стадия характеризуется развернутыми клин, признаками. Бляшки становятся многочисленными и массивными (цветн. рис. 11), в ряде случаев с экссудативным компонентом. Иногда в области подмышечных впадин, гениталий, нижней части живота они трансформируются в крупные опухолевидные образования — инфильтративно-опухолевый вариант (цветн. рис. 12). В результате слияния многочисленных бляшек или, что наблюдается реже, вследствие полной генерализации начальных изменений эритродермия во второй стадии приобретает завершенную клин, картину. При этом различают сухой, экссудативный и меланодермический типы эритродермии. Общими признаками являются резкое утолщение кожи за счет инфильтрации, а иногда и значительно выраженной отечности (при экссудативном типе), утрированный рисунок кожи, шелушение, красный цвет кожи с различными оттенками, обычно синюшными, ладонно-подошвенный кератоз (см.), выпадение волос, поражение ногтей. При меланодермическом типе эритродермии окраска кожи темная до серо-аспидной (цветн. рис. 13), причем такая окраска может как сопутствовать первоначальным проявлениям болезни, так и возникать при многолетней эритродермии. Папулы и узлы в этой стадии увеличиваются в размере и числе, становятся сочными, полушаровидными, могут сливаться друг с другом. Увеличиваются лимф, узлы; может возникнуть гепато- и спленомегалия и другие поражения внутренних органов; присоединяются общая слабость, недомогание, быстрая утомляемость и др. Временами развивается лихорадка, выраженные субъективные жалобы обычно отсутствуют.
В третьей стадии превалируют многочисленные, нередко крупные сочные узлы темно-вишневого цвета, склонные к распаду. Образовавшиеся язвы отличаются резкой болезненностью. Узлы могут возникать как на видимо здоровой коже, так и в результате трансформации предшествующих высыпаний. Резко ухудшается общее состояние, развивается кахексия, лихорадка, прогрессируют изменения внутренних органов, и больные погибают. Подобное развитие Р. к. происходит медленно (от 10 до 30 лет), причем общая продолжительность заболевания определяется гл. обр. длительностью первой стадии. На фоне общего прогрессирования симптомов отдельные высыпания могут подвергаться полному регрессу, оставляя иногда рубцовую атрофию.
Р. к. клинически может начинаться с любой стадии, в т. ч. с третьей. Нек-рые исследователи такую разновидность Р. к. рассматривают как самостоятельную нозологическую форму — так наз. ретикулосаркоматоз Готтрона, или ретикулосаркоматоз кожи. Описаны также атипичные формы Р. к.: склеродермоподобная, протекающая по типу острого вариолиформного парапсориаза (см.), язвенно-серпигинирующая, к-рая отличается стремительным увеличением обычно одиночных массивных бляшек за счет периферического роста с одновременным язвенным распадом в центре (цветн. рис. 14).
Диагноз
Диагноз ставится на основании клин, картины, подтвержденной гистол. исследованием участка кожи, а иногда лимф, узлов.
Дифференциальную диагностику проводят в зависимости от стадии Р. к. с различными дерматозами: экземой (см.), особенно микробной, псориазом (см.), бляшечным парапсориазом (см.) и премикотической стадией грибовидного микоза (см. Микоз грибовидный), папулезным сифилид ом (см. Сифилис), папулонекротическим туберкулезом кожи (см. Туберкулез внелегочный). Вторая и третья стадии Р. к. должны дифференцироваться от лимфогранулематоза (см.), саркомы (см.), лимфосаркомы (см.) и терминальной фазы грибовидного микоза.
Лечение, Прогноз, Профилактика
Лечение. В первой стадии следует ограничиться соблюдением рационального режима труда, отдыха и питания, витаминотерапией и назначением симптоматических наружных средств; во второй и третьей стадиях в зависимости от клин, картины используют комплекс средств, включающий кортикостероиды, цитостатики, производные хинолина, а также рентгенотерапию. В отдельных случаях возможно оперативное иссечение узлов.
Профилактика не разработана.
Библиография:
Каламкорян А. А. Клиника и терапия ретикулезов кожи, Ереван, 1983; Карр Я. и др. Лимфоретикулярные болезни, пер. с англ., М., 1980; Потекаев Н. С., Иванов О. Л. и Ястребова Р. И. Эритродермическая форма первичного ретикулеза кожи, Вестн. дерм, и вен., № 8, с. 6, 1978; Потекаев Н. С. и др. К эволюции первичного ретикулеза кожи, в кн.: Актуальн. вопр. дерм.-вен., под ред. Р. С. Бабаянца, с. 129, М., 1971; Потоцкий И. И. Ретикулезы кожи, Киев, 1972; Burke I. S. а. о. Cutaneous malignant lymphoma, Cancer, v. 47, p. 300, 1981; Kresbach H. Anmerkungen zu den kutanen malignen Lymphomen, Z. Hautkr., Bd 55, S. 302, 1980; Lever W. F. a. Schaumburg-Lever G. Histopathology of the skin, Philadelphia — Toronto, 1975; Willemze R. a. o. Primary lymphoblastic non-Hodgkin’s lymphoma of the skin, Brit. J. Derm., v. 104, p. 333, 1981.
Этиология и патогенез не известны. В качестве факторов, предшествующих заболеванию или вызывающих обострение его, отмечают охлаждения, различные инфекции. Гистиоцитарные гиперпластические ретикулезы — хронические заболевания. Возникают несколько чаще у мужчин, чем у женщин, обычно после 40-50 лет.
Симптомы. Появлению основных симптомов могут предшествовать продромальные явления в виде быстро проходящих уртикарных, эритематозных, папулезных, везикулезных, буллезных и геморрагических экзантем.
В дальнейшем формируются большей частью стойкие высыпания: пятнистые элементы, иногда эритродермии с крупно- и мелкопластинчатым шелушением, чаще узелковые и узловатые первичные элементы размером от чечевицы до лесного ореха и больше, красноватого, красновато-буроватого цвета.
Течение. Иногда после медленного течения неожиданно начинается быстрый рост и диссеминация узелково-узловатых образований, при этом отдельные из них могут изъязвляться. Редко наблюдаются ограниченные экзантемы гиперкератотического характера. При злокачественной динамике длительность заболевания — несколько месяцев, но обычно несколько лет. Изменения внутренних органов наступают в терминальной стадии; изменения в гемограммах, миелограммах и аденограммах обычно обнаруживаются в развитой стадии заболевания, но иногда и при ограниченных свежих высыпаниях Большое значение для диагноза имеет гистологическое исследование сформировавшихся кожных высыпаний.
Гистологически выявляются клеточные пролифераты из ретикулярных и лимфоидных клеток в ретикулярном слое дермы, проникающие нередко в подкожную клетчатку, но оставляющие во многих случаях нетронутой узкую подэпидермальную полоску коллагена, эпидермис несколько атрофичен; иногда отмечается большой клеточный полиморфизм, имеются изменения в эпидермисе.
Дифференцировать следует с лимфо- и миелолейкозами, грибовидным микозом, злокачественным лимфогранулематозом, саркоидозом Бенье — Бека — Шаумана, иногда с лепрой и опухолевыми, узелково-узловатым и формами туберкулеза кожи.
Лечение. Преднизон, преднизолон в суточных дозах по 30-50 мг. и более, на курс 6-8 г., триамсинолон по 24-32 мг. в сутки, на курс 1000-1500 мг., дексаметазон по 4-5-6 мг. и более в сутки, на курс 60-120 мг.
Цитостатические препараты: дипин и фосфазин внутримышечно в 0,5% растворе по 1-2 мл. (5-10 мг.), на курс 120-200 мг., инъекции через день; хризомалин (по 250-500 γ внутривенно, всего 5000 γ); проспидин и аурантин (последний по 500 γ внутривенно через день, всего 4500-5000 γ); меркаптопурин внутрь по 50 мг. 2 раза в день; при отсутствии эффекта в течение 2-3 недель препарат следует отменить.
Можно чередовать цитостатические препараты и кортикостероиды, а также проводить одновременное лечение этими препаратами. Большие опухолевые образования можно подвергать рентгеновскому облучению; при небольших узелках хороший эффект дают лучи Букки. При эритродермических формах наряду с лечением кортикостероидами проводят телерентгенотерапию. Рентгенотерапию при опухолевых формах назначают в виде троекратных облучений отдельных очагов по 100-150 р. с недельными промежутками; при значительных опухолевидных образованиях разовые дозы увеличивают до 200-500 р., промежутки между сеансами удлиняют до 2-3 недель; общая доза может быть доведена до 1000-1500 р.
Больные ретикулезом кожи должны находиться под систематическим диспансерным наблюдением. Необходимо рациональное трудоустройство их с исключением факторов профессиональной вредности и переутомления. Должны быть устранены резкая смена температур, злоупотребление алкоголем.

Как ни странно, но данный недуг довольно часто встречается у детей. Кстати, в медицине ратикулез кожи получил научное название болезнь Абте-Леттерера-Сиве. Как правило, таким термином принято обозначать острые ратикулёзы кожи, которые встречаются в детском возрасте и носят статус системного злокачественного заболевания с характерным настойчиво прогрессирующим исходом.
Ретекулёз кожи – объединенное название заболеваний, в основу которых ложится злокачественная периодическая пролиферация (модификация) ретикулярных клеток, которые входят в составную часть ретикулярной стромы кроветворных органов.
Как показывает научное наблюдение, чаще всего заболевание диагностируют у детей в возрасте до 3-5 лет. Но это отнюдь не говорит о том, что взрослые не могут заболеть данной болезнью. Из начальных признаков этого недуга следует выделить общую слабость организма, полное отсутствие аппетита, бледность, головную боль и резкий подъем температуры тела, которая держится пару недель. Также данное заболевание сопровождается набуханием лимфоузлов, гипохромной анемией, ускоренным лизисомом (разрушением) костей, особенно ребер, таза, черепа, бедренных. Как правило, дефекты костей у больного, изменение их формы и размера можно выявить при помощи рентгенологического осмотра.
Одним словом, ретекулезы кожи относится к разновидности системных недугов ретикулоэндотелиальной ткани (сетчатого и внутреннего слоев). Сами по себе эти болезни составляют огромную группу гемодермий (лейкозов). Как правило, данное заболевание имеет способность проявляться как первично, так и вторично. Иначе говоря, оно может начаться с видоизменений кожи, а со временем вовлечь в процесс органы кроветворения, либо же кожный покров может быть поражен вторично уже после формирования очагов поражения в кроветворных органах.
Иногда у людей с этим заболеванием видоизменения на коже могут сопровождаться непрерывным мокнутием, интенсивным зудом, а также образованием геморрагических и серозных корочек. Такие симптомы являются главным сигналом ратикулеза кожи.
Кстати, зачастую пациентам с симптомами данного недуга ставят ошибочный диагноз - себорейная экзема. Это связанно с сильной схожестью процесса протекания этих двух заболеваний. Вот только через время болезнь Абта-Леттерера-Сиве начинает прогрессировать совсем по иной схеме: в центральной части сформировавшихся папул и узелков возникает некроз с последующим развитием рубчиков.
Лечение болезни проходит тягостно. За здоровьем пациента и курсом лечения должен следить дерматолог и инфекционист. Из распространенных способов избавления от ратикулезов кожи принято выделять прием витаминов, глюкозы, переливание крови, плазмы. Также больному приписываются специальные кортикостероидные препараты, которые нужно сочетать с антибиотиками и лучевой терапией. В курсе лечения особое внимание уделяется именно приему глюкокортикоидов, поскольку они способны притеснять функцию ретикулогистиоцитарной системы, улучшить обмен веществ, стимулировать гемопоэз и т.д. Принимают их долгое время до тех пор, пока не исчезнут клинические признаки заболевания.
Стоит отметить, что основные причины и факторы, влияющие на развитие ретикулезов (как разновидности лейкоза) считаются полностью не исследованными. Поэтому на этот счет имеется сразу несколько теорий: инфекционная, согласно которой ретикулезы признаны опухолевыми процессами, вирусная и хромосомная.
Хотя данное заболевание и имеет весьма длительный и сложный курс лечения, избавиться от него все-таки можно. Главное - вовремя обратиться за помощью к специалисту и не ждать, когда болезнь пройдет сама, тем самым запуская ее и усложняя дальнейший процесс лечения.
Связанные словари









Ретикулезы
Ретикулезы — формы лейкозов, характеризующиеся прогрессирующим разрастанием ретикулярных клеток кроветворных органов.
Этиология ретикулезов, как и других лейкозов, не выяснена. Расположение ретикулярных клеток в виде синцития (а не в виде свободных клеток) не способствует их переходу в кровь, вследствие чего при ретикулезах картина крови может быть алейкемической, а число ретикулярных клеток в пунктатах костного мозга относительно небольшим.
По клиническому течению различают острые, подострые и хронические формы ретикулезов. Острые формы протекают с высокой лихорадкой, иногда с увеличением печени, селезенки или лимфатических узлов. Картина крови часто напоминает картину при апластической анемии (см.). В крови преобладают лимфоциты, иногда имеется сдвиг гемограммы влево, вплоть до незрелых и недифференцированных форм.
В пунктатах костного мозга, селезенки и лимфатических узлов обнаруживают различное количество ретикулярных клеток, иногда в виде гигантских многоядерных.
Подострые или хронические ретикулезы протекают нередко с выраженной анемией, множественными опухолевыми разрастаниями в органах и тканях, с поражениями кожи.
Течение ретикулезов тяжелое, при острых формах болезни смерть может наступить в течение нескольких недель или месяцев.
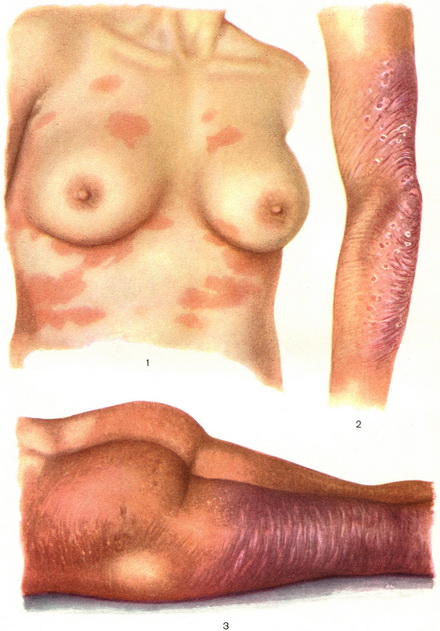
Рис. 1 — 3. Ретикулез кожи. Рис. 1. Пятнистая форма. Рис. 2 и 3. Эритродермическая форма.
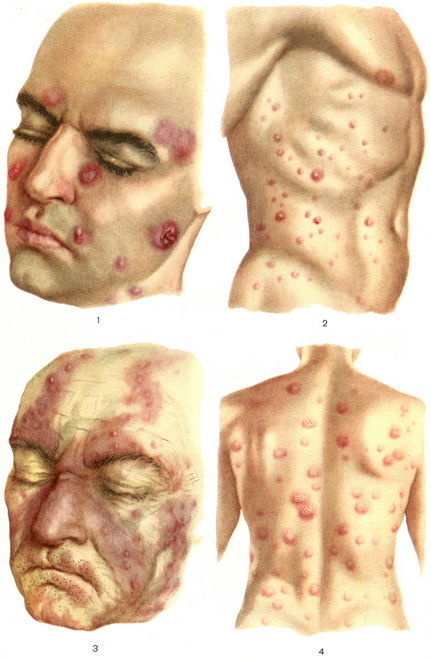
Рис. 1 — 4. Ретикулез кожи. Рис. 1 и 4. Узелково-узловатая форма. Рис. 2. Узелковая форма. Рис. 3. Эритемато-узелковая форма.
Лечение. Больные с острыми и подострыми формами подлежат лечению в терапевтических или специализированных стационарах. Применяют преимущественно стероидные гормоны (преднизолон, триамцинолон), средства цитостатического действия (препараты, подавляющие продукцию патологических клеток: циклофосфан, 6-меркаптопурин и т. д.), при анемии — переливания крови, при вторичной инфекции — антибиотики. При хроническом течении назначают общеукрепляющее лечение, а кортикостероидные и цитостатические препараты — при соответствующих показаниях по указанию специалиста.
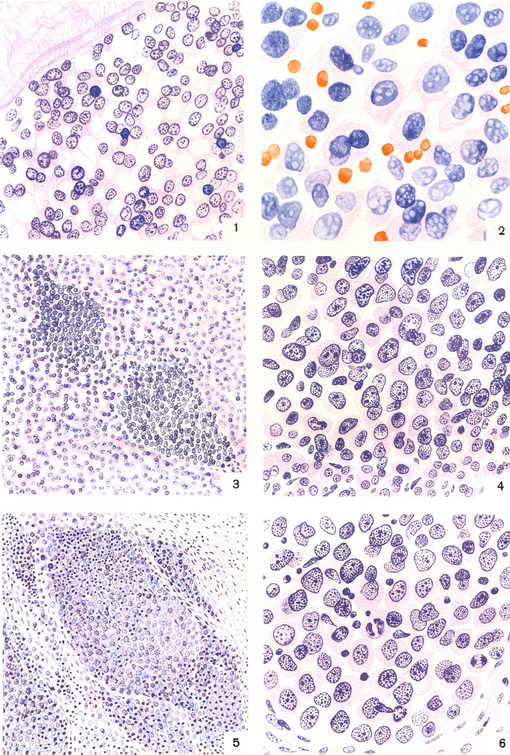
Рис. 1. Костный мозг позвонка; ретикулярные клетки связаны между собой отростками. Рис. 2. Отпечаток костного мозга позвонка; ретикулярные клетки с ядрами разной формы. Рис. 3 и 4. Пролиферация ретикулярных клеток между дольками печени (рис. 3 — малое увеличение; рис. 4 — большое увеличение). Рис. 5 и 6. Ткань лимфатического узла заметена ретикулярными клетками (рис. 5 — малое увеличение; рис. 6 — большое увеличение).
Возникают в тех случаях, когда созревание клеточных элементов обрывается на уровне родоначальных или материнских форм для каждой ветви кроветворения.
Ретикулез
Ретикулез представляет собой форму лейкоза, характеризующуюся вовлечением в гиперпластический процесс ретикулярной ткани - стромы кроветворных органов. Вследствие особенности физиологического строения ретикулярной ткани (способность ретикулярных клеток находиться преимущественно в виде синцития) ретикулезам более, чем каким-либо другим формам лейкоза, свойствен опухолевый рост. По этой же причине для ретикулезов более характерна алейкемическая картина крови, при которой недифференцированные и незрелые кроветворные элементы не поступают в периферическую кровь или попадают в нее в незначительном количестве. В костном мозгу увеличение процентного соотношения ретикулярных клеток, гемогистобластов и гемоцитобластов при алейкемических ретикулезах сравнительно невелико и колеблется чаще всего от 5 до 35.
Ретикулез острый (подострый) характеризуется лихорадкой, общей интоксикацией, болями в костях и суставах. Протекает, как правило, с отсутствием или малой степенью выраженности клинических симптомов гиперплазии кроветворных органов, но при быстро прогрессирующей панцитопении. По клинической картине и составу периферической крови напоминает агранулоцитоз либо апластическую (гипопластическую) анемию с той разницей, что при ретикулезе все же нередко удается выявить, хотя и незначительное, увеличение лимфатических узлов и селезенки. На фоне опустошенного костного мозга наблюдается повышенное количество ретикулярных элементов, обнаруживаемых по преимуществу в виде синцитиальных обрывков.
В ряде случаев острый ретикулез клинически протекает как лейкопеническая форма гемоцитобластоза. На аутопсии выявляется повсеместное разрастание ретикулярных элементов.
Алейкемический ретикулез на последнем этапе заболевания в некоторых случаях сопровождается выходом в кровь гемоцитобластов. При дифференциальной диагностике необходимо исключить агранулоцитоз, гипопластическую анемию, туберкулез, хрониосепсис, остеомиелопоэтическую дисплазию, хроническую гемолитическую анемию (болезнь Маркиафава - Микели), злокачественное новообразование.
Ретикулез, протекающий с преимущественными опухолевыми разрастаниями, характеризуется выступающим на первый план бурным ростом кроветворных органов с деструкцией окружающих тканей. При этой форме лейкоза часто возникают симптомы геморрагического плеврита, перикардита и асцита вследствие инфильтрирующего роста опухолевых образований, исходящих из лимфатических узлов или других тканей органов кроветворения. Протекает подостро. Характерными признаками служат опухолевидные разрастания лимфатических узлов в виде конгломератов различной локализации, увеличение печени и селезенки, достигающих обычно огромных размеров. Эта форма ретикулеза идентифицируется с ретикуло(лимфо)-саркоматозом.
Кровь при алейкемическом ретикулезе характеризуется снижением показателей гемоглобина и эритроцитов, тенденцией к умеренному лейкоцитозу и тромбоцитопении, выраженной, однако, не в такой резкой степени, как при гемоцитобластозе. Лейкограмма представлена по преимуществу гранулоцитарными элементами либо лимфоцитами и моноцитами, чаще же встречается сдвиг в ней до единичных незрелых и недифференцированных форм. При пункции лимфатических узлов выявляется картина гиперплазии ретикулярных элементов, чаще представленных в виде синцития или клеток, напоминающих гемогистобласты и гемоцитобласты.
Костномозговой пунктат показывает картину увеличения незрелых и недифференцированных форм, но это увеличение не адекватно тому, какое наблюдается при гемоцитобластозе. Число зрелых гранулоцитов редуцировано. Красный росток в большинстве случаев сужен.
Распознавание ретикулеза, особенно алейкемической формы ретикулеза, часто представляет затруднения ввиду того, что в гемограмме и миелограмме количество недифференцированных элементов невелико. С целью уточнения диагноза необходимо учитывать весь комплекс клинических симптомов, проводить тщательную дифференциальную диагностику с такими заболеваниями, как лимфогранулематоз, неопластический процесс, сепсис, туберкулез, бруцеллез, туляремия и пр.
В пользу диагноза ретикулеза свидетельствует нарушение в той или иной степени всех ростков кроветворения по данным пунктата костного мозга, гиперплазия ретикулярных элементов в лимфатических узлах при их пункции или биопсии, рассасывание костной ткани и гиперплазия ретикулярных элементов в препаратах трепанобиопсии.
Лечение ретикулеза. Преднизолон по 1,5 мг/кг (в среднем по 80-60 мг в сутки) на 10-15 дней с последующим постепенным снижением дозы на 2,5 мг в 2 дня до 30-40 мг в сутки, которую и следует применять до наступления клинико-гематологического улучшения. При опухолевых формах ретикулеза, если они не поддаются влиянию стероидной терапии, следует испытать действие химиопрепаратов группы эндоксана (эндоксан, циклофосфан по 200-400 мг в день). Курсовая доза колеблется в широких пределах (от 3 до 6 г и более). Рентгенотерапия местная по 50-200 р ежедневно или через день.
При развитии анемии назначают переливания цельной крови по 250 мл или эритроцитной массы по 125 мл. Частота переливаний зависит от степени анемии. С гемостатической целью и для стимуляции нормального кроветворения назначают витамины В2, B6, Р, аскорбиновую кислоту, препараты кальция.
Гемоцитобластоз
Симптомы, течение гемоцитобластоза. В первые дни болезнь напоминает инфекционный процесс или состояние аллергии. Самыми частыми первоначальными симптомами являются ангина, геморрагии, боли в костях и суставах, лимфаденит, лихорадка, гипертрофический гингивит. Характерна выраженная интоксикация организма, проявляющаяся у абсолютного большинства больных на всем протяжении заболевания. Увеличение печени и селезенки отмечается в 50- 60%, а полиадения как один из ведущих клинических симптомов наблюдается в 20% случаев острого лейкоза. Слизистая оболочка полости рта поражается постоянно. По мере прогрессирования процесса язвенно-некротические явления развиваются у абсолютного большинства больных.
Геморрагии относятся к одному из главных симптомов и проявляются в виде кровотечений, кровоизлияний в кожу, в различные органы, в сетчатку глаза и в 26% случаев в мозг, являясь непосредственной причиной смерти.
Костная система, участвующая в лейкемическом процессе как генетически родственная ткань, претерпевает значительные изменения в виде развития очагов деструкции по ходу плоских и особенно трубчатых костей с поражением эпифизов и диафизов.
Изменения сердечно-сосудистой системы обусловливаются анемией, интоксикацией, геморрагиями, липоматозом и лейкемической инфильтрацией различных отделов сердца. Нарушение функции органов дыхания наблюдается часто вследствие развития в них банальных воспалительных процессов и специфической лейкемической инфильтрации, приобретающей в отдельных случаях характер опухоли.
Анемия выявляется в преобладающем большинстве случаев уже в первые дни заболевания. Главная причина развития анемии заключается в самой сущности поражения кроветворной ткани. Неудержимая пролиферация анаплазированных (измененных функционально и морфологически) недифференцированных элементов при одновременном нарушении процесса дифференциации их предопределяет уменьшение плацдарма эритропоэза и задержку созревания элементов красной крови. Количество лейкоцитов колеблется в значительных пределах. Наблюдается лейкопения ниже 4000, у других больных - лейкоцитоз, достигающий иногда 250 000-500 000 в 1 мм3 крови. В 60% случаев отмечается лейкоцитоз от 100 000 до 150 000. К концу заболевания лейкоцитоз нарастает. Тромбоциты претерпевают количественные и качественные изменения. Тромбоцитопения с геморрагическими проявлениями - неизбежное явление при остром лейкозе. В крови и костном мозгу гемоцитобласты составляют основную массу клеток (от 60 до 99%). Красный росток в пунктате костного мозга резко сужен.
Различное течение острого гемоцитобластоза дает повод к выделению разнообразных клинических вариантов его. Самой распространенной является форма, которую можно обозначить как типичную, протекающую с лихорадкой, анемией, геморрагиями, нередко сопровождающуюся некротическими процессами. Часто при ней отмечается увеличение печени, селезенки и в меньшей степени лимфатических узлов.
Распознавание гемоцитобластоза. основано на обнаружении в крови и костном мозгу гемоцитобластной метаплазии. Затруднения могут возникнуть при анемической форме (синдром ди Гульельмо), при которой наблюдается переключение функции гемоцитобласта на продукцию элементов красного ряда с появлением дегенеративных мегалобластоидных форм. Диффузная форма хлорлейкоза, особенно если она протекает под маской алейкемического ретикулеза, также представляет трудности для диагностики. В этих случаях на помощь приходят исследование костного мозга, пункция или биопсия лимфатических узлов, если они увеличены, и трепанобиопсия. Выявление феномена рассасывания кости при наличии гиперплазии недифференцированных элементов позволяет поставить правильный диагноз.
В зависимости от морфологической и цитохимической характеристики недифференцированных клеток при остром лейкозе в настоящее время выделяют монобластную, лимфобластную, миелобластную и так называемую промиелоцитарную формы лейкоза.
Лечение гемоцитобластоза. Ведущее место занимает антиметаболит 6-меркаптопурин - аналог аденина и гипоксантина. Суточную дозу вычисляют из расчета 2,5-3 мг/кг. Препарат применяют внутрь в виде таблеток по 50 мг в 3-4 приема ежедневно независимо от количества лейкоцитов крови, в основном в соответствии со степенью гемоцитобластной метаплазии костного мозга. Тромбоцитопения, свидетельствующая о глубине лейкемического поражения кроветворения, не служит препятствием к применению этого препарата. Эффект лечения обычно выявляется через 2-4 недели. Снижение количества лейкоцитов само по себе также не служит противопоказанием к дальнейшему лечению 6-меркаптопурином. Большую рать играет темп снижения их числа. При стабилизации числа лейкоцитов до уровня 1000-2000 в 1 мм3 крови и исчезновении клинических проявлений угрожающей гипоплазии кроветворения можно возобновить прием препарата в обычной терапевтической дозе.
Кортикостероидные гормоны группы глюкокортикоидов применяют чаще всего в виде преднизона или преднизолона в дозе 1,5 мг/кг. Лечение преднизоном в указанной дозе продолжают до наступления клинической и хотя бы частичной гематологической ремиссии. По достижении такого улучшения показано постепенное снижение дозы до 40-30 мг в сутки, которую и следует применять до наступления стойкого клинико-гематологического улучшения или полной ремиссии.
С целью профилактики развития побочных явлений гормональной терапии необходимо применять соответствующие медикаментозные средства, режим питания и пр. во избежание грубых нарушений в водном, электролитном, углеводном, белковом и других видах обмена. С этой же целью назначают анаболические гормоны или же прием кортикостероидных гормонов заменяют синтетическими гормональными препаратами - триамцинолоном или дексаметазоном в эквивалентных дозах.
С противоанемической целью предпочтительнее пользоваться капельными переливаниями эритроцитной массы по 125-250 мл которую больные переносят лучше, чем цельную кровь. Частота переливаний определяется степенью анемизации. При выраженном геморрагическом синдроме наиболее эффективным средством является переливание свежей цельной крови (не более 2 суток хранения). Могут быть полезны переливания тромбоцитной массы, внутривенное введение хлорида кальция.
Назначение антибиотиков преимущественно широкого спектра действия (тетрациклин, мицерин, оливомицин, пенициллин в сочетании со стрептомицином и пр.) показано при развитии гнойно-септических и других инфекционных осложнений. Во избежание развития кандидоза их введение необходимо сочетать с приемом нистатина.
В период ремиссии целесообразно продолжить тот комплекс лечебных мероприятий, с помощью которых она была получена, но уменьшить дозы применяемых средств (преднизолон по 0,2-0,3 мг/кг). Поддерживающая доза 6-меркаптопурина должна быть определена еще в условиях стационара. Наилучшей является та, которая не вызывает резкого колебания количества лейкоцитов, поддерживая его на нормальном уровне (чаще такая доза соответствует 1-2,5 мг/кг).
Повышение недифференцированных клеток в пунктате костного мозга даже при нормальных показателях гемограммы должно быть прямым поводом к увеличению дозы преднизолона и 6-меркаптопурина до лечебной, причем желательно большей, нежели применяемой при первоначальном лечении.
При развитии резистентности к применяемому комплексу (преднизолон + 6-меркаптопурин) могут быть использованы некоторые другие цитостатические средства. К ним относятся метотрексат (аметоптерин - антагонист фолиевой кислоты), применяемый внутрь по 2,5-7,5 мг в день. При развитии лейкемических инфильтратов в сфере центральной нервной системы метотрексат вводят непосредственно в спинномозговой канал в виде раствора по 5-7,5-10 мг. К побочному действию метотрексата относятся влияние его на желудочно-кишечный тракт (диспепсия), изъязвление слизистых оболочек, тромбоцитопения и геморрагии.
Щадящая рентгенотерапия (по 100-150 р ежедневно или через день, на курс лечения 500-700 р) показана при развитии опухолевых разрастаний с симптомами сдавления жизненно важных органов. Лучевое лечение осуществляется при тщательном клинико-гематологическом наблюдении за больным с учетом возможности развития отечного синдрома после первых двух сеансов и цитопении.
Из препаратов растительного происхождения применяют винкристин (онковин) - алкалоид из Vinca rosea. Применяют внутривенно от 1-2-3 до 5 мг один раз в неделю. Поддерживающее лечение удлиняет ремиссию. При снижении числа лейкоцитов до 2500 в 1 мм3 крови назначают стимуляторы гемопоэза и интервалы между введениями лекарства несколько удлиняют.
Имеются указания, что комбинация различных медикаментов является более действенной при установлении ремиссии, чем применение отдельных препаратов. Предлагаются различные сочетания, например винкристин, метотрексат (аметоптерин), 6-меркаптопурин, преднизолон (ВАМП), применяемые по схеме: в 1-й день внутривенно вводят винкристин по 2 мг на 1 м2 поверхности тела и метотрексат внутривенно или внутримышечно по 20 мг/м2, на 5-й день - метотрексат в указанной дозе, на 8-й день - винкристин в указанной дозе, на 9-й день - снова метотрексат в указанной дозе; 6-меркаптопурин по 60 мг/м2 внутрь и преднизолон по 40 мг/м2 внутрь назначают ежедневно. Длительность курса 10 дней. Проводят 5 курсов с 10-дневными перерывами.
Читайте также:

