Реконструкция молочной железы после рака молочной железы
Восстановительная хирургия после лечения рака молочной железы: сложный случай

Рано Азимова кандидат медицинских наук, пластический хирург-онколог-маммолог
Удаление груди при лечении рака – все еще очень частое явление, и далеко не всегда реконструкция молочной железы бывает возможна сразу. В этой истории – счастливый конец: пластическому хирургу удалось исправить ошибки коллег, реконструировать грудь и даже сделать обе молочные железы женщины одного размера и формы.

Я начинала свою работу реконструктивным хирургом, но на восьмом году работы целенаправленно пошла в онкологический научный центр Блохина и далеко не сразу, но зато навсегда и всем сердцем полюбила новое для меня направление - онкологию.
Отчасти потому, что случаи, судьбы и такие сильные люди, как мои пациенты из онкологического центра, не встречались мне больше нигде.
Когда женщина узнает о своем заболевании сначала наступает шок. Все время вопрос: неужели это случилось именно со мной? Потом наступает стадия отрицания: это невозможно, наверное, это ошибка. Для сильных наступает следующий этап - осознания.
Бывает, что пройден тяжелейший путь: химиотерапия, потом лучевая терапия, опять операция и вот, когда уже появляется надежда, что все позади, а впереди все будет хорошо, вдруг что-то идет не так.
Ткани, пострадавшие от операции и лучевой терапии, не хотят заживать, инфицируются, на коже появляется ранка, под которой виден имплант. Кажется, что выше человеческих сил опять собраться и идти дальше.
И все-таки проблему можно решить и выйти из нее победителем, если позволяют знания и хирургический опыт. Об одной из них я расскажу - не для того, чтобы испугать вас, а для того, чтобы вы узнали больше об этой проблеме и ценили нашу такую обычную и бесценную жизнь здоровых людей.
История болезни: набор веса за химиотерапию и неудачная операция
Она обратилась ко мне, когда ей было 34 года. За полтора года до этого она перенесла удаление груди и лимфоузлов (радикальную мастэктомию) по поводу рака, затем в течение 4 месяцев получала химиотерапию. Во время лечения набрала около 15 кг. Дело в том, что во время химиотерапии, чтобы переносить ее лучше, вводят дексаметазон, а этот препарат определенным образом меняет обмен веществ.
После этого пациентка обратилась в клинику пластической хирургии, где ей предложили выполнить восстановление молочной железы с помощью собственных тканей - кожи и жира нижней части живота. Но, к сожалению, во время операции что-то пошло не так, и вместо желанной красивой груди у пациентки появился рубец на животе. В таком состоянии через 3 месяца после неудачной операции она обратилась ко мне.
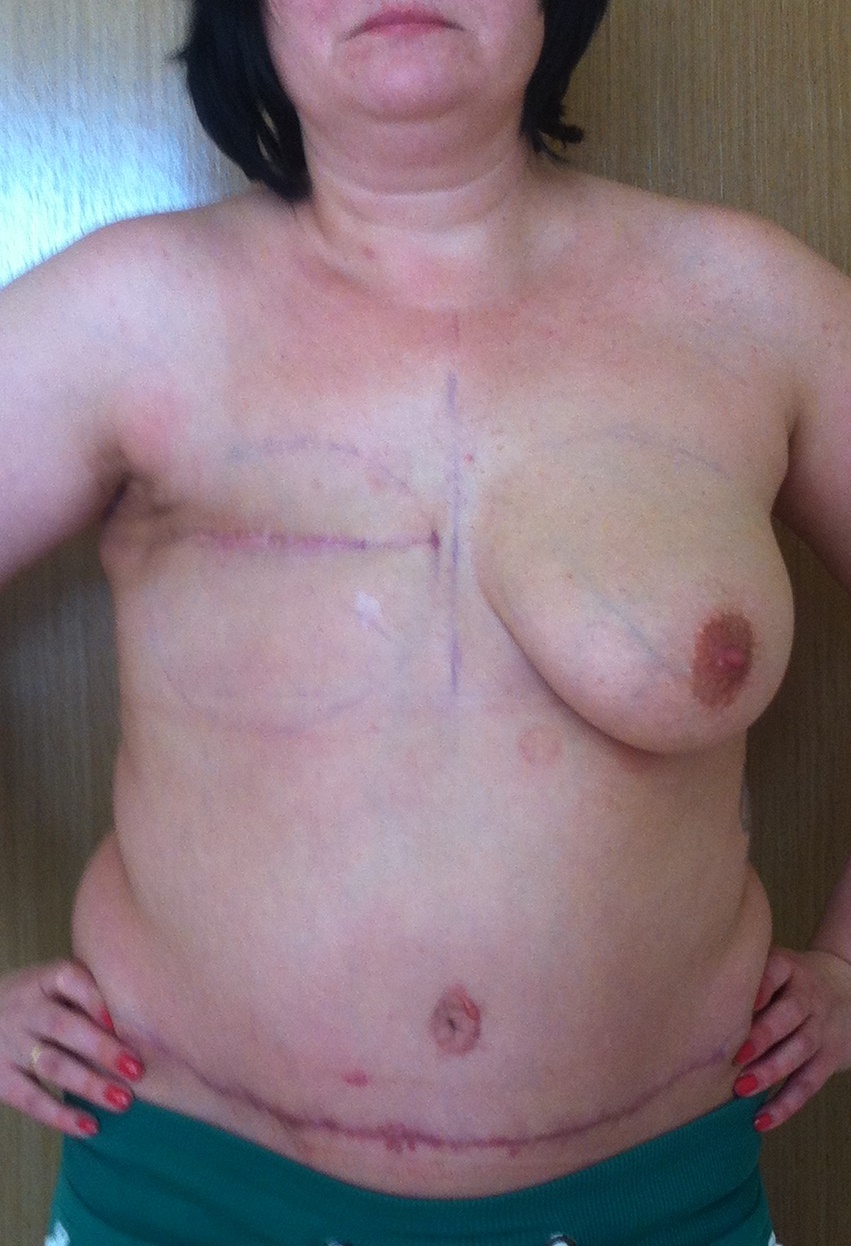
Фото после мастэктомии и до реконструкции груди
Я - реконструктивный хирург и владею разными методиками восстановительной хирургии молочной железы. В данном случае нужно было выбрать надежный метод, так как пациентка намучилась с предыдущими операциями. Я решила переместить пациентке мышечный лоскут с фрагментом кожи со спины и установить имплант. Чтобы обе груди стали одинаковыми, необходимо было выполнить подтяжку груди на импланте.
Как проходила операция по восстановлению молочной железы
Раньше у всех пациенток, страдающих раком молочной железы, удаляли лимфатические узлы в подмышечной области. В редких случаях бывало, что онколог повреждал нужный мне сосуд, и тогда лоскут нельзя было использовать и нужно было придумывать другой вариант. Но у этой пациентки сосуды были хорошего диаметра, и все шло по плану.
Через разрез на спине мы выделили мышцу. После этого я сделала подкожный тоннель в сторону подмышечной области и переместила лоскут через этот тоннель. После обработки кожи я переместила мышцу с кожей в область груди, зафиксировав ее отдельными рассасывающимися швами по краям, и установила имплант под этот мышечный карман. Важно, что имплант должен находиться под мышцей в четко выбранном хирургом пространстве, чтобы в последующем он никуда не смещался и не уходил вбок при перемене положения тела.
Далее мы приступили к заключительной процедуре - симметризирующей операции на левой груди. Это стандартная эстетическая операция, но цель в данном случае - подогнать форму и размер здоровой груди под правую восстановленную грудь.
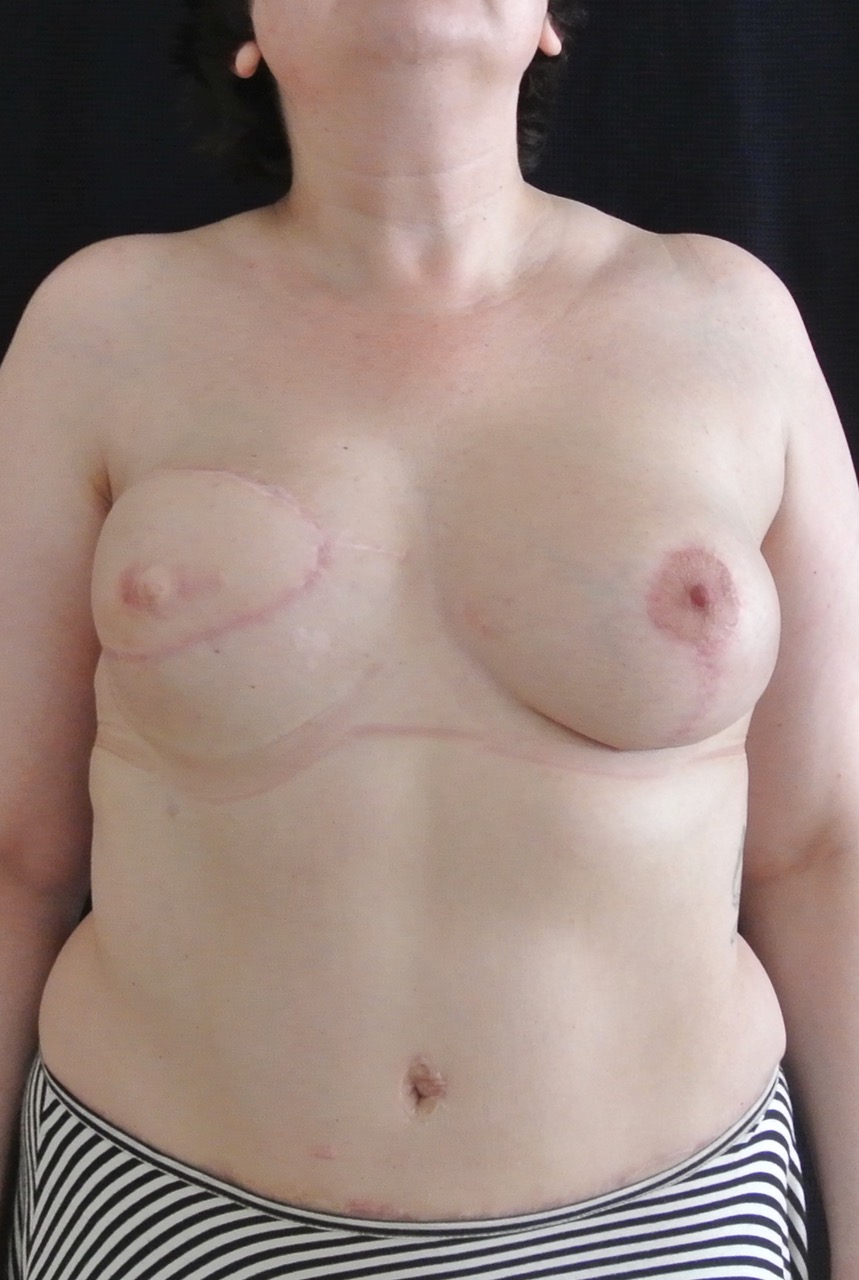
Фото через месяц после реконструкции молочной железы
При подтяжке с имплантом на здоровой груди я всегда использую имплант другой формы и размера - в зависимости от исходной ситуации. Реконструктивная хирургия требует от хирурга гораздо больше знаний, опыта и фантазии, чтобы из двух совершенно разных исходных ситуаций сформировать две красивые и одинаковые молочные железы, так как люди ненавидят асимметрию.
Как быстро можно вернуться к обычной жизни после реконструкции молочной железы
Восстановительный период после такой операции длится около двух недель. В клинике пациентка находится 2-3 дня после операции, а затем я отпускаю ее домой, но прошу приходить на осмотры раз в 2-3 дня.
На 14-й день удаляю некоторые швы. Некоторые швы саморассасывающиеся, и еще сейчас мы стали использовать тканевой клей, который позволяет пациенткам купаться на 3-4-е сутки после операции, чему они бывают очень рады.
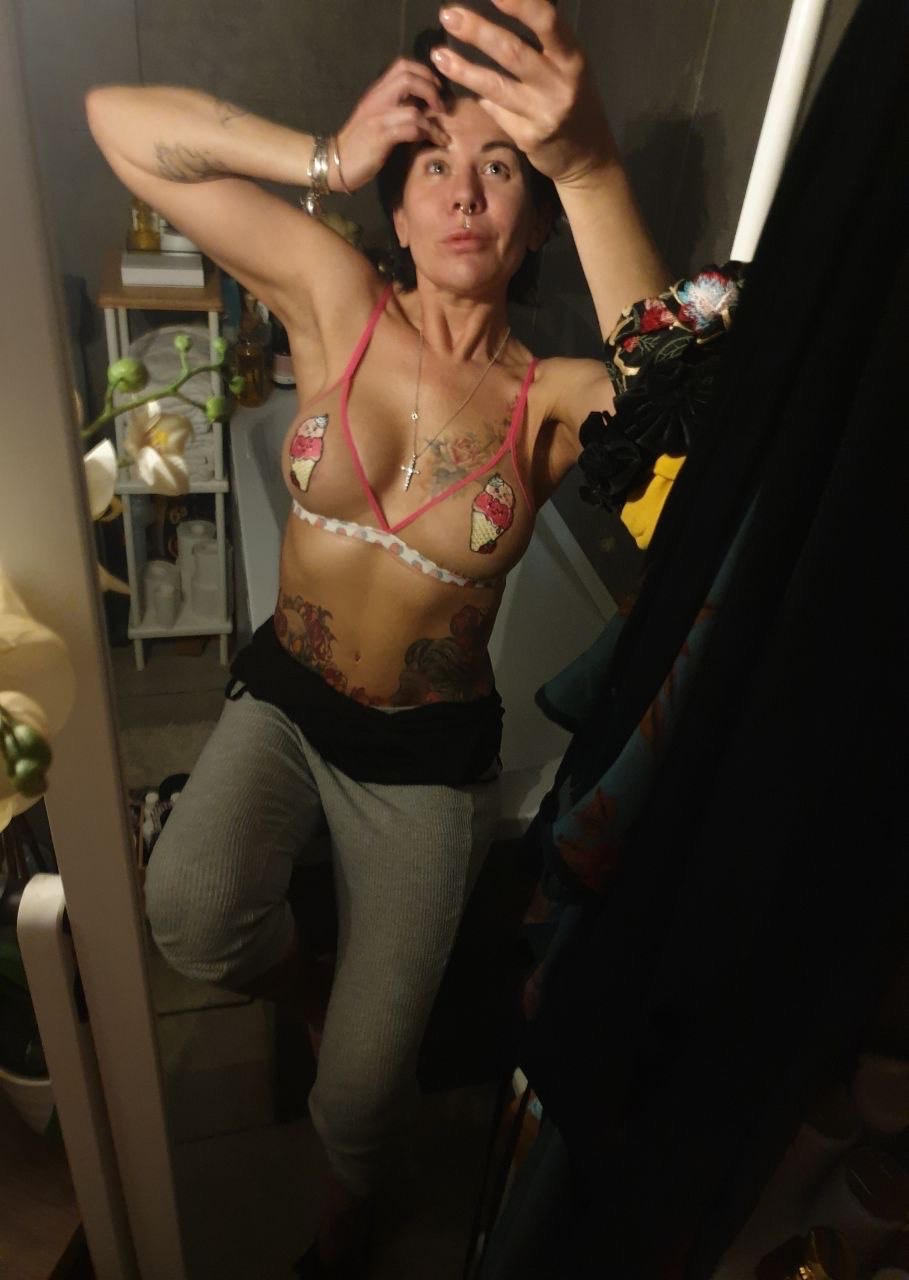
Фото через 6 лет после операции по восстановлению груди
В течение месяца нужно носить компрессионное белье на спине и груди, 5 дней принимать антибиотики, противовоспалительные средства и препараты, способствующие рассасыванию синяков и отеков. Ограничить физические нагрузки. Через месяц можно потихоньку возвращаться к занятиям спортом и обычной жизни.
Когда пациентка шла со мной по коридору в перевязочную для очередного осмотра, у нее упал пояс халата, и она пошутила, что теперь, мол, и не стыдно, что распахнулся халат, когда такая красивая грудь.
Сейчас прошло 6 лет. Женщина буквально расцвела: благодаря силе воли и работе над собой она похудела на 20 кг, выглядит и чувствует себя отлично. У нее прекрасная взрослая дочь, с которой, как видно, полное взаимопонимание.

Результат реконструкции груди: пациентка сегодня


Наш эксперт – пластический хирург, хирург-онколог, действительный член многих европейских врачебных сообществ и RUSSCO (Российского общества клинической онкологии) Михаил Овчинников.
Рак молочной железы – самая частая злокачественная опухоль у женщин. Несмотря на то, что хирургам-онкологам иногда удаётся проводить органосохраняющие операции, многим пациенткам приходится жертвовать грудью, чтобы сохранить жизнь. К счастью, удалённую молочную железу (или обе) можно восстановить.
Не прощайтесь с женственностью!
Пережить мастэктомию (удаление молочной железы) трудно в любом возрасте. Но для молодых женщин такая потеря особенно тяжела. Конечно, есть протезы, удобное бельё и даже купальники, ношение которых делает дефект незаметным для окружающих. Тем не менее многие женщины всё же обращаются к пластическим хирургам, потому что иначе не чувствуют свою полноценность.

Реконструкция груди улучшает психоэмоциональное состояние, самооценку, физическую активность, а также семейную и, разумеется, сексуальную жизнь женщины. Так, в 2008 году во Франции было проведено исследование, которое показало, что 64% семей распадается после того, как жене в связи с раком удалили грудь. Но при выполнении реконструкции этот же показатель составлял всего 13%.
Когда уже можно
О реконструкции груди многие женщины (особенно молодые) задумываются ещё до её удаления или сразу же после. Но на вопрос, когда можно провести восстановление, нельзя ответить однозначно. Многое зависит от стадии заболевания и типа опухоли, с которыми связан риск развития рецидива, а также от того, проводилась ли пациентке лучевая и/или химиотерапия или это только предстоит. Поэтому с этим вопросом нужно обращаться только к лечащему врачу. Нельзя приступать к пластике, пока послеоперационное лечение не будет выполнено в полном объёме.
Кроме того, есть и противопоказания как абсолютные, которые делают такую операцию невозможной в принципе, так и относительные (в этом случае вмешательство придётся отложить до лучших времён). Среди абсолютных противопоказаний:
- поздняя стадия или местно распространённый рак молочной железы (от IIIb стадии), а также сочетанный рак;
- тяжёлые сопутствующие патологии (в том числе сахарный диабет, плохая свёртываемость крови, нарушения функций эндокринной системы);
- возникший рецидив заболевания.

Относительными противопоказаниями являются:
- неблагоприятный молекулярный тип РМЖ (это условное противопоказание, оно говорит лишь о повышенном риске развития рецидива);
- инфекционные заболевания и любые болезни в стадии обострения;
- заболевания молочных желёз (в том числе мастопатия);
- хронические гнойные процессы;
- несовершеннолетний возраст;
- беременность;
- выраженная лучевая реакция кожи после радиотерапии.
Кому довериться
Клиник пластической хирургии сегодня море. Но пациентки, перенёсшие мастэктомию, – это особая категория. И им точно не стоит делать себе новую грудь в обычной клинике. Пластическая онкохирургия – достаточно трудоёмкая область, а главная её сложность состоит в том, чтобы определить, какова вероятность благоприятного исхода лечения рака. От этого зависит решение, стоит или нет проводить реконструкцию.
Поэтому восстановлением молочной железы должен заниматься реконструктивный хирург-онколог с опытом именно в онкомаммологии. Либо до операции обязательно должен иметь место очный консилиум двух специалистов (пластического хирурга и онколога).

Как это делается
Второй этап ‒ замена экспандера силиконовым имплантом (выбранного объёма и формы). На этом этапе может производиться и коррекция другой (здоровой) груди для достижения максимальной симметрии. Её можно увеличить имплантом, подтянуть или уменьшить.
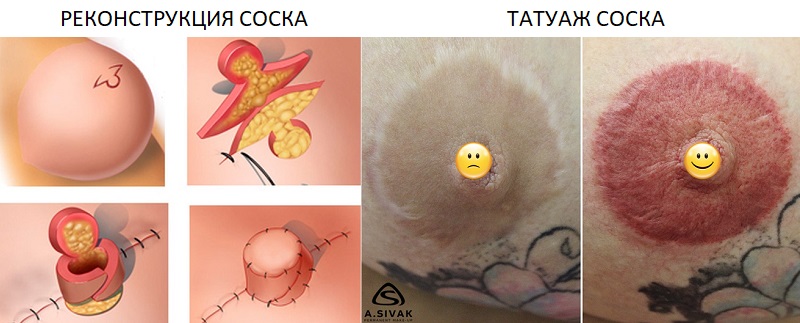
Третий этап ‒ это восстановление соска, которое позднее можно дополнить татуажем, имитирующим внешний вид ареолы, и липофиллингом – для выравнивания неровностей груди, особенно в подмышечной зоне, где удалялись лимфоузлы.
Есть ещё и масса альтернативных методик – например, реконструкция собственными тканями пациентки со спины, живота, ягодиц. Такие лоскуты могут применяться в сочетании с имплантами. Если лоскут берётся с живота, то одновременно выполняется и абдоминопластика, и пациентка приобретает не только красивую грудь, но и более стройную талию. Но лоскутные операции технически более сложные.
Это неопасно
Многие женщины опасаются, что реконструкция груди в будущем может затруднить проведение обследований. Но для этой цели ни лоскут собственных тканей, ни имплант не мешают, тем более что для контроля заболевания чаще используется не маммография, а КТ или МРТ. Но с одним условием: все исследования должны проводиться квалифицированными специалистами в профильном онкологическом учреждении, лучше их делать в одном и том же месте и у одного специалиста, чтобы была возможность сравнить картину в динамике. Также важно соблюдать необходимую периодичность исследований (через полгода, год, два, три и далее).
Цена вопроса
Провести реконструкцию груди можно за счёт средств фонда ОМС. Правда, в последние несколько лет ОМС практически полностью прекратила оплачивать такие операции. Сегодня их всё же делают в некоторых онкологических клиниках, но всего по 1‒2 в месяц, так как их проведение невыгодно как для больницы, так и для ОМС. Кроме того, у такой реконструкции слишком много минусов. Из-за соображений экономии используются импланты и экспандеры только самых дешёвых производителей и часто только одного размера. Поэтому пациенткам, заинтересованным в хорошем эстетическом результате, нередко приходится вчёрную проплачивать реконструктивные операции в госучреждениях.
Сегодня можно реконструировать грудь и по ВМП (высокотехнологичная медицинская помощь) в крупных онкологических центрах. Материалы в этом случае используются более современные и качественные, но пациенткам не всегда легко добиться получения квоты на такое лечение. Иногда этот путь может занять месяцы. К тому же в больницах, принимающих пациентов по квотам, также существует очерёдность.
Наконец, можно сделать реконструкцию груди за свой счёт. Такая операция может стоить от 70 тысяч рублей за, например, отсроченную установку экспандера с одной стороны, до 500‒700 тысяч рублей за сложные комбинированные операции с применением биолоскутов, собственных тканей со сшиванием сосудов под микроскопом, а также коррекцией здоровой груди.
Общие сведения
• Реконструкция молочных желез показана не всем пациенткам.
• Существует множество методик реконструкции молочных желез; опытный пластический хирург не должен владеть только одной методикой.
• Оптимальные условия для реконструкции молочных желез создает мастэктомия с сохранением кожи.
• Следует избегать одномоментной реконструкции молочной железы у пациенток, которым вероятно будет проводиться лучевая терапия.
• Аутологичная реконструкция молочной железы позволяет добиться наиболее естественного результата, но требует наиболее объемного хирургического вмешательства.
• Следует избегать имплантатов у пациенток, страдающих ожирением.
• Реконструированная молочная железа никогда не станет абсолютной заменой настоящей молочной железы.
Реконструкция молочных желез претерпела существенное развитие за последние 30 лет. Современные методы реконструкции позволяют выполнить натуральную и эстетически удовлетворительную реконструкцию молочных желез у большинства пациенток. По результатам наблюдений установлено, что реконструкция молочных желез не оказывает влияния на онкологическую практику или диспансеризацию при раке молочной железы.
Существует множество методик реконструкции молочных желез.
Требования к характеристикам применяемых методик:
1. Предъявляются повышенные требования к технике выполнения операций.
2. Улучшение эстетических результатов.
3. Увеличение продолжительности вмешательства и времени выздоровления.
Большинство пластических хирургов не владеют всеми методиками реконструкции молочных желез. Каждый пластический хирург обязан дать соответствующие рекомендации по реконструкции и, если это необходимо, направить пациентку к хирургу, лучше всего владеющему подходящей в данной ситуации методикой.
Направление пациенток
Большинство пациенток, которые способны перенести мастэктомию, перенесут и какое-либо реконструктивное вмешательство на молочной железе; пластический хирург должен выбрать вмешательство, наиболее подходящее конкретной пациентке.
Пациентки обычно поступают к пластическому хирургу по направлению общего хирурга, который выполняет мастэктомию. Реконструкция является финальным компонентом радикального лечения рака молочной железы. Реконструкция молочной железы никогда не должна оказывать неблагоприятного влияния на лечение рака молочной железы.
Место развития рецидива рака молочной железы варьирует в зависимости от стадии. При раке молочной железы I стадии наиболее вероятен местный рецидив. На II стадии наиболее вероятен отдаленный рецидив (кости). Многочисленные исследования показывают, что рецидивирование лучше всего выявляется путем клинического осмотра. Ни в одном из исследований не было показано, что реконструкция молочной железы оказывает влияние на выявление рецидива рака молочной железы.
Назначение адъювантной химиотерапии в целом не оказывает влияния на реконструктивное вмешательство, хотя послеоперационную химиотерапию, вероятно, следует откладывать при возникновении осложнений. В проспективном исследовании University of Alabama at Birmingham (Университет Алабамы в Бирмингеме), в котором сравнивали 125 пациенток, подвергшихся одномоментной реконструкции молочной железы, со 125 пациентками, подвергшимися только мастэктомии, были получены следующие исходы: не наблюдалось различий по времени начала химиотерапии и частоте осложнений (18%).
Реконструктивное вмешательство следует отложить, если рекомендовано проведение послеоперационной лучевой терапии. Облучение вызывает изменения кожи и приводит к менее благоприятным эстетическим результатам.
Предоперационное обследование
Консультация в предоперационном периоде позволяет пациентке встретиться с пластическим хирургом, обсудить различные методы реконструкции и изучить по фотографиям исходы операций.
Хирургу следует выслушать пациентку и осведомиться о ее пожеланиях. Обязательно следует объяснить пациентке, что реконструкция молочной железы не является безупречной заменой молочной железы. Для реконструкции молочной железы требуется несколько этапов, хотя первая операция является самой длительной и требует также длительного восстановления.
Предоперационный визит к врачу также позволяет хирургу решить, следует ли выполнить одномоментную или отсроченную реконструкцию. Окончательный результат после одномоментной реконструкции эстетически обычно лучше, однако существуют причины для отсроченной реконструкции, а именно: лучевая терапия, распространенный рак молочной железы и предпочтения пациентки.
После принятия решения о выполнении реконструкции молочной железы, а также определения ее характера — одномоментная или отсроченная — следующим решением является выбор типа реконструктивного вмешательства.
Важные факторы включают общее состояние пациентки, курение в анамнезе, размер молочных желез, ожирение и желания пациентки. Существует множество типов реконструктивных операций; они перечислены в табл. 8.1.
Таблица 8.1. Варианты реконструкции молочной железы
1. Силиконовый имплантат или имплантат, заполненный физиологическим раствором
Аутологичная и протезная реконструкция
2. Торако-эпигастральный лоскут (ТДЛ) с имплантатом
3. Кожно-мышечный лоскут широчайшей мышцы спины с имплантатом (ТДЛ, торако-дорзальный лоскут)
Аутологичная реконструкция

Рис. 8.1. Имплантатная и расширительная реконструкция: для обоих типов реконструкции рекомендуется помещать приспособление для формирования объема молочной железы в подмышечный карман. К сожалению, большая грудная мышца не покрывает нижнюю треть имплантата, даже при использовании передней зубчатой мышцы
Преимуществами реконструктивных вмешательств с применением аллопластических имплантатов являются:
• меньшее время проведения операции;
• меньшая длительность госпитализации;
• более быстрое восстановление;
• отсутствие дополнительных рубцов на теле.
Недостатками являются менее естественное ощущение и менее идеальный косметический результат. Чрезмерное уплотнение молочной железы при развитии фиброзной капсулы и контрактуры вокруг имплантата. Сокращение капсулы — это наличие плотной рубцовой ткани вокруг имплантата, которая может вызывать уплотнение, деформацию железы и интенсивную боль.
При промежуточной форме реконструкции молочной железы используют как имплантаты для формирования объема, так и мышцы для прикрытия имплантата так, чтобы последний нельзя было пропальпировать через кожу. Наиболее часто используют широчайшую мышцу спины (рис. 8.2).

Рис. 8.2. Лоскут широчайшей мышцы спины может использоваться изолированно для реконструкции молочных желез малого объема, и часто для формирования более объемной молочной железы требуется имплантат. Островок кожи можно сформировать на спине поперечно, косо или более вертикально. Когда используется имплантат, его следует полностью покрыть мышцами, иногда требуется использовать большую грудную мышцу. При отсроченной реконструкции кожный островок помещают на нижнем полюсе реконструированной молочной железы, а когда реконструкция одномоментная — объем кожи следует уменьшить и ограничить участком комплекса сосок-ареола
Эта операция менее объемна, чем аутологичная реконструкция молочной железы. Также при этом формируется маленький рубец за пределами кожи молочной железы, получается более натуральный результат, чем при реконструкции с использованием только имплантата, а также наблюдается наименьшая частота осложнений со стороны донорского места.
Существует множество методов реконструкции молочной железы аутологичными тканями.
Методы в целом можно разделить на две группы (рис. 8.3):
• реконструкция лоскутом на ножке;
• реконструкция свободным лоскутом (требуется микрососудистое хирургическое вмешательство).

Рис. 8.3. Классические зоны перфузии TRAM-лоскута: I зона (расположена над мышцей, которая используется для того, чтобы приподнять лоскут); II зона (расположена над противоположной мышцей); III зона (расположена латеральнее I зоны); IV зона (расположена латеральнее II зоны). I зона лучше остальных, а IV зона хуже всего васкуляризирована. Поэтому центральные части лоскута — участки, которые следует использовать для безопасной и надежной реконструкции
Реконструкция аутологичными тканями приводит к наилучшей в эстетическом отношении и по части натуральности ощущений реконструкции молочной железы. Операция занимает больше времени, более технически сложна и требует большего времени для выздоровления.
Наиболее распространенная форма реконструкции аутологичными тканями — реконструкция поперечным кожно-мышечным лоскутом на прямой мышце живота (TRAM). Эта процедура подразумевает перемещение кожи живота и подкожно-жировой клетчатки на стенку грудной клетки для формирования объема молочной железы. Кровоснабжение тканей можно обеспечить несколькими путями.
Перфорирующие кровеносные сосуды берут начало от системы надчревной артерии, проходят через прямую мышцу живота и кровоснабжают кожу и мягкие ткани живота. При TRAM на ножке место прикрепления прямой мышцы живота разделяется, а мышца используется как источник кровоснабжения лоскута.
При попытке сохранить прямую мышцу живота лоскут можно поднять на нижних надчревных сосудах, преобладающих источниках кровоснабжения, и переместить на грудную клетку. При этой методике могут брать часть прямой мышцы, использовать свободный TRAM-лоскут или ничего из этого (лоскут, перфорированный нижней надчревной артерией). Операция TRAM занимает 3-8 ч в зависимости от методики.
Вторичные вмешательства
После реконструкции объема молочной железы требуется реконструкция соска, татуаж ареолы (рис. 8.4) и малая ревизия. Вмешательства обычно выполняют под местной анестезией или под внутривенной седатацией. 
Рис. 8.4. Методики реконструкции соска: а — операция Мапьта-Круза; б — коньковый лоскут; в — звездчатый лоскут; г — колокольный лоскут; д — двойной противопоставленный флагообразный лоскут.
Осложнения
Послеоперационные осложнения, специфичные для реконструктивных операций, включают некроз лоскута, некроз донорского места и неблагоприятный эстетический результат. Как и при любых других хирургических вмешательствах, всегда возможны некроз кожи, расхождение краев раны и гематома.
Реконструкция молочной железы является интегральной частью лечения рака молочной железы, у большинства пациенток существуют показания к вмешательству. Обязанностью пластического хирурга является обсуждение вариантов реконструкции молочной железы с пациенткой и определение ее оптимального варианта.
К.И. Бленда, М.У. Бухлера, А. Ксендес, М.Г. Сарра, О.Д. Гардена, Д. Уонга
- Отделение анестезиологии и реанимации
- Метастазы рака
- Химиотерапия
- Хоспис для онкологических больных
- Иммунотерапия в центре платной онкологии Медицина 24/7
- КТ-исследования
- МРТ-исследования
В медицине иногда приходится делать выбор в пользу спасения жизни пациента, жертвуя ее качеством в будущем. С рациональной точки зрения данный подход выглядит обоснованным, но не все так однозначно с точки зрения пациента. Так, например, для женщины с диагнозом рак молочной железы решение об удалении груди (мастэктомия) сопряжено с глубокими переживаниями о потере женственности и сексуальности. В результате эффективная с точки зрения онкологии операция имеет серьезные психосоциальные последствия - ухудшается личная жизнь, увеличивается риск депрессии, тревожных расстройств и даже суицида. Как решить столь серьезную дилемму?
Уже более 100 лет назад были предприняты первые попытки хирургического восстановления (реконструкции) удаленной молочной железы. К настоящему времени возможности пластической хирургии способствуют принятию женщиной положительного решения в пользу радикального лечения и предупредить расстройства в личной и социальной жизни. Сегодня я подготовил для вас фоторепортаж операции по реконструкции молочной железы путем установки импланта у пациентки после мастэктомии, а в следующем посте вы увидите продолжение этой операции, но уже на здоровой груди с целью ее коррекции (мастопексия).
Предыстория клинического случая
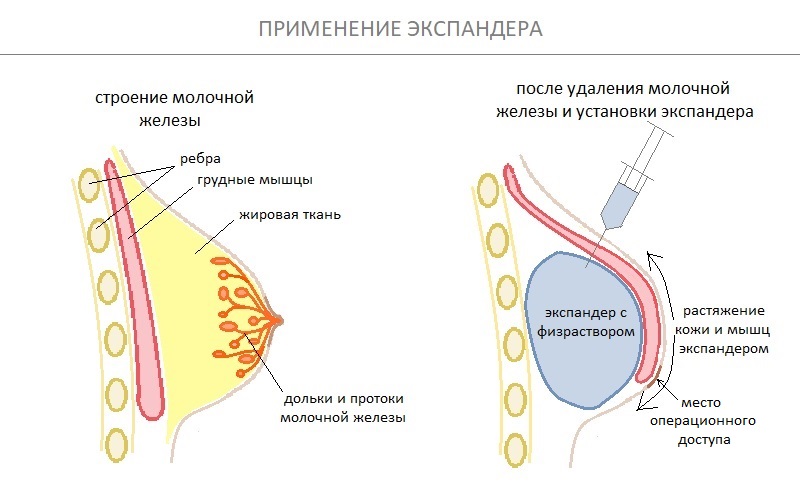
По результатам обследования был поставлен окончательный диагноз — рак молочной железы 3С стадии. С учетом значительных размеров образования (4 см), характера его роста и чувствительности опухолевых клеток к половым гормонам была выполнена радикальная мастэктомия с одновременным удалением матки с придатками.
Также с целью снижения риска рецидива заболевания вместе с железой был удален участок кожи с ареолой и соском, куда могли проникнуть опухолевые клетки. Однако в результате этого возникает дефицит площади кожи, что не позволит в будущем установить постоянный имплант необходимого размера. Поэтому для восстановления площади кожи сразу после удаления молочной железы был установлен временный имплант (экспандер). В отличии от молочной железы, которая располагается под кожей, экспандер и будущий имплант устанавливаются под большую грудную мышцу, что исключает их дислокацию в дальнейшем. После установки экспандера в течении нескольких недель в его полость через специальный порт с помощью шприца периодически добавляется физиологический раствор для увеличения его размеров. Постепенно увеличиваясь в размерах экспандер растягивает грудную мышцу и увеличивает площадь кожи — формируется кожно-мышечный карман, в который на втором этапе реконструкции будет установлен постоянный силиконовый имплант анатомической каплевидной формы.
Таким образом в ходе первой операции была выполнена мастэктомия и установка экспандера (первый этап реконструкции). В течение года после первой операции для предупреждения рецидива заболевания выполнено несколько курсов химио и лучевой терапии. Затем пациентка госпитализирована для проведения второго этапа реконструкции, которому посвящен данный фоторепортаж.
Второй этап реконструкции молочной железы: установка постоянного импланта
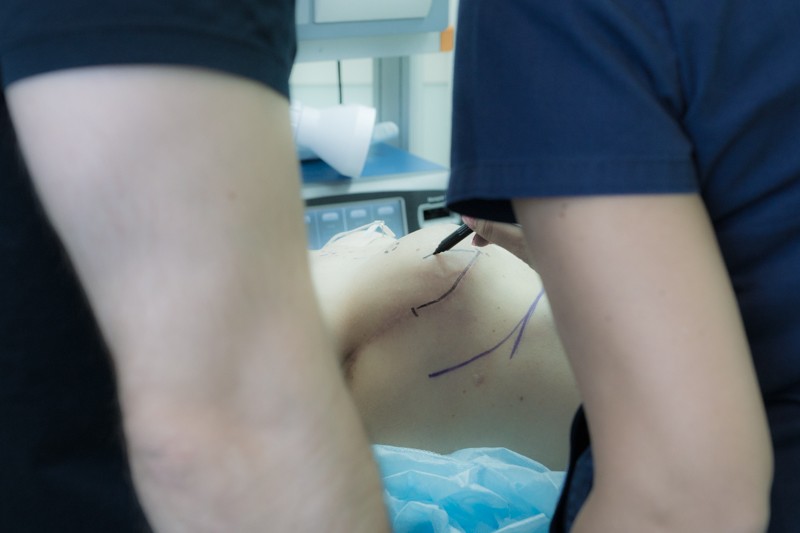
Перед операцией хирург наносит разметку — ориентиры для хирургических манипуляций и будущих контуров реконструированной груди:
Операция начинается с иссечения операционного рубца, сформировавшегося после мастэктомии:
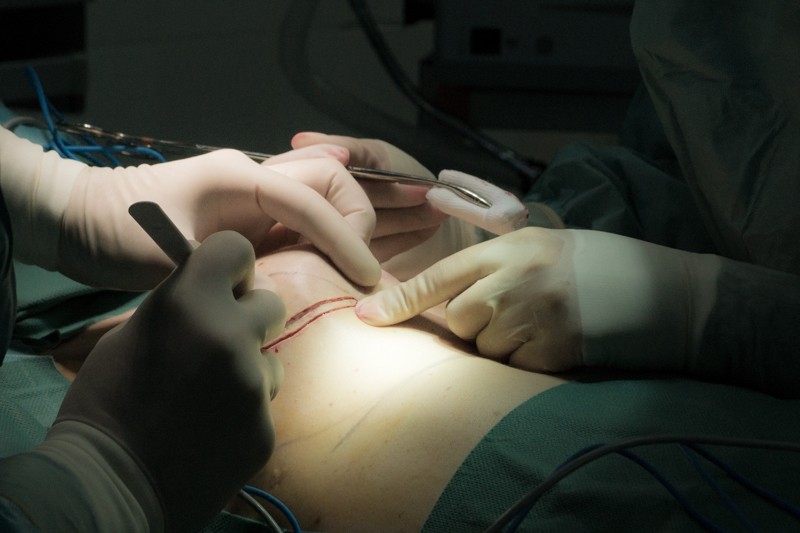
Доступ к экспандеру осуществляется через большую грудную мышцу. Сам экспандер инкапсулировался — организм сформировал вокруг него капсулу из соединительной ткани:
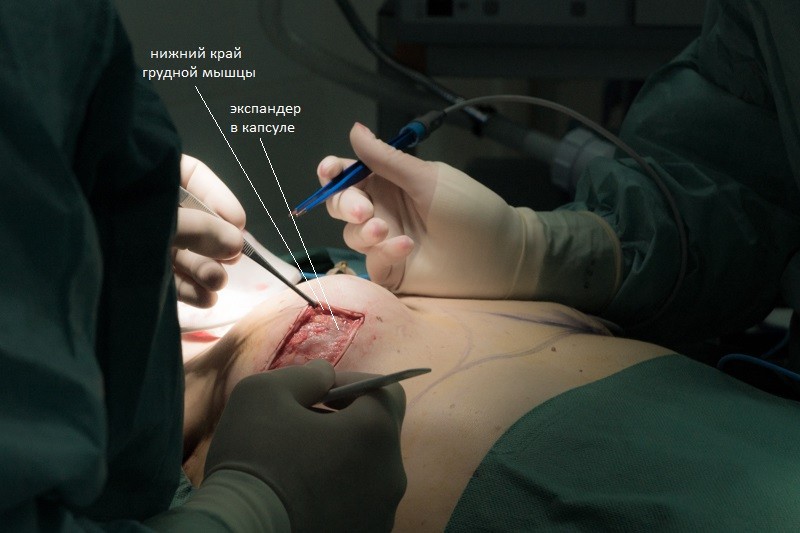
Задача хирурга извлечь экспандер, сохранив данную капсулу, чтобы использовать ее для дополнительной фиксации постоянного импланта. Для этого капсула аккуратно отделяется от окружающих тканей:
Чтобы через небольшой разрез достать экспандер, из него удаляется физраствор:
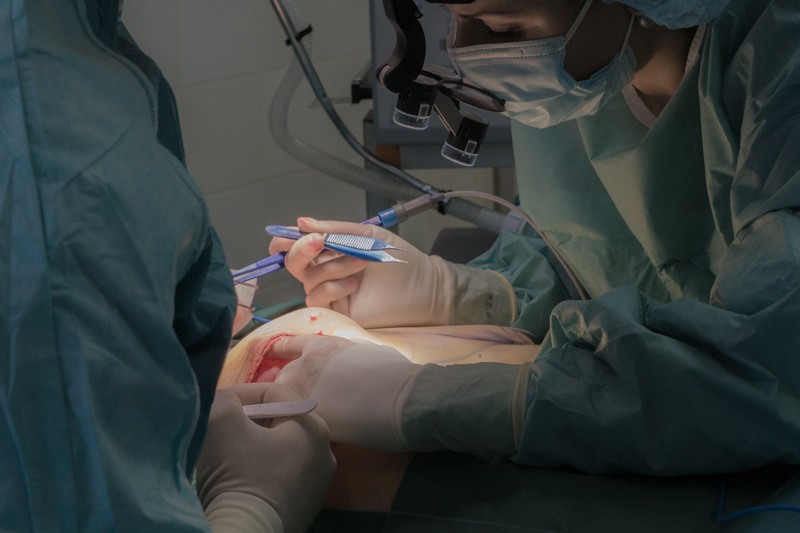
Опорожненный экспандер легко извлекается из сформировавшегося кожно-мышечного кармана:
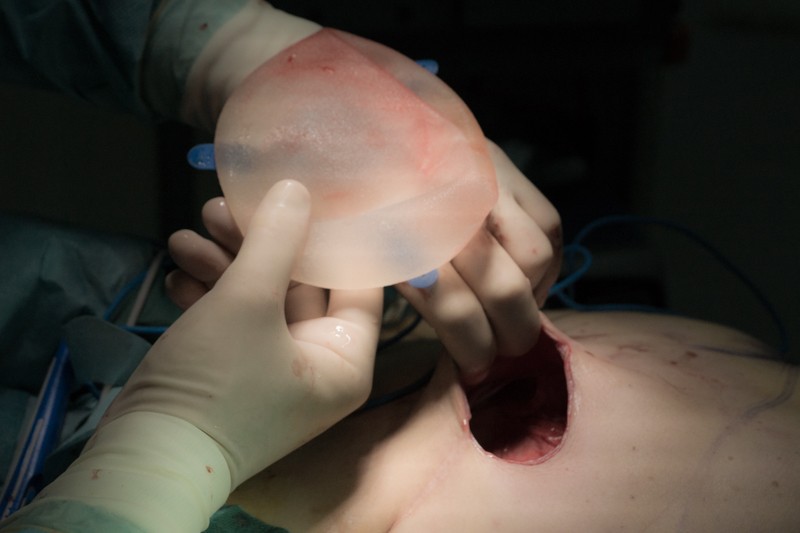
Вот так выглядит соединительнотканная капсула, которую организм сформировал вокруг инородной поверхности экспандера:
С помощью скальпеля хирург рассекает ткани, чтобы сформировать естественные контуры основания реконструированной груди:
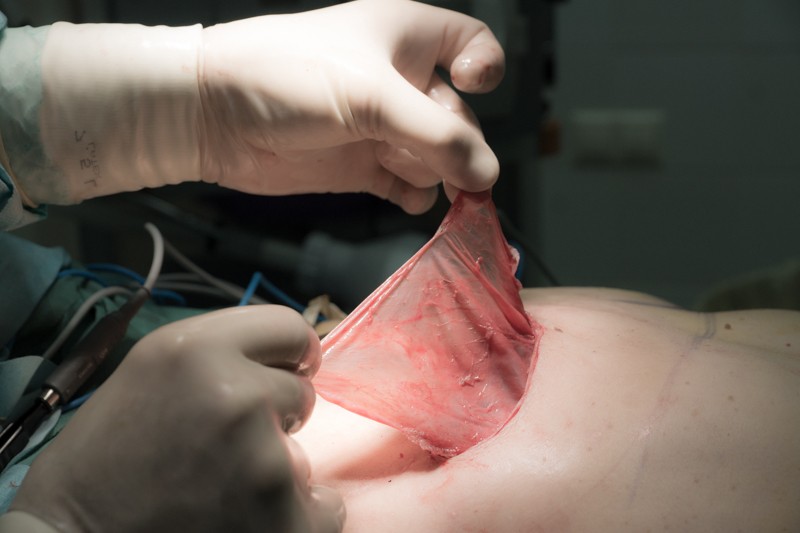
Особенно важный участок контура — субмаммарная складка (нижняя часть контура), высота расположения которой в значительной мере определяет красоту женской груди.
До заживления тканей субмаммарная складка может опуститься под силой тяжести импланта, поэтому данный участок укрепляется швами:
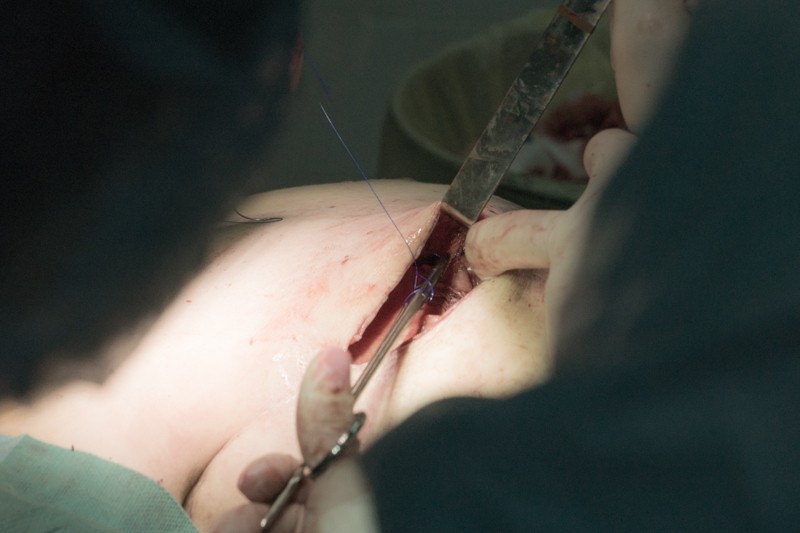
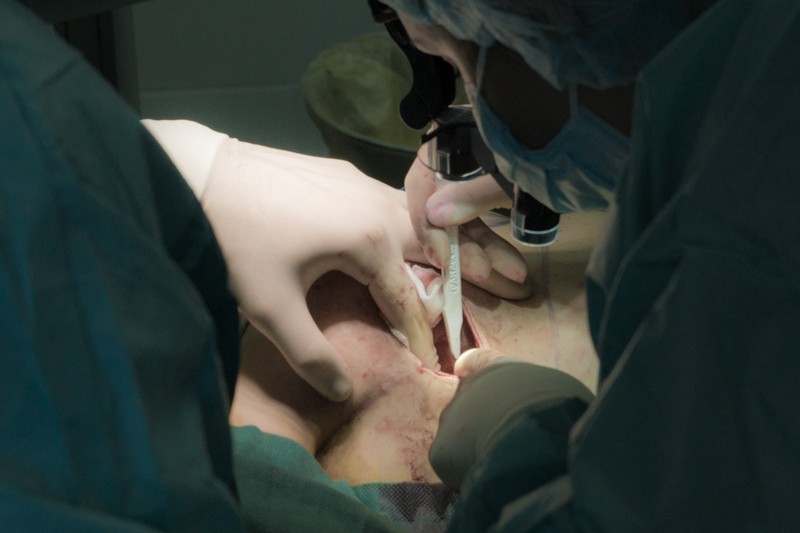
Форму сформированных контуров кармана сложно оценить как изнутри, так и снаружи до установки импланта, поэтому хирург прибегает к специальному приему. Закрыв рукой операционную рану, хирург надавливает на полость с воздухом, давление которого расправляет ткани и контур будущей груди становится заметным снаружи, показывая неровности, нуждающиеся в доработке:
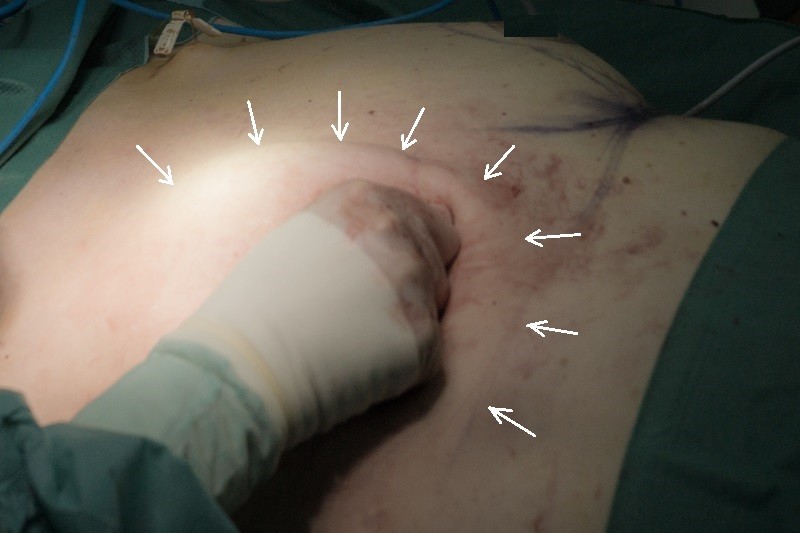
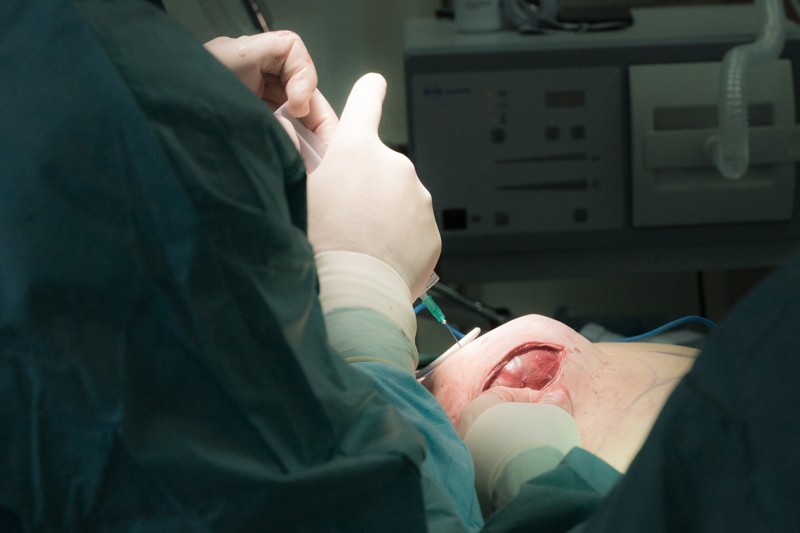
В течение нескольких дней после операции в герметичной полости кожно-мышечного кармана будет накапливаться экссудат лимфы с примесью крови. Это может негативно сказаться на эстетическом результате операции, а также стать причиной инфекции. Для предупреждения данных осложнений устанавливается временный дренаж:
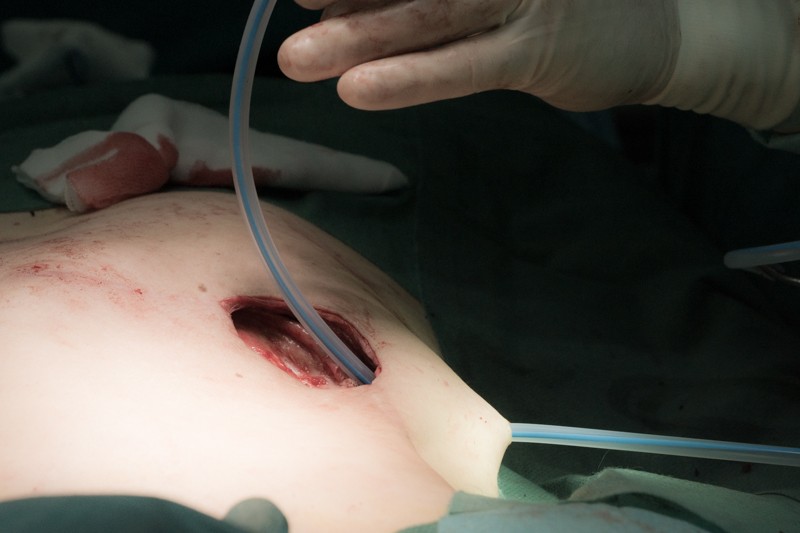
Карман сформирован, укреплен и готов для установки постоянного импланта:
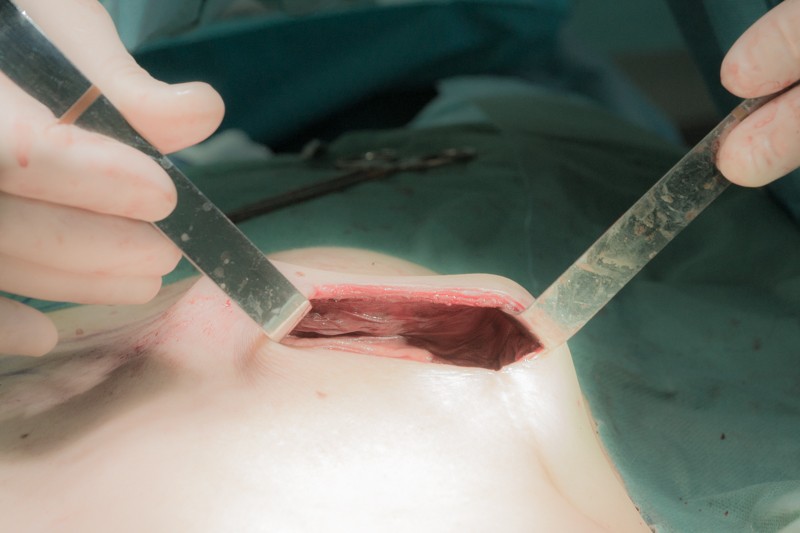
После дезинфекции имплант готов к установке. Матовая поверхность импланта способствует его фиксации окружающими тканями, которые постепенно врастают в неровности инородного тела:
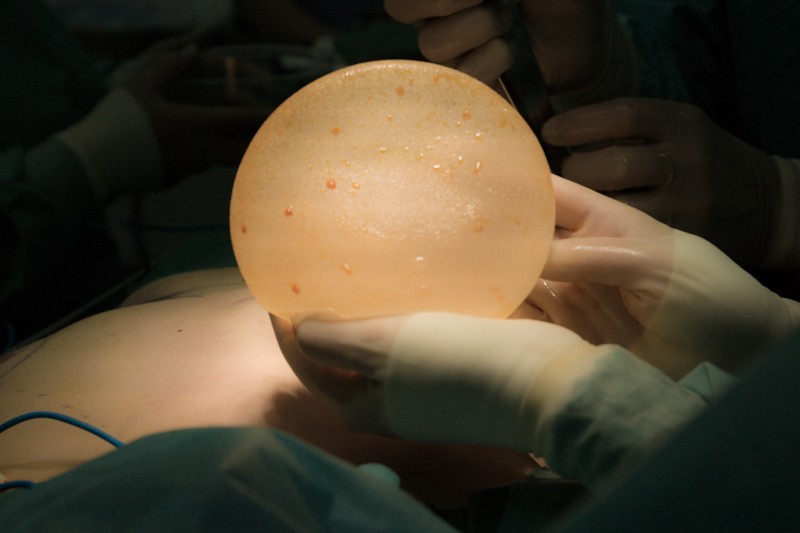
Хирург располагает имплант в кармане и еще раз контролирует полученные контуры реконструированной груди. Даже минимальные неровности могут стать гораздо заметнее после того как сойдет послеоперационный отек:
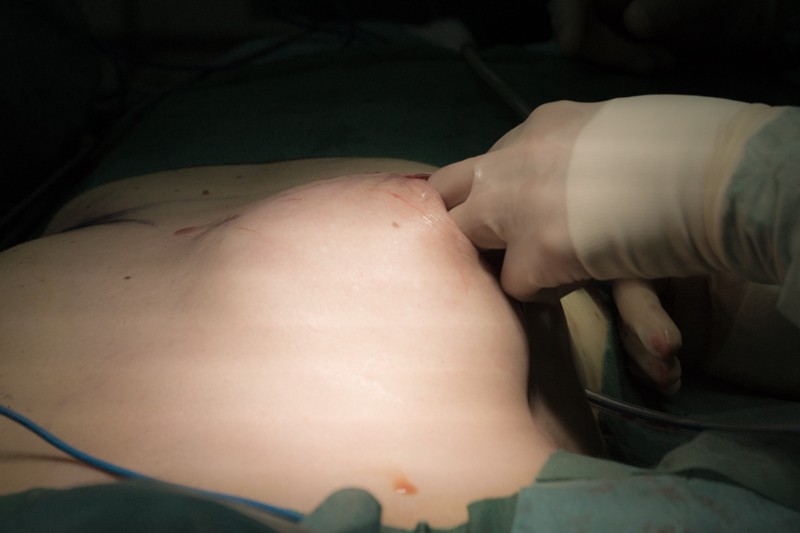
Вот так имплант и нижний край капсулы выглядят через операционную рану:
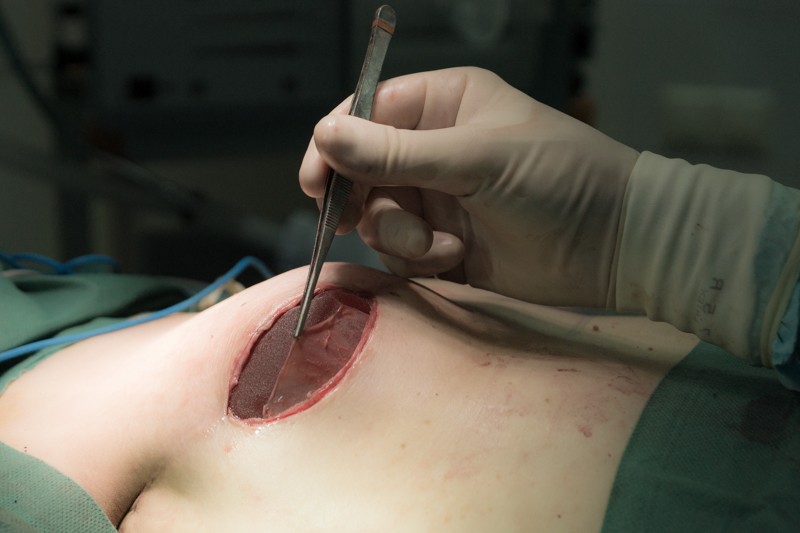
Сшиваются края соединительнотканной капсулы: Затем ушиваются края операционной раны:
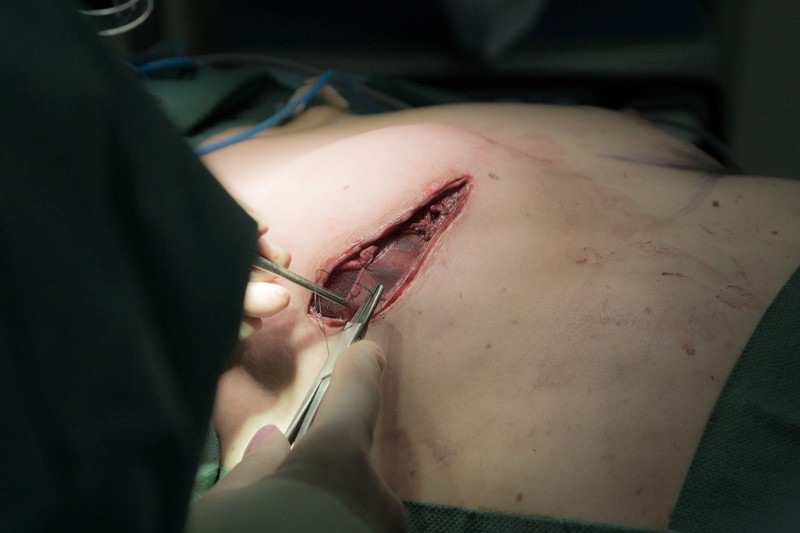
Как уже было сказано, сосок и ареола были удалены вместе с молочной железой. По желанию пациентки в будущем можно будет под местной анестезией выполнить восстановление сосково-ареолярного комплекса. Чаще всего сосок реконструируют из верхних слоев кожи, а пигментация ареола имитируется с помощью шрамирования и татуажа, которым также можно скрыть оставшиеся рубцы. Внешне такой сосок будет не отличим от настоящего:
Тем более, что основной профиль клиники — специализация крайне сложная и технически и психологически: помощь людям с III-IV стадиями рака. Чаще всего им везет меньше, чем этой пациентке — их нельзя окончательно вылечить. Врачи клиники делают все, чтобы продлить им жизнь — иногда на недели, месяцы, иногда и на несколько лет. А также улучшают качество этой жизни: проводят симптоматическое лечение, борются с осложнениями, снимают боль — часто даже ту, против которой не помогают наркотические анальгетики. Это одна из очень небольшого числа клиник, которые развивают направление паллиативной медицины в России.
А этой пациентке давайте все вместе пожелаем благополучного восстановления, и чтобы однажды она могла с уверенностью сказать, что жизнь только начинается!
Читайте также:





