Рекомендации по профилактике лейкоза
Всем больным лейкозами рекомендуется рациональный режим труда и отдыха, питание с высоким содержанием животного белка (до 120 г), витаминов и ограничением жиров (до 40 г). В рационе должны быть свежие овощи, фрукты, ягоды, свежая зелень.
Практически все лейкозы сопровождаются анемиями, поэтому рекомендуется фитотерапия, богатая железом, аскорбиновой кислотой.
Используют настой плодов шиповника и земляники лесной по 1/4--1/2 стакана 2 раза в день. Отвар листьев земляники лесной принимают по 1 стакану в день.
Рекомендуется барвинок розовый, в траве содержится более 60 алкалоидов. Наибольший интерес представляют винбластин, винкристин, лейрозин, розидин. Винбластин (розевин) является эффективным препаратом для поддержания ремиссий, вызванных химиотерапевтическими средствами. Он хорошо переносится больными при проведении длительной (в течение 2--3 лет) поддерживающей терапии.
Винбластин имеет некоторые преимущества перед другими цитостатиками: обладает более быстрым действием (особенно это заметно при высоком лейкоцитозе у больных лейкозом), не оказывает выраженного угнетающего влияния на эритропоэз и тромбоцитопоэз. Что позволяет иногда применять его даже при легкой анемии и тромбоцитопении. Характерно, что вызываемое винбластином угнетение лейкопоэза чаще всего обратимо и при соответствующем уменьшении дозы может восстанавливаться в течение недели.
Розевин применяют при генерализованных формах лимфогранулематоза, лимфо- и ретикулосаркоме, хронических миелозах, особенно при устойчивости к другим химиотерапевтическим препаратам и лучевой терапии. Вводят внутривенно 1 раз в неделю, в дозе 0,025-0,1 мг/кг.
Используют витаминный чай: плоды рябины - 25 г; плоды шиповника - 25 г. Принимают по 1 стакану в день. Настой плодов шиповника - 25 г, ягод черной смородины - 25 г. Принимают по 1/2 стакана 3-4 раза в день.
Плоды абрикоса содержат большое количество аскорбиновой кислоты, витаминов В, Р, провитамина А. Плоды содержат железо, серебро и т. д. 100 г абрикоса влияют на процесс кроветворения так же, как 40 мг железа или 250 мг свежей печени, что и определяет лечебную ценность этих плодов для людей, страдающих анемией.
Авокадо американское, плоды употребляют в свежем виде, а также подвергают различной обработке. Из плодов готовят салаты, приправы, используют как масло для бутербродов. Принимают для лечения и профилактики анемии.
Вишня обыкновенная, используют в сыром, сушеном и консервированном виде (варенье, компоты). Вишня улучшает аппетит, рекомендуется как общеукрепляющее средство при анемии. Употребляют в виде сиропа, настойки, наливки, вина, фруктовой воды.
Свекла обыкновенная, приготавливают различные блюда, употребляют ее в сушеном, соленом, маринованном и консервированном виде. Сочетание большого количества витаминов с железом оказывает стимулирующее действие на гемопоэз.
Смородина черная, основным достоинством плодов является низкое содержание ферментов, разрушающих аскорбиновую кислоту, поэтому они служат ценным источником витаминов. Рекомендуется при гипохромной анемии.
Черешня, плоды можно замораживать и сушить, из нее готовят компоты, варенья, джемы. Эффективна при гипохромной анемии.
Шелковица, употребляют в пищу в виде сиропов, компотов, десертных блюд и наливок. Применяют при гипохромной анемии.
Шпинат огородный, листья содержат белки, сахары, аскорбиновую кислоту, витамины В1, В2, Р, К, Е, Д2, фолиевую кислоту, каротин, минеральные соли (железо, магний, калий, фосфор, натрий, кальций, йод). В пищу употребляют листья, из которых готовят салаты, пюре, соусы и др. блюда. Особенно полезны листья шпината больным гипохромной анемией.
В пищевой рацион больных анемией включают овощи, ягоды и фрукты в качестве носителей "факторов" кроветворения. Железо и его соли содержат картофель, тыква, брюква, лук, чеснок, салат, укроп, гречиха, крыжовник, земляника, виноград.
Аскорбиновую кислоту и витамины группы В содержат картофель, капуста белокочанная, баклажаны, кабачки, дыня, тыква, лук, чеснок, шиповник, облепиха, ежевика, земляника, калина, клюква, боярышник, крыжовник, лимон, апельсин, абрикос, вишня, груша, кукуруза и др.
Можно использовать различные лекарственные растения в том числе следующие:
1. Собирают цветки гречихи посевной и готовят настой:1 стакан на 1 л кипятка. Пьют без ограничения.
2. Приготовить сбор: ятрышник пятнистый, любка двулистная, донник лекарственный, цвет гречихи посевной - все по 4 ст. л., паслен дольчатый, хвощ полевой - по 2 ст. л. На 2 л кипятка взять 6 ст. л. сбора, принимать утром первую порцию 200 г, а затем по 100 г 6 раз в день.
3. Сбор: донник лекарственный, хвощ полевой, крапива двудомная - все по 3 ст. л. На 1 литр кипятка взять 4-5 ст. л. сбора. Принимать по 100 г 4 раза в день.
4. Пить сок из корней мальвы, а детям - сок из плодов мальвы.
Профилактика лейкозов
Проведение мероприятий направленных на выявление факторов, вызывающих заболевание;
* Постоянное наблюдение за детьми, имеющими неблагоприятную наследственность;
* Своевременное прохождение профилактических осмотров;
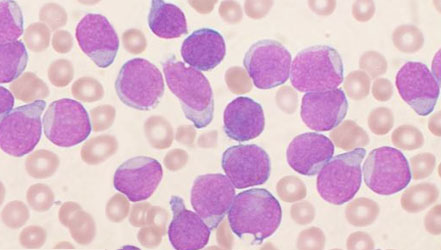
Это онкологическая патология кроветворной системы, к которой можно отнести обширную группу заболеваний разной этиологии [3] .
При лейкозе клетки костного мозга не производят нормальные лейкоциты, а мутируют и превращаются в раковые. От других разновидностей онкологических заболеваний лейкоз или лейкемия отличается тем, что раковые клетки не образуют опухоль, а находятся в костном мозге, в крови или во внутренних органах. Костный мозг замещается раковыми клетками и не производит достаточное количество здоровых клеток крови. Из-за этого к крови возникает дефицит тромбоцитов, лейкоцитов и эритроцитов. Дефективные лейкоциты не способны нормально функционировать, организм становится восприимчив к инфекциям.
Лейкоз считается самым распространенным онкологическим заболеванием у детей, на его долю приходится около 30% от всех раковых патологий.
Острая лейкемия развивается вследствие перерождения незрелых клеток крови. Несозревшие клетки подвергаются злокачественному перерождению и прекращают нормально развиваться. Такой вид лейкоза назвали острым, так как еще каких-то 50 лет назад такая патология приводила к смерти больного. В наши дни эта форма лейкемии успешно поддается терапии, особенно на ранних стадиях.
Острому лейкозу особенно подвержены дети в возрасте 3-5 лет и, как правило, мужчины 60-70 лет.
Хроническая или медленно развивающаяся форма чаще всего встречается у подростков и у взрослых людей в возрасте 50-60 лет. При хронической лейкемии перерождаются уже созревшие клетки крови.
Точные причины возникновения лейкоза все еще не установлены. На сегодняшний день 60-70% причин развития лейкемии не выяснены. Однако можно выделить ряд факторов риска, которые угнетают мозговое кроветворение, к которым относятся:
- 1 поражение организма вирусными и инфекционными заболеваниями, при этом здоровые клетки могут переродиться в атипичные;
- 2 курение;
- 3 генетическая предрасположенность, особенно от отца к детям;
- 4 генетические нарушения – синдром Дауна, нейрофиброматоз;
- 5 токсическое воздействие на организм химическими соединениями – пестициды, растворители, некоторые лекарственные средства;
- 6 побочный эффект после химиотерапии;
- 7 патологии кровеносной системы – анемия и другие.
Под воздействием какой-либо причины в костном мозге начинают размножаться недифференцированные клетки, которые вытесняют здоровые. Для развития лейкоза достаточно лишь одной онкологической клетки, которая быстро делится, клонируя раковые клетки. Атипичные клетки с кровью разносятся по организму и образуют метостазы в жизненно важных органах.
Начало заболевания обычно протекает бессимптомно. Больной чувствует себя нормально до тех пор, пока пораженные клетки не начинают распространяться по кровеносной системе. Затем появляется анемия, пациент постоянно чувствует себя уставшим, жалуется на одышку и тахикардию. В связи с уменьшением количества тромбоцитов в крови возможно развитие гемофилии. Поэтому возможна кровоточивость десен, склонность к незаживающим синякам, носовым, маточным и желудочным кровотечениям. Затем появляются боли в позвоночнике, ногах, вплоть до хромоты.
При некоторых формах лейкемии может подниматься температура, у больного пропадает аппетит. Часто лейкозные клетки поражают клетки печени, селезенки, кожи, почек и головного мозга, поэтому печень и селезенка могут быть незначительно увеличены, возможны боли в области живота.
При лимфобластной лейкемии поражаются и, соответственно, увеличиваются лимфатические узлы на шее или в паху б, при пальпации больной не испытывает болевой синдром.
Если лейкозные клетки проникают в почки, то развивается почечная недостаточность.
При лейкозной пневмонии пациент жалуется на хриплое дыхание, сухой кашель и одышку.
Хроническая форма лейкоза может протекать без явных симптомов в течение нескольких лет.
Настороженность относительно лейкемии должны вызвать:
- воспаление и кровоточивость десен;
- рецидивирующая ангина;
- потеря веса;
- ночная потливость;
- бледность кожных покровов;
- склонность к кровоизлияниям на коже;
- увеличение лимфоузлов после перенесенных инфекций.
Острая форма лейкоза возникает внезапно, быстро прогрессирует и может привести к смерти пациента.
Со стороны сосудистой системы распространение раковых клеток может привести к закрытию просвета лейкемическими тромбами и закончиться инфарктом.
При проникновении лейкозных клеток в оболочку головного мозга и больного развивается нейролейкоз. При этом у пациента возможны обмороки, судороги, головокружения, рвота.
При проникновении метостаз в жизненно важные органы, у больного могут появиться головные боли, кашель, одышка, зуд кожных покровов, интенсивные маточные и носовые кровотечения.
При поражении кожных покровов у больного на поверхности кожи могут появиться узелки, сливающиеся между собой.
Специальных профилактических мер против лейкемии нет. Для людей с отягощенной наследственностью и людям, чья профессиональная деятельность связана с радиоактивными и токсическими веществами важна ранняя диагностика.
Общие профилактические меры лейкоза – это здоровый образ жизни, умеренные регулярные физические нагрузки, правильное питание, сезонная витаминотерапия.
Чем раньше начать терапию лейкоза, тем более вероятность выздоровления. Вид комплексного лечения зависит от стадии и типа патологии. В первую очередь пациент нуждается в консультации гематолога. В зависимости от симптомов затем подключают хирурга, дерматолога, ЛОР-врача, гинеколога или стоматолога.
Пациенту с лейкемией необходима химиотерапия с целью уничтожения лейкозных клеток. При этом противоопухолевые средства можно комбинировать. Лечение начинают с индукционной терапии, продолжительность которой должна составлять 4-5 недель.
Хороших результатов в терапии лейкоза можно добиться с помощью трансплантации костного мозга. Для этого сначала клетки крови больного облучают, и они разрушаются, а затем в костный мозг вводят здоровые донорские клетки с идентичным типом ткани. Донором, как правило, выступают близкие родственники больного.
Терапия лейкоза возможна только в условиях стационара, так как организм пациента ослаблен и нельзя допустить возможности инфицирования.
Полезные продукты при лейкозе
Пациентам с лейкемией важно витаминизированное правильно сбалансированное питание, так как в период терапии больные испытывают слабость из-за анемии и токсического воздействия химиотерапии. Поэтому рацион пациента должен включать:
- 1 продукты с большим количеством витамина С и микроэлементов, которые способствуют восстановлению красных кровяных телец;
- 2 такие овощи как кукуруза, хрен, тыква, краснокочанная капуста, кабачки, красная свекла;
- 3 фрукты: виноград темных сортов, земляника, гранат, апельсины, черника, вишня;
- 4 каши из пшена, гречки и риса;
- 5 морепродукты и такая рыба как сельдь, скумбрия, форель, треска;
- 6 молочные продукты: нежирный сыр, творог, пастеризованное молоко;
- 7 мясо кролика;
- 8 субпродукты: печень, язык, почки;
- 9 мед и прополис;
- 10 шпинат;
- 11 ягоды черной смородины;
- 12 отвар ягод шиповника.
Лечение лейкоза народными средствами не может заменить терапию в стационаре, но вполне может быть дополнением лечению, назначенным гематологом.
- отвар цветов барвинка отличается хорошим противоопухолевым эффектом;
- для очистки лимфы по 1 л сока грейпфрута и апельсина смешивают с 300 г сока лимона и добавляют 2 л воды. Принимать 3 дня подряд по 100 г через каждые 30 минут, ничего при этом не есть [1] ;
- как можно больше черники в свежем виде или отвар из листьев и стеблей растения;
- березовые почки залить водой в соотношении 1:10 и настаивать в течение 3-х недель, принимать по 1 ч.л. трижды в день;
- принимать 4 раза в день по 150-200 г запеченной тыквы;
- пить как чай отвар из листьев брусники;
- 1 ст. очищенных орехов кедра залить ½ л водки, настаивать в темноте 14 дней и пить 3р в день по 1 ч.л. [2] ;
- употреблять 2 р в день по 1 ст.л. распаренных семян льна;
- пить чай из травы земляники;
- употреблять 3 р в день по 1 ч.л. пыльцы, запивая молоком.
Больным лейкозом следует отказаться от:
- мяса с тугоплавкими жирами – свинины, баранины, говядины, а также сала, так как они способствуют формированию тромбов.
- для того, чтобы лучше усваивалось железо необходимо исключить продукты с содержанием кофеина: чай, кофе, пепси-колу;
- ограничить прием продуктов, разжижающих кровь, таких как орегано, карри, имбирь, калину, чеснок;
- сдобной выпечки, крепких бульонов и бобовых при низком уровне нейтрофилов;
- уксуса и маринованных овощей, так как они разрушают кровеносные тельца.
Запрещено использование любых материалов без нашего предварительного письменного согласия.
Администрация не несет ответственности за попытку применения любого рецепта, совета или диеты, а также не гарантирует, что указанная информация поможет и не навредит лично Вам. Будьте благоразумны и всегда консультируйтесь с соответствующим врачом!

Общие сведения
Лейкоз (другие названия — рак крови, лейкемия, белокровие) – это группа болезней клеток крови, которые являются злокачественными.
Изначально лейкоз проявляется у человека в костном мозге. Именно этот орган отвечает за выработку лейкоцитов (белых кровяных клеток), эритроцитов (красных кровяных телец) и тромбоцитов. Лейкоз возникает в том случае, если одна из клеток в костном мозге мутирует. Так, в процессе развития эта клетка становится не зрелым лейкоцитом, а раковой клеткой.
После образования белая кровяная клетка уже не выполняет свои обычные функции, но при этом происходит очень быстрый и бесконтрольный процесс ее деления. В итоге вследствие образования большого количества аномальных раковых клеток они вытесняют нормальные клетки крови. Результатом такого процесса становится анемия, инфекции, проявление кровотечений. Далее лейкемические клетки попадают в лимфоузлы и другие органы, провоцируют проявление патологических изменений.
Наиболее часто лейкоз поражает людей старшего возраста и детей. Лейкоз возникает с частотой около 5 случаев на 100 000 детей. Именно лейкоз у детей диагностируется чаще других раковых болезней. Наиболее часто это заболевание возникает у детей в возрасте 2-4 года.
До сегодняшнего дня не существует точно определенных причин, которые провоцируют развитие лейкоза. Однако есть точные сведения о факторах риска, которые способствуют возникновению рака крови. Таковыми является облучение радиацией, влияние канцерогенных химических веществ, курение, фактор наследственности. Однако многие люди, которые болеют лейкозом, не сталкивались прежде ни с одним из указанных факторов риска.
Виды лейкоза
Лейкоз крови принято разделять на несколько разных видов. Если принять во внимание характер течения недуга, то выделяют острый лейкоз и хронический лейкоз. Если в случае острого лейкоза симптомы болезни проявляются у пациента резко и стремительно, то при хроническом лейкозе болезнь прогрессирует постепенно, на протяжении нескольких лет. При остром лейкозе у больного происходит быстрый неконтролируемый рост незрелых кровяных клеток. У пациентов с хроническим лейкозом быстро растет количество клеток, которые являются более зрелыми. Симптомы лейкоза острого типа гораздо более тяжелые, поэтому данная форма болезни требует немедленной правильно подобранной терапии.
Если рассматривать виды лейкоза с точки зрения поражения типа клеток, то различают ряд форм лейкоза: лимфолейкоз (форма болезни, при которой наблюдается дефект лимфоцитов); миелолейкоз (процесс, при котором нарушается нормальное созревание гранулоцитарных лейкоцитов). В свою очередь, эти виды лейкоза подразделяют на определенные подвиды, которые различают по разнообразным свойствам, а также по подбору типа лечения. Следовательно, очень важно точно установить расширенный диагноз.
Симптомы лейкоза
Прежде всего, нужно учитывать, что симптомы лейкоза напрямую зависят от того, какая именно форма болезни имеет место у человека. Основными общими симптомами лейкоза являются головные боли, повышенная температура, проявление выраженной склонности к возникновению синяков и кровоизлияний. У больного также проявляются болезненные ощущения в суставах и костях, увеличение селезенки, печени, опухание лимфоузлов, проявления ощущения слабости, склонность к инфекциям, потеря аппетита и, как следствие, веса.
Важно, чтобы человек вовремя обратил внимание на проявление подобных симптомов и определил появление изменений в самочувствии. Также к развитию лейкоза могут присоединяться осложнения инфекционного характера: некротическая ангина, стоматит.
При хроническом лейкозе симптомы проявляются постепенно. Больной быстро утомляется, ощущает слабость, у него пропадает желание есть и работать.
При поздних стадиях лейкоза у пациента проявляется также выраженная склонность к тромбозам.
Если у больного лейкозом крови начинается процесс метастазирования, то лейкозные инфильтраты проявляются в различных органах. Они часто возникают в лимфоузлах, печени, селезенке. Ввиду обтурации сосудов опухолевыми клетками в органах также могут проявляться инфаркты, осложнения язвенно-некротического характера.
Причины лейкоза
Существует ряд моментов, которые определяются как возможные причины возникновения мутаций в хромосомах обычных клеток. Причиной лейкоза является воздействие ионизирующего излучения на человека. Данная особенность была доказана после атомных взрывов, произошедших в Японии. Через некоторое время после них количество больных острым лейкозом возросло в несколько раз. Напрямую влияет на развитие лейкоза и действие канцерогенов. Это некоторые лекарственные средства (левомицитин, бутадион, цитостатики) и химические вещества (бензол, пестициды, продукты переработки нефти). Фактор наследственности в данном случае относится в первую очередь к хронической форме заболевания. Но в тех семьях, члены которых болели острой формой лейкоза, риск возникновения заболевания также повышался в несколько раз. Принято считать, что по наследству переходит склонность к мутации нормальных клеток.
Существует также теория о том, что причиной развития лейкоза у человека могут стать особые вирусы, которые могут встраиваться в ДНК человека и впоследствии провоцировать трансформацию обычных клеток в злокачественные. В некоторой степени проявление лейкозов зависит от того, в какой географической зоне проживет человек, и представителем какой расы он является.
Диагностика лейкоза

Диагностику болезни проводит специалист-онколог, проводящий предварительный осмотр больного. Для постановки диагноза в первую очередь проводится общий анализ крови и биохимические исследования крови. Для обеспечения точности диагностики проводят также исследование костного мозга.
Для исследования образец костного мозга у пациента берут из грудины или подвздошной кости. Если у пациента развивается острый лейкоз, то в процессе исследования выявляется замена нормальных клеток незрелыми опухолевыми клетками (их называют бластами). Также в процессе диагностики может проводится иммунофенотипирование (обследование иммунологического характера). Для этого используется метод проточной цитометрии. Это исследование позволяет получить информацию о том, какой именно подвид рака крови имеет место у больного. Эти данные позволяют подобрать максимально эффективную методику лечения.
В процессе диагностики проводят также цитогенетическое и молекулярно-генетическое исследование. В первом исследовании можно обнаружить специфические хромосомные повреждения. Это позволяет специалистам выяснить, какой именно подвид лейкоза наблюдается у больного, и понять, насколько агрессивно течение болезни. Наличие генетических нарушений на молекулярном уровне выявляется в процессе молекулярно-генетической диагностики.
При подозрении на некоторые формы болезни может проводится изучение спинномозговой жидкости на предмет наличия в ней опухолевых клеток. Полученные данные также помогают подобрать правильную программу терапии болезни.
В процессе постановки диагноза особо важна дифференциальная диагностика. Так, лейкоз у детей и взрослых имеет ряд симптомов, характерных для ВИЧ-инфекции, а также другие признаки (увеличение органов, панцитопения, лейкемоидные реакции), которые могут свидетельствовать и о других заболеваниях.



Лечение лейкоза
Лечения лейкоза острой формы заключается в применении сразу нескольких препаратов с противоопухолевым действием. Их комбинируют с относительно большими дозами глюкокортикоидных гормонов. После тщательного обследования больных врачи определяют, есть ли смысл проведения больному операции по пересадке костного мозга. В процессе терапии очень большое значение имеет проведение поддерживающих мероприятий. Так, больному проводят переливание компонентов крови, а также принимают меры по оперативному лечению присоединившейся инфекции.
В процессе лечения хронического лейкоза на сегодняшний день активно применяются антиметаболиты — препараты, подавляющие развитие злокачественных клеток. Также применяется лечение с использованием лучевой терапии, а также введение пациенту радиоактивных веществ.
Специалист определяет методику лечения лейкоза, руководствуясь тем, какая форма заболевания развивается у пациента. В процессе проведения лечения обеспечивается контроль за состоянием больного с помощью регулярного проведения анализов крови и исследования костного мозга.
Лечение лейкоза проводится регулярно, на протяжении всей жизни. Важно учесть, что без лечения возможен быстрый летальный исход.
Острый лейкоз
Наиболее важным моментом, который следует учитывать тем, у кого диагностирован острый лейкоз, является то, что лечение лейкоза данной формы следует начинать немедленно. Без надлежащего лечения болезнь прогрессирует необычайно быстро.
Различают три стадии острого лейкоза. На первой стадии происходит дебют заболевания: начальные клинические проявления. Период заканчивается получением эффекта от предпринятых мер по лечению лейкоза. Вторая стадия болезни – ее ремиссия. Принято различать ремиссию полную и неполную. Если имеет место полная клинико-гематологическая ремиссия, которая длится не меньше одного месяца, то клинические проявления отсутствуют, в миелограмме определяется не больше 5% бластных клеток и не больше 30% лимфоцитов. При неполной клинико-гематологической ремиссии клинические показатели приходят в норму, в пунктате красного костного мозга в наличии не больше 20% бластных клеток. На третьей стадии болезни происходит ее рецидив. Процесс может начаться с возникновения экстрамедуллярных очагов лейкозной инфильтрации в разных органах, при этом показатели гемопоэза будут в норме. Больной может не высказывать жалоб, однако при исследовании красного костного мозга выявляют признаки рецидива.
Лечить острый лейкоз у детей и взрослых следует только в специализированном учреждении гематологического профиля. В процессе терапии основным методом является химиотерапия, цель которой – уничтожить все лейкозные клетки в организме человека. Проводятся также вспомогательные действия, которые назначают, руководствуясь общим состояние пациента. Так, может проводиться переливание компонентов крови, мероприятия, направленные на снижение уровня интоксикации и профилактику инфекций.
Лечение острого лейкоза состоит из двух важных этапов. Во-первых, проводится индукционная терапия. Это химиотерапия, при которой уничтожаются злокачественные клетки, и ставиться цель достичь полной ремиссии. Во-вторых, проведение химиотерапия уже после достижения ремиссии. Данный метод направлен на то, чтобы предупредить рецидив болезни. В этом случае подход к лечению определяется уже в индивидуальном порядке. Возможно проведение химиотерапии с использованием подхода консолидации. При этом после ремиссии используется программа химиотерапии, аналогичная той, которую применяли ранее. Подход интенсификации заключается в использовании более активной химиотерапии, чем в процессе лечения. Применение поддерживающей терапии заключается в использовании меньших доз препаратов. Однако сам процесс химиотерапии более длительный.
Также возможно лечение с помощью иных методов. Так, лейкоз крови можно лечить путем высокодозной химиотерапии, после которой больному производится трансплантация стволовых кроветворных клеток. Для лечения острого лейкоза применяются новые лекарственные средства, среди которых можно выделить нуклеозидные аналоги, моноклональные антитела, дифференцирующие средства.
Профилактика лейкоза
В качестве профилактики лейкозов очень важно регулярно проходить профилактические осмотры у специалистов, а также проводить все необходимые профилактические лабораторные анализы. При наличии симптомов, описанных выше, следует незамедлительно обращаться к специалисту. На данный момент не разработаны четкие меры по первичной профилактике острого лейкоза. Больным после достижения стадии ремиссии очень важно проводить качественную поддерживающую и противорецидивную терапию. Необходим постоянный контроль и наблюдение у онкогематолога и педиатра (в случае лейкоза у детей). Важен постоянный тщательный контроль над показателями крови пациента. После лечения лейкоза пациентам не рекомендуется переезжать в другие климатические условия, а также подвергать больного физиотерапевтическим процедурам. Детям, которые болели лейкозом, проводят профилактические прививки согласно индивидуально разработанному календарю прививок.
Алло-ТГСК – трансплантация аллогенных гемопоэтических стволовых клеток
Ауто-ТГСК – трансплантация аутологичных гемопоэтических стволовых клеток
АЧТВ – активированное частичное тромбопластиновое время
БРВ – безрецидивная выживаемость
ВКЛ – волосатоклеточный лейкоз
ВОЗ классификация – классификация Всемирной организации здравоохранения
Г-КСФ – гранулоцитарный колониестимулирующий фактор
ИТ – индукционная терапия
ИТК – тирозинкиназный ингибитор
КИ – клинические исследования
КМ – костный мозг
КТ – компьютерная томография
ЛБ – лимфома Беркитта
ЛБЛ – лимфобластная лимфома
МОБ – минимальная остаточная болезнь
НХЛ – неходжкинские лимфомы
ОАК – общий (клинический) анализ крови
ОВ – общая выживаемость
ОЛ – острый лейкоз
ОЛЛ – острый лимфобластный лейкоз
ОМЛ – острый миелоидный лейкоз
ОРДС – острый респираторный дистресс-синдром
ОТ-ПЦР – полимеразная цепная реакция с обратной транскрипцией
ПР – полная ремиссия
ПЦР – полимеразная цепная реакция
ПЭТ/КТ – позитронно-эмиссионная компьютерная томография
ТГСК – трансплантация гемопоэтических стволовых клеток
УДД – уровень достоверности доказательств
УЗИ – ультразвуковое исследование
УУР – уровень убедительности рекомендаций
ХМЛ – хронический миелолейкоз
ЦНС – центральная нервная система
CD – кластер дифференцировки
ECOG (Eastern Cooperative Oncology Group status) – шкала оценки состояния пациента по критериям Восточной кооперативной онкологической группы
EWALL – Европейская исследовательская группа по изучению острого лимфобластного лейкоза
FISH-исследование – исследование методом флуоресцентной гибридизации in situ
GMALL – Немецкая исследовательская группа по изучению острого лимфобластного лейкоза
GRAALL – Французская исследовательская группа по изучению острого лимфобластного лейкоза
MD Anderson CRC – Американская исследовательская группа онкологического научного центра имени М.Д. Андерсона
Ph+ ОЛЛ или Ph-позитивный ОЛЛ – острый лимфобластный лейкоз, при котором определеяется транслокация t(9;22)
Ph– ОЛЛ или Ph-негативный ОЛЛ – острый лимфобластный лейкоз, при котором не обнаруживается транслокация t(9;22)
RALL – Российская исследовательская группа по лечению острого лимфолейкоза у взрослых
TdT – терминальная дезоксинуклеотидилтрансфераза
** – жизненно необходимые и важнейшие лекарственные препараты
# – препарат, применяющийся не в соответствии с показаниями к применению и противопоказаниями, способами применения и дозами, содержащимися в инструкции по применению лекарственного препарата (офф-лейбл)
1. 2020 Клинические рекомендации "Острые лимфобластные лейкозы" (Общероссийский национальный союз "Ассоциация онкологов России"; Некоммерческое партнерство содействия развитию гематологии и трансплантологии костного мозга "Национальное гематологическое общество").
Определение
Острые лимфобластные лейкозы (далее – ОЛЛ)/острые лимфобластные лимфомы (ЛБЛ) – это гетерогенная группа злокачественных клональных заболеваний системы крови, происходящих из клеток-предшественниц гемопоэза преимущественно лимфоидной направленности дифференцировки и характеризующиеся чаще всего исходным поражением костного мозга (далее – КМ), вытеснением нормального кроветворения и вовлечением в процесс различных органов и систем организма (центральная нервная система (далее – ЦНС), яички, лимфатическая ткань любой локализации), а также возможностью исходного поражения органов лимфатической ткани без вовлечения КМ.
Терминология
Острые лимфобластные лейкозы – это гетерогенная группа клональных заболеваний системы крови, возникающих вследствие мутации в Т- или В-клетках-предшественницах.
Ph-негативные острые лимфобластные лейкозы – это группа, объединяющая несколько подтипов острых лимфобластных лейкозов, при которых не обнаруживается филадельфийская хромосома (Ph-t(9;22)). В нее включены все В-клеточные и Т-клеточные острые лимфобластные лейкозы и лимфобластные лимфомы.
Ph-позитивный острый лимфобластный лейкоз – это вариант острого лимфобластного лейкоза, при котором методом стандартного цитогенетического исследования (G-banding) или методом FISH определяется транслокация t (9;22). Диагноз Ph-позитивного острого лимфобластного лейкоза не может быть основан только на методе молекулярной детекции химерного транскрипта. Цитогенетическое или FISH (метод флуоресцентной гибридизации in situ) исследования являются обязательными. Методом полимеразной цепной реакции определяется вариант химерного транскрипта, который в дальнейшем используется для мониторинга минимальной остаточной болезни.
Полная ремиссия – это состояние кроветворной ткани, при котором в пунктате костного мозга обнаруживается 5% и менее бластных клеток при нормальном соотношении всех ростков кроветворения, при количестве нейтрофилов в периферической крови более 1,0×10 9 /л, при количестве тромбоцитов более или равном 100×10 9 /л, при отсутствии экстрамедуллярных очагов лейкемического роста. Констатация морфологически полной ремиссии (соответственно, оценка резистентности) осуществляется либо после первой фазы индукционной терапии, либо после второй. При отсутствии полной ремиссии после завершения двух этапов индукционной терапии регистрируется рефрактерная форма острого лимфобластного лейкоза. В этой связи необходимо подчеркнуть, что у ряда пациентов после завершения второй фазы индукционной терапии на фоне восстановления кроветворения после цитостатического воздействия в ранние сроки после его завершения может определяться увеличенный процент бластных клеток (до 10–12 %). В этом случае (особенно если полная ремиссия была зафиксирована после первой фазы индукционной терапии) через неделю на фоне восстановленного кроветворения целесообразно выполнить повторную стернальную пункцию.
Полная ремиссия подразделяется на три основных типа: 1) цитогенетическая, 2) молекулярная, 3) с неполным восстановлением показателей периферической крови, когда число нейтрофилов менее 1×10 9 /л, а тромбоцитов менее 10×10 9 /л. Последняя категория оговаривается специально, поскольку, по ряду данных, прогноз у таких пациентов несколько хуже. При этом эксперты не рекомендуют констатировать у таких пациентов полную ремиссию. Тем не менее вне клинических исследований эту формулировку ответа применяют редко.
Частичная ремиссия (частичный ответ) – этот термин рекомендуют использовать только в клинических исследованиях I–II фазы, оценивающих противоопухолевую эффективность, токсичность, переносимость новых препаратов и определяющих оптимальные дозы этих препаратов.
Резистентная форма – эта форма заболевания, которая констатируется при отсутствии полной ремиссии после завершения двух фаз индукционной терапии.
Рецидив – это состояние констатируется при обнаружении в пунктате костного мозга более 5 % бластных клеток. Рецидив заболевания не констатируется при обнаружении в очередном контрольном пунктате костного мозга более 5 % бластных клеток, но менее 10 %, в тех случаях, когда пункция костного мозга производится в ранние сроки после курса химиотерапии или использовались ростовые гемопоэтические факторы с целью сокращения периода нейтропении, при этом анализ периферической крови нормальный и отсутствуют экстрамедуллярные поражения. Вторая диагностическая пункция осуществляется через 7–10 дней после первой. Если сохраняется процент бластных клеток выше 5 или отмечается их увеличение (например, с 7 до 13 %), то констатируется рецидив.
Ранний рецидив – эта форма рецидива называется в том случае, если он регистрируется раньше, чем через полгода от момента окончания поддерживающей терапии или на терапии после достижения ремиссии. Поздним считается тот рецидив, который возникает через полгода и более от окончания поддерживающей терапии. Рецидивом также является и внекостномозговое поражение (нейролейкемия, поражение яичек, увеличение селезенки и т. д.) даже при отсутствии изменений в крови и костном мозге. Внекостномозговые рецидивы (особенно поражение центральной нервной системы) при использовании современных протоколов лечения встречаются приблизительно в 4–8 % случаев. Если констатирован изолированный внекостномозговой рецидив, то, кроме локальной терапии (лечение нейролейкемии, облучение/удаление яичка, удаление лейкемического очага в яичнике и т. д.), обязательно проведение и системной индукционной терапии по протоколам, предусмотренным для таких рецидивов.
Минимальная остаточная болезнь, или минимальная резидуальная болезнь – это небольшая популяция опухолевых клеток, которая не может быть зафиксирована с помощью светового микроскопа, но обнаруживается более тонкими методами исследования, выявляющими 1 лейкемическую клетку на 10 4–6 исследуемых. Основными методами детекции минимальной остаточной болезни являются проточная цитометрия и полимеразная цепная реакция. Методы стандартного цитогенетического исследования и метод FISH не используются в целях оценки минимальной остаточной болезни.
Цитогенетическая ремиссия – это полная клинико-гематологическая ремиссия, при этом методами стандартной цитогенетики не выявляются исходные аномалии кариотипа; кариотип должен быть нормальным, а число проанализированных метафаз должно составлять не менее 20. Цитогенетическая ремиссия – новое понятие, появившееся при регулярном использовании методов цитогенетики для исследований пунктатов костного мозга в период полной ремиссии.
Цитогенетический рецидив – это рецидив, который констатируется при наличии в пунктате костного мозга митозов с хромосомными аберрациями, которые обнаружены в дебюте заболевания на фоне сохраняющейся клинико-гематологической ремиссии.
Молекулярная ремиссия – это полная клинико-гематологическая ремиссия при отсутствии в костном мозге исходно определявшихся методом полимеразной цепной реакции молекулярных маркеров острого лейкоза с чувствительностью метода 10 –4 . Это также новое понятие, ставшее в настоящее время ключевым. Следует отметить, что может быть достигнута цитогенетическая ремиссия, но при этом молекулярные маркеры могут еще определяться.
Молекулярный рецидив – это появление исходно определявшихся молекулярных маркеров острых лейкозов в двух повторных анализах (проведенных с коротким интервалом времени) на фоне сохраняющейся клинико-гематологической ремиссии.
Важным и одним из самых точных способов оценки эффективности терапии острых лейкозов являются применение статистических методов и построение кривых выживаемости пациентов, которым проводили то или иное лечение. Чаще всего оценивают общую, безрецидивную, бессобытийную выживаемость и вероятность сохранения полной ремиссии (или обратное понятие – вероятность развития рецидива).
Общая выживаемость. Для оценки общей выживаемости анализируют временные параметры всех пациентов, включенных в исследование. Точкой отсчета является день начала терапии. Событием считается только смерть пациента от любой причины (ранняя летальность, смерть в период ремиссии от любой причины, смерть в период рецидива). Событие на кривой выживаемости графически отображается ступенькой, идущей вниз. Пациентов, живых во время проведения анализа, расценивают как случай и отмечают на кривой черточкой, т. е. цензурируют. Пациентов, судьба которых неизвестна, цензурируют в тот момент, когда было известно, что они живы. Больных, отказавшихся от лечения, цензурируют в день отказа от терапии.
Безрецидивная выживаемость. При оценке безрецидивной выживаемости учитывают данные только тех пациентов, у которых была достигнута полная ремиссия. Точкой отсчета считается дата достижения полной ремиссии. Событиями считаются рецидив или смерть от любой причины (в период консолидации или поддерживающего лечения, от рецидива, в период ремиссии от другой причины, например, суицида). Цензурируют только тех пациентов, которые были живы и находились в полной ремиссии в момент проведения анализа. Больных, судьба которых неизвестна, цензурируют в тот момент, когда было известно, что они живы в полной ремиссии. Пациентов, у которых была достигнута полная ремиссия, но они отказались от лечения в ремиссии, цензурируют в день отказа от терапии.
Вероятность сохранения полной ремиссии (обратное от вероятности развития рецидива). При оценке вероятности сохранения полной ремиссии учитываются данные только тех пациентов, у которых достигнута полная ремиссия. При этом точкой отсчета служит дата достижения полной ремиссии. Событием считается только рецидив заболевания. Цензурируют всех больных, кто жив в полной ремиссии в момент проведения анализа. Пациенты, умершие в период полной ремиссии от осложнений, связанных с лечением, или от других причин, цензурируют в день смерти, как больных, находившихся в полной ремиссии. Пациентов, судьба которых неизвестна, цензурируют на тот момент, когда было известно, что они живы в полной ремиссии. Пациентов, у которых была достигнута полная ремиссия и которые отказались от лечения в период ремиссии, цензурируют в день отказа от терапии.
Вероятность сохранения полной ремиссии является тем показателем, который позволяет оценивать истинную противоопухолевую эффективность какой-либо терапии без учета таких субъективных моментов, как выхаживание пациентов от осложнений, связанных с самим лечением.
Бессобытийная выживаемость. Этот показатель оценивает выживаемость всех больных, включенных в анализ, с момента начала терапии. Событием считается ранняя летальность, факт недостижения полной ремиссии через два месяца от начала лечения, смерть в период ремиссии от осложнений химиотерапии или других причин, а также рецидив заболевания. Цензурируют только пациентов, у которых была достигнута полная ремиссия в течение первых двух курсов химиотерапии, и они остаются живыми, сохраняя полную ремиссию, на момент проведения анализа.
Индукция – это период начального лечения, целью которого является максимально быстрое и существенное сокращение опухолевой массы и достижение полной ремиссии, называется периодом индукции (обычно 1–2 курса). Именно в этот период на фоне применения цитостатических средств количество лейкемических клеток в костном мозге уменьшается примерно в 100 раз, т. е. в момент констатации полной ремиссии в костном мозге морфологически определяется менее 5 % опухолевых клеток.
Консолидация. Второй этап терапии острых лейкозов – закрепление достигнутого противоопухолевого эффекта (разное количество, в зависимости от протокола). Задачей этого периода является по возможности еще большее уменьшение числа остающихся после индукции лейкемических клеток.
Поддерживающее лечение – это продолжение цитостатического воздействия в меньших дозах, чем в период индукции ремиссии, на возможно остающийся опухолевый клон.
Лейкоз/лимфома Беркитта – это высокоагрессивное лимфопролиферативное заболевание из иммунологически зрелых В-клеток с преимущественно экстранодальной локализацией. Клинически выделяют 3 варианта лимфомы Беркитта: эндемический, спорадический и ВИЧ-ассоциированный.
Эндемический вариант лимфомы Беркитта – это вариант лимфомы Беркитта характерен для темнокожих детей-аборигенов экваториальной Африки и мигрантов из Африки в Новую Гвинею. В клинической картине часто наблюдается поражение лицевого скелета: верхней и нижней челюстей, орбиты, а также почек, яичек, яичников, слюнных, молочных желез и центральной нервной системы.
Спорадический вариант лимфомы Беркитта – это типичная лимфома Беркитта по морфологическим, иммунофенотипическим и цитогенетическим признакам, возникающая вне эндемичной зоны.
Иммунодефицит-ассоциированный вариант лимфомы Беркитта – это лимфома Беркитта, возникающая на фоне иммунодефицитных состояний (у пациентов с ВИЧ-инфекцией, после трансплантации органов, у пациентов с первичными иммунодефицитами). Чаще всего встречается у ВИЧ- инфицированных пациентов, причем на ранних этапах развития (до снижения CD 4+ -клеток).
Читайте также:

