Редкие формы рака легких
Рак легкого (РЛ) - глобальная проблема современной онкологии, имеющая более чем вековую историю борьбы с этим тяжелейшим заболеванием. Цифры медицинской статистики РЛ более чем красноречивы. По данным Всемирной организации здравоохранения на 2014 г. РЛ занимает 1-е место в мире по показателям заболеваемости и смертности среди всех злокачественных новообразований. Более 1,8 млн. человек заболевают РЛ ежегодно, это около 13% от всех случаев рака в мире. Около 1,6 млн. человеческих жизней уносит это страшное заболевание.
Ситуация в России так же неутешительна и подтверждает данные мировой статистики. Так, в 2014 г. было зарегистрировано около 50 000 новых случаев РЛ, к сожалению 50% пациентов умирают в этом же году.
Определенная уникальность этой проблемы связана еще и с тем, что, пожалуй, ни одно заболевание в онкологии не имеет такой социальной значимости и такой четкой ассоциации с одной из самых распространенных вредных привычек - курением табака.
Еще 100 лет назад РЛ считался уникально редким заболеванием. В частности, в 1898 г. в медицинской литературе было описано всего 140 случаев РЛ. Широкое распространение курения в начале XX века привело к тому, что РЛ быстро занял позицию самого частого онкологического заболевания. В наше время в мире выкуривается 5,6 триллиона сигарет в год, что вызывает примерно 10 млн. преждевременных смертей.
Курение является наиболее важным фактором химически индуцированного РЛ, с ним связано 70-85 % случаев его возникновения. Риск развития РЛ у курильщиков в среднем в 20 раз выше, чем у некурящих. Установлено, что табачный дым содержит 3800 химических веществ, 62 из которых обозначены, как канцерогены, а 15 из них способны индуцировать опухоли у человека - нитрозамины, полиароматические углеводороды, формальдегид, ароматические амины и др.
Кумулятивный риск смерти от РЛ у курильщиков мужчин в 22 раза выше, чем у некурящих. Один из семи выкуривающих 2 пачки сигарет в день умрет от РЛ после десятилетнего курения.
К сожалению, намеренное пренебрежение своим здоровьем, через курение, нежелание людей заниматься спортом, вести здоровый образ жизни и несоблюдение элементарных мер профилактики, дает неутешительные результаты. Более 70% пациентов с впервые диагностированным РЛ имеют III или IV стадию заболевания.
При клиническом обследовании определяют внешнюю симптоматику развития рака лёгкого.
Первичные ранние симптомы - кашель, одышка, боль в груди, кровь в мокроте.
Общие симптомы, характерные для влияния злокачественных опухолей на организм - общая слабость, утомляемость, снижение работоспособности.
Основными диагностическими методами, позволяющими выявить РЛ, являются рентгенография органов грудной клетки и компьютерная томография.
Вспомогательными методами диагностики, позволяющими определить степень распространённости онкологического процесса, являются бронхоскопия, ультразвуковое исследование, позитронно-эмиссионная томография.
До начала лечения РЛ необходимо установить гистологический подтип опухоли. Это имеет критическое значение для выбора тактики лечения.
РЛ возникает из клеток бронхиального эпителия. Mелкоклеточный рак – в центральных крупных проводящих воздух бронхах, плоскоклеточный – в проксимальных сегментарных бронхах, аденокарцинома - в периферических.
Из-за различных и общих лечебных подходов весь РЛ делят на мелкоклеточный рак легкого (МРЛ) и немелкоклетоный рак легкого (НМРЛ) – 85 % случаев. В последнем выделяют - плоскоклеточный рак, крупноклеточный рак, аденокарциному.
Именно при гистологическом типе РЛ – аденокарциноме - в последнее десятилетие произошел прорыв - понимание ученых о механизме развития РЛ. Были определены мутации в генах и показана их ведущая роль в онкогенезе (развитии опухоли).
Примером роли мутации при развитии РЛ является повреждение гена ALK, встречающееся в 5-7 % случаев РЛ. Этот ген контролирует работу рецептора, находящегося на цитоплазматической мембране клетки, и участвующего в регуляции жизненного цикла клетки. При возникновении мутации в гене ALK рецептор работает неправильно, что приводит к постоянному делению и опухолевому перерождению клетки. Такой тип рака называется ALK-позитивный НМРЛ.
Сегодня для выработки лечебной тактики во всех случаях метастатического и местно-распространенного неплоскоклеточного РЛ помимо, гистологического исследования, нужна молекулярно-генетическая диагностика опухоли. В России существует программа диагностики опухолей РЛ с применением всех самых современных молекулярно-генетических исследований. Эта программа организована обществом онкологов-химиотерапевтов RUSSCO, покрывает все регионы РФ, абсолютно бесплатна для пациентов и врачей.
Выбор тактики лечения пациента с РЛ традиционно основан на классификации опухоли, включающей в себя:
- классификацию по системе TNM, учитывающей размер опухоли и уровень ее распространения в окружающих тканях, вовлечения в опухолевый процесс лимфатических узлов и поражение других внутренних органов (отдаленные метастазы),
- гистологическую классификацию, основанную на разном строении тканей легкого из которых растет опухоль
Основным методом терапии пациентов с ранними стадиями (I и II) РЛ является хирургическая операция, позволяющая радикально (полностью) удалить злокачественную опухоль. Повысить эффективность лечения у таких пациентов может послеоперационная химиотерапия.
Традиционными подходами для лечения пациентов III стадии РЛ является сочетание нескольких видов лечения - хирургического, лучевого, лекарственного (химиотерапия). РЛ отличается агрессивным течением и применение одного метода лечения считается нецелесообразным.
Отдельной главой является терапия пациентов с IV стадией заболевания, когда, к сожалению, излечение уже невозможно из-за вовлечения в процесс других внутренних органов, а основной целью лекарственного (химиотерапевтического) лечения является продление жизни больного, уменьшение симптомов заболевания и сохранение качества жизни пациента.
До недавнего времени такие пациенты считались практически обреченными. Ведь существующие виды лечения были малоэффективны и могли лишь на некоторое время замедлить развитие болезни.
Углубленное понимание причин развития РЛ, произошедшее в наше время, полностью изменило подходы в классификации, диагностике и выборе тактики терапии РЛ, сделав лечение эффективным даже для пациентов с IV стадией.
Сегодня РЛ - это термин, объединяющий, по сути различные заболевания, в основе развития которых лежат различные молекулярно-генетические нарушения (мутации).
Ярким примером персонализированного лечения служит препарат кризотиниб, который высокоэффективен только у пациентов с ALK-позитивным НМРЛ, т. к. основой его механизма действия является блокирование работы неправильно работающего рецептора и торможение патологического деления клетки.
В клинической практике применение кризотиниба при ALK-позитивном НМРЛ значительно эффективнее традиционной химиотерапии, позволяет контролировать течение болезни, что подтверждается всеми исследованиями этого препарата. Кроме того, кризотиниб гораздо лучше переносится пациентами, не только значительно продлевая, но и улучшая качество жизни.
Редкие типы опухолей легкого, в частности ALK-позитивный вариант, по своему клиническому течению, частоте встречаемости, диагностике, тактике лечения внесен отдельной строкой в клинические рекомендации и руководства во всем мире. Российские онкологи так же рассматривают их, как отдельные виды опухолей, требующие особых терапевтических подходов. Международная классификация болезней пока не выделяет их в особую группу, но, видимо, это просто вопрос времени. Ведь в данном случае мы можем сказать - наука опередила жизнь.
Рак лёгкого – это злокачественная опухоль, развивающаяся из бронхов (трубчатых структур, по которым воздух поступает к ткани лёгкого) или альвеол (губкоподобной ткани лёгкого, в которой кислород из воздуха поступает в кровь). Рак развивается в лёгком, но затем через лимфу и кровь может распространяться в лимфатические узлы и другие органы, где начинают расти вторичные опухоли, или метастазы. Время от развития заболевания до появления первых симптомов - обычно от полугода до нескольких лет.
Очень важно, чтобы был точно установлен диагноз. После чего важно отнестись с ответственностью к лечению.
Да, жизнь изменится. Вам подберут лечение, которого важно придерживаться, быть дисциплинированным пациентом.
Своевременная диагностика рака легкого на стадии, когда возможно радикальное излечение, представляет определенные трудности в связи со скудностью клинических проявлений и объективных данных. Для раннего периферического рака легкого нет специфических симптомов, у большинства пациентов он вообще бессимптомен.
Наиболее частым симптомом при центральном раке легкого является кашель, обусловленный обструкцией (закупоркой) бронха первичной опухолью, что может приводить к развитию пневмонита, манифестирующегося повышением температуры.
Опухолевые клетки могут вырабатывать различные биологически активные вещества: гормоны и антигены, способные вызвать соответствующие гормональные или аутоиммунные реакции и синдромы, паранеопластические заболевания, маскирующие процесс.
Только обследование в специализированных учреждениях позволяет выявить и подтвердить рак легкого в самой ранней стадии заболевания.
Пневмонит – локализированное поражение альвеол или плевральных тканей в легком. Процесс, зачастую, неинфекционного происхождения, в ряде случаев завершается фиброзными изменениями в альвеолярных тканях.
Большая часть населения не знает точно, как умирают от рака легкого, однако существует много факторов, которые становятся причиной смерти больных раком легких.
Пребывание на солнце противопоказано. По возможности беречься от прямых лучей солнца.
Выявление жидкости в плевральной полости у больного с подозрением на рак лёгкого обычно указывает на большую распространённость опухоли, однако само по себе не может быть основанием для отказа от радикального лечения (операции или лучевой терапии).
Больному необходимо выполнить плевральную пункцию, 30–50 мл жидкости направить для цитологического исследования. При подозрении на поражение плевры показана закрытая пункционная биопсия. При отрицательных результатах показана торакоскопия с биопсией патологических очагов в плевре.
Люди довольно часто спрашивают у врачей-онкологов, заразен ли рак. Согласно мнению всех самых авторитетнейших онкологов рак абсолютно незаразен.
В медицине существуют случаи полного излечения от опухолей даже самых безнадежных больных. Поэтому, отвечая на вопрос, излечим ли рак легкого, можно с уверенностью сказать, что рак легкого вылечить можно. Все зависит от стадии развития болезни, состояния организма больного и его желания выздороветь.
Несмотря на прогресс в медицине, рак продолжает убивать: в 2018 году от него погибло 9,6 миллиона человек. Из 18 миллионов ежегодно выявляемых случаев онкологических заболеваний около двух миллионов приходится на рак легкого. Все о нем — в материале Европейской клиники.
Последнее глобальное исследование ВОЗ опубликовано в журнале Cancer Journal for Clinicians и показывает актуальную статистику по онкологическими заболеваниям: более 18 миллионов новых случаев заболеваний по всему миру, из них около двух миллионов зарегистрированы по раку легкого.
Большая часть случаев рака выявляется в Азии — 63,3% случаев на планете, отчасти потому, что там проживает около 60% мирового населения. Самыми распространенными видами онкологических заболеваний в мире являются опухоли легких (11,6% от общего числа случаев), а также рак молочной железы у женщин и рак толстого кишечника. Рак легких — также наиболее частая причина онкологической смертности (18,4% от общего числа) из-за невысокого уровня излечимости этого вида.
Среди мужчин опухоль легких — основной виновник смерти в большинстве стран Восточной Европы, Западной Азии (особенно в бывшем Советском Союзе), Северной Африки и некоторых странах Восточной Азии (Китай) и Юго-Восточной Азии (например, Мьянма). Среди женщин самые высокие показатели заболеваемости наблюдаются в Северной Америке, Северной и Западной Европе (особенно в Дании и Нидерландах), Австралии и Новой Зеландии.
Типы рака легкого
Рак легкого или, как его еще называют, бронхогенный рак, — злокачественное новообразование легких, происходящее из эпителиальной ткани бронхов различного калибра. Оно может быть центральным, периферическим или массивным, то есть смешанным, в зависимости от места образования.
Выделяют два основных типа рака легких: мелкоклеточный, доля которого составляет около 15% от всех случаев, и более распространенный — немелкоклеточный, который составляет около 85%. Они отличаются не только способом роста и распространением, но и методом лечения.Виды немелкоклеточного рака
Аденокарцинома — самый распространенный тип немелкоклеточного рака легких, он составляет около 50% всех случаев заболевания. Опухоль в этом случае развивается из специальных клеток в легком, которые вырабатывают муцин (слизистый секрет этого органа).
Наиболее часто возникают сразу несколько очагов на поверхности легкого. Интересно, что этот тип рака легких чаще всего встречается у некурящих и у женщин. Плоскоклеточный рак составляет около 30% случаев немелкоклеточной карциномы легкого.
В отличие от аденокарциномы, сквамозно-клеточная карцинома чаще развивается в центральных участках бронхов в легких. Существует тесная связь между этим типом рака легкого и курением, а еще этот тип заболевания чаще встречается у мужчин, чем у женщин.
Крупноклеточный рак, иногда называемый недифференцированным — наиболее редко встречающийся вид немелкоклеточного рака легкого (10-15% от всех случаев). Как правило, крупноклеточная карцинома разрастается в лимфоузлы и другие органы тела. Также бывают случаи рака легкого, в которых присутствуют одновременно несколько типов или даже все сразу.Мелкоклеточный рак
Именно мелкоклеточный рак отвечает за ужасающую статистику: он принадлежит к числу самых злокачественных опухолей. Этот вид онкологических заболеваний отличается коротким анамнезом, скрытым и быстрым протеканием, ранним метастазированием и плохим прогнозом.
В подавляющем большинстве случаев мелкоклеточный рак легкого развивается у курящих пациентов, чаще у мужчин. Наибольшая заболеваемость фиксируется в возрастной группе 40-60 лет. Выделяют овсяноклеточный, веретеноклеточный и плеоморфный бронхогенный рак.
Все типы мелкоклеточного рака чаще всего имеют неблагоприятный прогноз даже в тех случаях, когда диагноз был поставлен на ранней стадии. Что касается лечения, мелкоклеточный рак хорошо отвечает на лучевую и химиотерапию, а хирургические методы применяются минимально.

Мелкоклеточная карцинома легкого
Причины возникновения
Безусловно, рак легкого имеет непосредственное отношение к курению. Уровень заболеваемости бронхогенным раком, в зависимости от региона, может отличаться в 20 раз, что в значительной степени отражает развитие табачной эпидемии и различия в исторических традициях применения табака, тип сигарет и степень вдыхания.
Причем ситуация отягощается увеличением стажа никотиновой зависимости, увеличением числа выкуриваемых в день сигарет и возрастом пациента. А именно —степень риска прямо пропорциональна количеству лет, в течение которых человек курит. В среднем карциогенез — развитие рака — у курящего человека занимает около 15 лет.
Но курение не единственная причина. Например, в отчете ВОЗ отметили, что показатели заболеваемости среди китайских женщин (22,8 на 100 тысяч) не отличаются от показателей среди женщин в некоторых странах Западной Европы (например, во Франции 22,5 на 100 тысяч), несмотря на существенные различия в распространенности курения между этими группами населения.
Считается, что, хотя курение мало распространено среди китайских женщин, высокий уровень заболеваемости раком легких у них связан с воздействием дыма от сжигания древесного угля для отопления и приготовления пищи.
Также триггерами возникновения онкологических заболеваний считаются наследственность и вредные условия труда (контакт с мышьяком, никелем, хромом). Фоном, на котором наиболее часто возникает рак легкого, может служить перенесенный туберкулез органов дыхания или хроническая обструктивная болезнь легких.
А еще к раку легких имеет самое непосредственное отношение загрязнение атмосферы. Например, в индустриальных районах с горнодобывающей и перерабатывающей промышленностью люди болеют в три-четыре раза чаще, чем в глухих деревушках.
Диагностика
К сожалению, существует большая проблема с ранней диагностикой рака легкого. Обычно его симптомы схожи со многими другими заболеваниями: непрекращающийся кашель, который усиливается со временем, боли в груди, одышка, свистящее дыхание или хрипота, боль в грудной клетке, которая усиливается на вдохе, частые бронхиты и воспаления легких, потеря аппетита и снижение веса.
Появление хотя бы одного из этих симптомов — повод обратиться к врачу. Своевременное обследование позволяет исключить наличие раковой опухоли в легких либо обнаружить ее на той стадии, когда лечение в подавляющем большинстве случаев дает положительный эффект.
Но так как ранние признаки рака легких не кажутся такими уж страшными, большинство людей просто игнорируют их. Самые заметные и пугающие симптомы —кашель с кровью, увеличение лимфоузлов над ключицами и нарушение процесса глотания. Правда, при таких проявлениях в большинстве случаев рак диагностируется уже на третьей и четвертой стадиях.
В итоге в России на первой и второй стадиях диагностируется 25-30% опухолей, а 70%, к сожалению, — на третьей и четвертой, когда вероятность того, что лечение даст положительный результат, не так велика.
Самый известный способ выявить рак легких — сделать рентгенографию. Однако этот способ не всегда эффективен на ранних стадиях заболевания, когда опухоль очень мала или при нетипичном ее расположении. Для более точного определения назначают компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ).
Эти исследования могут выявить первичный опухолевый очаг, оценить наличие регионарных и отдаленных проявлений заболевания (метастазов), что крайне необходимо для стадирования опухолевого процесса и решения вопроса о целесообразности хирургического вмешательства.
Такие лабораторные методы, как определение опухолевых маркеров, на этапе первичного обследования тоже важны, но не играют ключевой роли. После этого необходимо определить тип опухоли.
Эндоскопические методики — одни из основных способов, позволяющих получить опухолевый материал, что, в свою очередь, является залогом персонализированного подбора лечения в каждом индивидуальном случае. Как минимум нужно выполнить бронхоскопию и биопсию.
Если опухоль недоступна для бронхоскопии, применяют различные пункционные методики, при которых через кожные покровы делают прокол и, если это технически возможно, берут образцы ткани.
Но сегодня существуют две наименее инвазивные методики получения опухолевого материала с минимальным риском: пункция опухоли или опухолевого лимфатического узла под контролем ультразвука из просвета пищевода или трахеи. Эти методики применяются, когда опухоль имеет периферическую локализацию и недоступна для обычной бронхоскопии, либо когда есть увеличенные лимфатические узлы.
Они помогают получить опухолевую ткань, а также стадировать опухолевый процесс. Биоптат (биоматериал, полученный путем биопсии. — Прим. NS) изучают под микроскопом и определяют, является ли ткань злокачественной или нет. Если опухоль злокачественная, далее проводят дополнительные исследования, чтобы определить, как быстро она может расти и распространяться.
Важным и наиболее передовым методом обследования является определение наличия мутаций в генах, на основании которого можно подобрать персонализированную химиотерапию.
Лечение
Терапия бронхогенного рака зависит от типа и стадии его развития. Хирургическое лечение применяется в ситуациях, когда опухоль имеет четкие границы и может быть удалена одномоментно вместе с ближайшими лимфатическими узлами.
При нулевой стадии — так называемый неинвазивный рак, когда раковые клетки определяются только во внутренней оболочке легкого — лечение довольно простое и прогноз для жизни благоприятный. Обнаруживают такую опухоль, как правило, случайно, в ходе лечения другой патологии легких.
В других случаях лечение должно быть комплексным и назначается индивидуально. И только детальное обследование, обязательно включающее в себя эндоскопические методы, помогает правильно его подобрать.
Автор текста — руководитель центра эндохирургии, врач-эндоскопист, доктор медицинских наук Михаил Бурдюков
Рак легкого, классификация которого будет описана в данной статье, является весьма распространенным заболеванием во всем мире. Особенности его распространения обуславливаются выбросом канцерогенных и токсических веществ в окружающую среду, курением, неблагоприятными условиями труда, а также несвоевременным выявлением заболевания. Необходимо отметить, что недуг характеризуется чрезмерной скрытностью, умея замаскироваться под разные другие болезни. А часто рак определяется случайно или же при тщательной диагностике какого-либо другого заболевания. Как и у большинства онкологических болезней, классификация рака легкого осуществляется по определенным параметрам и показателям. Об этом и пойдет речь ниже.
Общий принцип систематизации
Клинические и патоморфологические свойства данного недуга распределяют на разные группы. Классификация рака легкого осуществляется в зависимости от следующих признаков:
- Анатомических.
- Морфологических.
- Согласно классификации ТНМ.
Если же говорить об анатомической классификации рака легкого, то в себя она включает принципы распределения недуга согласно структурам, которые поражены онкологическим процессом. По данной классификации принято выделять периферический и центральный рак легкого.

Классификация рака легкого по ТНМ подразумевает классифицирование данного заболевания по размерам имеющихся опухолей, по отсутствию или наличию поражения лимфоузлов, а также по наличию или отсутствию метастазов.
О чем же говорит морфологическая систематизация? Данная классификация в себя включает разновидности процесса развития опухоли, где для каждой характерны свои патоморфологические особенности.
Помимо классификации рака легкого по ТНМ, принято также выделять данное заболевание по степени распространения опухолевого процесса:
- Лимфогенное.
- Местное.
- Плеврогенное.
- Гематогенное.
Также при отдельных разновидностях могут разделять данное заболевание по стадиям. Давайте более подробно ознакомимся с современной классификацией рака легкого.
Анатомическая
В основе данного метода лежит принцип классификации процесса опухоли по анатомической локализации, а также по характеру роста новообразования в отношении бронхов. Выше уже было сказано, что существует классификация центрального рака легкого, а также периферического. Но к этим двум разновидностям принято также добавлять и атипичные формы заболевания. Помимо вышеописанных форм, клинико-анатомическая классификация рака легкого включает в себя некоторые подвиды.
Бронхогенный, или центральный рак легкого развивается в больших бронхах. Выделять в нем принято эндобронхиальный, разветвленный и экзобронхиальный рак. В основе различия этих разновидностей находится характер роста опухоли. При эндобронхиальном раке опухолевые новообразования растут в просвет бронха, а внешне имеют вид полипа со слегка бугристой поверхностью. Что касается экзобронхиального рака, то для него характерен рост в толще легочной ткани, что является причиной затруднительной проходимости пораженного бронха. Разветвленный рак образует своеобразную муфту около пораженного бронха из атипичной ткани и распространяется по его направлению. Этот вид может привести к равномерному сужению просвета бронха.
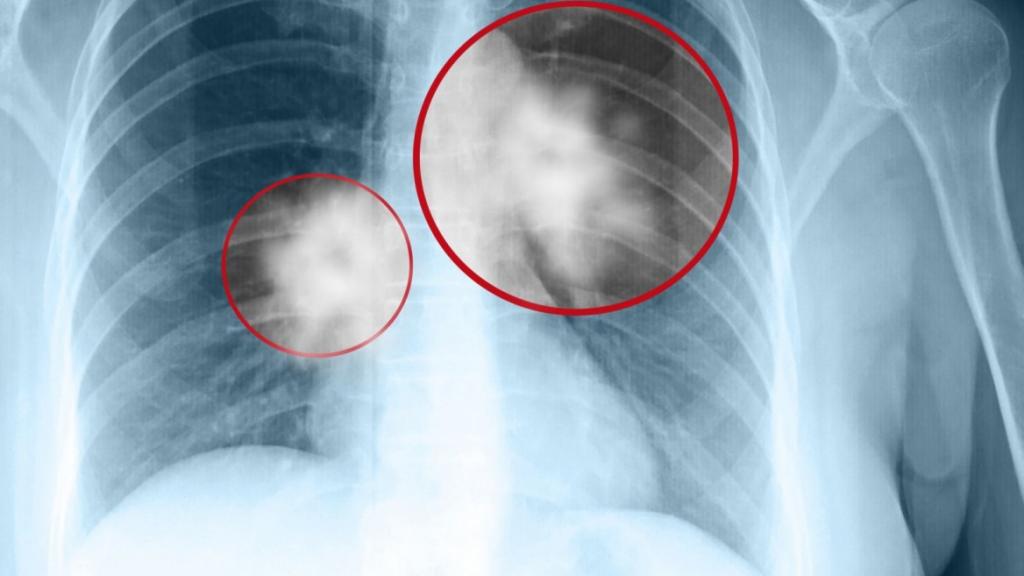
Классификация TNM
TNM-классификация рака легкого впервые была представлена в 1968 году. С тех пор она периодически редактируется и пересматривается. На данный момент используется седьмой раз отредактированная классификация. Как правило, степень классификации рака легкого по ТМН разделяется по размерам опухоли, а также по поражению лимфоузлов. Также существует систематизация, которая учитывает метастатическое поражение легкого.
По размеру
Рассмотрим международную классификацию рака легкого по размерам образовавшейся опухоли:
- Т0: симптомы первичной опухоли невозможно определить.
- T1: образовавшаяся опухоль в размере составляет менее трех сантиметров, отсутствуют видимые прорастания или поражение бронхов.
- T2: размер образовавшейся опухоли составляет больше трех сантиметров. Кроме того, для данной классификации рака легкого по стадиям характерно наличие опухоли любого размера с прорастанием в висцеральную плевру.
- Т3: опухоль может быть представлена в любом размере, но при этом с условием ее распространения на диафрагму, медиастинальную сторону плевры, а также грудную стенку.
- Т4: опухоль может быть любого размера со значительным распространением на структуры и ткани организма. Кроме того, имеет место злокачественный подтвержденный характер плеврального выпота.

По лимфатическим узлам
Классификация по поражению этих органов будет выглядеть следующим образом:
- N0: регионарные лимфоузлы с метастазами отсутствуют.
- N1: поражаются пульмональные, внутрилегочные, бронхопульмональные лимфоузлы или же лимфоузлы корня легкого.
- N2: поражаются лимфоузлы области средостения или же бифуркационные лимфоузлы.
- N3: к имеющемуся поражению добавляется увеличение надключичных лимфатических узлов, а также корневых и средостения.
По метастазам
Кроме того, существует классификация, которая учитывает метастатическое поражение органа:
- М0: отдаленные метастазы в данном случае отсутствуют.
- М1: выявляются признаки присутствия отдаленных метастазов.

Патоморфологическая классификация
Данный метод дает специалистам возможность оценить структуру клеток опухоли, а также отдельные физиологические особенности функционирования. Данная гистологическая классификация рака легкого необходима для того, чтобы подобрать наиболее правильный метод воздействия на ту или иную разновидность опухоли с целью терапии пациента. По патоморфологическим особенностям рак легкого подразделяется на следующие виды:
- Аденокарцинома легких.
- Крупноклеточный рак легких.
- Мелкоклеточный рак.
- Плоскоклеточный.
- Солидный рак легкого.
- Рак, который поражает бронхиальные железы.
- Недифференцированный рак легких.
Крупноклеточный
Опухоль, характеризующаяся крупноклеточным строением, собой представляет рак, во время которого клетки имеют хорошо видимые, большие размеры, а также цитоплазму, которую можно увидеть в микроскоп. Этот клеточный рак легкого можно подразделять еще на пять групп, среди которых чаще всего встречаются гигантоклеточная и светлоклеточная формы.
Гигантоклеточный рак собой представляет опухоль с клетками причудливых, гигантских форм, с огромным количеством ядер. Что касается светлоклеточной формы, то для этого вида характерны клетки с пенистой, светлой цитоплазмой.

Аденокарцинома
Такая разновидность рака легкого затрагивает клетки в эпителиальном ряду. Структура может продуцировать железы, формируя образования разной формы. По причине преимущественного поражения клеток железистых слоев эпителия эта разновидность часто называется железистым раком легких. Тип опухоли может включать в себя разные степени дифференцирования структур, по причине чего выделяются разновидности как низкодифференцированной, так и высокодифференцированной аденокарциномы.
Необходимо отметить, что степень дифференцирования играет большую роль в характере опухолевого процесса, а также в течении самой болезни. Например, низкодифференцированные формы являются наиболее агрессивными, а также намного тяжелее поддаются терапии. Высокодифференцированные формы наиболее восприимчивы к лечению.
Плоскоклеточный
Этот тип рака также принято относить к группе опухолевого процесса, который берет свое начало из клеток эпителиального ряда. Клетки опухоли представлены в виде своеобразных шипов. У плоскоклеточного рака имеется особенность, заключающаяся в способности клеток производить кератин, по причине чего образуются своеобразные жемчужины, или наросты. Благодаря данным характерным наростам эта форма рака часто называется ороговевающим, или раком с жемчужинами.
Мелкоклеточный
Для мелкоклеточной формы характерно наличие клеток наиболее мелких размеров разной формы. Обычно принято выделять три разновидности мелкоклеточного рака легкого: комбинированный, из клеток промежуточного типа, а также овсяноклеточный.
Группа солидных раков
Данная группа онкологического заболевания легких характеризуется расположением собственных структур, между собой разделенных соединительной тканью. Эта разновидность относится к опухолевым низкодифференцированным процессам.
Нейроэндокринный
Этот вид весьма редко встречается на практике, если его сравнивать с другими формами опухолевого процесса легких. Для нейроэндокринной формы характерен медленный рост. В основе этой опухоли лежит запуск опухолевого изменения в клетках. Нейроэндокринные клетки обладают способностью к синтезированию разных белковых веществ, а также гормонов. Кроме того, они могут распространиться по всему человеческому организму.
Под воздействием разных факторов в данных клетках начинают нарушаться программы естественного роста, а также старения. В результате этого клетка бесконтрольно начинает разделяться и становится опухолевой.
Несмотря на то что опухолевые нейроэндокринные процессы весьма медленно распространяются по человеческому организму, они включены в перечень болезней, которые требуют пристального внимания и обследования. Причиной этого является тот факт, что данные образования практически не имеют характерных клинических симптомов и признаков, по причине чего их сложно диагностировать на ранней стадии.
Кроме того, по своей классификации выделяется мелкоклеточная, крупноклеточная форма, а также карциноидные нейроэндокринные опухоли легких. Нейроэндокринная легочная опухоль может иметь разные степени дифференцированности и злокачественности. При этом степень злокачественности будет определяться в зависимости от числа деления опухолевых клеток, а также их способности к разрастанию. Данный показатель злокачественной клетки к делению имеет обозначение G, а показатель полиферативной активности опухоли принято обозначать Ki-67. На основе данных показателей выделяются три степени нейроэндокринной злокачественной опухоли:
- Первая степень. Опухолевая клетка может совершать меньше двух делений.
- Вторая степень. Количество делений равняется от двух до двадцати, а показатели пролиферации составляют от трех до двадцати.
- Третья степень. В данном случае клетка может совершать более двадцати делений. Что касается показателя пролиферации, то для данной стадии он составляет также более 20 делений.

Если говорить о диагностике нейроэндокринных опухолей легкого, то она включает в себя использование лучевых методов, куда следует отнести магнитно-резонансную томографию, компьютерную томографию, а также обзорную рентгенографию органов грудной полости. В способы диагностики входит исследование мокроты на наличие атипичных клеток. Также имеются специфические методы, которые направлены на выявление нейроэндокринных характеристик процесса. В большинстве случаев для этого применяется электронная микроскопия опухолевого биоптата, а также определение иммунологических маркеров.
При помощи электронного микроскопа специалист может разглядеть в опухолевых клетках некую зернистость, представляющую собой нейроэндокринные гранулы, которые характерны лишь для клеток данной системы. Нейроэндокринные маркеры, или иммунологические, как правило, выявляют при помощи иммуногистохимии. Данный метод подразумевает обработку срезов исследуемых материалов специальными антителами.
Читайте также:

