Реактивный артрит киста бейкера
Общее описание кисты Бейкера коленного сустава
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
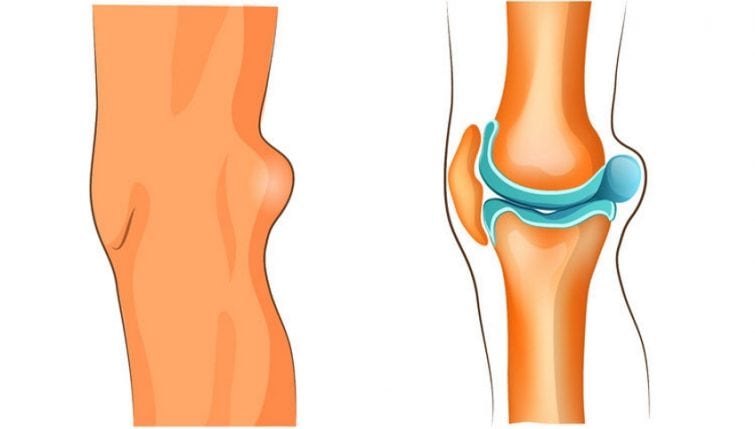
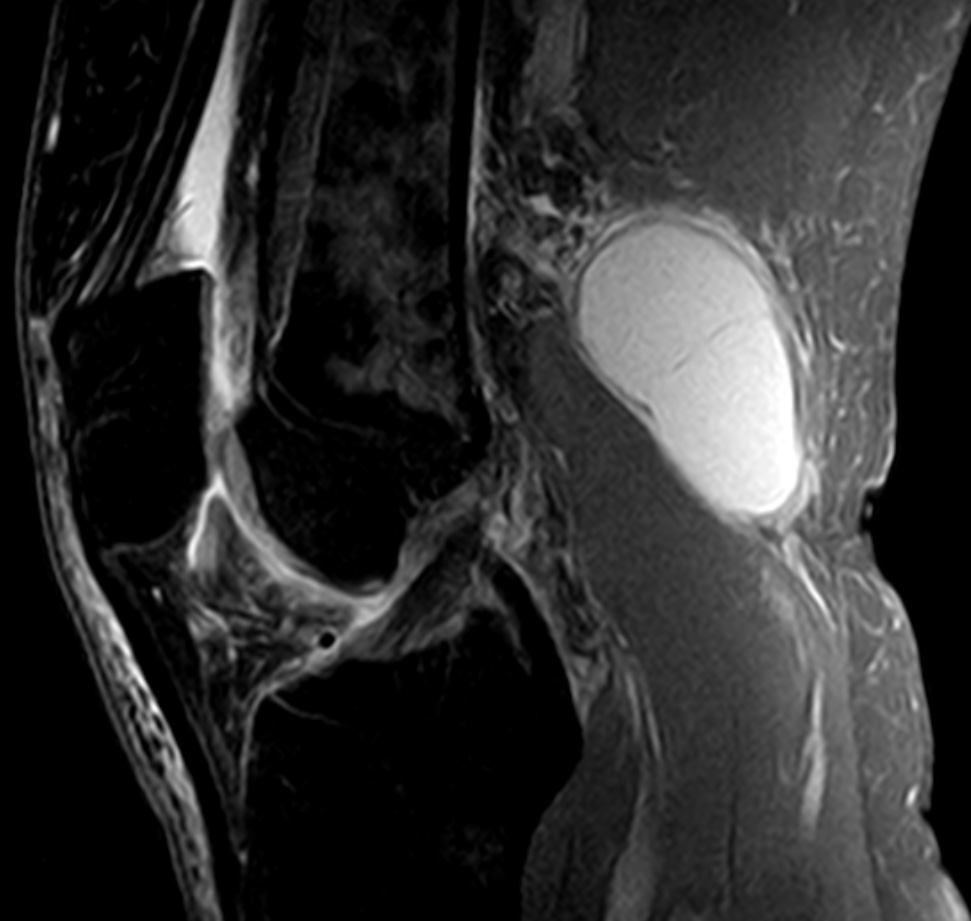
Киста Бейкера (подколенная или коленная киста) — это мягкое эластичное образование, по форме напоминающее виноградную гроздь. У 50% людей на задней поверхности колена находится межсухожильная сумка. Она располагается между сухожилиями икроножной и полуперепончатой мышц. При поражении коленных структур воспалительным процессом в полости сустава начинает скапливаться патологический экссудат. Жидкость проникает в межсухожильную сумку, что приводит к увеличению ее размеров. Формируется киста Бейкера, по мере роста которой нарастает болезненность, а объем движений в суставе снижается.
Почему возникает болезнь
Скопление избыточной жидкости в полости коленного сустава сопровождает течение многих воспалительных и дегенеративно-дистрофических заболеваний. Подобное состояние наблюдается при гонартрозе, подагрическом, ревматоидном, реактивном, инфекционном, псориатическом артритах. Киста Бейкера может формироваться после предшествующих травм колена — вывихов, подвывихов, переломов, разрывов менисков, связок, повреждений мышц и сухожилий.
Признаки и симптомы заболевания
На начальном этапе образования кисты Бейкера возникают только слабые дискомфортные ощущения в колене после физических нагрузок или длительного нахождения на ногах. Но по мере ее роста выраженность симптоматики повышаются. Боли возникают во время ходьбы, сопровождают сгибание и разгибание сустава. Сдавление кистой нервных окончаний приводит к выпадению чувствительности. В области голеностопа ощущается онемение, покалывание.
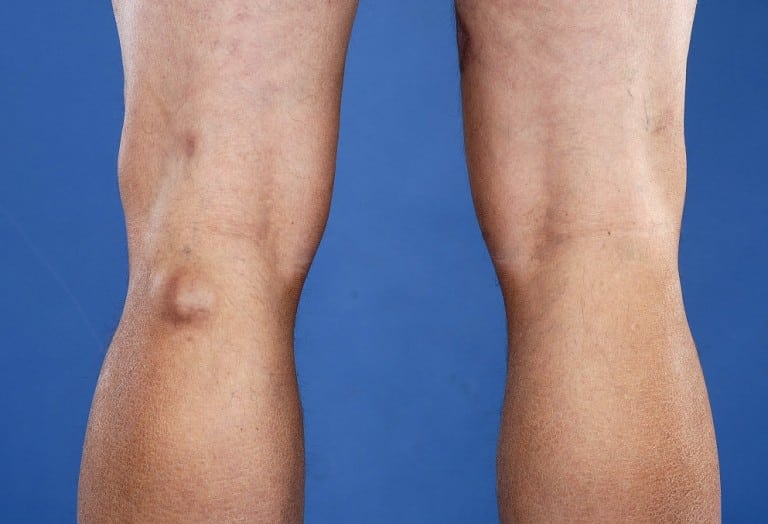
Крупная киста хорошо прощупывается на наружной стороне колена в подколенной ямке. Она плотная, округлая, упругая, болезненная при надавливании. Формирование крупного опухолевидного образования становится причиной ограничения подвижности колена.
![]()
Принципы диагностики патологии
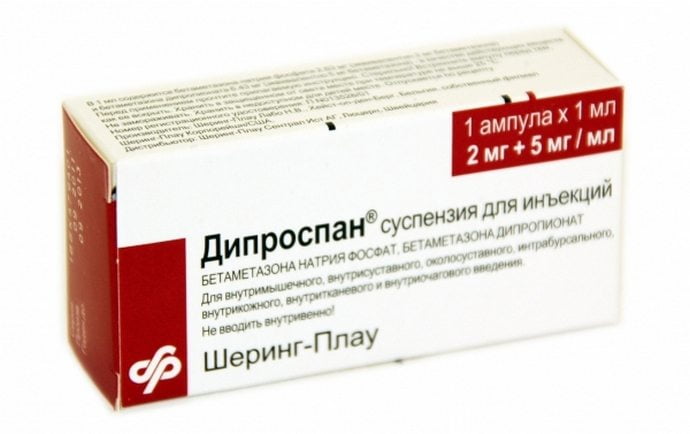
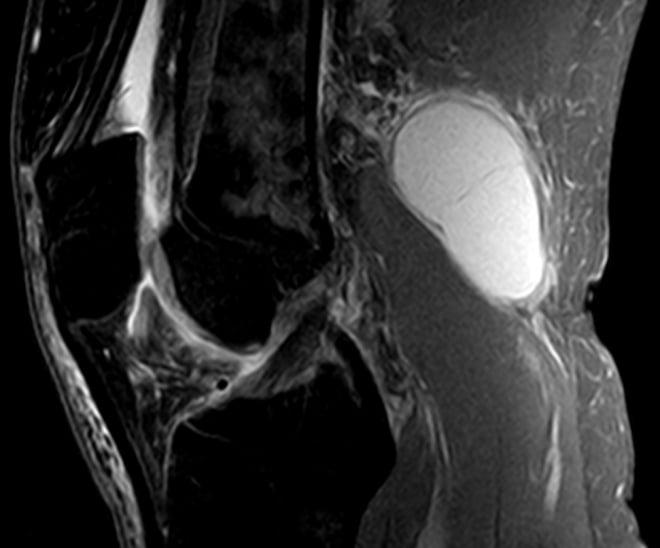
Основания для выставления диагноза — характерная клиническая картина, жалобы пациентов, наличие в анамнезе заболеваний коленного сустава или травм. Для его подтверждения проводится ряд инструментальных исследований. Наиболее информативны МРТ и УЗИ. По показаниям выполняется артроскопия для изучения состояния внутренней поверхности сустава.
Как лечить кисту Бейкера коленного сустава
При обнаружении кисты Бейкера на начальном этапе формирования пациентам показано консервативное лечение с применением медикаментов, проведением физиотерапевтических и массажных процедур, ЛФК. Больным рекомендовано ношение ортопедических приспособлений — эластичных полужестких наколенников или согревающих бандажей из верблюжьей и овечьей шерсти.
Лекарственные средства
Препараты в форме таблеток и инъекционных растворов используются обычно только для лечения основной патологии, спровоцировавшей накопление экссудата в суставной полости. А терапия непосредственно кисты проводится с помощью наружных средств. Для локального нанесения чаще применяются нестероидные противовоспалительные препараты — Вольтарен, Фастум, Артрозилен, Долгит, Индометацин. Они купируют воспаление, устраняют боли и отеки, снижают местную температуру. В последующем, по мере ослабления симптоматики в лечебные схемы могут быть включены мази и гели с согревающим эффектом — Финалгон, Капсикам, Апизартрон.
Лечебная физкультура не является самостоятельным методом терапии кисты Бейкера. Ежедневное выполнение упражнений рекомендовано на этапе реабилитации. После завершения хирургического или консервативного лечения пациент с результатами диагностики направляется к врачу ЛФК. Им составляется индивидуальный комплекс упражнений для ускоренного восстановления всех функций сустава, профилактики рецидивов.
В медицинских центрах С. Бубновского проводится реабилитация пациентов после терапии кисты Бейкера. Практикуются занятия гимнастикой на сконструированных мануальным терапевтом тренажерах. Но не менее эффективны и упражнения, выполнять которые можно в домашних условиях:
- лечь на спину, пальцы рук сцепить на затылке. На вдохе приподнимать верхнюю часть тела и согнутую ногу, стараясь коснуться локтем противоположного колена;
- сесть на пол, руками упереться в пол за спиной. Сгибать одну ногу, заводить ее за другую, пытаясь коснуться коленом гимнастического коврика;
- встать, используя для опоры стену или спинку стула, делать неглубокие выпады и приседания.
Выполнять упражнения нужно в медленном темпе, избегая чрезмерно резких, высокоамплитудных движений. Появление болей должно стать сигналом о необходимости отдыха.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
В воде из-за перераспределения нагрузок разрешены упражнения, выполнение которых категорически запрещено на суше. В восстановительном периоде пациентам рекомендовано плавание кролем, брассом, на спине, махи и вращения согнутыми в коленях ногами. Особенно полезны глубокие приседания, выпады, имитация езды на велосипеде.
Из физиотерапевтических процедур наиболее эффективна лазеротерапия, позволяющая уменьшить размер кисты, ускорить процесс ее обратного развития. Для снижения выраженности болей, рассасывания опухолевидного образования проводится электрофорез с глюкокортикостероидами, протеолитическими ферментами, витаминами группы B. В период реабилитации также используются магнитотерапия, аппликации с озокеритом и парафином, грязелечение.
Показания для хирургического лечения кисты Бейкера — ее длительное существование, большой размер, ущемление нервов, кровеносных сосудов и мягких тканей, ограничение сгибания колена и неэффективность консервативной терапии.
На начальном этапе лечения с помощью пункции из межсухожильной сумки удаляется скопившаяся жидкость, а ее полость промывается антисептиками с последующей обработкой глюкокортикостероидами. Чаще всего используются Гидрокортизон, оказывающий выраженное противовоспалительное и обезболивающее действие. При выявлении инфекционного поражения коленного сустава его полость промывается растворами препаратов с антибактериальной и противомикробной активностью.
Хирургическое лечение проводится под местной анестезией. В ходе операции хирург делает надрез. После прошивания и перевязывания места соединения межсухожильной сумки с суставом врач удаляет кисту. В последнее время все чаще выполняются артроскопические хирургические операции, для которых характерны незначительное травмирование мягких тканей и короткий срок нахождения пациента в стационаре.
Для уменьшения размеров кисты Бейкера можно воспользоваться народными средствами, но только в качестве дополнения к основному лечению. Мази, компрессы, масляные и водочные настойки также устраняют слабые боли, изредка возникающие в период реабилитации после хирургического вмешательства.
Противоотечным, противовоспалительным действием обладают компрессы из свежего растительного сырья. До однородной массы измельчают по паре листьев подорожника, одуванчика, горсть цветков ромашки. Вмешивают по столовой ложке густого меда и сметаны, распределяют смесь толстым слоем на внутренней стороне колена, фиксируют полиэтиленовой пленкой, толстой тканью, марлевым или эластичным бинтом. Длительность процедуры — 1 час. Для приготовления смеси для компрессов можно использовать и листья хрена, капусты, лопуха.
В народной медицине для лечения кисты Бейкера применяются средства с диуретическим (мочегонным) эффектом. За счет выведения излишней жидкости из организма удается уменьшить размеры опухолевидного образования.
| Народное средство для лечения кисты Бейкера | Рецепт и способ применения |
| Противовоспалительный отвар | В кастрюлю всыпать по чайной ложке сухого растительного сырья — кукурузных рылец, шерстистой эрвы, медвежьих ушек. Влить 2 стакана горячей воды, довести до кипения и томить 15 минут. Охладить, процедить, пить по 1/3 стакана 3 раза в день во время еды |
| Тонизирующий настой | В термос всыпать по столовой ложке сухих брусничных листьев и цветков ромашки, залить 0,5 литрами кипятка. Через 3 часа остудить, процедить, принимать по 1/2 стакана 2 раза в день |
Для приготовления обезболивающей мази нужно растереть в ступке до однородной массы по столовой ложке сока алоэ и жирной густой сметаны. Не переставая смешивать, добавить 10 капель льняного масла и по 2 капли эфирных масел сосны, мелиссы, чабреца. Небольшими порциями ввести 100 г медицинского вазелина. Хранить в холодильнике, втирать в колено при появлении болезненных ощущений.
Особенности лечения детей
В лечении детей также используются те же консервативные и хирургические методы. Единственное отличие — применение фармакологических препаратов в сниженных дозах, соответствующих весу и возрасту ребенка. На этапе реабилитации детям показан курсовой прием сбалансированных комплексов витаминов и микроэлементов, например, Витамишки или Супрадин Кидс.
Возможные последствия
Наиболее тяжелые последствия возникают при разрыве кисты Бейкера. Из-за проникновения жидкости в мышечные ткани на задней поверхности голени образуется отек, возникают сильные боли. А при сдавлении кистой вен начинает застаиваться кровь, провоцируя развитие флебита, тромбообразование. Если тромб отрывается и мигрирует в легкие, то это может стать причиной опаснейшего осложнения — тромбоэмболии легочной артерии.
Профилактика заболевания
К формированию кисты Бейкера предрасполагают лишний вес, повышенные физические нагрузки, низкая двигательная активность, дефицит в организме витаминов и микроэлементов. В целях профилактики следует исключить эти факторы из привычного образа жизни. Ортопеды также рекомендуют надевать наколенники перед спортивными тренировками или выполнением работ с повышенной нагрузкой на колени.
Прогноз специалистов
Своевременное обращение за медицинской помощью позволит избежать нежелательных последствий, развития осложнений. Прогноз благоприятный. После проведения лечения все функции коленного сустава полностью восстанавливаются.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Киста Беккера – это синовиальное новообразование патологического значения, локализованное внутри структур заднего отдела коленного сустава. По своим морфологическим признакам элемент не относится к раковым опухолям, но приносит немало дискомфорта пациенту. Страдает уровень двигательной активности, что влечет за собой снижение качества жизни.
Обращение к врачу – необходимая мера, поскольку запущенная стадия приводит даже к инвалидности. Чтобы успокоить пациента, настроить на выздоровление, врач показывает на фото как лечить кисту Беккера, объясняет все нюансы предстоящих процедур.
О заболевании
Более 100 лет в ортопедии велись дискуссии относительно этиопатогенеза кистозного элемента. Со временем, на основании многих факторов, ученые сошлись в едином мнении: киста Беккера под коленом однозначно имеет синовиальную природу. Формирование способно возникнуть не только после внутрисуставного повреждения этой части ноги, но и на фоне полного благополучия, без перенесенной травмы.
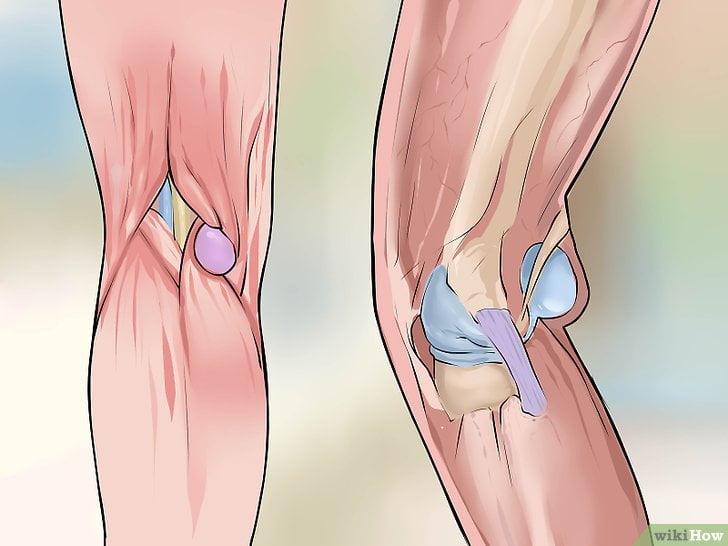
Причины развития
Подколенный бурсит характеризуется различной этиологией. Врачи сопрягают развитие рассматриваемой патологии с перенесенными ранее артритами (чаще – ревматоидного генеза), гонартрозом тяжелой формы течения. Причины кисты Беккера в 1948 году связывали даже с бруцеллезом. Также было подтверждено, что новообразования способны формироваться на фоне пигментно-ворсинчатого синовита, хронического микроповреждения суставов.
Доказана взаимосвязь подколенного выпячивания и другого патологического процесса, протекающего внутри сустава. Они имеют дегенеративно-дистрофический или ревматический характер, приводят к развитию хронического синовита. Он признан предрасполагающим фактором к развитию подколенной грыжи. Состояние способствует повышению внутрисуставного давления.
Внимание! На этапе консультации у врача, нужно сообщить обо всех перенесенных повреждениях ног, особенно недавних.
Многие ортопеды и ревматологи утверждают, что подколенный бурсит никогда не возникает у людей, в жизненном анамнезе которых отсутствуют любые виды повреждения колена.
Классификация и симптомы
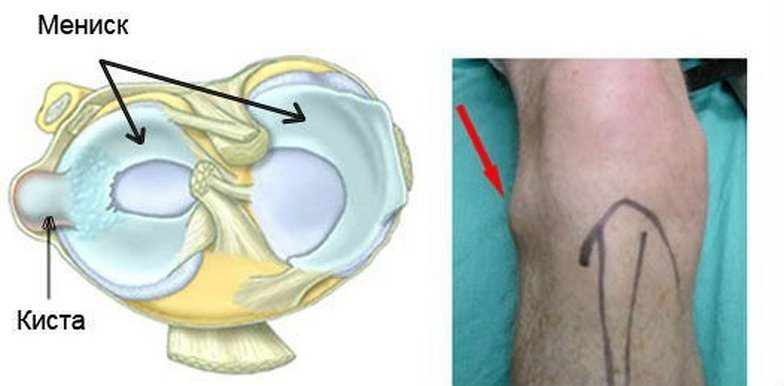
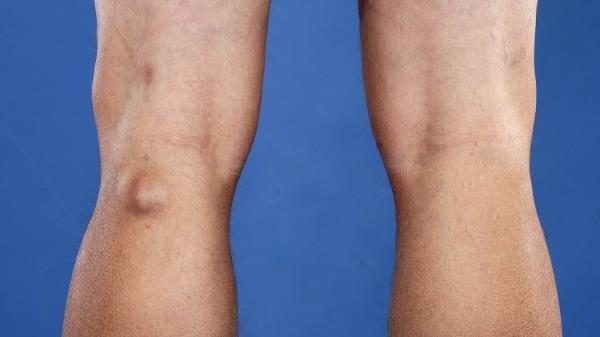
Новообразование бывает однокамерным, двухкамерным и многокамерным. Врачи установили, что рецидив формирования возникает в случаях наличия множественных камер у кистозного новообразования. По мере увеличения размеров выпячивания, повышается риск его распространения на голень. Однако немалая объемность опухоли провоцирует другое последствие – разрыв. Фото кисты Беккера под коленом позволит понять, образование каких размеров считается угрожающим.
Заболевание классифицируют на такие подвиды:
- Симптоматическая форма – течение патологического процесса характеризует выраженная боль. Ее локализация – коленный сустав.
- Идиопатическая форма – когда происхождение развития заболевания непонятно, а установить первопричину не удается даже поле проведения многочисленных видов исследования.
Абсолютно бессимптомное развитие подколенного бурсита отмечается не более чем в 28% клинических случаев. Именно отсутствие выраженных признаков по мере формирования, а затем развития атеромы объясняет ее столь позднее выявление. Обнаружение новообразований не ранее, чем на 2 стадии происходило тогда, когда воспаленные участки имели небольшие размеры.
Симптомы кисты Беккера под коленом:
- Длительные боли, чаще периодические, возникающие внутри подколенной ямки сразу после физической нагрузки.
- Чувство дискомфорта, скованности внутри конечности, сложность разгибания коленного сустава.
- Крупные образования сдавливают сосудисто-нервный пучок, вызывая отечность голеностопного сустава.
- Под коленом прощупывается округлое новообразование – оно не спаяно с кожей.
- Выполнение нескольких сгибаний, разгибаний способствует увеличению размеров выпячивания.
- Незначительные проявления нейропатии большеберцового нерва, когда она, будучи больших размеров, защемляла его.
Сложность выявления этиологического фактора связана с анатомией коленного сустава, поскольку в этой зоне расположены синовиальные сумки, карманы, завороты. По мнению специалистов, наличие множественных физиологических структур усложняет раннее выявление новообразования. Также этот фактор не позволяет своевременно проследить, какая именно из анатомических частей послужила первопричиной развития грыжи.
Морфометрические особенности атеромы вне зависимости от возраста и пола пациента носят индивидуальный характер. В пределах одной возрастной группы объем грыжи варьируется.
Диагностика
Прежде чем планировать, как лечить кисту Беккера под коленом, потребуется исключить наличие опухолевого процесса. Для прояснения действительной клинической ситуации применяют такие методы:
- Анализ крови (клинический, биохимический).
- Определение сахара крови.
- Рентгенологический метод исследования.
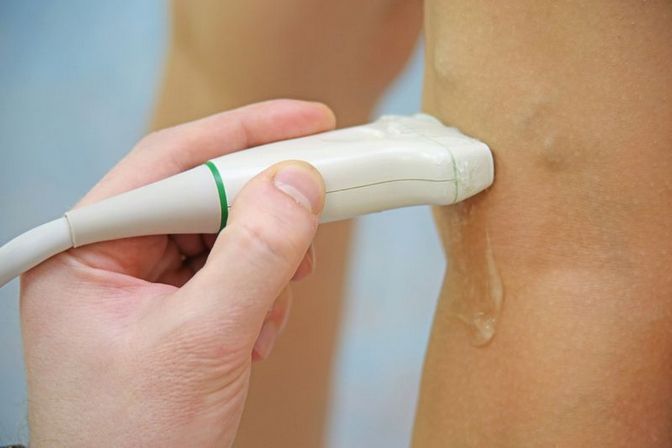
- УЗИ – безопасный, очень информативный и недорогой метод диагностики. Учитывая высокую результативность способа, применение ультразвука приобрело ведущее значение в программе обследования. Метод активно используется с целью дифференциальной диагностики. Характеристики синовиальных кист сравнивают с другими возможными патологиями подколенной области. По окончании процедуры, больной получает фото кисты Беккера.
- Компьютерная томография, ядерно-магнитный резонанс в клинической практике проводят не по поводу подколенной грыжи. Выявляют их абсолютно случайно, в процессе обследования. Поводом для обращения к врачу у больных становится уточнение причины дискомфорта внутри подколенной области.
Диагностические пункции, а затем исследование синовиальной жидкости проводят при наличии соответствующих показаний. ЭКГ выполняют на этапе подготовки к операции.
Виды лечения
При лечении кисты Беккера применяются как консервативные, так и оперативные способы. Чтобы устранить кистозное новообразование и не спровоцировать развитие осложнений, применять методы народной медицины опасно. Целесообразно сразу обратиться в медицинское учреждение, пройти обследование, а затем получить грамотное лечение.
Консервативная терапия
Устранением рассматриваемого вида патологии занимается ортопед, если на то возникает необходимость – к реализации терапевтического процесса подключают хирургов.
Консервативное лечение кисты Беккера под коленом предполагает следующие подходы:
- разгрузку сустава;
- физиотерапевтическое лечение;
- пункцию опухоли с последующей эвакуацией содержимого и введением медикаментозных препаратов.
С терапевтической целью вводят склерозирующие средства, в частности, применяют 5% спиртового раствора йода, гормональные, цитостатические препараты.
- Физиотерапевтическое лечение. Самыми действенными методиками признаны электрофорез, УВЧ. Реализовать указанные варианты терапии допустимо только после исключения онкологического процесса.
- Пункция. Выполняют для эвакуации содержимого грыжи. Когда развитие опухоли достигает 2-3 стадии, содержимое ее капсулы имеет желеобразную консистенцию. Уплотненное новообразование сложно поддается проколу, и последующей эвакуации внутренней части. Также в этом случае бессмысленно вводить кортикостероиды.
- Положительный результат обеспечивает гормональное лечение. Кортизонотерапия эффективна в 50% всех клинических случаев. Научную идею применения гормональных средств впервые разработали и применили ревматологи. Наблюдению подлежали пациенты с грыжей, возникшей на фоне ревматоидного артрита. Терапевтическая тактика позволила оценить – после внутрисуставного введения глюкокортикостероидов, размеры новообразования уменьшались.
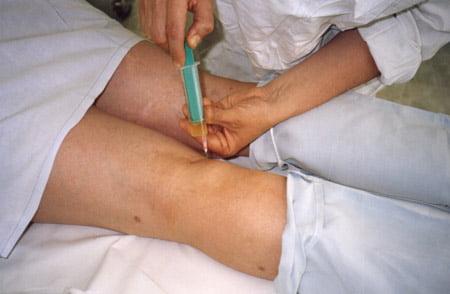
С тех пор гормоны начали вводить непосредственно в подколенную припухлость. Активно применяли гидрокортизоновую эмульсию, комбинируя ее с антибиотиками.
Важно! Если у пациента гормональные заболевания – проблемы с щитовидной железой, сахарный диабет, нарушение состояния коры надпочечников – нужно обязательно сообщить об имеющихся нарушениях врачу.
Далеко не всегда консервативное лечение кисты Беккера приводит к полному устранению новообразования. Статистика показывает, что в 6 из 10 случаев атерому приходится иссекать хирургически. Такие результаты служат основанием для поиска новых терапевтических подходов, разработки более эффективных консервативных методов терапии.
Хирургическое вмешательство
Вмешательство бывает открытым или эндоскопическим. Открытая операция предполагает выделение опухоли от окружающих тканей до соустья с коленным суставом, после чего хирурги перевязывают шейку, отсекают атерому.
Далеко не всегда оперативное вмешательство сразу дает положительный результат, а восстановительный период протекает без осложнений, жалоб.
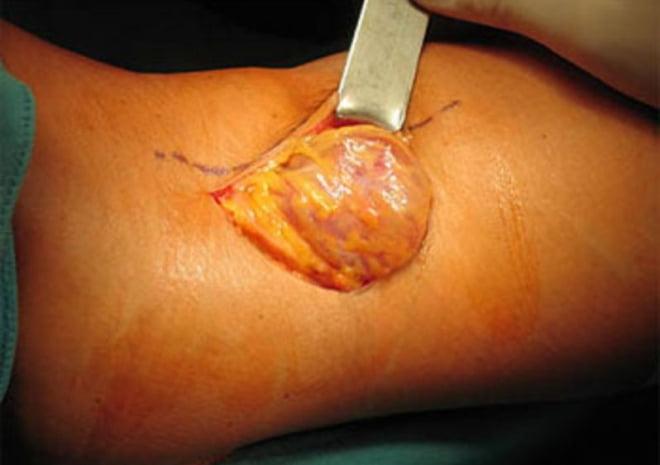
Открытое удаление образования.
Основное беспокойство больных связано с определенными патологическими явлениями, среди которых:
- некое ощущение наличие постороннего предмета под коленом;
- отсутствие возможности разогнуть ногу;
- сложности с функцией конечности;
- болевой синдром разной степени интенсивности;
- перемещение мурашек по поверхности ноги (парестезии);
- голеностопный сустав становится холодным на ощупь.
Степень проявления признаков зависит от индивидуальных особенностей организма человека, его чувствительности.
Эндоскопическое лечение
В настоящее время самым эффективным методом лечения кисты Беккера признано сочетание эндоскопического вмешательства и лечебно-диагностической артроскопии коленного сустава. Указанная комбинация методик позволяет добиться следующих результатов:
- Быстро купировать болевой синдром даже высокой степени интенсивности.
- Полностью восстановить подвижность коленного сустава.
- Минимизировать длительность пребывания в стационаре.
- Уменьшить вероятность развития подколенных послеоперационных рубцов.
Не первый год врачи сравнивают результаты проведения открытой и эндоскопической операции. Мнение специалистов неоднозначно, поскольку все клинические случаи – индивидуальны.
Сравнение эндоскопической и традиционной, открытой операции (в наблюдении участвовали 10 пациентов).
Открытая операция
В период послеоперационного восстановления у 68,8% пациентов возникала подкожная гематома.У 50,3% пациентов отмечали выраженный отек под коленом, который распространялся еще и на медиальную головку икроножной мышцы.У 18,7% прооперированных больных образовался гипертрофированный рубец, который привел к адгезии ткани под коленом. Патологическое явление вызвало формирование сгибательной контрактуры в 165° и 175°.
Заключение
В основе заболевания лежит микроповреждение коленного сустава, вызванное неадекватностью гидродинамического давления, а также различные деструкции. Поэтому изначально следует устранить заболевание-первопричину. Киста Беккера – новообразование, требующее лечения. Но только в том случае, если образование не позволяет полноценно сгибать и разгибать ногу в колене. В остальных случаях, когда кистозная опухоль имеет небольшие размеры – ее нежелательно затрагивать даже посредством гормонов. Однако объективным показателем все же является самочувствие пациента.
Причины реактивного артрита
Прежде всего, давайте выясним, что такое реактивный артрит. Реактивный артрит – это воспалительный процесс, реакция иммунной системы организма на перенесение внесуставной инфекции. Говоря простым языком, это тяжелое негнойное заболевание суставов, которое возникает как последствие инфекции. Еще реактивные артриты называют артропатией.
Это заболевание чаще встречается у мужчин, реже у женщин. У мужчин наиболее распространенной причиной заболевания являются урогенитальные инфекции, у женщин – кишечные инфекции. Выделяют несколько основных групп инфекций, которые могут спровоцировать заболевание: инфекции поражающие мочеполовую систему (хламидиоз, уреаплазмоз), хронические кишечные инфекционные заболевания, хронические воспаления органов дыхательного аппарата (трахея, бронхи, альвеолы легких). Однако ученые выявили в организме ген, который определяет предрасположенность к реактивным артритам. В связи с этим, заболевание может возникнуть как у взрослых, так и у детей, и может быть спровоцировано простейшим недугом. Возможной причиной также могут быть аномальные отклонения иммунной системы человека.
Симптомы заболевания
В зависимости от вида инфекционного заболевания симптомы реактивного артрита появляются через 2–10 недель после инфицирования организма. В случае если человек страдал от данной инфекции ранее, болезнь может развиваться одновременно с ней. Для реактивного артрита характерно проявление как общих симптомов, так и симптоматики сопутствующих инфекций.
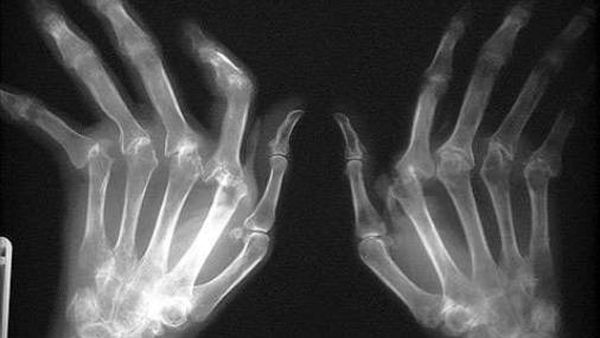
Выделяют следующие клинические признаки:
- повышение температуры и опухание в местах поражения суставов;
- появление и усугубление болевого синдрома: при движении или пальпации пораженных суставов человек испытывает сильный дискомфорт или боль;
- нарушается отток суставной жидкости, что приводит к скованности движений;
- появление суставного синдрома, признаком которого является асимметричный олигоартрит;
- проявление симптомов сопутствующих инфекций;
- осложнение мочеполовых инфекций в виде уретрита и церцевита;
- отеки мягких тканей и расширение суставной щели;
- воспалительные процессы глаз и кожи;
- могут быть поражены позвоночник, почки, сердечная мышца, перикард;
- расстройства нервной системы (полиневрит);
- постоянная усталость, снижение активности, колебание веса, слабость;
- лихорадка и озноб.
Диагностика реактивного артрита
При появлении любых симптомов реактивного артрита, или возникновении болей в суставах, нужно обратиться к ревматологу.
При первичном осмотре врач обращает внимание на характер поражения суставов, обследует полость рта, глаза и половые органы. Врач обязательно должен уточнить, не страдал ли пациент инфекционными заболеваниями ранее.

После чего назначается лабораторная и аппаратная диагностика:
- Все виды анализа крови.
- Анализы мочи и кала.
- Обследование цервикального канала и уретры.
- ПЦР–анализ (определение всевозможных инфекций: от ВИЧ до клещевого энцефалита).
- Ректороманоскопия и фиброколоноскопия.
- Рентген позвоночника и суставов конечностей.
- МРТ.
После всесторонней диагностики, при наличии сопутствующих заболеваний, врач-ревматолог может направить пациента к офтальмологу, гастроэнтерологу или лору.
Прогноз и последствия
Реактивный артрит, прежде всего, аутоиммунное заболевание. Поэтому лечение и прогноз имеют вариативный характер. Статистика называет разный процент больных, у которых болезнь проходит в течение 6 месяцев, цифра варьируется от 20 до 35%. Если лечение подобрано правильно рецидивов не наблюдается, в случае перенесенного урогенитального инфекционного заболевания вероятность рецидива довольно велика. В 50% случаев заболевания впоследствии может проявиться артрит, энтерит. Хронический реактивный артрит наблюдается в 25% случаев, с незначительным прогрессом.

Тяжелая форма болезни наблюдается редко и характеризуется изменениями формы позвоночника и суставов. Также возможны изменения в структуре и функции внутренних органов. Неправильный прием препаратов, назначенных офтальмологом, провоцирует ухудшение зрения.
Лечение
О том, как лечить реактивный артрит, написано много полезной информации, но ученые не останавливаются на достигнутом. После обширных исследований, ревматолог выбирает методику лечения болезни. Для лучшего результата к лечению реактивного артрита понадобится подключить специалиста-инфекциониста.
Предпринимаются следующие действия:
- назначаются противовоспалительные, не содержащие стероидов, препараты, при приеме которых не исключены побочные эффекты;
- применяют кортикостероиды, для нейтрализации воспалительных процессов суставов и сухожилий;
- вариативно применяются антибиотики, вместе с которыми для нормализации работы желудочно-пищевого тракта назначаются пробиотики;
- применение сульфазина;
- лечение сопутствующих заболеваний: воспаление глаз, кишечных и урогенитальных инфекций и воспалений;
- физиотерапевтические процедуры и лечебные ванны.
- возможно назначение специальной диеты.
На продолжении всего курса лечения реактивного артрита и возникающих симптомов пациентам необходимо регулярно проходить лабораторную диагностику. Имеет место лечение народными средствами, которые помогают снять болевые ощущения, избавиться от кожных воспалений. Народное средство в комплексе с медикаментозным лечением позитивно повлияет на исход этой непростой болезни. Реактивный артрит может быть успешно вылечен, при комплексном подходе к лечению.
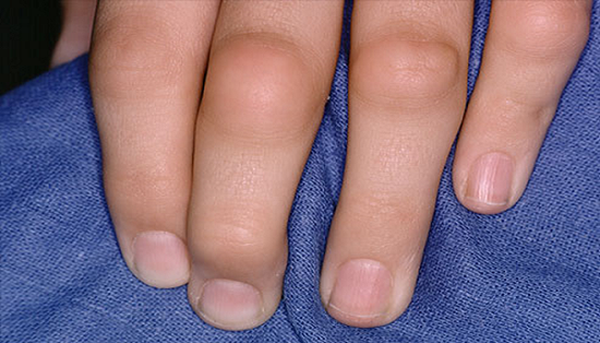
Профилактика
На сегодня не изобрели профилактической панацеи для этого заболевания. Однако чтобы предотвратить появление симптомов и лечение реактивного артрита, воспользуйтесь советами докторов:
- Следите за образом жизни, личной гигиеной, питанием и не пренебрегайте спортом.
- Помните о необходимости защищенного полового акта, исключите беспорядочные половые связи.
- Регулярно посещайте врачей и следуйте их советам.
В этом видео вы услышите про сопутствующие симптомы реактивного артрита.
Читайте также: