Реабилитация после рака молочной железы в чехии
Реабилитация после рака молочной железы в Чехии
Рак молочной железы – агрессивное онкологическое заболевание. Каждая восьмая женщина на планете сталкивается с этой проблемой. Однако статистика доказывает, что при ранней диагностике и полноценном правильном лечении можно добиться выздоровления. Важно отметить, что всем пациентам, которые перенесли данное заболевание, необходимо пройти курс реабилитации, изменить свой образ жизни, чтобы свести к минимуму риск рецидива заболевания.

Реабилитация после рака молочной железы должна быть комплексной и включать в себя сразу несколько аспектов:
- Психологическая реабилитация – неотъемлемая часть терапии онкологических пациентов, т.к. важно позитивно настроить пациента на борьбу с заболеванием и длительное восстановление после него.
- Занятия лечебной физкультурой – для улучшения кровообращения и восстановления мышечной силы и выносливости.
- Нормализация метаболизма после химиотерапии – правильное питание, прием витаминов, физиотерапевтические процедуры.
- Восстановление когнитивных функций после химиотерапии – прием препаратов, нормализующих работу сосудов головного мозга, дието- и витаминотерапия, специальные упражнения.
- Профилактика лимфостаза – самого распространенного осложнения после операции по удалению молочной железы. Поскольку мастэктомия предусматривает удаление близлежащих лимфоузлов, то лимфа не успевает полностью выводиться через лимфатические сосуды. Это приводит к её накоплению в тканях, а вследствие к отеками, болям и ограничением подвижности руки. Для профилактики и борьбы с лимфостазом используется специальный массаж, прессотерапия, а также аппаратные методики.
- Профилактика остеопороза после химиотерапии – диета, богатая кальцием и витамином D, легкие физические упражнения и препараты бифосфонатов.
В журнале Канадской медицинской ассоциации (CMAJ) опубликованы новые исследования доктора Эллен Уорнер из Центра медицинских наук Саннибрука в Канаде и доктора Джулии Хамер. В них рассматриваются факторы образа жизни, которые влияют на частоту рецидивов рака молочной железы.
В ходе исследований было выявлено, что коррекция веса и внедрение физической активности может свести к минимуму риск рецидива рака молочной железы, а дополнительный прием витамина D после химиотерапии необходим для улучшения прочности и плотности костей.

Одним из лучших мест для реабилитации после любого женского онкологического заболевания является курортный город в Чехии – Марианские Лазне. Специальные восстановительные программы позволяют организму пациента привыкнуть к спокойной и расслабляющей обстановке. Благодаря этому он положительно реагирует на общеукрепляющие процедуры.
Узнать все подробности вы можете по телефону 8 800 201 49 03 (бесплатная линия) или любым другим удобным способом.
Профессиональные врачи компании, владеющие иностранным языком, свяжутся с лучшими зарубежными клиниками, чтобы выяснить все особенности лечения Вашего заболевания. На основании Ваших медицинских заключений европейские врачи смогут порекомендовать лечение, а также сообщить стоимость лечебных и диагностических программ. Мы возьмем на себя решение всех организационных вопросов, в том числе, связанных с получением шенгенской визы.
Реабилитация после рака молочной железы в Чехии
Рак молочной железы – агрессивное онкологическое заболевание. Каждая восьмая женщина на планете сталкивается с этой проблемой. Однако статистика доказывает, что при ранней диагностике и полноценном правильном лечении можно добиться выздоровления. Важно отметить, что всем пациентам, которые перенесли данное заболевание, необходимо пройти курс реабилитации, изменить свой образ жизни, чтобы свести к минимуму риск рецидива заболевания.
Реабилитация после рака молочной железы должна быть комплексной и включать в себя сразу несколько аспектов:
- Психологическая реабилитация – неотъемлемая часть терапии онкологических пациентов, т.к. важно позитивно настроить пациента на борьбу с заболеванием и длительное восстановление после него.
- Занятия лечебной физкультурой – для улучшения кровообращения и восстановления мышечной силы и выносливости.
- Нормализация метаболизма после химиотерапии – правильное питание, прием витаминов, физиотерапевтические процедуры.
- Восстановление когнитивных функций после химиотерапии – прием препаратов, нормализующих работу сосудов головного мозга, дието- и витаминотерапия, специальные упражнения.
- Профилактика лимфостаза – самого распространенного осложнения после операции по удалению молочной железы. Поскольку мастэктомия предусматривает удаление близлежащих лимфоузлов, то лимфа не успевает полностью выводиться через лимфатические сосуды. Это приводит к её накоплению в тканях, а вследствие к отеками, болям и ограничением подвижности руки. Для профилактики и борьбы с лимфостазом используется специальный массаж, прессотерапия, а также аппаратные методики.
- Профилактика остеопороза после химиотерапии – диета, богатая кальцием и витамином D, легкие физические упражнения и препараты бифосфонатов.
В журнале Канадской медицинской ассоциации (CMAJ) опубликованы новые исследования доктора Эллен Уорнер из Центра медицинских наук Саннибрука в Канаде и доктора Джулии Хамер. В них рассматриваются факторы образа жизни, которые влияют на частоту рецидивов рака молочной железы.
В ходе исследований было выявлено, что коррекция веса и внедрение физической активности может свести к минимуму риск рецидива рака молочной железы, а дополнительный прием витамина D после химиотерапии необходим для улучшения прочности и плотности костей.
Одним из лучших мест для реабилитации после любого женского онкологического заболевания является курортный город в Чехии – Марианские Лазне. Специальные восстановительные программы позволяют организму пациента привыкнуть к спокойной и расслабляющей обстановке. Благодаря этому он положительно реагирует на общеукрепляющие процедуры.
Узнать все подробности вы можете по телефону 8 800 201 49 03 (бесплатная линия) или любым другим удобным способом.
Профессиональные врачи компании, владеющие иностранным языком, свяжутся с лучшими зарубежными клиниками, чтобы выяснить все особенности лечения Вашего заболевания. На основании Ваших медицинских заключений европейские врачи смогут порекомендовать лечение, а также сообщить стоимость лечебных и диагностических программ. Мы возьмем на себя решение всех организационных вопросов, в том числе, связанных с получением шенгенской визы.
В последние десятилетия европейские врачи достигли хороших результатов в лечении рака молочной железы (рака груди) у женщин. Венгерские онкологи так же имеют высокие показатели в области маммологии. При своевременной и точной диагностике большинство женщин полностью излечиваются. На ранних и средних стадиях болезни хорошие результаты даёт комбинированная терапия по медицинским протоколам, которые могут включать хирургическое вмешательство совмещённое с лучевой или химиотерапией, а также с применением гормональной и таргетной терапии.
При лечении рака груди с метастазами основным эффективным методом лечения является традиционная системная терапия, которая может включать: химиотерапию, гормонотерапию, таргетную терапию и радиотерапию (как вспомогательный метод лечения).
Таргетная терапия отличается от других основных видов лечения рака тем, что не несёт опасности для пациента. Например, химиотерапия убивая злокачественные клетки опухоли, также оказывает воздействие и на здоровые клетки организма пациента, вызывая неприятные побочные эффекты.
Таргетная терапия (от английского “target” – мишень) способствует более быстрому разрушению раковых клеток, благодаря тому, что применяемые при таргетной терапии препараты действуют непосредственно на центры роста этих клеток. Таргетная терапия может применяться, как самостоятельно, так и в комплексе с другими видами лечения.
Успешное лечение рака молочной железы зависит от своевременного точного определения стадии заболевания. Также важно определить наличия в клетках рецепторов ER-эстрогеновых рецепторов, PR-прогестероновых рецепторов и HER2-эпидермального фактора роста. Наиболее информативным в данном случае обследованием является ПЭТ КТ, которое позволяет:
- точно определить стадию рака молочной железы;
- без проведения биопсии (но не во всех случаях) выявить в опухоли рецепторы;
- оценивать размер первичной опухоли и обнаруживать ее метастазы по всему организму;
- определить, как опухоль реагирует на проводимое лечение, и стоит ли внести изменение в протокол лечения;
Успешность результата лечения может зависеть от возможности применения новейших препаратов, которые пока не применяются в стране проживания пациента. Например в Европе (и в Венгрии, в том числе) применяется препарат Perjeta (Пертузумаб), который как и Герцептин относится к моноклональным антителам, блокирующим HER2 рецептор. Что позволяет блокировать рост опухоли при раке молочной железы. Было отмечено, что данный препарат Perjeta очень эффективен при лечении женщин с запущенным неоперабельным HER2 положительным раком. Perjeta хорошо переносится пациентками, побочные эффекты от него минимальны.
Когда возникает необходимость хирургической операции по удалению опухоли молочной железы, перед хирургами встаёт задача полностью удалить поражённые ткани и лимфатические узлы, и при этом, по возможности, сохранить грудь женщины.
Хирургические методы отличаются в зависимости от степени поражения самой молочной железы, окружающих её тканей и соседних (подмышечных) лимфатических узлов. Предоперационное обследование помогает хирургам и онкологам разработать индивидуальную тактику лечения пациентки.
Есть несколько видов хирургических операций при раке молочной железы:
-
Люмпэктомия
Самый щадящий метод хирургического вмешательства, позволяющий сохранить грудь женщины. Во время такой операции делаются локальные небольшие разрезы в области обнаруженной опухоли и в подмышечной впадине (если требуется удаление лимфаузлов). После операции, чтобы исключить рецидивы чаще всего назначается лучевая терапия. Люмпэктомия может быть показана при первичном обнаружении опухоли, и при начальных стадиях с небольшим поражением тканей.
Частичная или Сегментальная Мастэктомия
Данный вид мастэктомии предполагает большее удаление тканей опухоли и окружающих тканей, чем при операции люмпэктомия. После операции, чтобы исключить рецидивы также назначается лучевая терапия (6-8 недель).
Обычная (полная) Мастэктомия
Данную операцию назначают, когда опухолью повреждена молочная железа, но не задеты лимфатические сторожевые узлы. При данной операции грудь удаляется полностью (лимфаузлы остаются). После прохождения курса лечения, можно провести операцию по реконструкции груди женщины.
Модифицированная Радикальная Мастэктомия
Хирург полностью удаляет молочную железу и сторожевые лимфатические узлы, оставляя пи этом мышцы грудного отдела. После прохождения курса лечения, можно провести операцию реконструкции молочной железы женщины (пластическая операция по восстановлению груди).
Хирург удаляет молочную железу полностью, сторожевые лимфатические узлы и мышцы грудного отдела. Такой вид операции сейчас применяется крайне редко, т.к. Модифицированная Радикальная Мастэктомия показала себя даже более эффективной и при этом менее травматичной.
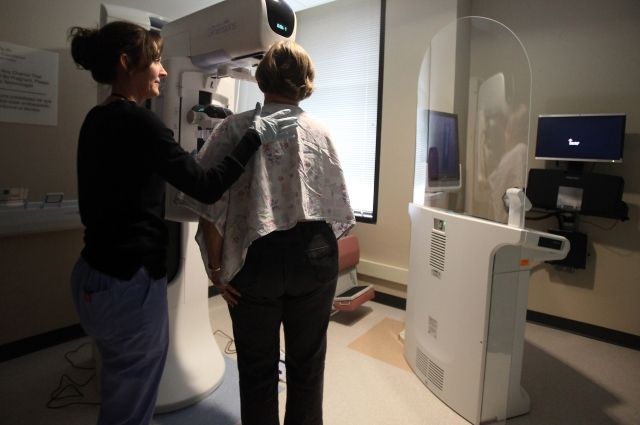
Чешские онкологические центры оснащены новейшим оборудованием для высокоточной диагностики и результативной терапии опухолей различной локализации. Некоторые медицинские технологии, используемые в Чехии, и вовсе представлены лишь в ограниченном числе зарубежных клиник. В частности, гордостью страны является Центр протонной терапии в Праге. По всему миру функционирует лишь 50 аналогичных учреждений, и одно из самых прогрессивных расположено именно в Чешской Республике.
Особенности медицины Чехии
Тот факт, что медицина в Чехии развита ничуть не хуже, чем в других европейских странах, для многих иностранных пациентов стал настоящим открытием. Диагностика и лечение различных заболеваний, в том числе онкологических, здесь проводятся на самом высоком уровне, а первоклассный сервис сочетается с умеренными ценами на услуги. Ключевыми особенностями чешской медицины, благодаря которым она набирает стремительную популярность среди жителей других стран, являются:
- высокий уровень профессионализма докторов – они проходят многолетнюю подготовку в медицинских ВУЗах и стажируются в ведущих лечебных учреждениях Европы и США;
- возможность раннего и точного диагностирования онкопатологий – наличие ультрасовременного медицинского оборудования позволяет чешским специалистам выявлять злокачественные опухоли даже на начальных этапах их развития;
- использование современных методик терапии, которые помогают добиваться положительной динамики даже в случаях запущенного онкопроцесса, а при условии своевременной диагностики способствуют наступлению стойкой ремиссии или полного выздоровления;
- качественное обслуживание и индивидуальный подход к каждому – пациентам не только обеспечиваются комфортные условия пребывания, но и оказывается всесторонняя забота со стороны медперсонала.
Некоторые клиники Чехии имеют аккредитацию JCI, подтверждающую соблюдение высоких мировых стандартов медицинского обслуживания и гарантию предоставления услуг исключительного качества. Кроме того, при многих лечебных учреждениях созданы международные отделы, сотрудники которых помогают иностранным пациентам решать все организационные вопросы, связанные с лечением в стране и языковым барьером.
Как лечат рак в Чехии
Чешские онкологи придерживаются комплексного подхода в вопросах диагностики и терапии раковых заболеваний. Программы диагностики Check-up, предлагаемые пациентам в клиниках страны, позволяют оценить общее состояние организма и выявить в нем патологические изменения даже на начальных стадиях прогрессирования болезни. В случае, если обнаруживается рак, при помощи инновационной диагностической аппаратуры, установленной в онкологических центрах Чехии, врачи имеют возможность визуализировать опухоль и безошибочно определить все ее параметры. Постановка окончательного диагноза всегда осуществляется на основании тщательного анализа результатов ПЭТ-КТ, МРТ, КТ и других сверхточных исследований. Только после этого врачи приступают к планированию дальнейшего лечения, схема которого для каждого пациента разрабатывается персонально.
Специализированные центры страны, предоставляющие услуги в области терапии онкопатологий, оборудованы высокотехнологичной аппаратурой для выполнения широкого спектра лечебных процедур. Одной из самых революционных является протонная терапия. В отличие от радиотерапии, подразумевающей разрушение раковых клеток ионизирующим излучением, воздействие пучками протонов сводит к минимуму риски повреждения здоровых тканей. Вероятность развития каких-либо побочных эффектов или осложнений после протонной терапии также крайне низка. С помощью данного метода в Чехии успешно излечивают:
- первичные и вторичные опухоли позвоночника;
- злокачественные неоплазии головного мозга (в том числе расположенные поблизости жизненно важных центров);
- рак легких;
- лимфому;
- рак простаты и молочной железы;
- меланому глаза и другие онкопатологии.
Среди других прогрессивных методик терапии раковых заболеваний, благодаря использованию которых онкология в Чехии вышла на качественно новый уровень:
Ведущие онкологические клиники Чехии
Наибольшей популярностью среди иностранных пациентов пользуется лечение рака в Праге. Именно в столице Чехии располагаются самые прогрессивные онкологические центры: они не только оснащены по последнему слову техники, но и специализируются на терапии широчайшего спектра раковых заболеваний инновационными методами. Менее известные клиники, функционирующие в других городах страны, также способны оказать медицинским туристам услуги высоко качества. Ведущими онкоцентрами Чехии являются:
Стоимость лечения рака в Чехии
Медицинские услуги в чешских клиниках стоят гораздо дешевле, чем в других европейских странах. К примеру, если сравнивать с Германией, экономия может составить до 50%, что для многих является довольно существенной сумой.
Основными задачами реабилитации женщин после мастэктомии в санаторно-курортных условиях являются: донесение важности реабилитации и постоперационного лечения, нормализация психоэмоционального состояния, социальная адаптация, увеличение объёма движений плечевого сустава на прооперированной стороне, профилактика застоя лимфы, устранение отёчности, коррекция осанки. Физиотерапия показывает высокую результативность при лимфостазе с онемением. К физиотерапии относятся различные виды процедур, которые нормализуют течение лимфы и крови по сосудам. Среди наиболее эффективных элементов физиотерапии используются:лазеротерапия, магнитотерапия, гидромассаж, пневмопрессура, кинезитейпирование (при лимфостазе может использоваться только после согласования с лечащим врачом).
Лучшие санатории в Марианских Лазнях по качеству лечения
От 139 € за 1 ночь 3-х разовое питание с лечением
От 68 € за 1 ночь 3-х разовое питание с лечением
От 131 € за 1 ночь 3-х разовое питание с лечением
От 121 € за 1 ночь 3-х разовое питание с лечением
От 106 € за 1 ночь 3-х разовое питание с лечением
От 102 € за 1 ночь 3-х разовое питание с лечением
Служба поддержки
Вы не уверены, по каким критериям выбрать курорт или санаторий?
Не знаете как забронировать?
Позвоните нам и сотрудники службы поддержки помогут вам.
Евгений Коростелёв Руководитель службы поддержки
Консультация врача
Бесплатная помощь врача-курортолога
Если при самостоятельном подборе курорта, санатория оптимально подходящего для лечения ваших заболений у вас возникли сложности — воспользуйтесь бесплатной консультацией врача-курортолога Елены Хорошевой.
Елена Хорошева Главный врач sanatoriums.com
Поиск
Sanatoriums.com
- 293803 клиентов сделали бронирование
- 148 человек выбирают санаторий
- 587 санаториев
- 54248 отзывов
Скидка при бронировании по телефону
На курорте Марианские Лазни доступны санатории с дополнительной скидкой при бронировании по телефону.
Реабилитация пациентов, перенесших лечение по поводу онкологического процесса, на сегодняшний день является одним из самых востребованных направлений в санаторно-курортном лечении. Целесообразность и высокая эффективность санаторно-курортного лечения в онкологии не вызывает сомнения. Однако до сих пор бытует представление об опасности этого вида реабилитации для больных, перенесших радикальную терапию по поводу злокачественных опухолей. В этой статье мы постараемся развеять этот миф, обратив внимание на основные аспекты санаторно-курортного лечения у онкологических больных.
За последние три десятилетия, в ряде стран Европы, таких как Чехия и Германия, были созданы специальные программы реабилитации исходя из того, что онкологические больные, после окончания специфического противоопухолевого лечения, нуждаются не только в терапии имеющихся осложнений, связанных с заболеванием и проведенным лечением, но и в дополнительном общеукрепляющем лечении сопутствующих заболеваний в условиях санатория.
Исследованиями доказано, что благодаря использованию питьевого лечения минеральными водами после химиотерапии на курорте Марианские Лазне, пятилетняя выживаемость у больных раком молочной железы увеличилась на 12—15 %. Если сравнивать этот показатель с результатами питьевой терапии на курорте Карловы Вары больных, оперированных по поводу рака желудка, то нельзя не отметить, что у них 5-летняя выживаемость увеличилась существенно больше — в 2,7 раза.
Все санатории Карловых Вар имеют свою специфику. Наши менеджеры помогут Вам выбрать санаторий, отвечающий именно Вашим потребностям. Звоните по телефону (495) 989 17-47 .
Для больных после различных операций по поводу злокачественных опухолей в обязательном порядке необходимо пребывание и питьевое лечение на курорте.
Кому из онкологических больных показано санаторно-курортное лечение
У излеченных онкологических больных часто наблюдаются стойкие органические и функциональные нарушения, вызванные последствиями и осложнениями хирургического, лучевого и химиотерапевтического, и гормонального лечения новообразований. Наблюдаются осложнения со стороны системы кроветворения (анемия, умеренно выраженные лейкотромбоцитопении), поражения кожи и слизистых оболочек (лучевые язвы, ректиты, циститы), нарушения в системе внешнего дыхания (лучевые пульмониты, остаточные явления эмпиемы плевры, пищеварительных органов, гастриты культи желудка, дискинезии кишечника, хронические колиты и энтероколиты). Достаточно часто, особенно при раке эндометрия, молочной железы, толстой кишки, наряду с артериальной гипертензией и атеросклерозом имеют место нарушения эндокринно-обменного характера (ожирение, сахарный диабет, дисфункция яичников, гипофункция щитовидной железы).
Общим явлением для всех онкологических больных, можно считать наличие функциональных нарушений нервной системы, как следствие тяжелого эмоционального стресса, вызванного получением информации об опухолевом характере заболевания, пребыванием в специализированном стационаре, последствиями обширных операций, иногда вынужденно носящих калечащий характер, а также длительными курсами химио-, гормонотерапии и лучевого лечения. Следует подчеркнуть, что сама лекарственная терапия опухолей и лучевая терапия может вызвать вегетодистонические и астенические реакции.
Факторы санаторно-курортного лечения
В реабилитационных программах на курортах Чехии физические методы, массаж, лечебная физкультура и питьевой курс минеральной воды используются на всех этапах противоопухолевого лечения больных с целью профилактики послеоперационных осложнений, ликвидации негативных последствий химио- и гормонотерапии, лечения сопутствующих заболеваний.
В то же время санаторно-курортные факторы, такие как климатотерапия, питьевое лечение минеральными водами, индифферентные изотермические ванны, занятия бассейнах, диетотерапия, терренкур в комплексе с необходимым медикаментозным лечением способствуют улучшению общего состояния больных. Кроме того, попадая в санаторно-курортное учреждение, онкологический больной перестает фиксировать свои соматические ощущения и, вовлекаясь в ритм курортного распорядка, выходит из тяжелой стрессовой ситуации, связанной с его заболеванием и последствиями лечения.
Противопоказания для санаторно-курортного лечения онкологических больных определяются спецификой санаторно-курортных факторов, особенностями онкологического заболевания, характером осложнений противоопухолевого лечения и тяжестью сопутствующих заболеваний.
Многие физические факторы курортов (грязи, горячие ванны, радоновые сульфидные воды, гелиотерапия в весенне-летнее время на южных курортах) абсолютно противопоказаны онкологическим больным независимо от срока окончания радикального лечения.
Направление на санаторно-курортное лечение допускается для онкологических больных, получивших радикальное противоопухолевое лечение, полностью его закончивших и не имеющих признаков рецидива или метастазов опухоли.
При решении вопроса о возможности санаторно-курортного лечения независимо от срока наблюдения у врача-онколога проводится тщательное обследование с привлечением всех современных методов обследования с целью исключения рецидивов и метастазов опухоли.
Лечение по поводу сопутствующих заболеваний больных всеми формами и локализациями опухолей, перенесших радикальное лечение и не имеющих возврата болезни (рецидивов и метастазов) возможно только после консультации врача – онколога.
Сезон санаторно-курортного лечения должен определяться следующим образом: любое время года, но преимущественно в осенне-зимний период с целью ограничения воздействия солнечных лучей.
Алгоритм действий для организации санаторно-курортного лечения


Наш эксперт – пластический хирург, хирург-онколог, действительный член многих европейских врачебных сообществ и RUSSCO (Российского общества клинической онкологии) Михаил Овчинников.
Рак молочной железы – самая частая злокачественная опухоль у женщин. Несмотря на то, что хирургам-онкологам иногда удаётся проводить органосохраняющие операции, многим пациенткам приходится жертвовать грудью, чтобы сохранить жизнь. К счастью, удалённую молочную железу (или обе) можно восстановить.
Не прощайтесь с женственностью!
Пережить мастэктомию (удаление молочной железы) трудно в любом возрасте. Но для молодых женщин такая потеря особенно тяжела. Конечно, есть протезы, удобное бельё и даже купальники, ношение которых делает дефект незаметным для окружающих. Тем не менее многие женщины всё же обращаются к пластическим хирургам, потому что иначе не чувствуют свою полноценность.

Реконструкция груди улучшает психоэмоциональное состояние, самооценку, физическую активность, а также семейную и, разумеется, сексуальную жизнь женщины. Так, в 2008 году во Франции было проведено исследование, которое показало, что 64% семей распадается после того, как жене в связи с раком удалили грудь. Но при выполнении реконструкции этот же показатель составлял всего 13%.
Когда уже можно
О реконструкции груди многие женщины (особенно молодые) задумываются ещё до её удаления или сразу же после. Но на вопрос, когда можно провести восстановление, нельзя ответить однозначно. Многое зависит от стадии заболевания и типа опухоли, с которыми связан риск развития рецидива, а также от того, проводилась ли пациентке лучевая и/или химиотерапия или это только предстоит. Поэтому с этим вопросом нужно обращаться только к лечащему врачу. Нельзя приступать к пластике, пока послеоперационное лечение не будет выполнено в полном объёме.
Кроме того, есть и противопоказания как абсолютные, которые делают такую операцию невозможной в принципе, так и относительные (в этом случае вмешательство придётся отложить до лучших времён). Среди абсолютных противопоказаний:
- поздняя стадия или местно распространённый рак молочной железы (от IIIb стадии), а также сочетанный рак;
- тяжёлые сопутствующие патологии (в том числе сахарный диабет, плохая свёртываемость крови, нарушения функций эндокринной системы);
- возникший рецидив заболевания.

Относительными противопоказаниями являются:
- неблагоприятный молекулярный тип РМЖ (это условное противопоказание, оно говорит лишь о повышенном риске развития рецидива);
- инфекционные заболевания и любые болезни в стадии обострения;
- заболевания молочных желёз (в том числе мастопатия);
- хронические гнойные процессы;
- несовершеннолетний возраст;
- беременность;
- выраженная лучевая реакция кожи после радиотерапии.
Кому довериться
Клиник пластической хирургии сегодня море. Но пациентки, перенёсшие мастэктомию, – это особая категория. И им точно не стоит делать себе новую грудь в обычной клинике. Пластическая онкохирургия – достаточно трудоёмкая область, а главная её сложность состоит в том, чтобы определить, какова вероятность благоприятного исхода лечения рака. От этого зависит решение, стоит или нет проводить реконструкцию.
Поэтому восстановлением молочной железы должен заниматься реконструктивный хирург-онколог с опытом именно в онкомаммологии. Либо до операции обязательно должен иметь место очный консилиум двух специалистов (пластического хирурга и онколога).

Как это делается
Второй этап ‒ замена экспандера силиконовым имплантом (выбранного объёма и формы). На этом этапе может производиться и коррекция другой (здоровой) груди для достижения максимальной симметрии. Её можно увеличить имплантом, подтянуть или уменьшить.
Третий этап ‒ это восстановление соска, которое позднее можно дополнить татуажем, имитирующим внешний вид ареолы, и липофиллингом – для выравнивания неровностей груди, особенно в подмышечной зоне, где удалялись лимфоузлы.
Есть ещё и масса альтернативных методик – например, реконструкция собственными тканями пациентки со спины, живота, ягодиц. Такие лоскуты могут применяться в сочетании с имплантами. Если лоскут берётся с живота, то одновременно выполняется и абдоминопластика, и пациентка приобретает не только красивую грудь, но и более стройную талию. Но лоскутные операции технически более сложные.
Это неопасно
Многие женщины опасаются, что реконструкция груди в будущем может затруднить проведение обследований. Но для этой цели ни лоскут собственных тканей, ни имплант не мешают, тем более что для контроля заболевания чаще используется не маммография, а КТ или МРТ. Но с одним условием: все исследования должны проводиться квалифицированными специалистами в профильном онкологическом учреждении, лучше их делать в одном и том же месте и у одного специалиста, чтобы была возможность сравнить картину в динамике. Также важно соблюдать необходимую периодичность исследований (через полгода, год, два, три и далее).
Цена вопроса
Провести реконструкцию груди можно за счёт средств фонда ОМС. Правда, в последние несколько лет ОМС практически полностью прекратила оплачивать такие операции. Сегодня их всё же делают в некоторых онкологических клиниках, но всего по 1‒2 в месяц, так как их проведение невыгодно как для больницы, так и для ОМС. Кроме того, у такой реконструкции слишком много минусов. Из-за соображений экономии используются импланты и экспандеры только самых дешёвых производителей и часто только одного размера. Поэтому пациенткам, заинтересованным в хорошем эстетическом результате, нередко приходится вчёрную проплачивать реконструктивные операции в госучреждениях.
Сегодня можно реконструировать грудь и по ВМП (высокотехнологичная медицинская помощь) в крупных онкологических центрах. Материалы в этом случае используются более современные и качественные, но пациенткам не всегда легко добиться получения квоты на такое лечение. Иногда этот путь может занять месяцы. К тому же в больницах, принимающих пациентов по квотам, также существует очерёдность.
Наконец, можно сделать реконструкцию груди за свой счёт. Такая операция может стоить от 70 тысяч рублей за, например, отсроченную установку экспандера с одной стороны, до 500‒700 тысяч рублей за сложные комбинированные операции с применением биолоскутов, собственных тканей со сшиванием сосудов под микроскопом, а также коррекцией здоровой груди.
Читайте также:

