Раковые клетки на шейке матки при беременности
Злокачественная опухоль, обнаруженная на фоне вынашивания плода, ставит женщину и врача перед трудным выбором – жизнь или ребенок. Рак шейки матки при беременности – это пропасть между счастьем материнства и ужасом от осознания выявленной болезни.
Раковая опухоль на фоне беременности неумолимо прогрессирует
Рак шейки матки при беременности
Среди злокачественных новообразований, возникающих на фоне зачатия и вынашивания малыша, рак шейки матки при беременности занимает 1 место по частоте, встречаясь в 2-3% всех случаев цервикальных неоплазий. К связанной с беременностью опухоли относятся следующие состояния:
- Все время вынашивания от зачатия до родов;
- Послеродовый период в течение 12 месяцев после родоразрешения;
- Постабортный интервал в 6 месяцев.
Типичный для цервикального рака возраст – 50 лет, но первый пик заболеваемости начинается с 35 лет (именно на это время часть женщин откладывают деторождение). Основными причинами возникновения злокачественного новообразования у беременных женщин являются:
- инфицирование онкогенными видами папилломавируса;
- обязательное снижение иммунной защиты на фоне беременности;
- гормональные изменения, провоцирующие активацию вирусной инфекции;
- физиологические изменения в цервикальном канале, способствующие злокачественному перерождению клеток.
Наличие папилломавируса 16, 18 типа в сочетании с иммунодефицитным состоянием является основой для появления первых онкогенных мутаций в клеточных структурах цервикального канала. Рак шейки матки при беременности относится к редким заболеваниям (около 10 случаев на 10 тысяч беременных), но эмоционально и психологически эта ситуация становится трагедией для семьи: порой приходится выбирать – продолжать носить малыша до родов или прерывать беременность для сохранения жизни женщины.
Проявления онкопатологии
Своевременно выявить злокачественное новообразование у беременных женщин крайне сложно. По статистике рак шейки матки при беременности выявляется только у трети пациенток, все остальные случаи – в послеродовом периоде или после медицинского аборта. Объясняется это следующими причинами:
- Бессимптомность или малосимптомность заболевания;
- Любые кровянистые выделения из влагалища в первую очередь трактуются как угроза выкидыша или отслоение плаценты;
- Частое формирование эндофитных (внутрицервикальных) форм рака, которые невозможно визуализировать или обнаружить с помощью стандартной онкоцитологии;
- Невозможность использования инвазивных и лучевых методов диагностики при вынашивании плода;
- Быстрое прогрессирование опухоли сразу после родоразрешения.
Заподозрить рак шейки матки при беременности можно при сочетании следующих признаков:
- наличие ранее диагностированной папилломавирусной инфекции;
- необъяснимые акушерскими причинами кровянистые вагинальные выделения;
- постоянные бели при отсутствии воспаления в мазках;
- тянущие боли, не связанные с тонусом матки и угрозой выкидыша.
Во время вынашивания плода важно аккуратно и точно выполнять назначения врача и сделать все необходимые диагностические исследования.
Методы диагностики
Скрининг рака начинается с момента первого посещения доктора. Врач при осмотре возьмет мазок из цервикального канала для проведения онкоцитологического исследования. До зачатия в период прегравидарной подготовки желательно провести ПЦР-диагностику для определения значимых видов инфекции (необходимо сделать анализ на типы папилломавируса и активность микроба). При любом подозрении на рак шейки матки при беременности врач назначит следующие исследования:
- Кольпоскопия;
- УЗ сканирование;
- Прицельная биопсия тканей.
Гистологически доказанный рак ставит перед беременной женщиной дилемму – согласиться на радикальную операцию для сохранения собственной жизни или продолжать носить плод до доношенного срока, теряя драгоценное время.

Самое сложное – выбор: жизнь малыша или собственная жизнь
Лечебная тактика
Как и при любом другом варианте онкологии, рак шейки матки при беременности оптимально лечить с помощью радикальной гистерэктомии. Сложность только в том, что пораженная злокачественной опухолью матка является плодовместилищем, где растет и развивается малыш. Выбор лечебной тактики зависит от следующих факторов:
- Срок беременности (хуже в 1-2 триместре, когда вероятность рождения здорового ребенка крайне низка, лучше в 3 триместре, когда у плода есть масса шансов для выживания);
- Стадия онкопатологии (начальные формы опухоли можно попытаться вылечить с помощью конизации шейки, в запущенных случаях ничего, кроме гистерэктомии и лучевой терапии, нет);
- Желание женщины выносить и родить (никто не может запретить беременной рисковать своей жизнью ради желанного малыша).
При тяжелой цервикальной неоплазии (CIN III) и раке in situ возможно донашивание плода с последующим проведением шеечной конизации или радикальной хирургической операции в ближайшие недели после родов. При 1-2 стадии все зависит от срока – в 1 триместре лучше прервать беременность, во 2-3 триместре можно носить плод до срока 28-32 недели с последующим одномоментным проведением кесарева сечения и гистерэктомии. При 3-4 стадии выбор невелик: вне зависимости от срока надо максимально быстро удалить матку (шанс на выживание имеет плод при сроке от 24 недель и выше). Значительно проще выбор лечения в послеродовом периоде – врач будет выбирать стандартную тактику терапии цервикального рака.
Рак шейки матки занимает одну из лидирующих позиций среди онкологических заболеваний у женщин, в том числе и у беременных. Согласно клиническим исследованиям беременность не ухудшает состояния шейки матки, а, наоборот, отмечается регресс патологических состояний.
Раком шейки матки называют онкологическое заболевание, характеризующееся атипичным состоянием клеток эндоцервикса и экзоцервикса. Опухоль образуется на шейке матки - в области между влагалищем и телом матки.
Развитие злокачественного образования – это длительный процесс, которому предшествуют другие заболевания половых органов у женщины. Заболевание прогрессирует лишь с течением некоторого времени. Предраковое состояние может длиться 8 - 10 лет. На протяжении этого времени женщина не испытывает никакого дискомфорта, симптоматика не проявляется.
У беременных рак шейки матки диагностируется во время гинекологического осмотра. Но тут следует учитывать, что в связи с физиологическими изменениями в тканях шейки матки, предварительный диагноз может быть ложноположительным.
Причины
Одной из главных причин развития злокачественных образований в тканях шейки матки является заражение ВПЧ (вирусом папилломы человека). Но поражение вирусом не всегда вызывает онкологию. Риск развития рака повышается при повторном определении ВПЧ через два-три года.
Факторами, повышающими риск образования рака шейки матки, являются:
- ранняя половая жизнь,
- первые роды до 16 лет,
- беспорядочные половые связи,
- ранние аборты,
- инфекционные заболевания половых органов, сопровождающиеся воспалительными процессами,
- продолжительный приём гормональных противозачаточных средств,
- снижение защитной функции организма – иммунитета,
- курение.
Предшествовать развитию онкологии могут такие заболевания:
- эрозия шейки матки,
- дисплазия,
- образование плоских кондилом,
- послеродовых рубцов,
- длительно текущие воспалительные процессы.
Симптомы
Первые проявления рака шейки матки у беременной легко пропустить, так как заболевание протекает бессимптомно. Чаще всего патологические изменения выявляются во время планового посещения гинеколога.
Наиболее распространенной жалобой будущей мамы является кровянистые выделения из влагалища. Иногда это состояние может сопровождаться болью в животе, что часто принимают за угрозу прерывания беременности.
Для диагностирования онкологического заболевания проводят ряд исследований. У беременных происходит физиологический выворот зоны, наиболее подверженной поражению злокачественными образованиями, поэтому провести цитологический скрининг, кольпоскопию у будущих мам гораздо легче.
Для постановки диагноза необходимо пройти такие диагностические мероприятия:
- Забор цитологического мазка.
Данная манипуляция не противопоказана при беременности. Но если вы проходили цитологический скрининг за 2 – 3 года до планирования беременности, при этом дисплазии органа выявлено не было, то при отсутствии видимых патологий такой анализ не проводится;
- Кольпоскопия (простая) – абсолютно безопасный метод диагностики при беременности.
- Биопсия тканей.
Проводится только методом кольпоскопии. Конусовидная биопсия, применяемая в общемедицинской практике, может привести к прерыванию беременности на ранних сроках или преждевременным родам во втором и третьем триместрах.
- ВПЧ – тестирование.
Проводится по результатам цитологического исследования.
Если диагноз подтвердился, не стоит отчаиваться. Злокачественные образования в тканях шейки матки, выявленные на ранней стадии, после своевременного лечения дают 88% на полное выздоровление.
Тактику лечения в зависимости от стадии заболевания определяют гинеколог и онколог.
Осложнения
Чем опасен рак шейки матки у беременных? Злокачественные образования являются прямым путём к прерыванию беременности, бесплодию, распространение поражения на другие органы, гибели плода в утробе матери и летальному исходу для самой женщины. Поэтому очень важно регулярно проходить обследование у гинеколога, даже если вас ничего не беспокоит.
Лечение
При подозрении на рак шейки матки, вам следует обязательно обратиться к гинекологу и онкологу. Своевременная диагностика и адекватное лечение позволит не только сохранить беременность, но и ваше здоровье. Если заболевание было выявлено на раннем сроке беременности (до 12 недель), врач может предложить прерывание беременности, если рак выявлен на более позднем сроке, будущей маме предложат пройти лечение после родоразрешения. В зависимости от стадии рака и срока беременности подбирается тактика лечения.
Злокачественные образования на шейке матки у беременной требует применения комплексной терапии. Рак лечится с учётом характера образования, стадии и срока беременности.
Лечение включает в себя:
- хирургическое вмешательство,
- химиотерапию,
- лучевую терапию.
Если женщина настаивает на сохранении беременности, то риск ухудшения состояния возрастает. Это связано с тем, что во время вынашивания ребёнка в организме происходит физиологическое снижение защитных функций организма – иммунитета. Поэтому риск прогрессирования опухоли растёт. Будущая мама с диагнозом рака шейки матки должна регулярно проходить осмотр у онколога, в том числе и после родоразрешения.
Если диагностика и лечение рака шейки матки были проведены своевременно, шансы выносить и родить здорового ребёнка возрастают.
Профилактика
Основной мерой профилактики от развития рака шейки матки является прививка от ВПЧ. Это позволяет снизить риск развития онкологии, но не даёт 100% гарантии защиты. Как правило, от ВПЧ вакцинируют девушек в препубертатный период до начала половой жизни.
Чтобы защитить себя от возникновения рака шейки матки необходимо:
- соблюдать чистоту интимных отношений,
- не курить,
- принимать меры по укреплению иммунитета.
Мамы девочек должны объяснить своим дочкам, что раннее начало половой жизни увеличат риск развития злокачественных образований.
Рак шейки матки при беременности — это злокачественное новообразование, которое происходит из трансформационной зоны, экзоцервикса, эндоцервикса и выявляется в период беременности. Более чем в двух третях случаев протекает бессимптомно. При манифестном течении проявляется контактной кровоточивостью, спонтанными влагалищными кровотечениями, лейкореей, болью внизу живота, нарушением функции тазовых органов. Диагностируется на основании данных гинекологического осмотра, ПЦР, цитологического анализа, кольпоскопии, гистологии биоптата. Для лечения используют органосохраняющие и радикальные хирургические вмешательства, лучевую и химиотерапию.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы РШМ при беременности
- Осложнения
- Диагностика
- Лечение РШМ при беременности
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Рак шейки матки (РШМ) — самая распространенная онкопатология, выявляемая у беременных. 1-3% расстройства диагностируется именно в гестационном периоде. В зависимости от региона распространенность заболевания составляет от 1,2 до 10 случаев на 10 000 беременностей. Гестация наступает у 3,1% пациенток с ранее установленным диагнозом РШМ. Болезнь чаще выявляют у сексуально активных курящих женщин, которые начли интимную жизнь до 16 лет, имеют более 2-3 половых партнеров в год, инфицированы вирусом папилломатоза человека (ВПЧ, HPV), а зачастую и другими генитальными инфекциями (хламидиозом, трихомонозом, сифилисом, гонореей, уреаплазмозом).

Причины
В подавляющем большинстве случаев злокачественное перерождение слизистой экзо- и эндоцервикса начинается задолго до гестации. Неоплазия ассоциирована с вирусами папилломатоза человека, передаваемыми при половых контактах. ДНК-содержащие папилломатозные вирусы определяются у 95% пациенток с подтвержденным диагнозом рака шейки матки. В 65-75% случаев провоцирующим фактором считаются вирусные агенты 16 и 18 серотипов, реже — HPV 31, 33, 35, других типов высокого и среднего риска. Инфицированность ВПЧ в женской популяции составляет 5-20%. У большинства пациенток вирус длительно персистирует без каких-либо клинических проявлений.
Факторы, способствующие повышению его патогенности и началу онкопроцесса, пока не выявлены. Несмотря на теоретическую возможность ускорения канцерогенеза на фоне физиологического снижения иммунитета при беременности, убедительные данные о негативном влиянии гестации на течение злокачественного процесса в шейке матке на сегодняшний день отсутствуют. Более того, по наблюдениям специалистов в сфере онкогинекологии, у двух третей беременных отмечается регресс предраковых состояний.
Обнаружению РШМ в период гестации благоприятствует ряд обстоятельств. Во-первых, многие пациентки из группы риска вне беременности крайне редко посещают медицинские учреждения с профилактической целью. Постановка на учет в женской консультации с целью получения медицинской помощи и социальных выплат предполагает регулярное наблюдение специалиста и выполнение скрининговых обследований, в ходе которых может быть обнаружен рак. Во-вторых, к 20-й неделе гестационного срока у большинства беременных происходит смещение кнаружи зоны трансформации и стыка цилиндрического шеечного эпителия с плоским влагалищным. В результате участок слизистой шейки, чаще всего поражаемый раком, становится хорошо заметным и доступным для проведения цитологического скрининга, кольпоскопии и других исследований.
Патогенез
Хотя вероятность заражения папилломавирусной инфекцией достигает 75%, у 90% женщин иммунная система быстро элиминирует возбудителя. В 10% случаев вирусные частицы персистируют в базальных эпителиальных клетках и могут регрессировать. Лишь у некоторых пациенток под влиянием неустановленных факторов ВПЧ начинает прогрессировать. ДНК вирусов встраивается в геном клеток эпителия шейки, что приводит к нарушению механизмов апоптоза и злокачественной морфологической трансформации — от легкой и умеренной дисплазии до выраженных диспластических изменений и карциномы in situ. Вирусные гены Е5 и Е6 оказывают блокирующий эффект на антионкогены p53 Rb нормальных клеточных элементов шейки матки.
Из-за инактивации опухолевого супрессора запускается бесконтрольная пролиферация опухолевых клеток. Кроме того, под влиянием белка, в синтезе которого участвует ген Е6, активируется теломераза, что способствует возникновению бессмертных клеточных клонов и развитию опухолей. Одновременно за счет блокирования циклинзависимой киназы р21 и р26 белком, производимым геном Е7, начинается активное деление поврежденных клеток. В последующем раковые клетки распространяются со слизистой на другие ткани маточной шейки, опухоль прорастает в смежные органы и метастазирует.
Классификация
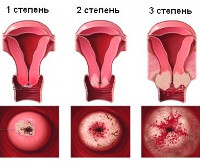
Систематизация форм рака шейки матки при беременности основана на тех же критериях, что и у небеременных пациенток. С учетом типа пораженного эпителия опухоли могут быть экзофитными плоскоклеточными, происходящими из экзоцервикса (выявляются у 53,6% беременных), эндофитными аденокарциноматозными, образованными клетками эндоцервикса (диагностируются у 25,7% пациенток). В 20,7% случаев неоплазия шейки при гестации является смешанной. Для разработки оптимальной тактики ведения беременности важно учитывать стадию рака:
- Стадия 0. При прекарциноме (опухоли in situ) процесс локализован в эпителиальном слое, атипия клеток соответствует пограничному состоянию между дисплазией III степени и истинной злокачественной неоплазией. Прогноз для вынашивания беременности наиболее благоприятен, после родов возможны малоинвазивные операции.
- СтадияI. Рак не выходит за пределы шейки. Опухолевый очаг определяется микроскопически (IA, микроинвазивный рак) или макроскопически (IB). Возможно продолжение гестации и естественное родоразрешение по согласию пациентки с выполнением консервативных или радикальных вмешательств в послеродовом периоде.
- СтадияII. Карцинома распространилась на тело матки, верхнюю часть влагалища (IIA) и параметрий (IIB). Стенки таза и нижняя треть вагины в процесс не вовлечены. При гестационном сроке свыше 20 недель беременность можно пролонгировать не более чем на 8 недель до достижения плодом жизнеспособности и завершить кесаревым сечением.
- СтадияIII. Рак распространился на нижнюю треть влагалища (IIIA), доходит до стенок таза, возможно блокирование почки и возникновение гидронефроза (IIIB). Лечение рекомендуется начинать как можно раньше. В 1 триместре беременность прерывают, во 2-3 —выполняют кесарево сечение с расширенной экстирпацией матки.
- СтадияIV. В онкопроцесс вовлечена слизистая прямой кишки и мочевого пузыря либо опухоль вышла за пределы таза (IVA), имеются отдаленные метастазы (IVB). При беременности встречается редко. Обнаружение неоперабельной опухоли является основанием для проведения кесарева сечения при жизнеспособном плоде с последующей лучевой и химиотерапией.
Симптомы РШМ при беременности
Преинвазивные и малоинвазивные формы неоплазии, выявляемые у 70% беременных, протекают бессимптомно. У женщин с начальными стадиями инвазивного рака (IB, IIA) отмечаются контактные кровянистые выделения после вагинального осмотра, полового акта. Кровотечения из поврежденных сосудов неоплазии в I триместре часто ошибочно расцениваются как угрожающий спонтанный выкидыш, во II-III — как преждевременная отслойка или предлежание плаценты. Возможно появление прозрачных белей. При опухолях с распадом выделения становятся зловонными.
Боль в нижней части живота, принимаемая за угрозу прерывания беременности, возникает редко. Появление болезненности в пояснично-крестцовой области, ягодице, задней поверхности бедра обычно свидетельствует об инфильтрации тазовой клетчатки. При сдавливании опухолью мочеточников нарушается отток мочи, при прорастании мочевого пузыря, прямой кишки наблюдаются появление примесей крови в моче и кале, их отхождение через вагину.
Осложнения
При инвазивных видах рака повышается вероятность самопроизвольного прерывания гестации выкидышем или преждевременными родами. Значительная деформация органа опухолью может спровоцировать развитие истмико-цервикальной недостаточности. У пациенток, имеющих кровоточащие неоплазии, сильнее выражена анемия беременных. Уровень перинатальной смертности повышается до 11,5%. Завершение беременности естественными родами при наличии крупного объемного новообразования существенно увеличивает вероятность разрывов маточной шейки, массивных послеродовых кровотечений, гематогенного метастазирования рака. Поэтому в таких случаях рекомендовано кесарево сечение.
Диагностика
Основные задачи диагностического поиска — исключение или подтверждение злокачественности патологического процесса и точное определение стадии рака. В период гестации рекомендуется использовать методы обследования, не представляющие угрозы для плода, что усложняет постановку правильного диагноза. Наиболее информативными являются:
- Осмотр на кресле. Исследование в зеркалах позволяет обнаружить макроскопически видимые изменения экзоцервикса, трансформационной зоны, обнаружить новообразования, выступающие в полость влагалища из цервикального канала. Возможно выявление контактной кровоточивости неоплазии.
- ПЦР скрининг на ВПЧ. Хотя инфицированность вирусом папилломы не свидетельствует об опухоли шейки, получение положительного анализа повышает онконастороженность. ПЦР-диагностика дает возможность определить спектр серотипов возбудителя, провести их типирование.
- Цитология соскоба шейки матки. При беременности забор материала проводится с осторожностью, чтобы предупредить кровотечение, сохранить шеечную пробку, исключить повреждение плодных оболочек. Исследование направлено на определение дисплазии, атипии, малигнизации.
- Кольпоскопия. Дополняет результаты цитологического теста. Расширенная кольпоскопия производится при наличии лабораторных признаков предракового или ракового состояния для обнаружения в слизистой оболочке шейки патологического очага перед выполнением прицельной биопсии и контроля над забором материала.
- Гистологическое исследование биоптата. Применяется для определения вида опухоли и степени ее дифференцировки. Для снижения травматизации маточной шейки и уменьшения вероятности кровотечения беременным обычно проводят клиновидную биопсию. По мнению многих акушеров-гинекологов, забор материала не следует осуществлять ранее 2 триместра.
Для оценки состояния прямой кишки, тазовой клетчатки, мочевого пузыря, регионарных лимфоузлов могут быть рекомендованы УЗИ малого таза, цистоскопия, ректороманоскопия, МРТ отдельных органов, МРТ лимфатических узлов. При подозрении на метастазы предпочтительным методом обследования является МРТ всего тела. Лучевые методы диагностики беременным женщинам с подозрением на рак маточной шейки назначают ограниченно из-за возможного повреждающего воздействия на плод. Заболевание дифференцируют с эрозиями, полипами, кондиломами, кистами, цервицитом, эктопией, эктропионом, дисплазией, опухолями влагалища, спонтанным выкидышем, предлежанием плаценты. Пациентку осматривает онкогинеколог, по показаниям — уролог, проктолог.
Лечение РШМ при беременности
Выбор врачебной тактики зависит от гестационного срока, стадии неопластического процесса, репродуктивных планов пациентки. Сохранение гестации вне зависимости от срока выявления рака возможно только при новообразованиях 0 и IA стадий (со стромальной инвазией до 3 мм). При опухоли IA стадии с инвазией стромы на глубину от 3 до 5 мм, неоплазиях IB и II стадии в 1-ом триместре показано прерывание беременности, с 13 по 20 неделю — выполнение радикальной операции, после 20-и недель — пролонгация беременности до 28-32 недельного срока с мониторингом состояния, оперативным родоразрешением и одномоментной радикальной гистерэктомией. Пациенток, решивших продолжить гестацию, сопровождает онкогинеколог.
Рак III-IV стадии является показанием для прерывания гестации на любом сроке. До 20-й недели назначается наружная лучевая терапия, провоцирующая спонтанный выкидыш при дозе 4000 сГр. После 20-недельного срока выполняется кесарево сечение и субтотальная резекция матки независимо от жизнеспособности плода. Основные методы лечения при раке маточной шейки у беременных такие же, как и вне гестационного периода:
- Органосохраняющие операции. Показаны молодым пациенткам с карциномой in situ и раком IA стадии (при проникновении в строму не глубже 3 мм), желающим сохранить фертильность. Конизация выполняется спустя 4-8 недель после медицинского аборта или через 7-9 недель после влагалищных или абдоминальных родов.
- Простая гистерэктомия. Удаление матки с сохранением придатков рекомендовано женщинам с преинвазивным и малоинвазивным раком, которые не имеют репродуктивных планов. Операция проводится как самостоятельное вмешательство в I-м триместре и одномоментно с кесаревым сечением при решении выносить беременность.
- Расширенная гистерэктомия. Является операцией выбора при раке IB-II стадий. В 1-м триместре осуществляется, в том числе, для прерывания беременности, во 2 и 3-м производится одновременно с хирургическим родоразрешением. Спустя 2-3 недели женщине рекомендована адъювантная лучевая терапия.
- Сочетанная химиолучевая терапия. Применяется при злокачественном новообразовании шейки матки III-IV стадий. Внешнее облучение позволяет не только воздействовать на опухолевый процесс, но и прервать гестацию до 20 недели. Химиопрепараты и радиометоды не используют при решении женщины сохранить плод.
Прогноз и профилактика
При диагностике у беременной рака шейки матки прогноз всегда серьезный. Наилучших результатов удается достичь при неинвазивных формах неоплазии. Пятилетняя выживаемость пациенток с раком I стадии, выявленным во время беременности, не отличается от аналогичного показателя для небеременных женщин и достигает 88%. При опухоли II стадии на протяжении 5 лет выживает до 54% онкобольных (против 60-75% женщин с диагностированным раком маточной шейки вне беременности), при III стадии — до 30-45%. При инвазивных опухолях отсрочка лечения в связи с желанием сохранить беременность ухудшает прогноз выживаемости на 5% на каждый месяц пролонгированной гестации.
После органосохраняющих операций рак рецидивирует у 3,9% пациенток, а новая беременность наступает у 20,0-48,4%. Отдаленными последствиями конизации являются истмико-цервикальная недостаточность, бесплодие, формирование ректовагинальных, уретро- и пузырно-влагалищных свищей. Профилактика предусматривает соблюдение правил сексуальной гигиены с использованием методов барьерной контрацепции, отказом от беспорядочных половых связей, регулярное диспансерное наблюдение ВПЧ-инфицированных пациенток, своевременное лечение предраковых состояний.
Злокачественное новообразование, сформировавшееся из тканей шейки матки – рак. Патологический процесс вполне может быть выявлен у женщины в период вынашивания ею малыша. Такая ситуация диагностируется редко, не более, чем в 1-3 % от общего числа беременных. Однако и к такому необходимо быть готовой. В группе риска по онкопатологии женщины в возрасте 28–35 лет, когда шансы оплодотворения яйцеклетки максимально высоки.
- Эпидемиология
- Основные причины
- Классификация
- Симптоматика
- Диагностика
- Тактика лечения
- Тактика ведения беременности после терапии рака шейки матки
- Прогноз и профилактика
Рак шейки матки при беременности начинает быстро прогрессировать, и может потребоваться ее прервать. Решение принимается специалистами в каждом случае индивидуально.
Эпидемиология
Раковое поражение матки в ее шеечном отделе диагностируется в момент вынашивания малыша с частотой от 10 до 100 случаев на каждые 100 000 беременностей. Это около 12-15 % всех злокачественных новообразований у беременных.
Форма преинвазивного РШМ – тяжелая дисплазия. Выявляется гораздо чаще, поэтому объединение ее с дисплазией CIN III в одну категорию объяснимо значительным сходством клинических проявлений и подходами к тактике лечения.

Опыт акушеров свидетельствует, что более 65-75 % поражений раковыми процессами в момент вынашивания плода – это именно преинвазивный тип онкопатологии, то есть первая ее стадия.
Основные причины
На сегодня первопричины формирования очагов атипии в районе шейки матки достоверно специалистами не установлены. Теорий существует множество, однако, в большинстве случаев в организме женщины удается выявить вирус папилломы человека (ВПЧ). Его агенты проникают в ткани влагалища, а оттуда – в шейку при незащищенных половых сношениях.
Но бывают случаи диагностирования вирусной патологии у девственниц. Поэтому утверждать, что именно вышеназванный вирус является главной первопричиной мутации в клетках, будет ошибочно. При прочих равных условиях опухоль у одних женщин с ВПЧ формируется, а у других – нет.
Помимо всего прочего специалисты указывают на ряд негативных факторов, которые усугубляют ситуацию:
Вовсе не обязательно, что какой-либо из вышеперечисленных факторов приведет к появлению рака, но на их фоне риск многократно возрастает.
Классификация

По гистологическому признаку специалисты подразделяют рак шейки матки на следующие варианты:
- плоскоклеточный;
- аденокарцинома;
- иные смешанные варианты.
В большинстве случаев опухоль является плоскоклеточной. Однако установить истинное строение помогают современные методы диагностики. Пренебрегать взятием биоматериала и ранней постановкой на учет беременной женщине не стоит. Своевременная диагностика помогает вовремя принять адекватные меры по купированию патологического процесса и перевода заболевания в стадию стойкой ремиссии.
Симптоматика
На первых этапах своего появления опухолевый очаг в районе шейки матки никоим образом себя не проявляет. Его можно выявить при проведении профилактических гинекологических осмотров путем взятия биоматериала с подозрительных участков органа. Он часто произрастает на фоне имеющихся у женщины эндоцервицитов, полипов либо эктропиона, лейкоплакий, а также иных воспалительных и посттравматических процессов.
Для инвазивного течения рака шейки матки характерны контактные выделения с кровянистыми прожилками в них, реже они могут иметь гноевидный или зловонный характер. Помимо этого, женщину начинают беспокоить болевые импульсы в нижних отделах живота и нижней области поясницы, колебания температуры. Все эти симптомы вовсе не специфичны для беременности. Около 25-30 % женщин и вовсе не испытывают никаких отклонений в своем самочувствии.

Формирование клинической симптоматики в период беременности при раке шейки матки напрямую зависит от структуры и скорости распространения опухолевого очага. К примеру, при экзофитном течении рака будут наблюдаться больше кровянистые выделения у сексуально активных женщин – именно из-за полового контакта, травмирующего и без того видоизмененную шейку матки.
При преимущественно эндофитном течении онкопроцесса эпителиальная ткань, покрывающая поверхность шейки, может оставаться целой довольно большой промежуток времени. А кровянистые выделения будут наблюдаться только после того, как поперечный диаметр шейки органа не достигнет 5-6 см.
Обратите внимание! Некроз, имеющий место быть в подобной ситуации, при увеличении параметров злокачественного новообразования и нарушением кровообращения будет обуславливать появление отчетливого гнилостного запаха выделений.
Болевые импульсы не столь характерны для поражения раком структур шейки матки. Они появляются при вовлечении в воспалительный процесс соседних органов либо с массивным некрозом центральной части опухоли. Распространение же рака с шейки в параметральное пространство влечет за собой фиксацию к стенке таза, что проявляется выраженной болезненностью в районе крестца. А при вовлечении в патологическую ситуацию вен и лимфососудов обязательно спровоцирует отечность нижних конечностей.
Подобная триада – болевые импульсы в районе спины, интенсивные отеки на голенях и стопах, а также гипофункция почечных структур – обязательно скажет высококвалифицированному специалисту о сформировавшемся локально распространенном опухолевом процессе.
Диагностика
Рак шейки матки и беременность требуют от специалиста особо пристального внимания к проведению диагностических процедур. В этой ситуации особенно важно не упустить момент, когда патологию еще можно излечить либо перевести в состояние длительной ремиссии.
Для того чтобы диагностика была максимально информативной, беременной женщине рекомендуется к проведению следующий комплекс процедур:
- Тщательный сбор анамнеза:
- личного – как протекали предыдущие беременности, не было ли перенесенных инфекционных заболеваний женской половой сферы, как часто посещает личного гинеколога;
- соматического – когда отметились сбои в самочувствии, что этому предшествовало, какие имеются хронические патологии;
- трудового – в какой сфере деятельности занята, имеются ли негативные факторы на рабочем месте, какой распорядок труда и отдыха, переведена ли в связи с беременностью на облегченный труд;
- семейного – имелись ли по женской линии онкопатологии.
- Гинекологический осмотр, в том числе ректовагинальный.
- Забор биоматериала на цитологическое исследование с поверхности шейки матки и из цервикального канала. Не стоит опасаться, что будет причинен вред ребенку или спровоцирован выкидыш. Оборудование на сегодняшний момент выполняется из стерильных и высококачественных материалов.
- Проведенная высококвалифицированным специалистом кольпоскопия помогает уточнить, имеются ли патологические изменения в тканях шейки матки у беременной. Однако ее необходимость определяется результатом цитологического исследования. Негативного воздействия на малыша не происходит.

Расставить все по своим местам и помочь провести адекватную дифференциальную диагностику помогает прицельная биопсия. При беременности предпочтение отдается клиновидному ее варианту, поскольку для шейки органа он менее травматичен и практически не дает кровотечений. Из дополнительных методик указываются УЗИ, рентгенография грудной клетки с экранизацией района живота, различные анализы крови, в том числе на онкомаркеры.
Тактика лечения
В момент вынашивания малыша лечебные манипуляции в случае диагностирования у женщины злокачественного новообразования существенно ограничиваются. На определение тактики действий будут оказывать непосредственное влияние несколько факторов:
- стадия и структура опухоли;
- размеры очага;
- сроки внутриутробного развития малыша на момент выставления подобного диагноза;
- пожелания самой женщины в отношении продолжения беременности.

Необходим индивидуальный для каждого случая подход, однако, специалисты придерживаются следующей схемы ведения пациентов при комбинации рака шейки матки с вынашиванием плода:
- При онкопроцессе 0-й–1-й стадии в 1-м триместре и после момента родоразрешения будет показан медицинский аборт в комбинации с конусовидной эксцизией шейки матки. При установлении диагноза на период 2-го–3-го триместра осуществляется лишь кольпоскопическое, а также цитологическое исследование – конусовидная эксцизия будет проведена через 2,5-3 месяца после родоразрешения.
- При 2-й стадии онкопроцесса во 2-м–3-м триместре, а также после момента родов производится экстерпация не только самой матки, но и верхней трети влагалища. При широком распространении опухолевых клеток в регионарные лимфоузлы требуется комбинация с дистанционным облучением. В 3-м триместре возможно проведение кесарева извлечения плода с последующей максимально расширенной экстерпацией матки. Лучевая терапия также применяется.
- В первой трети беременности при диагностировании атипии 3-й стадии тактика лечения начинается с сочетанной лучевой терапии. Тогда как при 2-м–3-м триместре ее целесообразнее проводить после кесарева сечения.

У представительниц прекрасной части населения, имеющих микроинвазивную форму рака шейки матки и планирующих затем иметь еще малышей, вполне допустимо осуществление максимально функционально-щадящих методик терапии. К примеру, криодеструкции либо электроконизации, а также лазерной ампутации шейки матки.
Тактика ведения беременности после терапии рака шейки матки
После минимально инвазивных лечебных мероприятий по поводу диагностированного ракового очага в районе шейки матки планирование наступления следующей беременности допустимо не ранее, чем через 18-24 месяца. В этот период оптимальный метод контрацепции – прием пероральных медикаментов. Частота наступления желаемой беременности достигает 20-48 %. А вот рецидивы наступают в 3,5-4 % случаев.
Если у женщины проводилась конизация либо ампутация шейки матки, ведение родовой деятельности в последующем может осуществляться естественным путем. При этом наблюдается некоторое увеличение числа случаев преждевременных родов и самопроизвольных выкидышей.
Для предотвращения подобных осложнений, женщина в момент вынашивания плода посещает акушера чаще, ей проводится обязательное УЗИ в 16 недель беременности. При длине шейки матки менее 22-25 мм накладывается вагинальный шов серкляж.
Прогноз и профилактика
Практика специалистов онкологов-акушеров показывает: нет никаких различий между выживаемостью женщин с имеющейся у нее беременностью и без таковой. На пятилетнюю выживаемость оказывают влияние лишь стадия онкозаболевания, исходное состояние здоровье женщины, а также размеры злокачественного новообразования.
К факторам неблагоприятного прогноза, однако, относят:
- понижение дифференцировки и сосудистая инвазия опухоли;
- молодая возрастная подгруппа женщины;
- двустороннее раковое поражение параметрия;
- маточный вариант распространения очага;
- гигантский размер опухоли;
- наличие отдаленных метастазов;
- имеющиеся у женщины иные новообразования.
У большинства беременных с первой стадией рака шейки матки прогноз благоприятный. Из профилактических мероприятий специалистами называются предупреждение передачи ВПЧ и своевременный цитологический скрининг, а также адекватное пролечивание предраковых патологий и посещение своего личного гинеколога несколько раз за год.
Мы будем очень благодарны, если вы оцените ее и поделитесь в социальных сетях
Читайте также:

