Рак желудка с метастазами в механическую желтуху
Желтуха является вторым по значимости признаком рака поджелудочной железы (после боли). В ряде случаев она сочетается с болевым синдромом, но может выступать и как самостоятельный первый и единственный признак заболевания.
Чаще всего развитие желтухи наблюдается при локализации опухоли в головке поджелудочной железы. Это связано с тем, что опухоль прорастает или сдавливает желчный проток, приводя к застою желчи, со всеми вытекающими последствиями.
Несколько реже желтуха возникает при опухолевом поражении тела и хвоста поджелудочной железы. В этом случае наиболее частой причиной ее развития является сдавление желчного протока лимфатическими узлами, пораженными метастазами.
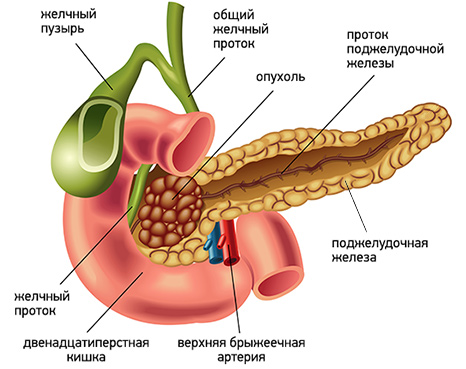
В целом возникновение желтухи наблюдается у 70-80% больных раком поджелудочной железы. Это грозное состояние, которое влияет на работу всего организма, в том числе сердечно-сосудистой системы, обмена веществ, нервной системы и др. Возможность компенсации данного осложнения влияет на общую продолжительность жизни таких больных.
Многие клиницисты считают, что развитие желтухи при раке поджелудочной железы является признаком неоперабельности опухоли. Однако на практике встречаются случаи, когда нарушение оттока желчи возникает при небольшой опухоли, расположенной около желчного протока. У таких пациентов удается своевременно обнаружить рак и провести радикальное лечение. Таким образом, желтуха для них оказывается своего рода спасительным симптомом.
- Причины и механизм развития желтухи при раке ПЖ
- Симптомы желтухи
- Осложнения желтухи
- Диагностика желтухи
- Лечение желтухи при раке поджелудочной железы
Причины и механизм развития желтухи при раке ПЖ
Причины развития желтухи при раке поджелудочной железы следующие:
- Прорастание опухоли в желчный проток и обтурация (закупорка) его просвета.
- Сдавление желчных протоков пораженными лимфатическими узлами.
- Нарушение моторики желчных протоков из-за опухолевого поражения их стенки. В этом случае формально желчные протоки остаются проходимыми, но дренаж желчи осуществляется не в полной мере.
- Метастатическое поражение печени с обтурацией внутрипеченочных протоков.
Желтуха при раке поджелудочной железы носит механический характер и обусловлена застоем желчи в желчных протоках. Это, в свою очередь, приводит к нарастанию давления в них, расширению и даже разрыву желчных капилляров и обратному всасыванию желчи в кровоток. Из-за этого в крови повышается уровень прямого билирубина, который попадает в ткани организма, пропитывает их и приводит к образованию желтушного цвета кожи, слизистых и склер.
Желчные кислоты, при поступлении в кровь, оказывают системное токсическое действие, что сопровождается нарушением сердечно-сосудистой деятельности (возникает брадикардия, снижение артериального давления) и деятельности нервной системы. Больные становятся вялыми, сонливыми, у них меняется характер, могут появляться признаки депрессии и повышенной раздражительности. При тяжелой желтухе возникает токсическое действие на головной мозг, что сопровождается развитием энцефалопатии, сопора и даже комы.
Определенные патологические эффекты оказывает и прекращение поступления желчи в кишечник:
Симптомы желтухи
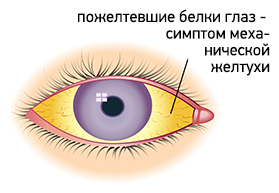
Основным симптомом механической желтухи является пожелтение кожи, слизистых оболочек и белков глаз. В начале заболевания кожа приобретает желтый или желто-коричневый цвет. Но по мере нарастания уровня билирубина и его окисления, цвет меняется на лимонно-желтый или зеленоватый. Также желтый цвет приобретают все биологические жидкости организма за исключением слез и слюны. Моча приобретает темно-коричневый цвет, а кал, наоборот, обесцвечивается.
Причины возникновения кожного зуда при желтухе до конца не ясны. Считается, что он возникает из-за раздражения рецепторов кожи желчными кислотами. У больных раком поджелудочной железы зуд может возникать по мере нарастания желтухи, или до ее начала, усиливаясь по мере нарастания гипербилирубинемии. Он серьезно ухудшает качество жизни больных, может носить нестерпимый характер, мешать нормальному сну, вызывать раздражительность. У многих пациентов на коже образуются расчесы, которые со временем могут инфицироваться.
Осложнения желтухи
Механическая желтуха является очень грозным состоянием. При отсутствии лечения приводит к гибели больного.
По мере развития процесса неизбежно возникает поражение гепатоцитов, нарушаются детоксикационные функции печени и в организме образуется большое количество токсических веществ, которые поражают все органы и системы. Развивается синдром эндотоксемии.
Параллельно с этим происходит нарушение функции почек из-за развития микрососудистых тромбозов и спазма кровеносных сосудов. Нарушается функция нефронов, нарастает почечная недостаточность, в крови повышается уровень мочевины и креатинина. Развивается печеночно-почечный синдром, на фоне которого развивается множество тяжелых патологических реакций:
- Токсические вещества проникают через гемато-энцефалический барьер, приводя к развитию энцефалопатии, которая сопровождается спутанностью сознания, сопором и, в конце концов, приводит к коме и гибели больного. Действие токсических веществ на нервные волокна приводит к нарушению работы сердца, что сопровождается снижением частоты сердечных сокращений (брадикардией).
- Нарушается синтез факторов свертывания крови, что приводит к развитию ДВС-синдрома — жизнеугрожающего состояния, при котором сначала возникает множество внутрисосудистых тромбов, а потом, при истощении кровесвертывающих факторов на этом фоне развивается кровотечение, которое очень сложно остановить.
- Под воздействием желчных кислот происходит разрушение сурфактанта — основного вещества легочной ткани, который обеспечивает обогащение крови кислородом. Из-за этого нарастает гипоксия, и развивается острая дыхательная недостаточность.
Диагностика желтухи
Диагностические мероприятия при желтухе носят комплексный характер и направлены на определение степени тяжести самой патологии, а также причин, вызвавших ее. Применяются следующие методы исследования:
Лабораторные исследования. Главным лабораторным маркером желтухи является увеличение билирубина. В крови он существует в виде двух фракций — свободной и связанной. При механической желтухе на начальном этапе происходит увеличение именно связанного, прямого билирубина, затем нарастает количество и непрямого. Также определяются показатели, которые изменяются при развитии холестаза — холестерин, липиды, щелочная фосфатаза, ГГТП и др.
Ультразвуковое исследование брюшной полости, печени, желчных протоков и забрюшинного пространства. При механической желтухе будут обнаруживаться расширенные желчные протоки, гиперплазия их стенки. В ряде случаев удается визуализировать наличие опухоли поджелудочной железы и определить ее прорастание в желчный проток, или его сдавление опухолевыми массами.
Более информативным методом визуализации опухоли поджелудочной железы является КТ и/или МРТ с контрастированием. Данные методы позволяют более детально визуализировать опухоль и ее взаимоотношение с окружающими тканями, обнаружить метастазы, в том числе в регионарных лимфоузлах или печени.
Исследование проходимости желчных протоков. Позволяет визуализировать просвет протоков и обнаружить места их сужения или обструкции. С этой целью проводят ретроградную холангиопанкреатографию — с помощью эндоскопической техники в просвет большого дуоденалного сосочка (место, которым открываются желчный и панкреатический протоки в просвет 12-перстной кишки) вводят рентгеноконтрастное вещество и делают снимки, на которых визуализируется протоковая система. Эндоскоп вводится через рот. Перед началом процедуры пациент получает легкую седацию, а для ослабления рвотного рефлекса глотку орошают раствором анестетика.
Еще одним методом визуализации протоковой системы является чрескожная чреспеченочная холангиография. В этом случае контраст вводится посредством пункции печеночных протоков через переднюю брюшную стенку. Чтобы правильно попасть в необходимую область, используют ультразвуковой контроль. После того, как контраст заполнит протоки, делают рентгеновские снимки, на которых хорошо видны печеночные протоки и места их обструкции.
Лечение желтухи при раке поджелудочной железы
Радикальное лечение рака поджелудочной железы возможно только с помощью хирургических операций, остальные методы — химио- и радиотерапия являются вспомогательными и применяются либо как дополнительные методы, которые позволяют стабилизировать процесс, либо как паллиативное лечение для облегчения симптомов заболевания.
Однако в условиях наличия механической желтухи проводить специфическое противоопухолевое лечение (в том числе радикальные хирургические операции) очень рискованно, поскольку состояние пациента является декомпенсированным и высоки риски летальности. По данным некоторых клиник, она достигала 10-34%. Поэтому на первый план выходит купирование желтухи, снижение интоксикации, снижение уровня билирубина с помощью декомпрессии желчных протоков малоинвазивными хирургическими методиками.
Основными методами декомпрессии и восстановления пассажа желчи является стентирование, которое может выполняться либо во время эндоскопической ретроградной холангиопанкреатографии (ЭРПХ), либо во время чрескожной чреспеченочной холангиографии (ЧЧХГ).
Необходимым условием проведения данной операции является расширение желчных протоков. При механической желтухе это не представляет проблемы, но бывают случаи, когда обтурация неполная, и для расширения протоков нужно немного больше времени.
- ЧЧХД проводится в условиях рентгеноперационной под местной анестезией. Место пункции стенки живота определяется для каждого пациента индивидуально с учетом места локализации обструкции.
- Кожа обрабатывается антисептиком и надсекается скальпелем для облегчения прохождения пункционной иглы. После этого игла под контролем УЗИ вводится на глубину 5-10 см, пока не попадет в расширенный желчный проток (диаметр иглы около 1 мм). После этого через иглу в проток вводят несколько миллилитров контрастирующего вещества для контроля попадания именно в желчный проток, а не в сосуды печени. Если все в порядке, через иглу в просвет протока вводят мягкий проводник, диаметром 0,3 мм, после чего иглу удаляют. С помощью проводника устанавливают гибкий катетер диаметром около 2 мм, через который вводят контрастирующий препарат и проводят серию снимков для обнаружения места обструкции, ее протяженность и степень блокирования пассажа желчи. После этого определяют тактику дальнейших действий:
- По возможности, через место сужения в просвет тонкой кишки проводят проводник, через который устанавливается дренаж — пластиковая трубка с множеством отверстий. Его ставят так, чтобы часть отверстий находилась выше места опухоли, а часть ниже ее. Таким образом, желчь будет попадать в дренаж до места обструкции и выходить после него. Наружный конец дренажа выводят на поверхность кожи и присоединяют к нему резервуар, куда будет оттекать избыток желчи.
- Если обтурация непроходима, дренирование желчи будет отводиться только наружно, чтобы снизить токсический эффект гипербилирубинемии. Для компенсации дефицита желчи в желудочно-кишечном тракте, ее придется принимать перорально, запивая водой или соком. Когда воспалительный процесс утихнет, и состояние пациента компенсируется, проводят повторную попытку реканализации или проведения радикальной операции по удалению опухоли поджелудочной железы.
Следует учитывать, что дренирование — это временная мера, направленная на разрешение экстренной ситуации, которая на фоне механической желтухи очень быстро усугубляется. После стабилизации состояния пациента, решается вопрос о возможности проведения радикального удаления опухоли поджелудочной железы. Если это невозможно, проводят стентирование желчных протоков — в месте обтурации устанавливается специальный каркас (стент), который более прочно фиксируется к стенкам протока и поддерживает их в расправленном состоянии.
Установка стента проводится следующим образом:
- Через имеющийся дренаж, к месту стентирования подводят тонкий проводник, а сам дренаж удаляют.
- Если имеется выраженный стеноз, который мешает установке стента, проводят баллонную дилятацию — по проводнику к месту стеноза подводят баллон и расправляют его на несколько минут (в раскрытом состоянии его диаметр около 6-8 мм). Это приводит к временному расширению просвета протока. После этого баллон сдувают и удаляют.
- Через тот же проводник в место стеноза подводится стент в сложенном состоянии. Его диаметр определяют заранее во время проведения холангиографии. После контроля правильности установки стента, его расправляют и извлекают проводящую систему. После этого пациента наблюдают в течение нескольких дней, и если все хорошо, выписывают из стационара.
Эндоскопическое стентирование проводится во время процедуры эндоскопической ретроградной холангиографии. После того как будет проведено исследование протоковой системы, в место стеноза через фатеров сосочек, находящийся 12-перстной кишке вводят проводник и по нему аналогичным образом устанавливают стент. После контроля правильности его расположения, стент раздувают и удаляют вспомогательное оборудование.
При невозможности выполнения стентирования проводят открытые операции по наложению обходных анастомозов между желчными протоками и кишечником в обход опухоли.
Операции при раке поджелудочной железы являются одними из самых сложных в современной хирургии, поскольку требуют удаления большого объема тканей. Удаляется не только сама железа, пораженная опухолью, но и рядом расположенные органы: часть тонкой кишки, часть желудка, желчный проток, регионарные лимфатические узлы, висцеральная жировая клетчатка. Разумеется, после такого объема вмешательства требуется серьезная реконструкция и восстановление проходимости желудочно-кишечного тракта и желчных протоков.
Однако оперативное лечение возможно далеко не у всех пациентов, поскольку в подавляющем большинстве случаев рак поджелудочной железы диагностируется, когда опухоль имеет нерезектабельное состояние. В этом случае назначаются другие методы противоопухолевого лечения для перевода новообразования в резектабельное состояние, после чего делают попытку радикальной операции.
Химиотерапия (ХТ) при раке поджелудочной железы может назначаться в предоперационном и послеоперационном периоде. В первом случае, ее целью будет уменьшение опухолевой массы и достижение резектабельности. В послеоперационном периоде ХТ назначается для поддержания результата лечения и предотвращения прогрессирования и метастазирования рака.
Основным препаратом, используемым при адъювантной ХТ рака поджелудочной железы, является гемцитабин. Его могут применять как в монорежиме, так и в комплексных схемах совместно с капецитабином или фторурацилом. При лечении метастатического рака или при прогрессировании, после адъювантной ХТ применяются более агрессивные 4-х компонентные схемы.
Радиотерапия в основном применяется в качестве паллиативной терапии для облегчения болевого синдрома. Но есть данные о ее эффективности в рамках проведения химиолучевой терапии на этапе подготовки к радикальному хирургическому вмешательству.
Рак желудка - злокачественная опухоль, растущая из слизистой (внутренней) оболочки желудка.
Рак желудка - одна из наиболее часто встречающихся злокачественных опухолей человека. По статистике заболеваемости рак желудка занимает первое место во многих странах, в частности, в скандинавских странах, в Японии, в Украине, в России и других странах СНГ. Вместе с тем, в США в последние двадцать лет произошло заметное снижение заболеваемости раком желудка. Аналогичная тенденция отмечена во Франции, Англии, Испании, Израиле и др. Многие специалисты считают, что это произошло благодаря улучшению условий хранения продовольствия с широким использованием холодильных установок, что позволило уменьшить потребность в консервантах. В этих странах снизилось потребление соли, соленых и копченых продуктов, повысилось употребление молочных продуктов, экологически чистых, свежих овощей и фруктов.
Высокая заболеваемость раком желудка в выше приведенных странах, за исключением Японии, по мнению многих авторов, обусловлена употреблением в пищу продуктов, содержащих нитриты. Из нитритов путем преобразования в желудке образуются нитрозамины. Прямое локальное действие нитрозаминов, как полагается, является одной из наиболее важных причин возникновения как рака желудка, так и рака пищевода. Высокая заболеваемость раком желудка в Японии, как предполагают, связана с потреблением больших количеств копченой рыбы (содержащей полициклические углеводы), а не благодаря высокому содержанию нитрозаминов в продуктах.
В настоящее время рак желудка стал выявляться чаще в молодом возрасте, в возрастных группах 40-50 лет. Наибольшую группу среди рака желудка составляют аденокарциномы и недифференцированные раки. Раки возникают, как правило, на фоне хронических воспалительных заболеваниях желудка.
В настоящее время доказано, что в абсолютно здоровом желудке рак практически не возникает. Ему предшествует, так называемое, предраковое состояние: изменение свойств клеток, выстилающих желудок. Чаще всего такое происходит при хроническом гастрите с пониженной кислотностью, язвах и полипах в желудке. В среднем от предрака до рака проходит от 10 до 20 лет.
К предраковым состояниям относят хронический атрофический гастрит, хроническую язву желудка, аденоматозные полипы. К предраковым изменениям слизистой оболочки желудка относят кишечную метаплазию и тяжелую дисплазию. Вместе с тем, некоторые авторы считают, что рак желудка может развиться и de novo, без предшествующих диспластических и метапластических изменений.
На начальной стадии рака в желудке появляется небольшая опухоль размером меньше 2 см. Постепенно она увеличивается, растет вглубь (прорастает все слои стенки желудка) и вширь (расползается по поверхности желудка).
Рак желудка отличается склонностью к раннему появлению большого числа метастазов: некоторые раковые клетки отделяются от исходной опухоли и (например, вместе с током крови и лимфы) распространяются по организму, образуя новые опухолевые узлы (метастазы). При раке желудка метастазы чаще всего поражают лимфатические узлы и печень. В некоторых случаях могут поражаться яичники, жировая клетчатка, легкие, кожа, кости и др.
Вопрос о гистогенезе рака желудка спорен. Существует несколько гипотез об источниках возникновения различных гистологических типов рака желудка. Например, профессор В.В.Серов полагает, что рак желудка возникает из единого источника - камбиальных элементов, или клеток предшественников в очагах дисплазии и вне их. Некоторые европейские авторы предполагают, что аденокарцинома желудка возникает из кишечного эпителия, а недифференцированные раки - из желудочного. Зав. кафедрой ДонГМУ профессор И.В.Василенко считает, что источником возникновения аденокарцином являются пролиферирующие клетки покровно-ямочного эпителия слизистой оболочки желудка, а из эпителия шеек желез возникают недифференцированные раки.
Локализация
Чаще всего рак в желудке возникает в пилорическом отделе, затем на малой кривизне, в кардиальном отделе, на большой кривизне, реже - на передней и задней стенке, очень редко - в области дна.
Макроскопические формы
Чаще всего рак желудка имеет язвенную форму с бугристыми приподнятыми или плоскими краями, иногда в сочетании с инфильтрирующим ростом - язвенно-инфильтративный рак, на втором месте стоит диффузный рак (форма инфильтрата) (с ограниченным или тотальным поражением желудка). Значительно реже в желудке бывает рак в виде узла (бляшковидный, полипозный, грибовидный).
Гистологические типы
Самым частым гистологическим типом рака желудка является аденокарцинома. Из недифференцированных раков встречаются солидный, скиррозный рак, а также перстневидноклеточный рак. В кардиальном отделе желудка могут развиваться плоскоклеточный ороговевающий и неороговевающий раки.
Опухоль желудка может нарушать пищеварение. Располагаясь поблизости от кишечника, она будет мешать прохождению пищи в кишечник. Располагаясь вблизи пищевода, будет препятствовать попаданию пищи в желудок. В результате человек начинает резко худеть.
Прорастая стенку желудка, опухоль переходит на другие органы: толстую кишку и поджелудочную железу. Появляются метастазы в печени, легких, головном мозге и костях. В итоге нарушается работа всех поврежденных органов, что в конечном итоге приводит к смерти.
Метастазирование рака желудка осуществляется - лимфогенным, гематогенным и имплантационным (контактным) путем. Особое значение имеют лимфогенные метастазы в регионарные лимфатические узлы, расположенные вдоль малой и большой кривизны желудка, а также в лимфоузлы большого и малого сальника. Они появляются первыми и определяют объем и характер оперативного вмешательства. К отдаленным лимфогенным метастазам относятся метастазы в лимфоузлы ворот печени (перипортальные), парапанкреатические и парааортальные. К важнейших по локализации, имеющей диагностическое значение, относят ретроградные лимфогенные метастазы:
- "вирховские метастазы" - в надключичные лимфоузлы (чаще в левые);
- "крукенбергский рак яичников" - в оба яичника;
- "шницлеровские метастазы" - в лимфоузлы параректальной клетчатки.
Кроме того, возможны лимфогенные метастазы в плевру, легкие, брюшину.
Гематогенные метастазы в виде множественных узлов обнаруживаются в печени, в легких, поджелудочной железе, костях, почках и надпочечниках.
Имплантационные метастазы проявляются в виде множественных различной величины опухолевых узлов в париетальной и висцеральной брюшине, которые сопровождаются фибринозно-геморрагическим экссудатом.
Клиническая картина заболевания.
Опухоль малых размеров чаще всего существует бессимптомно. Лишь в некоторых случаях у больных может отмечаться изменение пищевых пристрастий: например, они чувствуют отвращение к мясу, рыбе и т.д.
По мере роста опухоли появляются новые симптомы:
• ощущение тяжести в животе после еды, тошнота и рвота;
• нарушение стула (поносы, запоры);
• боли в верхней половине живота, опоясывающие боли, отдающие в спину (при распространении опухоли в поджелудочную железу);
• увеличение размеров в живота, накопление жидкости в брюшной полости (асцит);
• похудание;
• при разрушении опухолью сосудов возможно развитие желудочно-кишечного кровотечения.
Осложнения
- истощение (кахексия), которое обусловлено нарушением питания и интоксикацией;
- хроническое малокровие, связанное с голоданием (нарушено усвоение пищи), мелкими частыми кровопотерями, нарушением выработки антианемического фактора (фактор Кастля), опухолевой интоксикацией, метастазами в костный мозг (нарушение гемопоэза);
- общее острое малокровие, которое может возникнуть в результате разъедания крупных сосудов и служить причиной смерти;
- перфорация опухолевой язвы желудка и развитие перитонита;
- флегмону желудка в результате инфицирования;
- развитие желудочной и кишечной непроходимости, возникающей при прорастаниии и сдавлении просвета привратника и кишки (чаще ободочной);
- развитие механической желтухи, портальной гипертензии, асцита в результате прорастания опухолью головки поджелудочной железы, желчных протоков, воротной вены или сдавления их метастазами в лимфоузлы ворот печени.

Сегодня раковые патологии поражают все большее количество людей, их вполне можно считать бичом нашего времени. Среди общего количества пациентов, страдающих от злокачественных заболеваний, пострадавшие от метастазов в печени составляют примерно 30%. Чаще всего метастазы – вторичные раковые опухоли – проникают в печень при раке желудка, легких и кишечника, причем количество пострадавших может возрастать до 50%.
Если рассматривать рак желудка как одну из наиболее частых причин появления метастазов в печени, то распространение раковых клеток происходит при задействовании лимфатических путей, реже – кровеносных. Также рак желудка характеризуется способность прорастания в расположенные рядом органы – печень, поджелудочную кишку, брюшную стенку.
Метастазы, проникая в печень, нарушают ее функциональность. Вторичные опухоли рака желудка выделяют токсичные вещества, разрушающие ткани и отравляющие организм. Локализуясь в печени, они способны поражать сразу несколько ее участков. Это неудивительно, учитывая, что данный орган обладает высокой пропускной способностью относительно крови, а потому именно в нем создаются практически идеальные условия для размножения злокачественных клеток.
Метастазирование онкологии желудка в печень
Распространение вторичных опухолей в орган при раке желудка в основном происходит посредством крови. Основная опасность при этом состоит в отсутствии симптомов при протекании процесса. Только когда опухоль начинает активное распространение, пострадавший ощущает тяжесть в подреберье с правой стороны. Рассмотрим симптомы, которые дает рак желудка при распространении метастаз в печени: 
Рак желудка, давший метастазы в орган, в конечном итоге нарушает обмен жидкости желудочной полости, где скапливаются большие объемы жидкости. Как результат развивается асцит.
Прогнозирование того, сколько живут при метастазах зависит от степени поражения печени и стадии развития патологии. Вне зависимости от того, где локализован источник метастаз, пострадавших делят на две группы:
- С наличием единичных метастазов, при этом симптоматика напоминает первичное поражение печени – орган увеличен в размерах, наблюдается боль в подреберной области справа.
- С множественными вторичными новообразованиями, когда их количество превышает три метастазов. При этом симптоматика более очевидна, наличествуют осложнения.
Диагностика патологии
Для определения локализации метастазов используют иммунохимические онкомаркеры. При помощи методов УЗИ определяют их размеры, связь с кровеносными сосудами, печеночными протоками. Использование ультразвука показано и при хирургическом вмешательстве, поскольку такая методика позволяет обнаружить дополнительные центры патологии. 
Могут быть применены методы КТ или МРТ – с их помощью определяется возможность проведения оперативного лечения. В тех случаях, когда природа вторичных новообразований вызывает сомнения, может быть применена пункционная биопсия. Ангиография позволяет не только уточнить места скопления метастазов, но и определить их происхождение.
Лечение, применяемое при метастазах
Достаточно тяжело определить, сколько живут пациенты, у которых диагностированы метастазы рака желудка в печени, да и лечение метастазов отлично от методик, применяемых к первичной опухоли. В данном случае используют:
- Лучевую терапию – методика позволяет облучать исключительно новообразования, не затрагивая здоровые ткани.
- Хирургическое вмешательство назначается достаточно редко для продления жизни либо облегчения состояния.
- Химиотерапию – препараты вводятся в печень посредством катетера через сосуды для замедления роста новообразования и избавления от мелких опухолей. Основной недостаток метода – негативные последствия, среди которых потеря волос, тошнота, переходящая в рвоту, головокружение и ухудшение общего самочувствия.
При раке желудка и метастазах в печени необходима жесткая диета, исключающая алкогольные напитки, газировку, консервацию, жиры и копчения, вредные добавки. Приветствуется употребление овощей и фруктов, нежирных продуктов. Также необходимо установить правильный режим питания.
Прогноз при вторичных новообразованиях
Метастазы, попавшие в орган, становятся причиной нарушения его работы. Печеночные ткани не получают необходимый объем глюкозы, затрудняется трансформация микроэлементов, витаминов, а также синтез белков, жиров, ферментов, гормонов. Протекающие перечисленные процессы начинают сопровождаться болевым синдромом, ухудшается общее самочувствие, прогноз жизни также оставляет желать лучшего. Иногда становится необходимым срочное хирургическое вмешательство для предотвращения летального исхода.

Теперь более конкретно о том, сколько живут при наличии в органе вторичных новообразований. Если игнорировать лечение, то срок составляет порядка полугода. Если же назначено грамотное лечение, период увеличивается 1–1,5 года, возможно несколько больше. Применение химиотерапии обеспечивает увеличение срока жизни примерно на 9–12 месяцев, при этом большое значение имеет вид основной патологии. Скажем, при раке желудка период увеличивается на год.
После частичного иссечения органа или при удалении новообразования пятилетняя выживаемость наблюдается в 30–40% случаев. Трансплантация на ранней стадии образования метастаз обеспечивает еще примерно два года жизни в 75%. Но следует понимать, что такое вмешательство невозможно в ряде случаев, к примеру, при IV стадии онкологии или при множественных вторичных опухолях.
Читайте также:

