Рак восходящего отдела ободочной кишки история болезнь
Диагноз: Опухоль поперечно-ободочной кишки, анемия.
На момент поступления больная предъявляет жалобы на слабость,
утомляемость при физической нагрузке. В течение последнего месяца
похудела на шесть килограмм, при сохраненном аппетите. Имели место
хронические запоры, несколько раз отмечала примесь крови в кале.
На момент осмотра больная предъявляет жалобы на общую слабость.
Опрос по системам и органам.
Нервная система: Постоянный тремор конечностей, скованность при
Сердечно-сосудистая система: Имеют место периодические подъемы
артериального давления с максимальными цифрами 160/100 мм. рт. ст.
Считает себя больной с 1981 года, когда впервые, без видимых
причин, появились запоры, нарушение пищеварения.
Около двух лет назад была выявлена анемия ( уровень Hb 110 г/л
). Больную беспокоили слабость, повышенная утомляемость. Примерно с
этого же времени больная обнаружила примесь крови в кале. Дальнейшее
обследование и лечение проведено не было.
В последующее время самочувствие больной не улучшилось: имела
место слабость, появлялась примесь крови в кале.
В марте этого года была госпитализирована в терапевтическое от-
деление больницы им. Петра Великого с целью обследования по поводу
анемии ( Hb — 100 г/л ), где были произведены соответствущие иссле-
В связи с выявлением опухолевидного образования в области пече-
ночного угла ободочной кишки 3.04.96г была переведена в хирургичес-
кое отделение с целью дальнейшего обследования и лечения
Родилась в Калининской области, в рабочей семье первым ребенком.
Росла и развивалась нормально. Пошла в школу в 7 лет, училась хоро-
шо. Начала трудовую деятельность в 20 лет — работала радиомонтажни-
Профессиональные вредности: имела контакт с оловом, свинцом. Ра-
бочий день и рабочая неделя нормированные. В 1986 году вышла на пен-
Материально обеспечена удовлетворительно, живет с дочерью и вну-
ком в отдельной квартире. Питается регулярно.
Перенесенные заболевания: В детстве больная перенесла свинку.
Хронический энтероколит с преимущественным поражением тонкого
1986г — переболела гепатитом В.
Имеет место периодические подъемы АД до максимальных цифр
160/100 мм. рт. ст.
Травм, операций не было.
Менструации начались с 12 лет, регулярные, безболезненные, по
пять дней, через 28.
Семейное положение: не замужем, дочь.
Семейный анамнез и данные наследственности: Наследственность не
Вредные привычки: отрицает.
Аллергологический анамнез: спокойный.
Переливаний крови не было.
В 1986 году перенесла гепатит В.
Туберкулез, вен.заболевания, брюшной и сыпной тифы отрицает.
За последние 6 месяцев за пределы города не выезжала. Контакта с
инфекционными больными не было. Стул оформленный, регулярный, 1 раз
Status praesens objectivus.
Состояние больной удовлетворительное. Сознание ясное. Положение
активное. Телосложение правильное, по внешнему виду соответствует
Антропометрические данные:рост 175 см., вес 64 кг., окружность
грудной клетки 96 см. Нормостенический тип конституции.
Кожные покровы: бледные, сухие, чистые.
Ногти овальной формы, ломкость, деформация ногтевых пластинок от-
сутствует. Видимые слизистые оболочки бледно-розового цвета. Подкож-
ная жировая клетчатка развита умеренно. Отеков нет.
Периферические лимфатические узлы: подглоточные, яремные, пахо-
вые, шейные, затылочные пальпируются безболезненные, мягкой эласти-
Молочные железы: правильной формы, соски симметричные, уплотне-
ния не пальпируются.
Мышечная система: Общее развитие хорошее. Болезненности при
Костно-суставной аппарат: Без видимых изменений. Грудная клетка
обычной формы. Суставы обычной конфигурации, при пальпации безболез-
ненные, активная и пассивная подвижность сохранена.
Исследование сердечно-сосудистой системы:
Пульс 76 ударов в минуту, ритмический, удовлетворительного на-
полнения и напряжения, симметричный. При пальпации височных, сонных
артерий верхних и нижних конечностей ощущается их пульсация. Вари-
козного расширения вен нет. АД 130/90 мм Hg
Осмотр области сердца.
Форма грудной клетки а области сердца не изменена. Верхушечный
толчок не виден.
Верхушечный толчок определяется в 5-ом межреберье, на 1 см.
кнутри от linea axillaris anterior, протяженность 2 см., умеренной
Границы относительной сердечной тупости.
Правая в 4-ом м.р. — на 1 см. кнаружи от правого края грудины.
Верхняя: на уровне 3-го ребра у левого края грудины.
Левая: в 5-ом м.р. на 1 см. кнутри от linea axilla-
Границы абсолютной сердечной тупости.
Правая — в 4-ом м.р. по левому краю грудины.
Верхняя: на 4-ом ребре.
Левая: в 5-ом м.р. на 3 см. кнутри от границы относительной сер-
Сосудистый пучок — в 1-2-ом м.р. не выступает от края грудины,
правая и левая граница тупости располагается по краям грудины.
При аускультации тоны сердца глухие, 1-ый тон на верхушке нес-
колько ослаблен. На верхушке выслушивается систолический шум.
Система органов дыхания.
Грудная клетка обычной формы, симметричная. Обе половины ее рав-
номерно и активно участвуют в акте дыхания. Тип дыхания — грудной.
Дыхание ритмичное с частотой 16 дыхательных движений в минуту. Груд-
ная клетка безболезненная, эластичная. Голосовое дрожание не измене-
но, одинаковое с обоих сторон.
Топографическая перкуссия легких.
Нижние границы легких.
¦l. parasternslis ¦ верх. край ¦ —— ¦
¦l. medioclavicularis ¦ ниж. край ¦ —— ¦
¦l. axillaris anterior ¦ 7 ребро ¦ 7 ребро ¦
¦l. axillaris media ¦ 8 ребро ¦ 9 ребро ¦
¦l. axillaris posterior ¦ 9 ребро ¦ 9 ребро ¦
¦l. sсapularis ¦ 10 ребро ¦ 10 ребро¦
¦l. paravertebralis ¦ 11 ребро ¦ 11 ребро¦
Высота стояния верхушек спереди: справа: 4 см; слева: 4 см; сза-
ди — на уровне остистого отростка 7-го шейного позвонка. Активная
подвижность легочных краев по l. axillaris posterior: справа 6 см;
слева 6 см на выдохе и на вдохе.
При сравнительной перкуссии во всех отделах легких выслушивается
ясный легочный звук.
Аускультация: над всей поверхностью легких выслушивается везику-
Побочных дыхательных шумов нет.
Слизистые щек, губ, твердого неба розового цвета. Десны розовые,
обычной влажности. Язык влажный, не обложен. Полость рта не саниро-
вана. Имеются кариозные зубы.
¦ ¦ 8 7 6 5 4 3 2 1 ¦ 1 2 3 4 5 6 7 8¦
¦Н¦ + к + + + + + + ¦ + + + + + к + +¦
к — кариес +/- — есть/нет
Зев чистый, миндалины не увеличены.
Живот правильной формы, симметричный, брюшная стенка равномерно
участвует в акте дыхания. При поверхностной пальпации живот мягкий,
в правой эпигастральной области, и в надлобковой области — умеренно
болезненный. Наблюдается пульсация брюшной аорты. Симптом Щетки-
В правой эпигастральной области пальпируется опухолевидное обра-
зование 7*5 см, болезненное, подвижное. При напряжении передней
брюшной стенки образование не пальпируется. В левой подвздошной об-
ласти определяется безболезненное, плотной эластической консистен-
ции, смещающаяся неурчащая сигмовидная кишка. Слепая кишка пальпиру-
ется в правой подвздошной области, безболезненная, подвижная, слегка
Печень из-под реберной дуги не выходит. Размеры печени по Курло-
Не пальпируется. Безболезненная. Перкуторно ощущается по l.
axillaris media sinistra с 9 по 11-ое ребро.
Почки не пальпируются, поколачивание по поясничной области слева
и справа безболезненное.
Сознание ясное. Со стороны корковых функций патологических изме-
нений не выявлено.
Поверхностная и глубокая чувствительность не нарушены.
Парезов и параличей нет.
Постоянный тремор конечностей.
Оболочечные симптомы отрицательные.
- Клинический анализ крови.
- Биохимический анализ крови.
- Анализ мочи.
- Эзофагогастродуоденоскопия.
- Ректороманоскопия.
- ЭКГ.
- Миэлограмма
Предварительный клинический диагноз.
На основании жалоб больной ( слабость, недомогание, потеря веса,
примесь крови в кале ), данных анамнеза ( анемия длительно существу-
ющая, сопровождающая нарушение общего состояния, имеющая место в те-
чение 2-х лет примесь крови в фекалиях ), результатов объективного
исследования ( пальпируемое в правой эпигастральной области болез-
ненное опухолевидное образование ) может быть поставлен клинический
диагноз: опухоль ободочной кишки в области печеночного изгиба.
Результаты дополнительных методов исследования.
Карта №10459 Гр. крови А(II) Rh+
Палата № 13 Б/л нет
21 Апреля 1997 г. Педикулеза нет
Температура +36.6 С
История болезни.
Семейное положение:. вдова
Место работы: . пенсионер
Профессия до выхода на пенсию: звукооператор
Домашний адрес: . Липецкая Область
Время поступления в клинику: 10 ноября 1997 г. 11 часов 15 минут.
Клинический диагноз: Рак мочевого пузыря, атрофический гастрит, хронический панкреатит, поликистоз поджелудочной железы, опухоль слепой кишки, лейомиома в области малой кривизны желудка, эмфизема лёгких, спаечная болезнь 2 - ой степени.
Жалобы больной при поступлении в клинику:
Обратилась в клинику с жалобами:
à На интенсивные режущие боли в правой подвздошной области (вплоть до нарушения сна), иррадиирующие в поясницу, возникающие ночью спустя 3 - 4 часа после плотного ужина, провоцирующиеся жирной, жаренной, острой и солёной пищей. Боли сопровождались резким усилением перистальтики и объёма слепой кишки. Болезненность снимается при помощи спазмолитика Но-Шпы, спустя 3 - 4 часа после перорального приёма.
à На вздутие живота и запоры продолжительностью 2 - 3 дня, купирующиеся употреблением кефира и большого объёма холодной воды.
à На частые мочеиспускания, появившиеся вследствие компрессии мочевого пузыря вздувшейся слепой кишкой.
à На общую слабость, снижение работоспособности, потерю аппетита, значительное похудание (за 2 года она значительно потеряла в весе, похудев на 4 кг с 43 до 39 кг.)
à На повышенное выпадение волос последние 6 месяцев.
История настоящего заболевания:
В 1995 году (в возрасте 78 лет) пациентка впервые, спустя 11 лет после резекции кист и части 12 перстной кишки (состояние относительно удовлетворительное), заметила появление описанных выше болей в области мезо и гипогастрии. Боли возникали спустя 3 - 4 часа после ужина при не соблюдении диеты. Со временем болезнь прогрессировала: с 1996 года интенсивность болей нарастала (вплоть до нарушения сна), появилось вздутие живота и резкое усиление перистальтики слепой кишки, присоединилась изжога. Вследствие вздутия слепой кишки, повысилось давление на мочевой пузырь, что проявилось частыми, иногда непроизвольными мочеиспусканиями. Течение болезни осложнилось тем, что у больной пропал аппетит, она значительно потеряла в весе. С декабря 1996 года у пациентки стала снижаться трудоспособность, повысилась утомляемость. 5 месяцев назад появились запоры. В это же время пациентке в районной больнице была произведена лапароскопия и поставлен диагноз спаечная болезнь 2 - ой степени. Пациентка была направлена на обследование в ПТК им. Василенко В.Х. С Susp. be слепой кишки. Боли, запоры, слабость прогрессируют.
История жизни больного:
Пациентка родилась в 1917 году.4 -тый ребёнок в семье. Возраст матери и отца на момент её рождения 29 и 39 лет соответственно. Со слов больной: мать страдала катаральным гастритом, отец—эмфиземой лёгких. Ребёнок до 2х лет вскармливался материнским молоком. В физическом и умственном развитии от сверстников не отставала, рахитом не страдала. Говорить начала рано, ходить в 10 месяцев. В 8 лет пошла в школу. Закончила 10 классов сельской школы, Тимирязевскую сельскохозяйственную академию. Учиться было легко. Трудовой стаж 31 год (с 1941 года по 1972 год). Социально-бытовые условия неблагоприятные.
Менструировала с 14 до 47 лет, каждые 28 дней, по 3 дня, безболезненно. Регулярные menses установились в 15 лет. Климактерический период переносит легко. В анамнезе 2 родов, 2 выкидыша (1947,1950 год ), со слов пациентки, искусственного прерывания беременности не имела. Имеет 2х детей: сын 43 лет - здоров; дочь 50 лет - гастрит, язва 12 перстной кишки (работает на вредном производстве). Со слов больной туберкулёз и гепатит группы В не переносила.
Семейный анамнез:
Вышла первый раз замуж в 25 лет. В 26 лет овдовела в связи с гибелью мужа в ВОВ. Второй брак в 29 лет. С 1974 года вдова. Семья из 1 человека.
Бытовые условия: Проживает в кирпичном доме с печным отоплением. Дом сухой, достаточная степень инсоляции жилых помещений. В связи с выполняемой ранее работой режим питания не соблюдался. Пациентка питалась крайне нерегулярно: 2 - 3 раза в сутки. Сейчас питается регулярно (в т. ч. горячей пищей) 2 раза в сутки низкокалорийной пищей.
Режим внерабочего времени: Правила личной гигиены соблюдает. Во время работы имела отпуск 30 рабочих дней. В молодые годы увлекалась лыжным спортом, однако, после рождением ребёнка спортом и физкультурой больше не занималась.
Имела ненормированную продолжительность трудового дня (в среднем от 16 до 24 часов). Работа в основном на открытом воздухе. На пенсию вышла по возрасту (в 54 года).
Вредные привычки: по мнению пациентки, алкоголем, табаком, наркотическими, психостимулирующими и др. веществами не злоупотребляет. Есть ссылка на чрезмерное употребление кофе: с 1984 по 1995 годы ежедневно с утра по 1 чашке.
Перенесённые заболевания:
Удалось установить: в 1925 году (в возрасте 8 лет) перенесла корь и скарлатину. Простудными заболеваниями страдала редко (ОРВИ, ОРЗ, Грипп). С 1947 года(30 лет) страдает хроническим атрофическим гастритом, который развился сразу после родов. Клинически манифестировал снижением аппетита, тянущими, а затем режущими болями в гипогастрии. Запоров и поносов не было. Обострение гастрита возникало при нерегулярном питании, употреблении острой и жирной пищи. Проходила в 1947 году лечение стационарно. Получала медикаментозное лечение. В 1952 году после простудного заболевания развился радикулит, проявляющийся болями в пояснице, иррадиирующими на нижние конечности до пяток включительно, приводящими к обездвиживанию конечности. С 1965 г. присоединились летучие суставные боли, появляющиеся при простудных заболеваниях. В 1975 году у пациентки развился эндемический зоб (Регион где проживает больная не благополучен по содержанию Y (йода) в воде и пищевых продуктах). Вылечилась приемом внутрь в течении 1 месяца 5 % раствора спиртовой настойки йода. С 1977 года при психоэмоциональном напряжении появились сжимающие боли в области сердца длительностью до 5 минут, сопровождающиеся затруднением дыхания. Со слов пациентки, этиология болей - невроз. Купировались боли валидолом. В этот же отрезок времени у пациентки развилась гипотензия: А/Д. = 90/60 мм. рт. ст., которая отмечалась как и при умеренной двигательной активности, так и при переходе из горизонтального положения в вертикальное, с эпизодами потери сознания (в 1993 году при потере сознания получила сотрясение мозга и была госпитализирована на 1 неделю.) . 1981 год - катаракта правого глаза.(65 лет) В 1983 году удаление катаракты. Принимала лечение OFTAN ® - CATACHROM (Leiras Oy), витаминными препаратами, но 1992 году потеряла зрение на правый глаз. в 1983 году в связи с неприятными ощущениями в абдоминальной области (тянущие боли) при аутопальпации обнаружила у себя в эпигастрии плотное крупное бугристое образование, которое особенно хорошо прощупывалось на голодный желудок. Образование, по словам больной, при пальпации пульсировало, перемещалось под пальцами в разных направлениях, вызывало тупую боль. При обращении в клинику ПТК им. Василенко В. Х. ММА им. Сеченова И.М. образование было диагносцированно как множественные кисты поджелудочной железы. В 1984 году оперировалась в Факультетской Хирургической Клинике ММА им. Сеченова И. М. По этому поводу (67 лет). После удаления головки панкреас с кистами выздоровление проходило медленно, развился хронический панкреатит, в течение 11 лет состояние было относительно удовлетворительным, из пищевого рациона были исключены молочные продукты. Предписано лечение Фесталом, Панзинормом, Энзисталом, Но-Шпой. Сохранились слабые боли. С 1995 года частые рецидивы Herpes Labialis, вызываемые Вирусом Простого Герпеса Первого типа (ВПГ - 1), который персистирует в тройничном ганглии. Рецидив начинается с сильной головной боли, сопровождается повышением температуры до 37,5 °С . Продолжительность рецидива 5 - 7 дней. В лечебных целях в период обострения пациентка наносит на пораженные кожные покровы Unguenti Hydrocortisoni. Гепатитом и туберкулёзом пациентка не болела.
Аллергологический анамнез:
Со слов пациентки, аллергических реакций, в т. ч. на антибиотики не имела.
Наследственность:
Мать страдала катаральным гастритом. Смерть от болезни ЖКТ в возрасте 62 лет. Отцу был поставлен диагноз ‑ эмфизема лёгких. Умер в 70 лет от болезни лёгочной системы. Сёстры пациентки скончались в возрасте 60,62,72 ух лет в связи с соматическими заболеваниями. (Учитывая возраст пациентки, точную причину смерти родственников выяснить не удалось). В анамнезе не выявлено психических, эндокринных заболеваний,а также новообразований, туберкулёза, алкоголизма.
Приложение №1.
1 1 £2
2 m1 m2 m3 ¤4 £+57 £5+22
3 m £1 2 £ Ç Ç
4 £1 m2 1
Условные обозначения: m- здоровая женщина; - больная женщина; ¤- пробанд женщина;; -здоровый мужчина; n-больной мужчина;
ОБЪЕКТИВНОЕ/ФИЗИЧЕСКОЕ/ ИССЛЕДОВАНИЕ.
Настоящее состояние больного:
Общее состояние: средней тяжести.
Положение больного: ортопное. (при горизонтальном положении тела отмечает головокружение).
Выражение лица больного: спокойное.
Масса тела: 39 кг.
Состояние психики: не изменена
Кожные покровы:
При осмотре глаз и век выявлен midriasis правого зрачка.
Послеоперационные рубцы: обнаружен шов, проходящий по передней срединной линии от мечевидного отростка, до лонного сочленения - след лапаротомии. Обнаруживаются рубцы от лапароскопии: первый - на 2,5 см левее пупка, второй - на линии umbilicalis в наружной её трети. На левом фланге живота наблюдается рубец от катетера.
Подкожная жировая клетчатка:
Развита очень слабо(толщина кожной складки на уровне пупка 0,4 см). Элементы кахексии.
Отёков не выявлено.
Лимфатическая система:
Подчелюстные лимфоузлы несколько увеличены: размером с горошину Пальпируются паховые лимфатические узлы, бобовидной формы. Л/узлы безболезненны, подвижны, не спаяны между собой и другими органами. Околоушные, шейные, ярёмные, затылочные, надключичные, подмышечные, локтевые лимфоузлы - не пальпируются.
Мышечная система:
Жалобы на быструю мышечную утомляемость - вынуждена останавливаться на 5-ой ступеньке. Развита слабо, тонус пониженный, при пальпации болезненности нет. Мышцы атрофичны. Мышечная сила низкая.
Костная система:
Визуализируется деформация в области левого лучезапястного сустава - след перелома; Выявлен кифоз грудного отдела позвоночного столба. При исследовании костей черепа, грудной клетки, таза позвоночника, нижних конечностей деформаций и болезненности при поколачивании и ощупывании нет, в следствии кахектичности, хорошо виден рельеф костей скелета.
Визуализируется деформация в области левого лучезапястного сустава; изменена его конфигурация. Остальные суставы нормальной конфигурации. Цвет кожных покровов над суставами не изменён, при пальпации припухлости, болезненности, изменения околосуставных тканей не отмечено. Объём движений в них сохранён в полной мере. хруст и крепитация при движении в суставах не отмечаются. Выявлены жалобы на летучие боли, появляющиеся вслед за простудным заболеванием.
Проведение осмотра пациентки и постановка клинического диагноза: рак восходящего отдела ободочной кишки IV стадии, метастазы в печень. План и данные обследования основных систем организма. Результаты гистологического исследования и выписной эпикриз.
| Рубрика | Медицина |
| Вид | история болезни |
| Язык | русский |
| Дата добавления | 15.04.2012 |
| Размер файла | 27,4 K |
- посмотреть текст работы
- скачать работу можно здесь
- полная информация о работе
- весь список подобных работ
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Место жительства г. Чита
Преобладающая рабочая специальность в течение жизни
Дата курации 7 февраля 2012 г.
основной: Рак восходящего отдела ободочной кишки IV стадия Метастазы в печень
осложнения: Анемия легкой степени
На момент осмотра пациентка жалуется на постоянную ноющую боль в области оперативного вмешательства, общую слабость. При поступлении предъявляла жалобы на острые приступообразные боли в животе, преимущественно справа , иррадиирующие в правую подвздошную область, не связанные с приемом пищи, временем суток, положением тела, физической нагрузкой; общую слабость, недомогание, быструю утомляемость, бледность кожных покровов, похудание более чем на 10 кг за 7 мес.
С 2006 года появилось постепенное снижение веса и нарастание общей слабости. В июле 2011 года отметила выраженную бледность кожных покровов и быструю утомляемость. По этому поводу никуда не обращалась. Самостоятельно не лечилась. 20 октября 2011 года впервые произошел приступ схваткообразных болей в правой половине брюшной полости. По совету знакомых приняла табл Пенталгин, произвела очистительную клизму. На следующий день (21 октября 2011г ) обратилась в поликлинику по месту жительства. После осмотра терапевта был проведен ряд диагностических исследований: УЗИ органов малого таза, ФГДС, ФКС, КТ ОБП, Рентгенография ОГК, общие клинические исследования. Предварительно был выставлен диагноз: рак восходящего отдела ободочной кишки IV стадии, метастазы в печень (T4 N3M1). После проведенного обследования была направлена в КОД на дальнейшее лечение. Госпитализирована 23 января 2012 года в 1 ХО. После предоперационной подготовки проведена правосторонняя гемиколэктомия с ревизией лимфатических узлов, правосторонняя оофорэктомия.
Родилась 12.01.1961 г в г. Чита. Росла и развивалась соответственно возрасту, от сверстников не отставала. В школу пошла в 7 лет, окончила 10 классов. После школы поступила в техникум, работала разнорабочим. Профессиональные вредности отрицает. К врачам обращалась редко, осмотры не проходила. Крайние осмотры специалистов - в поликлинике по месту жительства при обращении по поводу настоящего заболевания. Хронические заболевания отрицает, считает себя "абсолютно здоровым человеком". В ходе беседы были выявлены эпизоды высокого артериального давления (до 160 мм рт ст). По этому поводу никуда не обращалась, самостоятельно не лечилась. Аллергологический анамнез не отягощен. Наследственный анамнез отягощен: по материнской линии у дяди - рак кишечника, у тети - лимфогранулематоз. Туберкулез, ВИЧ, психические расстройства, вирусные гепатиты у себя и родственников отрицает. Вредные привычки: алкоголь периодически, не злоупотребляет, курение отрицает. Менструации с 12 лет, установились в течении года, безболезненные по 5 дней через 25 дней. Беременностей 4, роды - 1 . Медицинских абортов - 3 . Роды без осложнений, per vias naturalis. После родов обнаружили обширную эрозию шейк матки, не лечилась. Гемотрансфузии отрицает.
Status presents objectivus.
Общее состояние удовлетворительное. Сознание ясное. Положение больного в постели активное. Температура 37,5о С. Конституциональный тип- нормостенический. Телосложение правильное, деформаций и уродств туловища, конечностей и черепа нет.
Рост 167см, вес 67 кг. Степень упитанности по индексу Брокка: [масса тела (кг) / (рост (см) - 100)] * 100% [67 / (167 - 100)] * 100% = 100% Полученный результат соответствует норме (80 - 110%). Форма головы правильная, непроизвольных движений головы нет. Отека век нет, косоглазия нет.
Окраска кожных покровов: розовая, определяются следы загара. Выраженного цианоза, иктеричности и участков патологической пигментации не наблюдается. Влажность кожных покровов нормальная, тургор кожи и эластичность соответствуют норме. Сыпи, расчесов, рубцов, видимых опухолей нет. Видимые слизистые бледно-розового цвета, чистые, желтушного прокрашивания уздечки языка и склер нет. Конъюнктива глаз бледная. Волосяной покров - развит соответственно возрасту. Оволосение по мужскому типу. Грибкового поражения не отмечено. Повышенной ломкости ногтей не отмечено. Осмотр проводился при естественном освещении.
Подкожно-жировой слой развит умеренно, распределен равномерно. Отёков не выявлено.
При наружном осмотре лимфатические узлы не визуализируются. Затылочные, околоушные, подбородочные, шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные лимфатические узлы не пальпируются.
Грудные железы симметричны, безболезненны и однородны при пальпации.
Мышцы развиты умеренно, при пальпации безболезненны, без уплотнений. Тонус мышц сохранен. Суставы не деформированы, при пальпации безболезненны. Ограничения подвижности не наблюдается. При движении хруст и боль отсутствуют.
Телосложение правильное. Осанка правильная. Половины тела симметричны. Деформаций грудной клетки нет. Углы лопаток направлены вниз. Физиологические изгибы позвоночника выражены в достаточной мере, патологических изгибов нет. Кости не деформированы, при пальпации безболезненны. Концевые фаланги пальцев рук утолщены ("барабанные палочки").
Система органов дыхания.
Дыхание не затрудненное, через нос. Отделяемого из носа нет. Болей самостоятельных или при давлении и поколачивании у кончика носа, на местах лобных и гайморовых пазух не наблюдается. Одышки нет. Голос обычный.
Слизистая зева бледно-розовая. Миндалины не увеличены.
Грудная клетка обычной формы, симметричная. Обе половины ее равномерно и активно участвуют в акте дыхания Тип дыхания грудной. Дыхание ритмичное. Частота дыхания 20 в минуту.
Грудная клетка при пальпации безболезненная, эластичная. Голосовое дрожание одинаковое над симметричными участками.
Перкуторный звук ясный легочный, одинаковый над всей поверхностью легких.
Карцинома ободочной кишки локализуется на всех участках органа:
- образования в поперечно-ободочной кишке;
- опухоль сигмовидной части;
- поражение восходящей и нисходящей ободочной кишки.
Поражения на любом участке кишки, увеличиваясь по площади, перекрывают кишечный изгиб. Течение болезни начинается без явных признаков, впоследствии присоединяется болевой синдром. Начинаются запоры, дискомфортные ощущения при испражнении. Кал, проходя изгибы кишечника, травмирует стенки. В каловые массы примешиваются слизь либо кровяные выделения. Общее состояние больного ухудшается на фоне интоксикации организма.
Далее следует этап кишечной непроходимости, прободение. Открывается кровотечение, идёт метастазирование в близко расположенные органы, первым делом поражаются лимфатические узлы. Возможно отдалённое метастазирование.
По статистическим данным рак ободочной кишки выявлен у большинства больных онкологией ЖКТ. Лидирующие позиции занимает эзофагеальный рак и раковые опухоли желудка. В 5% случаев проявление рака наблюдается в отделе селезёночного изгиба, в печёночном отделе – 8%, а в восходящей кишке в 12% от зарегистрированных случаев.
Мировая статистика указывает на 15% больных, подвергнувшихся заболеваниям ЖКТ. Сюда попадают мужчины и женщины, преимущественно старшего возраста. По географическому расположению частые случаи зарегистрированы в США, Канаде, реже упоминается Азия и европейская часть. Злокачественный вид образований прогрессирует, касается стран с высокоразвитой экономикой. Люди, страдающие ожирением, максимально подвержены риску поражения раковой опухолью. Летальный исход поражает 85% больных онкологией, если люди не обращались к врачу и запустили заболевание до критической отметки.
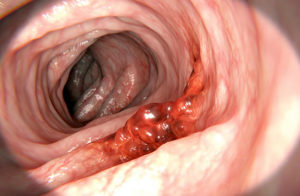
Если возникают подозрения на онкологический тип болезни, лучше обратиться к врачам онкологам либо проктологам для постановки верного диагноза. Лечение состоит из хирургического вмешательства, когда удаляется поражённый участок кишки. Дополнительно проводят курс лучевой терапии, химиотерапии.
Причины злокачественной опухоли
Причин для возникновения рака хватает, чтобы попасть в категорию риска. В числе распространённых называют излишний вес, неправильное питание, окружающую обстановку, вредное производство и наследственность (причём близкого характера). Если болезни подвергались братья либо сёстры, родители, высока вероятность проявления рака у человека.
Любителям использовать различные диеты стоит внимательно подбирать рацион питания. Предпичитающим перекусы предлагается убрать излишние жиры, заменив на клетчатку либо другую растительную пищу, богатую витаминами. Животный жир в любом проявлении увеличивает выработку желчи, изменяющей структуру стенок толстого кишечника. Также расщепление жиров и последующее образование пероксидазов направленно увеличивает процент заболевания раком.
Нарушение питания негативно сказывается на работе кишечника: нехватка клетчатки меняет процесс расщепления пищи, образованные канцерогены разрушают стенки кишки. Такие образования не выводятся из организма. Витамины и минералы жизненно необходимы людям. Нехватка последних приводит к перерождению здоровых клеток в мутирующие, создавая опасность поражения органа.
Если человек не любит двигаться либо по профессии ведёт сидячий образ жизни – сохраняется риск получить не только ожирение, но и рак. Малоподвижность приводит к запорам, застоям, что ведёт к деформации органа из-за скопления каловых масс.
Известны болезни, провоцирующие образование раковых клеток: язвенный колит неспецифический, синдром Пейтца-Егерса, болезнь Крона, синдром Тюрко и другие.
Возраст влияет на состояние организма. Пациенты, страдающие раком, как правило, старше 50 лет.
Работа на вредном производстве снижает состояние иммунной системы, а контакты с химией, горные работы, лесопильное производство подвергают рабочих шансу оказаться на больничной кровати.
Нерожавшие женщины находятся в зоне риска. Доказано, что рожавшая женщина многократно реже заболевает онкологией. Связано это с участием половых гормонов, особенно сказанное касается прогестерона, который снижает выделение кислот в кишечник.
Симптоматика
Симптомы не зависят исключительно от болезни, а связаны с локационным расположением, стадией и типом опухоли. Начало болезни скрытое. Патология протекает без симптоматики. Диагностирование на ранней стадии относится к разряду чудес, такие стадии обнаруживаются при профилактических осмотрах. К сожалению, пациентов, тщательно следящих за здоровьем, крайне мало.
Первые симптомы при поражении правой части кишечника:
- запоры;
- боль и кишечный дискомфорт при опорожнении;
- расстройство стула;
- снижение самочувствия, сонливость, апатия;
- слизистый либо кровянистый след в каловых массах;
- ноющие болевые ощущения.
Поражения левой части:
Большинство пациентов указывают на симптомы: общая слабость организма, потеря веса, бледность кожных покровов, гипертермия и анемия.
Выделяют 6 подвидов раковой опухоли кишечника. Конкретная зона определяет индивидуальную симптоматику:

- Обтурационная форма сопровождается вздутием, газообразованием, запорами и урчанием в животе. Часто при поражении такой формой онкологии проходимость кишечника стремится к нулю. Незамедлительно потребуется хирургическое вмешательство, если произошла полная закупорка кишки.
- Токсико-анемическая: бледная кожа, общее недомогание, анемия.
- Диспепсическая: тошнота, рвота, отрыжка, вздутие живота, боль в абдоминальной зоне.
- Энтероколитическая. Расстройство каловых масс, примесь в кале крови и слизи, вздувшийся живот.
- Псевдовоспалительная. Небольшие боли и вздутие в животе, анализ крови указывает на быстрый осадок лейкоцитов и эритроцитов. Гипертермия.
- Опухолевидная. Протекает без ярко выраженных симптомов болезни.
Классификация раковых поражений
Как прочие типы рака, рак кишечника имеет 4 стадии. При этом в поражении ободочной кишки отмечают нулевую стадию, указывающую на незначительное поражение слизистого слоя. При начальной стадии клетки не распространяются, органы не затрагиваются, метастазы не образуются.
Первая стадия уже обнаруживает небольшой поражённый участок, который по диагонали не превышает 1,5 см. Подобный участок появляется в слизистом либо подслизистом слое, без метастазов.
Вторая стадия указывает на увеличение раковой опухоли, размер уже свыше 1,5 см. Но не затрагивает полуокружность стенки кишки и не мутирует в близко расположенные органы. Однако возможно обнаружение единичных проявлений метастазов.
Третья стадия занимает большую часть полуокружности обода, задевает стенки кишечника и оставляет следы в виде поражения раковыми клетками соседних органов. Уже задеты лимфатические узлы, но метастазов в отдалённых органах нет.
Четвёртая стадия раковыми клетками разрушает ткань и образует множество очагов метастазов.
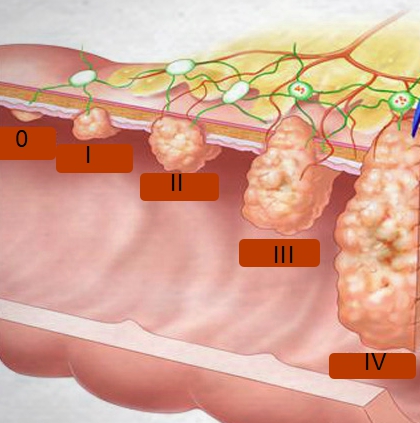
По системе TNM (ТНМ) разделение таково:
- Стадия 1: Т1-2N0M0, где Т – опухоль прорастает в мышечный слой либо оболочку, метастазы (М) отсутствуют, лимфоузлы (N) не затронуты.
- Стадия 2: Т3-4N0M0 – опухоль прорастает через мышечную оболочку либо повреждает соседние органы. Метастазы и лимфоузлы без изменений.
- Стадия 3: Т1-4N1-2M0 – опухоль в любой стадии, лимфоузлы поражены, метастазов нет.
- Стадия 4: любая комбинация цифр TNM.
Подобная классификация позволяет точнее зафиксировать признаки болезни у пациента.
Метастазирование раковых клеток
Метастазы часто сопровождают первичную локацию раковых скоплений. При этом их появление возможно в близко расположенных участках к опухоли и в отдалённых местах.
Такое распространение возможно с помощью ряда вариантов:
- Лимфогенный. Появление метастазов путём перемещения по лимфатическим узлам. На первом этапе они проявляются в параколических и эпиколических лимфоузлах, затем поражают промежуточные и брыжеечные лимфоузлы, и дальше проникают в парааортальные либо в зону корня брыжейки. Обычно поражение происходит в указанной последовательности, но встречаются и исключения. Тогда скопление метастазов обнаруживается в промежуточной группе. Потом скопление лимфы находится в поясничном отделе возле 1 либо 2 позвонка. Далее движение происходит в зону грудного отдела. Обнаружение метастазов возможно при таком образе передвижения над ключицей.
- Гематогенный. Путешествуя по венозной сети, раковые клетки проникают с метастазами в печень, лёгкие и другие, далеко расположенные от первоисточника, органы.
- Контактный метастаз прорастает в близкорасположенные органы, проникая через слои слизистых кишечника. Отрываясь, злокачественные образования оседают на других органах брюшины, вызывая канцероматоз. Сопровождение данного осложнения происходит с раковым асцитом. Повреждение органов малого таза и пупка считается запущенной формой болезни.
Как лечат рак кишки
Наиболее часто используемый метод лечения от раковой опухоли – хирургическое вмешательство. Прежде чем проводить операцию, врач собирает историю болезни: определяет тип поражения, проводит осмотр на наличие отдалённых метастазов, определяет зону локации и стадию. Несомненно, понадобится полная оценка состояния больного, наличие хронических заболеваний, воспалительных процессов, возраст больного и т.д.
Разработаны методы правильной постановки диагноза. При первичном приёме пациента врач собирает всю информацию о больном. История болезни включает возраст, жалобы, проведение пальпации врачом, предрасположенность и наличие заболеваний, находящихся в стадии обострения либо в хронической форме.
Затем врач отправляет пациента на обследование, где проводится диагностика:
- КТ или УЗИ;
- анализы крови, кала, тест на антиген (РЭА);
- эндоскопическая биопсия;
- ирригоскопия (выявляет наполняемость кишечника);
- общий рентген брюшной полости (в случае подозрения на непроходимость кишечника);
- колоноскопия (полная картина ракового очага: место локации, стадия, вид и тип роста).
Рентгеноскопия проводится с помощью вспомогательного вещества. Данный метод выявляет дефекты кишки, указывая на область расширения или сужения, а также укорачивания и объёмы вывода контрастного вещества из организма.
Эндоскопическое исследование заключается в отсечении повреждённого слоя ткани. После чего она отправляется для лабораторной диагностики типа онкологии. Такой способ забора биоматериала возможен под общим или местным наркозом.
Ультразвук и томография – наиболее точная диагностика, определяющая размеры опухоли и возможные поражения метастазами вне зависимости от первичной локации поражения.
Дифференциальная диагностика показана людям с имеющимися хроническими формами заболеваний: дизентерия, колит, периколит, полипоз толстой кишки, холецистит, болезни желудка, 12-перстной кишки, аппендицит и прочие заболевания, влияющие на работу ЖКТ.
Хирургическое вмешательство делится на подвиды:
- Радикальный метод. Ему подвергаются все участки ободочной кишки, если нет отдалённых очагов болезни, и не наблюдаются значительные осложняющие факторы у пациента. Указанные участки вырезаются с захватом лимфоузлов, с частичным удалением брыжейки. При операции возможно сразу восстановить функцию проходимости кишечника или провести несколько ступеней вывода колостомы.
- Паллиативно-ориентированное вмешательство. Проводится в профилактической мере для уменьшения риска закупорки кишки, с наложением обходного сочленения. Также сразу выводится колостома. При большом скоплении свищей операция окажется актуальной в схеме лечения больного.
- Комбинированный способ.
Также стоит отметить операции, которые делятся в зависимости от локации скопления раковых клеток:
- Правосторонняя гемиколэктомия. Проводится при правосторонней опухоли. Удалению подлежит слепая кишка, частично поперечно-ободочная, восходящая часть с захватом подвздошного участка в терминальном отделе. Все это убирают сразу, за одну операцию, определяя состояние лимфатических узлов и соединяя толстый и тонкий кишечники. Онкология указывает на следующие симптомы: усталость, лихорадка, снижение работоспособности. Такая симптоматика указывает на проявление печёночного отравления токсинами распадающихся раковых клеток.
- Левосторонняя гемиколэктомия. Определяет опухоль с левой стороны. Хирург удаляет: сигмовидную кишку или её часть, часть брыжейки, часть поперечного отдела, нисходящего отдела кишки и лимфоузлы. Создаётся сочленение оставшейся части кишечника.
- Неоплазия поперечного отдела. Убирают центр поперечного отдела кишки, сальник и лимфатические ткани.
- Низлежащий отдел. Вырезают центральную часть либо собственно низлежащий отдел вместе с лимфатическими узлами и брыжейкой. Тонкая кишка соединяется с толстой.
- Распространённая опухоль. Затрагиваются для удаления поражённые участки тканей и других органов. В данном случае применяется комбинированный метод операции.
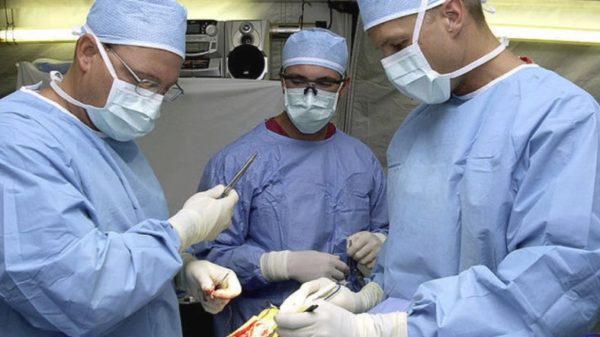
Радикальная операция включает ряд ступеней выполнения:
- Первым делом убирают ободочную часть и сочленяют остальные отделы кишечника.
- Второй состоит из этапов: вначале проводят колостомию, затем удаляют повреждённые клетками участки. После восстановления пациента проводится следующий этап по восстановлению непрерывности кишечного отдела, соединяя здоровые участки.
- Если больной с высоким распространением раковых клеток, хирург удаляет все поражённые участки, лимфоузлы и близлежащие органы. Принимаются паллиативные меры.
Какой из перечисленных способов оперативного вмешательства выберёт хирург, напрямую зависит от состояния больного. Если пациент слаб и прогноз о переносимости повторной операции невелик, врач выберёт одномоментное хирургическое вмешательство. Однако хирургия всегда проводится совместно с лучевой и химической терапией.
При невозможности оперативного вмешательства врачи создают обходной анастомоз либо кишечную стому. В последнем случае радикальное вмешательство станет подспорьем для улучшения состояния пациента. Не исключена возникающая патология у больного.
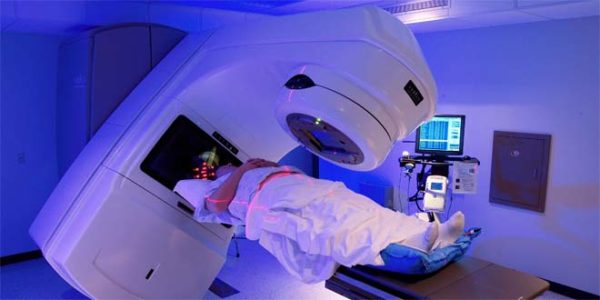
Редко проводится как самостоятельный вид лечения. После хирургического вмешательства пациенту даётся время на восстановление, обычно две недели, после чего направляют на курс лучевой терапии. Проводится очаговое облучение, направленное на места обнаружения локации раковых клеток.
Побочные эффекты от данной медицинской помощи заключаются в последующем повреждении слизистого слоя кишечника, с рвотными позывами и тошнотой. Снижается аппетит, больной отказывается от еды.
Применение лучевой терапии без хирургического вмешательства проводится для снижения распространения больных клеток, путём их разрушения в местах скопления.
Также назначается как дополнительное оказание помощи больному раком. Редко применяется как самостоятельный вид помощи. Врач назначает цитостатики (Левамизол, Фторурацил, Лейковорин) с длительным курсом приёма. Разработанные медикаменты практически не вызывают побочных эффектов, рассчитаны на длительный приём. Однако некоторые пациенты жалуются на появление у них крапивницы или других кожных высыпаний, тошноты и следы лекарственных форм в сдаваемых анализах.
Наличие болезни вызывают сбой в работе системы организма. У взрослых больных раком часто отмечаются сопровождающие факторы в виде осложнения:
- перитонит и разрыв толстой кишки;
- непроходимость кишечной трубы;
- воспаления с гнойной составляющей;
- кровотечение поражённого участка;
- образование свищей, локализованных между органами либо проникших в близко расположенные ткани.
Прогноз для больных раком
Прогноз для больных после операции рака на ободочной кишке благоприятен. Статистика указывает, что летальный исход зарегистрирован лишь у 8% онкобольных. Однако не стоит забывать, что важна своевременность обращения к врачу, быстрая и правильная постановка диагноза.
Больные, обратившиеся за помощью на первой стадии, обладают практически 100% выживаемостью в первые 5 лет. Вторая стадия рака указывает на выживаемость в 70%, а третья указывает лишь на 30% тех, кто сможет продлить себе жизнь при запущенной болезни.
Опухоль, не задевшая подслизистую оболочку, оставляет высокий процент – практически все пациенты остались живы. Если метастазы не обнаружены в отдалённо расположенных органах, выживаемость также высока – 80%. При поражении органов, особенно печени, процент жизни снижается вдвое.
Восходящий рак ободочной или поперечно-ободочной кишки сохраняет жизнь всем пациентам. Практически 95% остаются без зарегистрированных рецидивов болезни.
Поражённая нисходящая ободочная кишка также показывает высокие проценты, гарантирующие жизнь пациенту.
При более серьёзных поражениях выживаемость резко идёт на спад. Запущенная форма рака приводит к летальному исходу. Поэтому важно проводить профилактические осмотры, вести здоровый образ жизни, следить за малейшими проявлениями подозрительных симптомов. Любые признаки должны быть озвучены в кабинете врача. Люди, пережившие хирургическое вмешательство, должны регулярно проходить диспансеризацию, оставаться на учёте у врача-онколога, сдавать анализы. Подобные меры помогут снизить либо вовремя обнаружить рецидив болезни. А своевременно оказанная помощь продлевает жизнь пациенту.
Профилактические меры
Первые стадии больной пропускает из-за невозможности отследить симптоматику заболевания. Как сказано выше, первая стадия протекает бессимптомно, и лишь случайное обнаружение указывает на болезнь пациента. Поэтому для профилактики принимаются меры по выявлению поражений:
- обследование каловых масс на скрытые следы крови;
- сигмоскопия один раз в пять лет;
- колоноскопия раз в 10 лет.
Клинические рекомендации: организовать правильное питание, снизить потребление жиров и белков с последующей компенсацией благодаря растительным продуктам. Своевременно диагностировать и лечить воспалительные процессы ЖКТ. Образование полипов требует немедленного хирургического вмешательства для исключения перерастания их в злокачественное новообразование.
Читайте также:

