Рак во время великой отечественной войны
Российская онкология, зародившись в начале двадцатого века, пережив стагнацию периода Первой мировой, революций и кровопролитной гражданской войны, фактически начала свое возрождение на рубеже 30-х годов. В главных городах СССР организовывались онкологические и радиологические институты, был проведен I Всесоюзный съезд онкологов, отметивший необходимость диспансерного наблюдения; введена система специального учета онкологических больных; предусматривалась организация в Москве Центрального онкологического института, в крупных городах – центральных онкологических поликлиник, в 52 городах Советского Союза – открытие онкологических пунктов.
Великая Отечественная война заставила забыть онкологов об онкологии, сосредоточив внимание коллективов научно-исследовательских институтов на помощи фронту, военным госпиталям. Хотя помощь гражданским больным во время войны не была продумана и не предусматривалась специальными планами при продвижении линии фронта на запад, все большее внимание уделяется специальности, и при первой возможности возобновляется научная работа. Сразу же после Победы выпускаются основополагающие государственные документы по организации онкологической помощи.
В Архангельске онкологическая служба стала развиваться после перемещения линии фронта за пределы Советского Союза в 1944 году, тогда в центральной городской больнице был открыт пункт с аппаратом для лучевого лечения. Прием пациентов проводился 2 раза в неделю.
Онкологическая служба Воронежской области была сформирована в 1924 году в губернском центре на базе Областной клинической больницы. В основном онкологическим больным оказывалась хирургическая помощь.
В 1930 году в Воронеже был открыт межобластной радиорентгенологический и онкологический научно-исследовательский институт. Сначала работало 6 врачей и 10 медицинских сестер, стационар имел 8 коек и 2 рентгеновских кабинета. Но уже к 1940 году – 29 врачей и 43 медсестры на 120 коек в трех отделениях: хирургическом, гинекологическом и рентгенотерапевтическом; лаборатории, в том числе патогистологическая и биологическая с виварием. Оснащение было завидным: 9 мощных рентгеновских аппаратов, 4 аппарата для глубокой рентгенотерапии, все необходимое для внутриполостной терапии. Имелась своя рентгеновская станция и мастерские для монтажа и ремонта аппаратуры. В области было 36 онкопунктов, открыт рентгенофизиотехникум.
В начале Великой Отечественной войны здание института было разрушено, удалось сохранить только радиоактивные препараты. Директор института И.М. Слабодский перевез их в нагрудном кармане в Ульяновск, куда эвакуировали институт. Самопожертвование директора привело к образованию у него лучевой язвы.
После освобождения Воронежа от немцев началось возрождение онкологической службы на базе областной клинической больницы, 13 городских и 7 районных больницах. Город представлял руины, сохранилось только 4% зданий, да и те были не в лучшем виде. Самоотверженность онкологов была оценена, и в 1945 году руководство из уцелевших городских зданий выделило одно с кабинетом для приема, 4 палатами, операционной, манипуляционной и палатой для больных с радиоактивными источниками. А рядом, в здании школы, открылся кабинет для рентгенотерапии. Защиты от излучения не было никакой ни у сотрудников, ни у больных. Рентгеновский аппарат – открытого типа, к концу смены у персонала были тошнота и головокружение. Здание института было восстановлено только к 1950 году.
Развитие онкослужбы в Горьком (Нижний Новгород) начинается с 1933 года, когда организуется краевой онкологический диспансер. В 1940 году в нем получали лечение 2 176 больных. В начале Великой Отечественной войны число онкологических больных, проходящих лечение в диспансере, уменьшилось. Но стали приезжать эвакуированные из западных областей, и число пациентов возросло. Приезжали даже из Москвы, где временно не функционировали кабинеты для кюри- и рентгенотерапии.
Первый онкологический пункт в Новосибирской области был организован в 1935 году, в Пензенской области – в 1940 году. В Отечественную войну прекратили свою работу.
Существующий с лета 1938 года на базе физиотерапевтической больницы онкологический пункт города Куйбышева (Самара) в декабре 1940 года преобразован в онкологический диспансер с 5 врачами. Были стационар на 30 коек, 2 кабинета амбулаторного приема, рентгенкабинет и лаборатория. Во время ВОВ диспансер был закрыт, но остался онкологический пункт. Только за 1944 год зарегистрировано 6 513 посещений и взято на учет 1 442 пациента.
Основатель уральской школы онкологов профессор Л.М. Ратнер организовал первую 30-коечную онкологическую клинику в Свердловском физиотерапевтическом институте в 1930 году. В период Великой Отечественной войны институт стал госпиталем, и онкология отошла на задний план до 1951 года.
В 1925 году на базе Томского физико-терапевтического института было открыто онкологическое отделение на 50 коек. Больным проводилась лучевая терапия, имелась рентгеновская установка. До войны на базе отделения был организован онкологический диспансер, где оказывалась хирургическая помощь и лучевая терапия.
Онкодиспансер был клинической базой приватной доцентуры по онкологии Томского университета, что значительно расширяло оперативные возможности учреждения. Именно на его базе А.Г. Савиных впервые выполнил в 1936 году трансдиафрагмальное удаление кардии по поводу рака.
Во время Отечественной войны, несмотря на закрытие хирургической клиники в диспансере, ни на один день не прекращалось лечение онкологических пациентов – на кафедре госпитальной хирургии Университета. В эту клинику ехали больные раком пищевода и желудка со всего Советского Союза.
В 1945 году в диспансере возрождают хирургическое отделение и продолжают славные хирургические традиции.
В краевой больнице Хабаровска в 1938 году получили присланные из Москвы радиоактивные препараты, которые пролежали в сейфе до марта 1940 года, когда была подготовлена специальная 8-местная палата для онкогинекологических больных.
В 1941 году в больнице было организовано онкологическое отделение на 2 палаты и коридор, в котором был сейф и рабочий стол врача и медсестры. Манипуляции проводились в одной из палат на единственном гинекологическом кресле. Больные с введенными источниками не имели отдельного помещения, лежали вместе с остальными, облучая всех и вся.
Крохотным отделением руководила жена репрессированного крупного военачальника Д.И. Кремер, и существовало оно в таком виде и составе до 1947 года, оказывая помощь женскому населению обширного края.
Сайт использует файлы cookies для более комфортной работы пользователя. Продолжая просмотр страниц сайта, вы соглашаетесь с использованием файлов cookies, а также с обработкой ваших персональных данных в соответствии с Политикой конфиденциальности.
Бытует миф, что во время войны люди не болели раком. Неправда это, война вынуждает медиков думать не о болезнях. Великая Отечественная заставила онкологов забыть об онкологии, сосредоточив внимание на помощи фронту. Медицинская помощь гражданским больным, и не только онкологическая, не была продумана и не предусматривалась на государственном уровне, но продвижение линии фронта на запад возобновляло работу онкологов. Сразу же после Победы выпускаются основополагающие государственные документы по организации онкологической помощи.
Созданный в Москве в 1903 году на пожертвования Морозовых, Онкологический институт, ныне МНИОИ имени П.А. Герцена, в первые дни ВОВ в срочном порядке был перепрофилирован в госпиталь для раненых, один из двухсот столичных. В самые тяжёлые дни осени и зимы 1941-1942 годов сотрудники института неделями не выходили из здания. Но уже весной 1942 года был возобновлён приём гражданского населения, страдающего онкологическими заболеваниями, потому что других онкологов в Москве не было.
Ленинградский, ныне Институт онкологии имени Н.Н. Петрова, к началу войны располагал крупнейшей в стране клиникой. В самом начале войны здание института было разрушено, и большинство сотрудников, не ушедших в народное ополчение, работали в развернутом на базе Мечниковской больницы сортировочно-эвакуационном госпитале № 2222. После прорыва вражеского кольца и по мере улучшения положения в городе, Институту выдели здание на Каменном острове и началась работа с онкологическими больными.
До войны в Воронеже был межобластной радио-рентгенологический и онкологический НИИ на 120 коек с 29 врачами и завидным оснащением: 13 рентгеновских аппаратов, всё необходимое для внутриполостной терапии, рентгеновская станция и мастерские для монтажа и ремонта аппаратуры. Осенью 1941 года здание института было разрушено, директор Слабодский И.М. в нагрудном кармане перевёз радиоактивные препараты в эвакуацию, в Ульяновск. Самопожертвование директора привело к образованию у него лучевой язвы.
В Воронеже сохранилось неразрушенными только 4% строений, но зимой 1945 года в одном из уцелевших зданий открыли кабинет для приёма онкологических пациентов, размещавшихся в 4 палатах, с операционной и манипуляционной. А рядом, в здании школы, открылся кабинет рентгенотерапии с аппаратом открытого типа, ни у сотрудников, ни у больных не было никакой защиты от излучения, правда, для больных с радиоактивными источниками выделили отдельную палату. Здание института было восстановлено только к 1950 году.
В онкологическом пункте Куйбышева (Самара) только за 1944 год зарегистрировано 6 513 посещений и взято на учёт 1 442 пациента. Несмотря на закрытие хирургической клиники в Томском онкологическом диспансере, лечение пациентов переместилось на кафедру госпитальной хирургии Университета, куда со всего Советского Союза ехали больные раком пищевода и желудка. В войну прекратили работу онкологические пункты Новосибирской и Пензенской областей, в Смоленске 30-коечную онкологическую клинику перепрофилировали в госпиталь.

Тем не менее, Великая Отечественная война при всем своем колоссальном размахе и громадных разрушениях, принесенных ею на нашу землю, не была отмечена вспышками действительно массовых, повальных хворей как на фронте, так и в тылу Красной армии. Естественно, никаким везением или чем-то подобным это не было и быть не могло. За низкими показателями заболеваемости советских солдат и тружеников тыла стоял колоссальный труд медиков — военных и гражданских, а также четкая и безупречная организация их деятельности на общегосударственном уровне.
В этом документе ставились конкретные задачи по обеспечению здоровья как красноармейцев, так и тех, кто остался в тылу. По всей стране распределялись необходимые контингенты врачей-эпидемиологов, бактериологов, санитарных врачей. Кому, куда и в каких количествах отбывать, решали исходя из того, насколько в том или ином регионе осложнилась эпидемическая ситуация. Первым делом была проведена повальная вакцинация (или, как тогда писали, иммунизация) населения против главных спутников военного лихолетья — острых кишечных инфекций. Начали с представлявших особую опасность их распространения крупных населенных пунктов, а далее уже дошли до каждого.
Особой головной болью для военного и гражданского руководства страны были потоки людей, хлынувшие с оккупированных или грозящих оказаться под гитлеровской оккупацией регионов в эвакуацию. Люди заболевали (случалось, и умирали) прямо в пути, при этом рискуя создать опять-таки очаги распространения инфекционных заболеваний, которые вполне могли бы аукнуться массовыми эпидемиями. Именно в связи с этим особое внимание уделялось контролю за наличием инфекционных заболеваний на всех крупных железнодорожных станциях, на различных путях и этапах массовой эвакуации.
Сказать, что предпринятые в 1942 году энергичные и всеобъемлющие меры были чрезвычайно эффективными, значило бы не сказать ничего. Бьющийся из последних сил с нашествием нацистской орды СССР демонстрировал невероятно низкие показатели инфекционной заболеваемости даже в этот тяжелейший период войны. Казалось бы, в стране вовсю должны были разгуляться холера, дизентерия, малярия, брюшной тиф. Тем не менее, регистрировались лишь редкие, единичные случаи этих заболеваний. К началу 1943 года на фронт из тыла было занесено лишь 3% зарегистрированных в рядах действующей армии инфекционных заболеваний. А в 1944 году эта цифра составила и вовсе 1,2%. Невидимый, но смертоносный враг, угрожавший советским людям, был остановлен и практически побежден.
Пожалуй, неправильно было бы в данном рассказе не упомянуть хотя бы одно имя из сотен тысяч врачей-подвижников, чьими усилиями были достигнуты столь блестящие результаты, не привести конкретный пример их героической работы. В качестве такового вполне может служить подвиг профессора Зинаиды Ермольевой, спасшей от неминуемой, казалось бы, вспышки холеры защитников и жителей героического Сталинграда. К осени 1941 года в город прибыло более 200 эшелонов с эвакуированными, более 70 эшелонов с детьми из Ленинграда и других регионов. И без того немалое население города возросло вдвое в сравнении с довоенным периодом. Госпитали, воинские части, учреждения и просто обычные жители – в городе на Волге скопилось около 800 тысяч человек.
Коррективы в план внесли гитлеровские бомбы, обрушившиеся на подходивший к городу эшелон с противохолерной сывороткой и средствами дезинфекции. Бомбить поезда с красными крестами стервятники Геринга просто обожали… Одного не учли враги – характера и работоспособности Ермольевой. Ермольева, профессор, талантливейший ученый, создатель целого ряда противоинфекционных препаратов (опыты с которыми она ставила чаще всего на себе), умудрилась организовать лабораторию по производству сыворотки прямо в подвале одного из домов сотрясавшегося от бомбежек и обстрелов города!
Ежедневно вакцинированию подвергалось по 50 тысяч человек, что было масштабами по тем временам беспрецедентными. Холера Сталинград так и не взяла. Как, впрочем, и гитлеровцы.
Полученную за героический труд по предотвращению этой и других эпидемий Сталинскую премию Зинаида Ермольева передала в Фонд обороны. Построенный на эти деньги истребитель гордо нес на борту ее имя.
Война – это всегда война. Однако не было в годы Великой Отечественной той угрозы, что не отступила бы перед стойкостью, мужеством и любовью к Родине советских людей.
В годы войны, когда не только о "социальной дистанции", но даже и о выборе медикаментов говорить не приходилось, а нужно было обходиться скудным арсеналом: пенициллином, марганцовкой, стрептоцидом, — советской медицине предстояло пройти серьезнейший экзамен и проверку сил. И она выдержала испытания более чем достойно.
Работа сверху
После начала войны, когда из-за перемещения, часто хаотического, огромных масс населения стало невозможно соблюдать даже элементарные санитарные нормы, сразу ухудшилась эпидемическая обстановка: стали распространяться острые кишечные заболевания и дизентерия, сыпной тиф, малярия, вирусный гепатит, туляремия и другие инфекции.

Допустить распространение болезней было нельзя. Наркомздрав и Народный комиссариат путей сообщения СССР через неделю после начала войны издали "Положение о медико-санитарном обслуживании населения, эвакуируемого из угрожаемых районов", в котором были расписаны действия территориальных органов здравоохранения и врачебно-санитарной службы транспорта.
Постановление предписывало: поголовно привить против острых кишечных инфекций "призывной контингент" и население крупных городов; своевременно диагностировать и быстро госпитализировать инфекционных больных.
Вакцины
Для купирования кишечных инфекций использовали формоловую вакцину, либо тривакцину — против тифа, паратифов, А и В, либо пентовакцину — те же компоненты плюс два дизентерийных антигена.
В 1941 году иммунологи супруги Николай Александров и Нина Гефен разработали первую в мире поливакцину против семи инфекций — холеры, брюшного тифа, столбняка, двух видов паратифов и двух видов дизентерии.
Роль этой вакцины сложно переоценить: она дала возможность провести иммунизацию быстро, в то время как старые методы не годились — они предполагали троекратное введение вакцин, при этом для проведения полного курса нужно было 30 дней, а такой возможности в условиях маневренной войны просто не было.
Против туляремии использовалась живая вакцина Николая Гайского и Бориса Эльберта, против сыпного тифа — вакцина Марии Яцимирской-Кронтовской и Михаила Маевского, против сибирской язвы — живая вакцина Николая Гинзбурга, живая противочумная вакцина Николая Жукова-Вережникова, Магдалины Покровской, Елены Коробковой и Михаила Файбича.
Все это позволяло резко снижать эпидемиологическую нагрузку как на фронте, так и в тылу, а главное — обеспечить предупреждение развития эпидемий в войсках и среди населения. Да, эпидемиологическое неблагополучие по отдельным инфекциям иногда возникало, но удавалось добиться, чтобы оно не носило характера эпидемий.
Разъяснительная работа и не только
При районных здравотделах создавались подвижные эпидотряды, был организован институт общественных санинструкторов. Постановление также предписывало создать чрезвычайные противоэпидемические комиссии, которые состояли из председателей местных советов, представителей Наркомздрава, Наркомвнутдела, военных властей гарнизона, санитарной службы армии и партийных органов.
Главное военно-санитарное управление должно было до 20 февраля 1942 года сформировать 200 полевых прачечных отрядов.
За противоэпидемическую работу отвечал нарком здравоохранения СССР Георгий Митерев, которого наделили чрезвычайными полномочиями. А с 1942 года борьба с инфекциями еще усилилась: в крупных лечебных учреждениях ввели должность замглавврача по противоэпидемической работе, повышенное внимание стали уделять санитарно-просветительной работе.
Барьер для инфекций
Были созданы запасные полки, в которых перед отправлением на фронт всех призывников обучали санэпидграмотности. На крупных и узловых железнодорожных станциях организовали санитарно-контрольные пункты, медицинские службы частей и соединений должны были своевременно выявлять заразных больных, диагностировать заболевание, а затем изолировать и лечить больного.
Много внимания уделялось банно-прачечному и дезинфекционному обслуживанию войск и санитарно-эпидемиологической разведке. В 1942 году в каждом военном округе учредили должность главного эпидемиолога и должности эпидемиологов в частях и соединениях.
Войсковой эпидемиолог контролировал санитарное состояние прибывающего пополнения, следил за организацией качественного питания, обеспечения водой, стиркой белья, обеспечением войск полевыми банями.
Подвижные эпидемиологические отряды оснащались средствами для быстрой санитарной обработки людей, одежды и имущества в эпидемических очагах.
Важной частью работы войскового эпидемиолога была санитарно-эпидемиологическая разведка, профилактика заразных болезней, а в случае появления — их ликвидация.
Контроль качества еды
У каждого медработника и хозяйственника были таблицы норм продуктов на одного человека, их калорийности и пищевой ценности. Во время обороны питание было трехразовым, а при ведении активных боевых действий старались, чтобы еда доставлялась не реже, чем два раза в сутки, насколько это позволяли обстоятельства.
Следили за свежестью и за витаминным составом еды. Например, чтобы не допускать авитаминоза С, в частях готовились и выдавались личному составу настои из хвои.
Иногда фиксировались случаи авитаминоза, А — "куриной слепоты". Таких бойцов обязывали собирать дикорастущий щавель, который добавлялся в первые блюда. Нужно было съедать 100−150 граммов щавеля.

Чтобы обеззараживать воду в индивидуальных флягах, бойцам выдавали таблетки пантоцида. Вообще каждый источник воды, по правилам военного времени, априори должен был считаться сомнительным, поэтому воду обязательно хлорировали и кипятили.
Если войска на какой-то территории располагались на значительный период времени, то воду подвергали очистке — отстаивали, коагулировали и фильтровали. С 1942 года там, где была только соленая вода, действовала "Инструкция по опреснению воды вымораживанием".
Обеззараживали воду препаратами хлора, марганцовкой или перекисью водорода, затем ее кипятили и улучшали вкус лимонной кислотой и другими добавками.
В обязанности санэпидвзвода медсанбата входила организация два-три раза в месяц, насколько позволяла боевая обстановка, "помывки личного состава со сменой белья". Для этого существовали передвижные бани.
В дивизиях были свои прачечные. Эпидемиолог следил за качеством стирки и за тем, чтобы потоки грязного и чистого белья не смешивались. Если эпидобстановка осложнялась, белье начинали пропитывать противопаразитарными составами.
Разведка
Организовывать и проводить санитарно-эпидемиологическую разведку было важнейшим разделом работы санэпидвзвода медсанбата.
Разведка должна была вовремя выявлять очаги инфекционных заболеваний в освобожденных населенных пунктах, обеспечивать локализацию очагов, предотвращать общение личного состава с заразными больными, находить пригодные к использованию источники водоснабжения, собирать сведения об эпидемическом состоянии войск противника.
Конечно, без инфекционных заболеваний, особенно дизентерии, которой чаще всего страдало молодое пополнение, не обходилось. В этом случае важно было не допустить развития и нарастания инфекций.
Именно поэтому эвакуация инфекционных больных в тыловые госпитали, как правило, не допускалась: их лечение проводилось в инфекционных полевых подвижных госпиталях.
Санэпидразведка также обеспечивала санитарное обслуживание войск при передвижении на железнодорожном, автомобильном, водном транспорте. Это стало особенно важным, когда войска начали продвигаться вперед.
На освобожденных территориях, где зачастую полностью была разрушена инфраструктура, уничтожены поликлиники и больницы, возникала прямая угроза распространения паразитарных тифов и других инфекционных болезней. Иногда нацисты прибегали к намеренному заражению населения, с тем чтобы инфекция вывела из строя наступающие войска.
В этих случаях широко использовался институт чрезвычайных противоэпидемических комиссий, требовалась особенно напряженная работа военно-медицинской службы, чтобы обнаружить, изолировать и обеспечить лечение больных, обеззаразить территорию, создать и оборудовать полевые госпитали для лечение солдат.
Внимание тылу
В мае 1942 года в каждой поликлинике ввели должность замглавврача по эпидработе, организовали подготовку активистов — санинспекторов, которые проводили подворные обходы, направляли на госпитализацию всех температурящих больных, дезинфицировали очаги инфекционных заболеваний.

Активно участвовали в эпидработе поликлиники и санэпидстанции, число которых за первые два года войны увеличилось с 1760 до 2400. К работе привлекали общественных санинспекторов и сотрудников общества Красного Креста и Красного Полумесяца.
В большом количестве строились бани и дезинфекционные камеры. На основных эваконаправлениях, на крупных железнодорожных узлах создавали специализированные формирования Наркомздрава и медицинской службы Наркомата путей сообщения, включавшие в себя санитарно-контрольные, обсервационные и изоляционно-пропускные пункты.
Таким образом была обеспечена система надежных противоэпидемических барьеров на железнодорожных коммуникациях.
О том, что работа военных эпидемиологов, гигиенистов и санслужб была успешной, свидетельствовуют цифры: доля инфекционных болезней в общей заболеваемости составила только 9%, из них дизентерия — 4,4%, сыпной тиф — 2,7%, брюшной тиф и паратифы — 0,6%. За годы войны вылечили 72,3% раненых и более 90% больных.
Усилия врачей и медработников не остались незамеченными. Орденами и медалями СССР за период 1941—1945 годов наградили более 116 тыс. военных медиков и 30 тыс. работников гражданского здравоохранения. 47 человек удостоены высочайшей награды — звания Героя Советского Союза. Больше 20 военных медиков в годы Великой Отечественной войны стали лауреатами Государственной премии СССР.
Благодаря именно их работе и главенству принципа профилактики во время Великой Отечественной войны была одержана блестящая победа над эпидемиями.
Юлия Острогожская
При подготовке материала использована литература: Санитарно-эпидемиологическая служба и ее руководители. Из истории здравоохранения России в ХХ веке. — М., Медицина, 2003 г. Е.Г. Эльяшевич. Санитария, гигиена и эпидемиология в период Великой Отечественной войны (1941−1945 гг.). Белорусский государственный медицинский университет. А. Е. Локтев. Становление и развитие санитарно-эпидемиологической службы Русской и Красной армий (1904−1945). С. Бутаков, О. Берский, А. Зеткин, А. Зобов. Противоэпидемическое обеспечение Красной армии на завершающем этапе Великой Отечественной войны. Военно-медицинский журнал, май 2015 г. С. Лебедев. Вклад советской военной и гражданской медицины в разработку вакцин в годы Великой Отечественной войны / С. М. Лебедев, М. О. Сафронов // Военная медицина. 2015. Живая противочумная вакцина: теория и практика иммунопрофилактики чумы. Е. Коробкова, М., Медгиз, 1956. M. Leitenberg, R. A. Zilinskas with G. H. Kuhn. The Soviet Biological Weapons Program. A History. London, England, 2012.
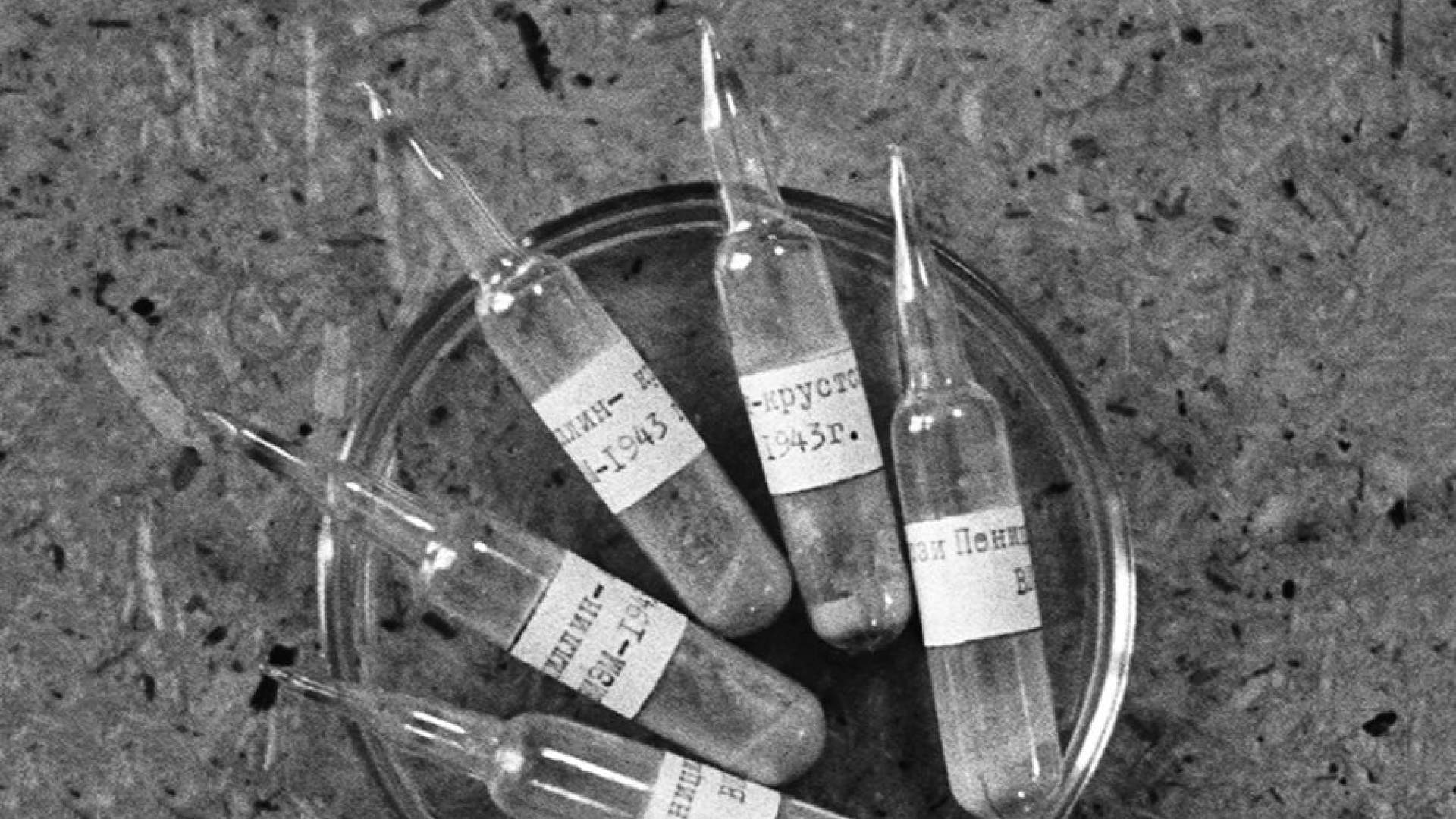

Стратегический препарат
Огнестрельные и осколочные ранения чаще всего становятся причиной смерти солдат, а также приводят к инвалидности тех, кто выжил. Причем страшна не только потеря крови в первые часы после ранения, но и последующие инфекции, приводящие к гибели людей после операции.
Справился с этой проблемой пенициллин — первый в мире антибиотик, открытый в 1928 году шотландцем Александром Флемингом. В 1943 году технологию получения препарата передали американским ученым, которые наладили его массовое производство в США. При этом у советских медиков имелся лишь ограниченный доступ к новому лекарству, которое в страну поставляли в небольших количествах, а технология получения пенициллина оставалась неизвестной.
Операция в полевом госпитале, 1943 год

Во время войны перед отечественными микробиологами встала задача в кратчайшее время создать аналог лекарства и наладить его выпуск для минимизации человеческих потерь. Руководить проектом поручили микробиологу Зинаиде Ермольевой. К тому времени у нее уже был успешный опыт работы на фронте, ей удалось остановить вспышку холеры и брюшного тифа в Сталинграде в 1942 году.
Двойная победа
В том же году Зинаида Ермольева вернулась в Москву, где возглавила работу по созданию лекарства. Первоочередной задачей ее команды стал поиск особого вида плесени, который можно использовать в качестве продуцента пенициллина. Согласно воспоминаниям сотрудницы лаборатории Тамары Балезиной, необходимый для производства грибок искали везде, где он только мог появиться: в траве, на земле, даже на стенах бомбоубежищ. Из собранных сотрудниками образцов выделяли грибковые культуры и проверяли их воздействие на патогенные бактерии стафилококка, которые умирают при контакте с антибиотиком.
Микробиолог Зинаида Виссарионовна Ермольева

— Одним из первых, кого вылечили с помощью этого препарата, стал раненый в голень красноармеец с повреждением костей, у которого начался сепсис после ампутации бедра, — рассказала заведующая кафедрой микробиологии и вирусологии №2 Ростовского государственного медицинского университета (ранее — Донской медицинский университет, который окончила Ермольева) Галина Харсеева. — Уже на шестой день применения пенициллина состояние безнадежного больного значительно улучшилось, а посевы крови стали стерильными, что свидетельствовало о победе над инфекцией.
Прорыв по всем фронтам

После успешного проведения испытаний ученые начали внедрение пенициллина в военно-медицинскую практику. Испытания на передовой было решено начать с наступательной операции, в которой участвовали войска Первого, Второго и Третьего Прибалтийских фронтов. В зону боевых действий Зинаида Ермольева отправилась осенью 1944 года. В то время на данном направлении советские войска сумели преодолеть мощную многополосную оборону немцев и рассечь их войсковую группировку, после чего был освобожден Таллин, а затем и вся материковая часть Эстонии. Продолжилась Рижская операция тяжелыми боями за острова Моонзундского архипелага, которые удалось захватить с помощью десанта, а также стремительным продвижением советской армии на запад к Балтийскому морю, в результате чего группа армий Север была отрезана от основных войск в Курляндском котле. Итогом данного этапа боевых действий стало освобождение от гитлеровцев территории Латвии и дальнейшее продвижение советских войск к Берлину.
Салют в честь выхода советских войск на Балтику, октябрь 1944 года
Появление нового лекарства стало настоящим прорывом в лечении.

— По данным историков и военно-медицинских экспертов, смертность раненых и больных с началом широкого применения антибиотиков в Советской армии снизилась на 80%, — заявил начальник Центрального военного клинического госпиталя им. А.А. Вишневского Министерства обороны РФ Александр Есипов. — Кроме того, после внедрения лекарства врачам удалось снизить количество ампутаций на 20–30%, что позволило большему количеству солдат избежать инвалидности и вернуться в строй для продолжения службы.
При внедрении антибиотика ученые постарались максимально расширить возможности его применения. Например, в случаях когда введение пенициллина с помощью венозных и внутримышечных инъекций было затруднено из-за обширных ожогов, врачи научились вводить его в костный мозг грудины либо ключицы — после этого препарат эффективно усваивался через лимфатическую систему.

Зинаида Ермольева (справа) за работой

После окончания войны Зинаида Ермольева продолжила научную работу. В частности, под ее руководством в СССР были разработаны такие важнейшие антибиотики, как левомицетин и стрептомицин, а также противовирусный препарат интерферон.
— Зинаида Виссарионовна сплотила вокруг себя наиболее сильных микробиологов и очень ценила их труд, сохраняя команду и позитивную рабочую атмосферу в течение многих лет, — вспоминает доцент кафедры микробиологии Российской медицинской академии непрерывного медицинского образования (РМАНПО) Любовь Тараненко, которая работала под началом Ермольевой с 1961 года.
Читайте также:


