Рак шейки матки насколько это опасно
Рак шейки матки относится к онкологическим патологиям. Он образуется из слизистой в месте перехода цервикального канала к влагалищу. Чаще эта коварная болезнь поражает женщин в возрасте от 35 лет. Она занимает второе место по частоте диагностирования после новообразований молочной железы. Ежегодно в мире насчитывается до полмиллиона новых случаев.

Причины развития рака
Отчего бывает этот недуг, пока неизвестно. Специалисты выделяют лишь факторы, которые могут стать предрасполагающими к нему:
- ВПЧ – наибольшей онкогенностью обладают 16, 18, 45 и 46-й типы, реже перерождаются в рак 31, 33, 51, 52 и 58-й;
- длительный прием гормональных противозачаточных препаратов без контроля врача;
- случаи заболевания раком этого вида у близких родственников;
- большое количество сексуальных партнеров;
- раннее начало половой жизни;
- аборты, внутриматочные вмешательства, роды с травмированием шейки матки;
- частое употребление алкоголя и курение;
- пренебрежение личной гигиеной.
Обычно наблюдается сразу несколько факторов, провоцирующих манифестацию болезни. Поэтому для профилактики необходимо учитывать сразу множество аспектов жизни женщины.
Симптомы
Заподозрить начало заболевания бывает сложно, так как оно зачастую протекает скрыто. Первые признаки появляются лишь на 3–4-й стадии, когда вероятность полностью вылечить патологию значительно снижается. Пациенты в это время отмечают следующие симптомы:
- общую слабость и утомляемость при обычных нагрузках в течение дня;
- резкую и необъяснимую потерю веса;
- повышенную температуру тела (до 38 градусов);
- обильные белые выделения из влагалища с неприятным запахом;
- кровянистые выделения, не связанные с менструальным циклом. Они могут возникать после гинекологического осмотра, сексуального контакта или начинаться сами по себе;
- боли в малом тазу;
- затруднения с мочеиспусканием и дефекацией;
- отеки рук и ног;
- потливость.
При появлении любых настораживающих признаков необходимо обязательно обращаться к лечащему врачу.
Стадии заболевания
Рак шейки матки в своем развитии проходит несколько этапов.
Нулевая стадия. Характеризуется формированием патологических клеток. Пока процесс затрагивает лишь поверхностный слой цервикального канала. Заметить опухоль при обычном осмотре невозможно;
Первая стадия. Врач наблюдает новообразование, которое может достигать 3–40 мм. Онкологические клетки поражают нижние эпителиальные слои, но симптомов у женщины пока нет.
Вторая стадия. Опухоль вырастает до 60 мм и достигает матки, при осмотре ее можно легко визуализировать. Некоторые больные отмечают у себя незначительные настораживающие симптомы.
Третья стадия. Опухоль доходит до влагалища, лимфатических узлов и малого таза. В результате у пациентов плохо отходит моча, наблюдаются проблемы с дефекацией, возникают регулярные боли. Метастазы пока не затрагивают отдаленные органы;
Четвертая стадия. Сопровождается явным ухудшением самочувствия, поскольку интенсивно происходит метастазирование. Такую опухоль уже невозможно удалить с помощью операции. Больным предлагается только паллиативное лечение, которое повышает качество их жизни.
Прогноз напрямую зависит от степени запущенности рака. Опухоль переходит на следующую стадию примерно за два года.
Типы рака
- сосочковый;
- лимфоэпителиомоподобный;
- переходный;
- бородавчатый;
- ороговевающий;
- неороговевающий;
- базалоидный.
Железистый тип рака называется аденокарциномой. Она может бывать эндометриоидной, серозной, муцинозной, мезенефральной и др. Реже встречаются карциномы, саркомы, мелкоклеточный рак.
По направленности распространения клеток можно выделить:
- неизвазивный рак – шейка поражается с небольшой скоростью и хорошо лечится;
- микроинвазивный – онкологические клетки склонны к метастазированию;
- экзофитный – болезнь распространяется по направлению к влагалищу, матке и яичникам;
- эндофитный – патология формируется в цервикальном канале, а внешне напоминается язву, кровоточащую при контакте, раковые клетки в дальнейшем поражают матку.
Диагностика
Для выявления такого рака применяется комплекс инструментальных методов:
Кольпоскопия. Шейку матки врач осматривает с помощью специального прибора – кольпоскопа. Он оснащен несколькими увеличительными стеклами, что позволяет увидеть измененные участки с патологическим строением. Процедура занимает несколько минут. Она считается высокоинформативной, поскольку гинеколог может при необходимости детально изучить зону, подозрительную на онкологическое новообразование. Кольпоскопия безопасна и безболезненна. Однако есть и несколько ограничений для ее проведения:
- менструация и любые кровянистые выделения из половых путей;
- 4 недели после аборта;
- 6–8 недель после родов;
- 2–3 месяца после операции на шейке матки;
- воспалительный процесс в половых органах с обильными выделениями.
Гистероскопия. Процедура проводится амбулаторно под перидуральным или общим наркозом. Во время нее с помощью гистероскопа исследуется состояние цервикального канала. Аппарат представляет собой фиброоптический зонд, который вводится во влагалище пациентки. При необходимости из осматриваемых тканей берется биологический материал для анализа в лаборатории.
Ультразвуковое исследование органов малого таза. Проводится в том случае, когда для инвазивных методов есть противопоказания или появилась необходимость в дополнительном обследовании. УЗИ бывает трех видов:
- трансректальное – осуществляется через прямую кишку, предварительно нужно очистить кишечник посредством клизмы;
- трансвагинальное – не требует особой подготовки;
- трансабдоминальное – для проведения необходим наполненный мочевой пузырь, поэтому следует выпить 1–2 литра жидкости.
Во время исследования врач видит на мониторе показания с датчика: структуру шейки, ее проходимость и т. д. Заподозрить онкологию позволяет изменение формы органа, неровности в строении и отклонение от матки.
Цистоскопия с ректоскопией. Считается вспомогательным методом, который актуален для определения метастазов в организме на четвертой стадии болезни. Цистоскопия помогает выявлять патологические очаги в мочевом пузыре и других смежных органах. Ректоскопия направлена на определение вторичной опухоли в прямой кишке. Впоследствии исследования можно повторить для отслеживания динамики лечения.
Также на последних стадиях рака могут применяться КТ, МРТ, рентген и другие методы диагностики.
Анализы на рак шейки матки
Анализ на онкомаркеры. Для него необходимо сдать кровь из вены на антиген SCC. Чем больше будет его содержание, тем теоретически в более запущенной стадии находится болезнь. Однако этот метод не считается полностью достоверным. Показатель порой повышается по другим, не связанным с онкологическими патологиями причинам. Это могут быть нарушения в работе дыхательной системы, органов малого таза и пр.
Жидкостная цитология. Для данной процедуры также берется мазок с шейки матки специальной щеточкой при плановом посещении врача. Анализ позволяет определить опухоль, не спутав ее с другими состояниями, на ранних стадиях. Среди достоинств этого метода безопасность и безболезненность для пациентки. Узнать результат можно уже через неделю. Лаборатория дает заключение о размере и виде клеток, схеме их расположения. Гинекологи рекомендуют проводить манипуляцию 1–2 раза в год, чтобы вовремя выявить болезнь. Внепланово анализ может назначаться в нескольких случаях:
- планирование беременности;
- сбой менструального цикла;
- смена полового партнера;
- выявление кондиломы и других фоновых заболеваний, при которых возможно развитие рака;
- патологические выделения;
- визуальные изменения на органе и др.
Анализ на вирус папилломы. Для сбора биологического материала из цервикального канала специалист использует мягкую одноразовую щеточку. После нескольких круговых движений на ней остается слущенный эпителий, который переносится на стекло и отправляется в лабораторию. Щеточка также исследуется на содержание вируса.
Биопсия шейки матки. При данной манипуляции врач берет кусочек шейки матки на исследование под микроскопом с помощью специальных инструментов: радионожа, скальпеля, кюретки, петлевидного манипулятора и др. Производится это во время кольпоскопии или гинекологического осмотра при подозрении на злокачественное перерождение клеток. Анестезия во время забора биоматериала обычно не осуществляется, так как болезненные ощущения у женщин не сильно выражены. Назначается биопсия лишь по серьезным показаниям, но и информативность у нее очень высока.
Как подготовиться к анализам
Для того чтобы получить достоверный результат, необходимо грамотно подготовиться к процедуре:
- избегать сексуальных контактов за 2–3 дня до предполагаемых манипуляций;
- не делать спринцеваний;
- не применять средства интимной гигиены, содержащие антибактериальные вещества;
- отменить прием мазей и свечей, вводимых во влагалище;
- за 3–4 дня перестать использовать тампоны;
- по назначению врача следует прекратить принимать противозачаточные препараты и антибиотики.
Лечение
Назначаемое лечение напрямую зависит от стадии заболевания. Современная онкология применяет несколько методов:
Хирургическое вмешательство. Может включать как устранение пораженных клеток с шейки, так и полную кастрацию с удалением матки и придатков. Опухоль иссекается вместе с соседними здоровыми тканями. К сожалению, при запущенных стадиях процесса операция не может блокировать метастазирование. Обычно после хирургического вмешательства с целью устранения первичного новообразования развитие метастазных клеток ускоряется. Операция эффективна лишь на начальных стадиях рака. Сегодня она может проводиться с помощью:
- традиционных холодных инструментов и оборудования;
- радиочастотного ножа;
- ультразвукового или лазерного луча.
Современные методы снижают риск возникновения кровотечения, так как запаивают сосуды.
Лучевая терапия, или радиотерапия. Проводится для того, чтобы уменьшить новообразование в размерах и впоследствии убрать его оперативным путем или же после удаления матки для уничтожения оставшихся онкологических клеток. На очаг опухоли направляется поток ионизированных радиоактивных частиц с помощью специального прибора – медицинского ускорителя. Для лечения шейки матки могут применяться разные виды излучения:
- гамма;
- бета;
- рентгеновское;
- нейтронное;
- пучки элементарных частиц.
Лучевая терапия имеет множество побочных эффектов: от атрофии влагалища до бесплодия.
Химиотерапия. Для лечения назначаются препараты, которые разрушают раковые клетки и купируют их деление. Они обладают способностью мешать дупликации ДНК. Однако этот метод сопровождается множеством осложнений и тяжелых последствий, повреждая в том числе и здоровые ткани.
Криотерапия. На пораженную шейку матки воздействуют холодом, который производится жидким азотом и аргоном. Это приводит к разрушению патологического новообразования, так как оно обезвоживается из-за ограничения кровотока и изменения показателя рН.
Оптимальный метод подбирает лечащий врач в зависимости от вида рака, возраста женщины, ее планов на деторождение и других нюансов.
Профилактика
К профилактическим мерам можно отнести регулярное посещение врача-гинеколога (не реже раза в год). Это позволяет своевременно провести скрининг на онкологическое перерождение клеток шейки. Также желательно сохранять верность своему партнеру, чтобы не заразиться вирусными и бактериальными инфекциями, передающимися половым путем. Если же случайный контакт все же произошел, необходимо пользоваться презервативом. Барьерный метод контрацепции снижает вероятность попадания в женский организм вируса папилломы и возбудителей венерических заболеваний, которые часто бывают фоновыми состояниями при развитии рака. Профилактикой служит также прививка против папиллома-вируса. Ее рекомендуется делать девочкам в подростковом возрасте. Сохранить репродуктивные функции помогает и отказ от курения и алкогольных напитков. Помимо этого, следует принимать гормональные контрацептивы исключительно после консультации с врачом.

Прогноз
Однозначно ответить на вопрос, сколько живут больные раком шейки матки, невозможно. Чем раньше была обнаружена болезнь и проведено адекватное лечение, тем выше шансы на выздоровление или стойкую ремиссию. Также большое значение имеет стадия заболевания.

Это онкологическое заболевание, при котором диагностируется злокачественное перерождение слизистой оболочки шейки матки. По частоте клинически выявленных случаев, рак шейки матки превосходит только рак молочных желез и рак эндометрия.
Основной зоной риска развития рака шейки матки являются женщины в возрасте между 40 и 55 годами. Но, за последнее время заболевание катастрофически молодеет. Все чаще РШМ (рак шейки матки) выявляют у пациенток моложе 30 лет. Есть еще одна проблема — несвоевременное диагностирование. Хоть заболевание достаточно легко выявить, в более чем половине случаев рак шейки матки находят уже на поздних стадиях. При подозрении на заболевание следует срочно обратиться к врачу-гинекологу.
Виды рака шейки матки
Основная классификация РШМ вытекает из типа тканей, пораженных опухолью. Самым верхним и защитным слоем является плоский эпителий. В этом случае можно говорить о следующих формах:
- Дисплазия (у нее может быть 3 степени) - предраковое состояние;
- Рак in situ. Так называют степень опухоли с минимальным прорастанием в другие слои;
- Плоскоклеточный рак матки.
Непосредственно у плоскоклеточного рака шейки могут проявляться следующие разновидности:
- Сосочковый;
- Бородавчатый;
- Ороговевающий;
- Неороговевающий;
- Лимфоэпителиомоподобный;
- Базалоидный;
- Плоскоклеточный переходный.
Опухоли, поразившие секретирующий эпителий называют аденокарциномами. Они могут быть:
- Эндометриоидными;
- Серозными;
- Светлоклеточными;
- Мезонефральными;
- Муцинозными.
Нередко процесс сопровождается образованием сопутствующих опухолей других этиологий:
- Нейроэндокринные и крупноклеточные карциномы;
- Карциноиды;
- Саркомы;
- Мелкоклеточный рак шейки матки.
Различают рак по месту расположения (влагалищная часть шейки и внутренняя часть). Помимо этого, выделяют несколько форм роста:
- Преинвазивная. В этом случае присваивается нулевая стадия. Злокачественный процесс развивается строго внутри эпителия;
- Микроинвазивная. Глубина поражения не превышает 0,5 см, без метастазов;
- Неинвазивная (1 стадия). Клетки рака шейки не имеют широкого распространения, прогрессирует очень медленно;
- Экзофитная. Самый часто встречающийся тип, при котором опухоль разрастается в просвете влагалища. Внешне напоминает вилок цветной капусты. Это 3 стадия (с поражением тканей влагалища). На 4 стадии могут наблюдаться метастазы в различные органы;
- Эндофитная. Опухоль разрастается скрытно в цервикальном канале. Заметной становится только на поздних стадиях распада опухоли, приводя к рыхлости и неровности шейки матки. Внешне определяется как кровоточащая язва, разрастающаяся вглубь тканей матки;
- Смешанная. Это довольно редкий вариант, поскольку предусматривает наличие сразу нескольких опухолей различных видов.
Причины
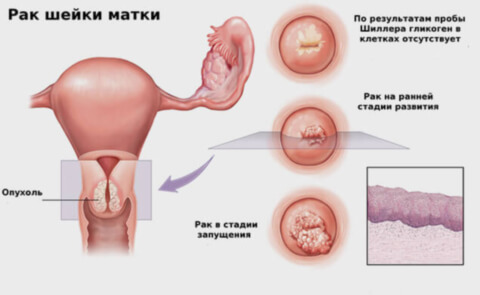
Основной угрозой возникновения рака шейки матки у женщин являются вирусы, приводящие к мутациям и перерождению здоровых клеток тканей в злокачественные образования. Фактором риска № 1 является вирус человеческой папилломы (ВПЧ). А ведь у данного вируса больше 100 разновидностей с различной степенью риска развития онкологии. Именно из-за этой особенности развивается свыше 90% случаев появления рака шейки матки. После попадания в организм, вирус ВПЧ может протекать в 3 формах:
- Бессимптомная форма;
- Субклиническая форма;
- Клиническая форма. В области гениталий расположены множественные или одиночные наросты (кондиломы и папилломы).
Самыми опасными и с высоким уровнем онкогенного риска являются штаммы ВПЧ, носящие маркеры 16, 18, 45 и 46. Средним уровнем риска развития раковых перерождений шейки матки являются штаммы 31, 33, 51, 52 и 58 типа.
Другие причины возникновения рака шейки матки:
- Предрасположенность. Если у женщин среди родственников были случаи рака шейки матки, то стоит крайне аккуратно относиться к своему здоровью и регулярно обследоваться;
- Вирусы — генитальный герпес, ВИЧ, хламидиоз, цитомегаловирус;
- Невылеченные или недолеченные до конца инфекции половой сферы;
- Болезни шейки матки, сопровождающиеся изменениями в тканях (эрозии, дисплазия, лейкоплакия);
- Наличие доброкачественных опухолей (миомы, фибромиомы), которые при долгосрочных неблагоприятных условиях могут переродиться в злокачественные,другие новообразования;
- Сильное ослабление иммунитета;
- Бесконтрольное воздействие на человека радиации, химические токсины;
- Частые аборты или выскабливания, а также осложнения, связанные с этими и другими хирургическими процедурами;
- Часто повторяющиеся беременности и роды;
- Микротравмы шейки или самой матки, а также цервикального канала;
- Раннее начало половой жизни;
- Смена партнеров чаще 2 — 3 раз за год;
- Долгосрочные стрессы;
- Бесконтрольный прием оральных комбинированных контрацептивов;
- Длительное курение или пристрастие к алкоголю;
- Наличие хронических воспалений в области малого таза без должного лечения. Другие хронические болезни, связанные с воспалительными процессами.
Симптомы
Основными и самыми тревожными симптомами являются:
- Непредвиденные и частые кровотечения (после визита к гинекологу, после половых актов, между нормальными месячными, в период климакса);
- Менструальные кровотечения по продолжительности длятся больше недели;
- Выделения с кровью, они могут иметь неприятный запах и сигнализировать о начале опухолевого распада;
- Гнойные выделения с резким и неприятным запахом;
- Продолжительные рези (низ живота и область матки);
- Боль, носящая спазматический характер. При этом часть боли может отдавать в поясницу;
- Излишняя сухость влагалища и болевые ощущения во время половых актов;
- Резкая потеря веса (от 10 до 15 кг за несколько недель). Этот симптом является безусловным и требует быстрого обращения к врачу;
- Постоянные запоры и боль во время опорожнения кишечника. Другие болезни, связанные с кишечником;
- Резкое учащение или наоборот, серьезные задержки в мочеиспускании. Это связано с разрастанием опухоли, которая сдавливает мочевой пузырь. В моче может присутствовать кровь;
- Постоянная сильная слабость;
- Излишне быстрая утомляемость;
- Слишком высокая потливость без видимых причин;
- Незначительное повышение температуры без признаков простуды (от 37°C до 37,8°C);
- Постоянная отечность конечностей. Особенно это касается ног и ступней;
Перечисленные выше симптомы не являются обязательным условием, но, их наличие может говорить и о других серьезных заболеваниях, в том числе и гинекологических или венерических. Поэтому, не стоит откладывать визит к врачу-гинекологу.
Диагностика
Диагностика рака шейки матки состоит из нескольких этапов:
- Обследование у гинеколога с целью выявления онкологии. Проходить его нужно 2 раза в год обязательно;
- Соскоб с поверхности шейки для проведения цитологического исследования (мазок по Папаниколау);
- Кольпоскопия. Обследование с использованием специального прибора, помогающего увеличить и приблизить изображение тканей шейки матки;
- Биопсия - при помощи этого микроинвазивного метода происходит взятие биоматериала для гистологического исследования;
- Процедура выскабливания цервикального канала. Нужна и проводится только в том случае, когда цитология показывает онкологию или дисплазию, а кольпоскопия ничего не выявляет;
- Пробы на тест Шиллера (с уксусом или йодом);
- Обследование органов малого таза при помощи УЗИ. Позволяет довольно точно выявить наличие или отсутствие опухолевых образований. Если УЗИ оказывается недостаточно для определения точного расположения и качества опухоли, то могут назначить МРТ тазовых органов.
При наличии сразу нескольких симптомов и серьезных подозрений на рак шейки матки, гинекологом могут назначаться и смежные обследования, касающиеся других органов на предмет обнаружения метастазов:
- УЗИ печени и почек;
- Исследование ультразвуком мочевого пузыря;
- Рентгенография легких. Так выявляют отдаленные метастазы в грудную клетку;
- Рентген толстой кишки (ирригоскопия);
- Назначение цистоскопии и ректоскопии. Данные обследования мочевого пузыря и прямой кишки позволяют выяснить наличие метастаз или опухолей, проникших в их стенки;
- Внутривенная урография. Рак шейки нередко сопровождается сдавливанием мочеточников и приводит к серьезным нарушениям в работе почек. Вплоть до развития атрофии почечных тканей или мочеточников. Этот метод позволяет выявить такие нарушения.
К каким врачам обращаться
Основным врачом, проводящим осмотры и назначающим лечение, является гинеколог. Если в процессе обнаружится рак, то дополнительно надо будет наблюдаться у онколога. Врачи другого профиля (терапевт, эндокринолог) посещаются по мере необходимости или в случаях обнаружения или развития других заболеваний.
Лечение
Способы лечения во многом зависят от степени развития заболевания. Здесь нужно помнить, что, хотя стадий рака всего 5 (включая нулевую), но у каждой из них есть по 2 — 3 степени сложности (категории А или B). Обозначение зависит от размера и дислокации опухоли:
- Стадия 1А1. (инвазивная стадия). Опухоль выявляется только при микроскопическом исследовании. Поражена область только шейки матки (без метастаз). Размеры не превышают 7 мм в объеме и 3 мм поражения в глубину эпителия. Лечением являются конизация (иссечение пораженных тканей) у молодых пациенток или традиционная гистерэктомия (удаление) матки у женщин после наступления менопаузы. При сопутствующем поражении лимфоузлов или кровеносных сосудов назначается лимфаденэктомия (удаляются лимфатические узлы) области таза. После проведения операции назначают лучевую терапию (может быть с химиотерапией или без);
- Стадия 1А2 (инвазивная стадия с осложнениями). Опухоль также невозможно обнаружить визуально, но при обнаружении выясняется, что ее размеры превышают 7 мм по ширине поражении и 3 мм в глубину. Лечением для пациенток детородного возраста становится иссечение шейки или ее конизация, а для пожилых - назначается гистерэктомия. Тазовая лимфаденэктомия проводится обязательно. При выявлении метастаз проводят химиотерапию и лучевую терапию;
- Стадия 1B Опухоль видна визуально, а ее размеры не превышают 4 см. Способа лечения может быть 2: хирургическое вмешательство с наружным облучением. В первом случае проводится радикальная гистерэктомия (удаление матки полностью с придатками и трубами) и двусторонняя овариоэктомия. Обязательно назначается и проводится тазовая лимфаденэктомия. В особо благоприятных случаях хирургическое лечение проводят с сохранением всех органов. Во втором случае проблема решается радиохирургическим способом. Сначала проводят брахитерапию, а через 1,5 — 2 месяца — непосредственно операцию;
- Стадии 1B2 — 5А. опухоль обнаруживается визуально, а ее размеры равны или чуть превышают 4 см. в такой ситуации возможны поражения опухолью влагалища, прямой кишки с мочевым пузырем. Самым оптимальным лечением является лучевая терапия и химиотерапия. ;
- Стадия 5B. Область поражения и общие размеры опухоли могут быть любыми. Также в этой стадии присутствуют отдаленные метастазы. На этой стадии проводится паллиативное лечение.
Наблюдение после лечения
Всем пациенткам, которым был диагностирован рак шейки матки и проводилось соответствующее лечение, необходимо регулярно посещать гинеколога и проходить необходимую инструментальную и лабораторную диагностику.
В течение 2 лет после лечения, каждые 3 месяца необходимо проводить анализ на цитограмму. Еще 3 года после этого мазок берется раз в полгода. Всю последующую жизнь цитограмма сдается ежегодно. Это необходимо для того, чтобы избежать рецидивов заболевания.
Для контроля над появлением или развитием метастаз, а также для их раннего обнаружения применяют МРТ, КТ и ПЭТ органов брюшной полости и области таза.
Профилактика
Самой эффективной профилактикой признана вакцинация от вируса папилломы (ВПЧ), как основного первоисточника развития рака. Ее можно делать с 9 — 11 лет, поскольку наивысшей эффективностью препараты обладают если прививка сделана до начала сексуальной жизни. А значит до заражения вирусом, который передается половым путем. Также есть смысл прививаться от этого вируса всем женщинам до 45 лет.
Самым изученным и эффективным средством иммунизации является вакцина Gardasil (Гардасил). Препарат эффективно защищает от вируса 4 года после вакцинации. Потом процедуру нужно повторять.
Рак матки – это заболевание, которое встречается у очень многих мест. К тому же по мере распространенности данный недуг занимает четвертую позицию после рака молочной железы, кожи, а также ЖКТ. Нужно отметить возраст, когда проявляются максимальные риски: от сорока до шестидесяти лет.
К повышению риска приводят диабет, вирус иммунодефицита, ранние интимные контакты, наступление менопаузы в позднем возрасте, нарушения менструации, бесплодие, ранние первые роды, разнообразные заболевания венерического характера, продолжительный и частый прием защитных средств от беременности, частая смена половых партнеров.
Состояния, которые являются опасными для женского организма и чаще всего при отсутствии своевременных и адекватных действий становятся причинами рака, заслуживают особенного внимания. Такими состояниями являются эрозии, рубцы после родовой деятельности, язвы, разрастания эпителия в виде полипов и кондилом, хронические воспаления.

Какие симптомы могут быть
Клиническая картина, в первую очередь, предполагает существование белей, болевых ощущений. Однако обычно данные клинические проявления оказываются только на стадии распада опухоли, а именно на поздней стадии. В некоторых ситуациях признаки рака матки практически не проявляются длительное время.
Консистенция белей может быть слизистой либо водянистой, могут включать в себя кровяные сгустки, отличаться наличием неприятного запаха. При запущенной болезни кровь проявляется в значительном количестве. Задержка выделений и развитие инфекции приводят к белям гнойного характера, которые проявляются с запахом. При двух последних стадиях ситуация с выделениями ухудшается, так как проявляется гнилость.
Кровотечения могут происходить однократно или же становиться регулярными, что предполагает частое повторение. Объем выделений также существенно различается: незначительный или существенный. Для рака шейки матки наиболее привычными являются кровотечения, которые проявляются при интимных контактах, исследовании, подъеме тяжелых предметов, спринцевании. При менопаузе кровянистые выделения чаще всего являются показателем злокачественного новообразования.
Болевой синдром проявляется только на поздних стадиях, когда в рак вовлекаются лимфатические узлы, а также клетчатка таза с инфильтратами.
Общие симптомы рака матки, в том числе резкое похудение, проявляются только в запущенных стадиях.

Признаки рака
Признаки рака зависят определяются ситуацией, связанной с менструацией и возрастом женщины.
Обильные кровотечения могут проявляться при менструации. Это происходит в случае наличия менструации и рака. Менструация становится нерегулярной.
После менопаузы предполагается полное отсутствие менструации, а первыми признаками являются кровяные, гнойные выделения, позволяющие сразу же определить рак. Выделения могут быть обильными или скудными.
При первом же подозрении на заболевание следует обратиться к опытному медику. Вы должны помнить о том, что лечение запущенных стадий является затруднительным.
Только, если симптомы будут распознаны своевременно, лечение обещает порадовать высоким уровнем эффективности.
Стадии заболевания
Особенности операционного лечения
Рак необходимо лечить с помощью хирургического вмешательства, которое может обладать высоким уровнем эффективности.

Многие пациентки должны пережить удаление не только матки, но и ее придатков. В некоторых случаях лимфатические узлы, расположенные в тазу, также подвергаются удалению. В некоторых случаях требуется комбинированное лечение, включающее в себя операцию с облучением, осуществляемом в дистанционном режиме, внутриполостной гамма-терапией. Лучевое облучение пораженных органов может проводиться перед операцией, что рекомендуется при третьей стадии. Лучевая терапия может быть самостоятельной методикой, которая используется только при местном распространении онкологического процесса и противопоказаниях к хирургическому вмешательству.
Лечебные средства, предназначенные для эффективной борьбы с опухолью, принято назначать при третьей и четвертой стадии болезни, а также при новообразованиях, отличающихся дифференциацией.
Чаще всего успешными оказываются два направления лечения: сочетанная лучевая терапия и экстирпация матки с придатками.
Лечение определяется стадией заболевания:
- При 1-А стадии, которая предполагает онкологию микроинвазивного вида, необходимо проводить экстирпацию матки, а также ее придатков.
- При 1-б стадии (процесс вовлекает в себя только шейку матки) необходимо облучение, являющееся дистанционным либо внутриполостным. Затем требуется проводить удаление матки, ее придатков. Вмешательство обещает быть расширенным. При этом может вначале проводиться хирургическое вмешательство, а затем – гамма-терапия.
- На второй стадии, когда заболевание развивается в верхней части влагалища и присутствует риск перехода на тело матки, основной методикой является лучевая терапия. Хирургическое вмешательство проводится крайне редко.
- На третьей стадии проводится лучевая терапия.
- На четвертой стадии необходимо облучение, но при этом его целью является паллиативное поддержание организма.
Симптоматическое лечение позволяет успешно лечить заболевание.
Как поступать после лечения и при рецидивах
После лечения следует обязательно проводить диагностику органов малого таза, а также давать мазок на анализ. Кромке этого, для поддержания хорошего состояния здоровья женщины, требуются рентгенография органов грудной клетки, внутривенная пиелография, ультразвуковое обследование.
В течение первых двенадцати месяцев к медику следует ходить раз в три месяца, в течение пяти лет – каждые полгода, через пять лет – ежегодно.
Как лучше всего действовать при рецидивах? При онкологическом процессе, являющимся ограниченным или локализованным, требуется удаление матки. Объем работы определяется особенностями состояния пациентки. Химиотерапия требуется при отдаленных метастазах. Лучевая терапия позволяет проводить лечение с паллиативной целью.

Последствия рака для женщины
При раке выживаемость, которая достигает пяти лет после серьезного заболевания, после операции определяется стадией заболевания. Процент выживаемости составляет от сорока пяти процентов до восьмидесяти четырех.
При рецидивах четверть больных женщин могут быть пролечены с помощью лучевой терапией, которая направлена на все тазовые органы.
При рецидивах с метастазами излечение практически никогда не наступает. Лечебный эффект зависит от особенностей организма, но при этом результат обычно сохраняется недлительное время.
На четвертой стадии 5-летняя выживаемость составляет всего лишь девять процентов.
Нужно отметить то, что результат лечения во многом зависит от того, насколько эффективно проводится выскабливание полости матки, насколько правильное лечение было подобрано.

Раннее проведение диагностики рака с последующей профилактикой возможны только благодаря регулярным обследованиям. В то же время предполагается определенная регулярность профилактики. Например, женщины, которые уже отметили 30 лет, должны, по крайней мере, дважды в году обращаться к опытному медику. В любом случае профилактика требуется после начала интимной жизни.
Выявлению опасных состояний способствуют регулярные осмотры, томография ультразвукового вида, а также исследование цитологического вида. Лечение рака матки удается избежать благодаря профилактическим мерам.
Лечение женских заболеваний является поистине важным. Только при таком подходе можно уменьшить риск развития рака. Данное лечение должно проводиться своевременно. Среди общих признаков данных заболеваний нужно отметить хроническое течение, наличие постоянных симптомов, отсутствие желаемого эффекта от противовоспалительного лечения. Только радикальные методы могут быть эффективными. Радикальные методы позволяют снижать смертность в шесть раз.
Для успешного устранения заболевания следует отказаться от курения и проводить полноценную профилактику ЗППП.
Кольскопия, предполагающая осмотр шейки матки, позволит узнавать и понимать истинное положение женщины и определяться с оптимальными действиями для устранения излишних рисков.
Читайте также:

