Рак шейки матки и предстательной железы

- Симптомы рака шейки матки
- Причины возникновения
- Разновидности рака шейки матки
- Распространение рака шейки матки в организме
- Диагностика рака шейки матки
- Лечение рака шейки матки
- Профилактика
- Прогноз при плоскоклеточном раке шейки матки
- Цены на лечение рака шейки матки
Симптомы рака шейки матки

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях :
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
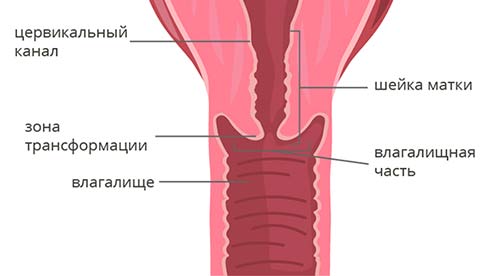
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия .
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием .
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак - это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма - это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии — 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.

Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи в Европейской клинике знают, как помочь.
Чтобы помочь человеку, имеющему серьезные онкологические заболевания, ученые медики изобрели множество уникальных способов борьбы со злокачественными клетками.
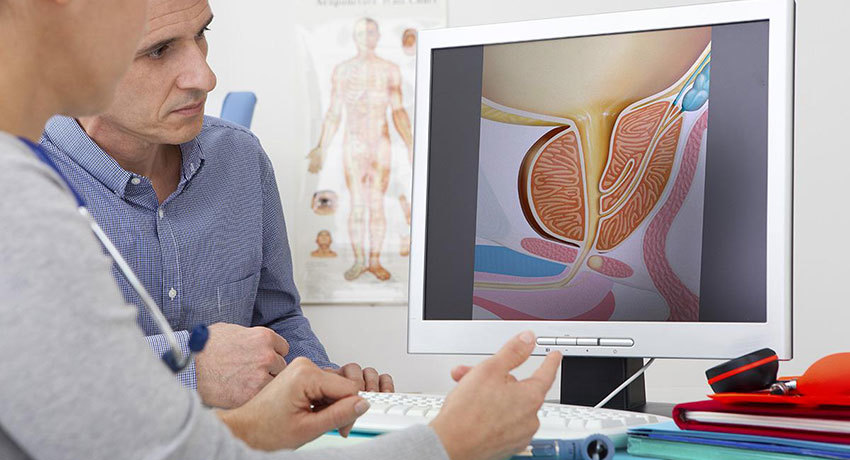
Один из них - облучение или радиологическое лечение. Оно может быть внешним и внутренним облучение шейки матки и простаты онкологические заболевания Основная цель процедуры - облучение с помощью трехмерного излучения, результатом которого становится разрушение раковых клеток и торможение их роста. Чтобы лечение было эффективным, ежедневно в течение 7-8 недель при помощи линейного ускорителя пациент получает небольшие дозы излучения направленного на область таза.
Такие процедуры чаще назначают людям пожилого возраста, так как это не оперативное вмешательство и серьезной опасности для жизни больного нет. Преимущество такого лечения также состоит в том, что не требуется госпитализации и осложнения не такие тяжелые, как после оперативного вмешательства.
Недостатками облучения является довольно продолжительный период лечения, а также возможность травм здоровых тканей вокруг больного органа, результат лечения можно определить не сразу. Уровень PSA в крови после облучения понижается медленно и только через год - полтора можно будет определить, насколько эффективны были эти процедуры.
Облучение шейки матки и простаты может проходить и другим путем - внутри организма.
Этот процесс имеет название - брахитерапия. В предстательную железу вводятся мельчайшие ядра, которые содержат радиоактивный йод или другие активные вещества. Процедура проводится при помощи специального прибора трансректальной сонографии. Здесь важна особая точность и аккуратность. Ядра вводятся через анальное отверстие прямо в раковую ткань, облучение которой происходит длительное время. Этот метод позволяет отнестись бережно к здоровым тканям, практически их не затрагивая. Затем ядра удаляются. Их количество зависит от индивидуального строения и объема поражения органа.
Практические исследования показывают, что метод брахитерапии намного эффективнее и безопаснее, чем оперативное вмешательство и внешнее облучение. Процедура проводится в операционной, но она не длительна. Больной через несколько часов уходит домой. Осложнений и побочных явлений практически не бывает. Больной через неделю может выйти на работу и вести свой привычный образ жизни.
Внутреннее облучение шейки матки и простаты направляет излучение конкретно на злокачественную опухоль, что уменьшает лучевое воздействие на соседние здоровые ткани. Такая методика может быть использована при лечении рака многих других внутренних органов.
Негерметезированная внутренняя лучевая терапия - так называется еще один прогрессивный метод лечения злокачественных опухолей. Он представляет собой инъекции специального раствора в кровоток организма или в конкретную полость тела.
Также существует довольно эффективный метод отдаленной брахитерапии. Здесь задействован компьютер, который посылает радиоактивный источник через трубку в катетер, расположенный непосредственно в опухоли. Врачи и больной общаются при такой процедуре по системе двухсторонней связи. Радиация действует на больной орган всего лишь несколько минут. Для получения положительного результата достаточно всего несколько сеансов отдаленной брахитерапии.
Лечение онкологических заболеваний всегда индивидуально и специализировано конкретно к каждому больному. Поэтому выбор метода облучения также зависит от многих факторов. Имеет значение стадия заболевания и дифференцированные особенности опухоли. Использование современных методов антиангрогенной и лучевой терапии способно существенно улучшить качество и длительность жизни пациентов.
Карцинома in situ женских половых органов (шейки матки, вульвы, эндометрия)

Рисунок 1. Карцинома шейки матки
Карцинома шейки матки является третьим, наиболее часто диагностируемым типом рака во всем мире, и четвертой по счету причиной смерти от рака у женщин. Рак шейки матки является причиной около 266 тысяч смертей в год по всему миру. В развивающихся странах смертность от этого заболевания в десятки раз выше, чем в странах Европы.
раз выше, чем в странах Европы. В течение последних 20 лет заболеваемость раком шейки матки сократилось на треть, а смертность — вполовину. Это стало возможным благодаря распространению программ цервикального скрининга
Чаще всего карцинома in situ шейки матки, вульвы, эндометрия и других органов репродуктивной системы встречается у женщин в возрасте 25-34 лет, а инвазивные формы рака — у женщин от 45 до 60 и старше.
Факторы риска появления рака органов женской половой сферы
ВПЧ-инфекция является наиболее важным фактором появления любой формы рака, в том числе и карциномы. ВПЧ обнаруживается в 99% случаев опухолей шейки матки.
Другие факторы риска: наличие различных сексуальных партнеров в один период, курение, принадлежность к низшему социальному классу, снижение иммунитета после трансплантации или в результате ВИЧ-инфекции. Дополнительно может повышать риск карциномы прием оральных контрацептивов.
Типы опухолей женских половых органов
- эктоцервикальные, заполняющие верхнюю треть влагалища;
- инвазивные, то есть распространяющиеся в область таза за пределы первоначальной локализации;
- опухоли, приводящие к развитию некротических процессов.
Развитие опухоли происходит в несколько стадий. Первая стадия — опухоль содержится в нижней трети эпителия. Вторая стадия — локализация в средней трети эпителия. Третья — вся толщина эпидермиса.
Карцинома in situ без сопутствующих развитию факторов может долгие годы оставаться в фиксированном состоянии, не увеличиваясь и не принимая инвазивную форму. Однако спустя довольно продолжительное время возможно появление инвазивного рака, нарушающего эпителиальную базальную мембрану в любой точке.
Симптомы рака женских половых органов
Аномальные вагинальные кровотечения являются наиболее распространенным симптомом рака шейки матки, вульвы, эндометрия и других участков половых органов женщины. Основные симптомы:
- выделения из влагалища, постоянные или периодические;
- кровотечение из влагалища после дефекации, коитуса, мочеиспускания;
- частое посещение туалета;
- отеки, боль в области почек, гидронефроз.
На более поздних стадиях заболевания, когда карцинома распространяется, у пациенток появляется дискомфорт в тазовой области или боль, которая локализуется в надлобковой части или близлежащих участках. Если шейка поражена, на её поверхности можно рассмотреть красные или белые пятна, язвы или опухшие участки. Ректальный осмотр может выявить наличие посторонней ткани на задней стенке влагалища. Бимануальная пальпация обнаруживает тазовое новообразование. Отек ног вызывается лимфатическими нарушениями или обструкцией сосудов.
При поражении мочевого пузыря очевидными становятся такие проблемы, как боль при мочеиспускании, невозможность полностью опорожнить мочевой пузырь, резкая боль, плохие анализы мочи, кровь в моче и прочие неприятные симптомы, например, давящая боль в области мочевого пузыря, выделения из мочевого канала.
Карцинома in situ мужских половых органов (полового члена, предстательной железы, мочевого пузыря)
Карцинома in situ полового члена является заболеванием, при котором в тканях пениса образуются предраковые клетки, которые при сопутствующих факторах могут превратиться в раковые и дать старт инвазивной форме рака.
Пенис состоит из двух типов ткани — губчатой и кавернозной. Кавернозные тела составляют большую часть полового члена, в то время как губчатая ткань формирует меньшую его часть. Губчатая ткань окружает уретру (канал, выводящий мочу и сперму из организма мужчины). Кавернозные тела покрыты соединительной тканью и эпидермисом.
Обычно риск рака половых органов, как у мужчин, так и у женщин, увеличивает вирус папилломы человека (ВПЧ).
Симптомы карциномы полового члена, предстательной железы или мочевого пузыря
Самыми явными признаками карциномы полового члена, предстательной железы или мочевого пузыря является боль при мочеиспускании, язвы, уплотнения, выделения крови или слизи из уретры, гнойные выделения, режущие боли, спазмы, отсутствие эрекции.
Любое раздражение на поверхности пениса или появление язв, уплотнений, участков кожи непривычного цвета должно стать сигналом для срочного обращения к врачу. Карцинома in situ полового члена, предстательной железы и мочевого пузыря может никак не проявлять себя, и диагностируется зачастую при профилактическом осмотре или обращении к врачу по другой причине. Если на обследовании были замечены участки подозрительной ткани, проводится биопсия — взятие образца ткани из опухоли.
Кроме обычной биопсии может быть проведена тонкоигольная аспирация или инцизионная биопсия. Прогноз в данном случае зависит от:
- стадии рака;
- ВИЧ-статуса;
- расположения опухоли;
- повторный или первичный рак.
Факторы риска
- возраст старше 60 лет;
- фимоз (невозможность крайней плоти открыть головку полового члена);
- несоблюдение личной гигиены;
- продолжительное курение;
- ВИЧ-статус;
- ВПЧ.
Карцинома in situ щитовидной железы и других эндокринных желез
Карцинома in situ щитовидной железы — это заболевание, которое никак не проявляет себя до определенного времени. Злокачественные клетки не растут и не распространяются на остальные ткани, однако при появлении сопутствующих факторов опухоль начинает расти и поражает ткани, которые находятся рядом. Щитовидная железа — это орган в форме бабочки, имеющий две доли, соединенные тонким участком ткани — перешейком.
Четыре железы меньшего размера — паращитовидные, располагаются по краям долей и вырабатывают гормоны, которые помогают контролировать уровень кальция в крови.
Щитовидные гормоны управляют такими процессами, как сердечные сокращения, температура тела, метаболизм. Эти процессы помогают контролировать количество кальция в крови, напрямую связанного с функционированием нервов и мышц.
Ежегодно во всем мире диагностируется порядка 100 тысяч случаев рака щитовидной железы. Причем темпы заболевания продолжают расти. Чаще всего от него страдают люди в возрасте от 25 до 65 лет.
Кроме карциномы in situ, существует еще несколько видов рака щитовидной и других эндокринных желез. К ним относятся:
- дифференциальный рак (папиллярные и фолликулярные карциномы);
- медуллярный (с появлением обширных метастазов в области шеи);
- анапластический (плохой прогноз, продолжительность жизни после диагностики менее года);
- имфома щитовидной железы (почти все случаи касаются пациентов с тиреоидитом Хашимото, пятилетняя выживаемость колеблется в пределах 50-80%).
По материалам:
1.The Ohio State University Comprehensive Cancer Center - Arthur G. James Cancer Hospital and Richard J. Solove Research Institute (OSUCCC – James)
2.Hegedus L. The Thyroid Nodule. N Engl J Med. 2004; 351:17:1764-1771
3.Ansell SM, Grant CS, Habermann TM. Primary thyroid lymphoma. Seminars in Oncology. 1999 June; 26(3):316-23.
4.Mazzaferri EL. An overview of the management of papillary and follicular thyroid carcinoma. Thyroid. 1999 May; 9 (5): 421-7.
5.U.S. Department of Health and Human Services, National Institutes of Health, National Cancer Institute
Первая жертва бубонной чумы: в Монголии скончался подросток
Рак простаты — одно из наиболее частых онкологических заболеваний у мужчин. Обычно он не слишком агрессивен. Большинство опухолей растут очень медленно и хорошо поддаются лечению.

Симптомы
На ранних стадиях заболевания никаких симптомов нет. Только когда опухоль достигает крупных размеров, появляются признаки:
- кровь в эякуляте или моче;
- ночные мочеиспускания более 2 раз за ночь;
- затрудненное мочеиспускание и вялая струя мочи;
- проблемы с эрекцией;
- тазовые боли;
- слабость, онемение в ногах, снижение контроля над кишечником и мочевым пузырём.
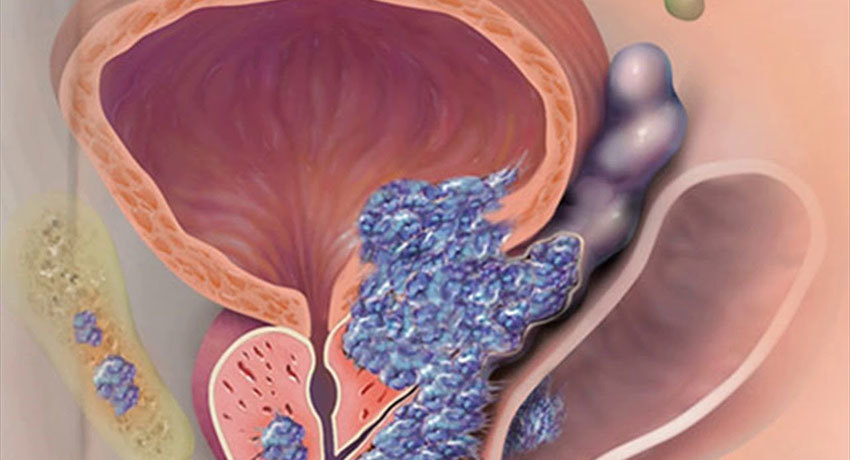
Диагностика
Диагностика начинается после того как пациент обращается с симптомами рака предстательной железы или сдает анализ крови на ПСА. Часто болезнь диагностируется после скрининга. Его проходят мужчины после 50 лет.
Стандартный диагностический алгоритм:
- Анализ крови на ПСА и пальцевое ректальное исследование простаты. Риск рака считается высоким при уровне простатспецифического антигена более 4 нг/мл. Если он ниже, вероятность наличия злокачественной опухоли составляет 15%. Если ПСА составляет от 4 до 10 нг/мл, риск увеличивается до 25%, если он больше 10 нг/мл, то до 50%.
- При уровне ПСА более 4 нг/мл, либо при меньшей концентрации простатспецифического антигена, но выявлении увеличенной простаты при пальцевом ректальном исследовании, требуются дополнительные диагностические тесты: обычно это трансректальное УЗИ, реже МРТ.
- По результатам УЗИ или МРТ могут быть определены показания для проведения биопсии предстательной железы. Она выполняется трансректальным (через прямую кишку) или трансперинеальным (через промежность) способом. При помощи специальной иглы с пружиной берется фрагмент ткани из простаты. Обычно врач делает это 12 раз. Введение иглы и её извлечение занимает доли секунды, поэтому процедура не очень болезненна для пациента.
Биопсия помогает понять, есть рак или нет. В ходе гистологического исследования определяется степень злокачественности опухоли. Она оценивается в баллах по шкале Глисона. Большинство случаев рака простаты имеют низкую степень злокачественности.
Оставьте свой номер телефона
Лечение по стадиям
Стадия 1. При ожидаемой продолжительности жизни пациента менее 10 лет заболевание можно не лечить. Оно прогрессирует очень медленно, поэтому вряд ли успеет вызвать симптомы у пациента на протяжении его жизни. Для молодых здоровых мужчин применяется тактика активного наблюдения, либо лечение при помощи одного из методов:
- брахитерапия;
- дистанционное облучение;
- простатэктомия (хирургическое удаление простаты).
Стадия 2. Варианты лечения для пожилых пациентов: активное наблюдение, либо лучевая терапия, которая может дополняться гормональной терапией. Варианты лечения для молодых мужчин с высокой ожидаемой продолжительностью жизни:
- радикальная простатэктомия с удалением лимфоузлов, а при положительных краях резекции (наличие раковых клеток на границе удаленной ткани) проводится облучение;
- дистанционное облучение как единственный метод лечения;
- брахитерапия (контактная лучевая терапия).
Стадия 3. Рак распространяется на соседние органы. Но ещё нет метастазов в лимфоузлах. Такие новообразования чаще рецидивируют после лечения. Варианты терапевтической тактики для таких пациентов:
- сочетание дистанционного облучения и гормональной терапии;
- два вида облучения (дистанционное и контактное) вместе с гормональной терапией;
- радикальная простатэктомия, которая может быть дополнена облучением, гормональной терапией или сочетанием этих методов.
В пожилом возрасте возможно только облучение, только гормональная терапия, а в редких случаях — активное наблюдение.
Стадия 4. Радикальная простатэктомия не проводится, так как появляются отдаленные метастазы. Применяются методы, позволяющие держать заболевание под контролем как можно дольше: гормональная терапия, облучение, химиотерапия, радионуклидные методы, трансуретральная резекция простаты для уменьшения симптомов.
Читайте также:





